Миома матки. Клинические рекомендации.
Статьи
Миома матки
- Российская ассоциация гинекологов-эндоскопистов Российское общество акушеров-гинекологов
Оглавление
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 4. Реабилитация
- 5. Профилактика и диспансерное наблюдение
- 6. Дополнительная информация, влияющая на течение и исход заболевания
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение А3. Связанные документы
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
Ключевые слова
-
Агонисты гонадотропин-рилизинг-гормона;
-
Беременность;
-
Внутриматочная система с левоноргестрелом;
-
Магнитно-резонансная томография;
-
Менопауза;
-
Миома матки;
-
Нестероидные противовоспалительные средства;
-
Транексамовая кислота;
-
Ультразвуковое исследование;
-
Улипристала ацетат;
-
ФУЗ-аблация;
-
Экстракорпоральное оплодотворение;
-
Эмболизация маточных артерий.
Список сокращений
аГн-РГ — агонисты гонадотропин-рилизинг гормона
ВРТ — вспомогательные репродуктивные технологии
Гн-РГ — гонадотропин-рилизинг-гормон
ГСПГ — глобулин, связывающий половые гормоны
ИМТ — индекс массы тела
КОК — комбинированные оральные контрацептивы
КТ – компьютерная томография
ЛНГ-ВМС – левоноргестрелсодержащая внутриматочная система
МГТ — менопаузальная гормональная терапия
МКБ 10 — Международная классификация болезней десятого пересмотра
ММК — межменструальные маточные кровотечения
МРТ — магнитно-резонансная томография
МСКТ — мультисрезовая спиральная компьютерная томография
НПВС — нестероидные противовоспалительные средства
ОМК — обильные менструальные кровотечения
СМРП (улипристала ацетат) — селективные модуляторы рецепторов прогестерона
СМЭР — селективные модуляторы эстрогеновых рецепторов
УЗИ — ультразвуковое исследование
ФУЗ – аблация – фокусированная ультразвуковая аблация
ЦДК — цветовое допплеровское картирование
ЭМА — эмболизация маточных артерий
ESHRE – Европейское Общество репродукции человека
MRgFUS— аблация ультразвуком под контролем магнитно-резонансной томографии (ФУЗ-аблация)
Термины и определения
Доброкачественная опухоль – это заболевание, возникающее в результате нарушения механизма деления и роста клеток.
1. Краткая информация
1.1 Определение
Миома матки – доброкачественная, моноклональная, хорошо отграниченная, капсулированная опухоль, происходящая из гладкомышечных клеток шейки или тела матки - одна из наиболее распространенных доброкачественных опухолей женской половой сферы, которая возникает у 2-40% женщин репродуктивного возраста[1,2].
1.2 Этиология и патогенез
Миома матки, являясь прогестерон-зависимым патологическим процессом, развивается, как правило, при овуляторном менструальном цикле. Опухолевые миоциты лейомиом отличаются от неизмененного миометрия более высокой экспрессией рецепторов как эстрогенов, так и прогестерона. Ее рост зависит от циклических гормональных изменений в организме женщины. Рост миомы матки ассоциирован с генетической предрасположенностью (семейные формы), гормональными влияниями и факторами роста. Большое значение имеют стрессы и иммунодефицит[3].
1.3 Эпидемиология
Заболевание не наблюдают у девочек до менархе (первое менструальное кровотечение). С появлением менструаций можно обнаружить миому матки. Случаи имеют единичный характер, прослеживается отягощенная наследственность по наличию миомы матки у близких родственников. Для современной миомы матки характерно выявление в более молодом возрасте. Разнообразные симптомы, сопряженные с этим заболеванием зафиксированы только в 25% случаев [4].
1.4 Кодирование по МКБ10
Лейомиома матки (D25):
D25.0 – Подслизистая лейомиома матки;
D25.1 – Интрамуральная лейомиома;
D25.2 – Субсерозная лейомиома;
D25.9 – Лейомиома неуточненная.
Другие доброкачественные новообразования матки (D26):
D26.0 – Доброкачественное новообразование шейки матки;
D26.1 – Доброкачественное новообразование тела матки;
D26.7 – Доброкачественное новообразование других частей матки;
D26.9 – Доброкачественное новообразование матки неуточненной части.
Медицинская помощь матери при установленной или предполагаемой аномалии органов таза (O34):
O34.1 – Опухоль тела матки, требующая предоставления медицинской помощи матери.
1.5 Классификация
1.5.1 Клинико-анатомическая классификация (локализация в различных отделах матки и рост опухоли по отношению к мышечному слою матки):
- интрамуральные;
- субмукозные;
- субсерозные;
- межсвязочные;
- шеечные;
- паразитарные.
1.5.2 Классификация миомы матки в зависимости от количества узлов:
- одиночная;
- множественная.
1.5.3 Гистероскопическая классификация субмукозных узлов, предложенная Wamsteker и deBlok (по типу узлов в зависимости от интрамурального компонента):
0. Субмукозные узлы на ножке без интрамурального компонента;
I. Субмукозные узлы на широком основании с интрамуральным компонентом менее 50%;
II. Миоматозные узлы с интрамуральным компонентом 50% и более [2,3].
1.5.4 Классификация миом матки согласно рекомендациям Европейского Общества Репродукции Человека (ESHRE):
- Небольшие миомы: до 5 см;
- Большие миомы: более 5 см [5,6].
2. Диагностика
2.1 Жалобы и анамнез
- Рекомендуется при опросе пациентки обращать внимание на наличие маточных кровотечений, нарушений функции мочеиспускания, болевого синдрома, репродуктивный анамнез [7].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2а).
Комментарии: Миома матки длительное время может протекать без выраженных клинических проявлений. Симптомы миомы матки могут быть изолированными или в различных сочетаниях, включая маточные кровотечения, боль, нарушения функции смежных органов, бесплодие, гиперплазию эндометрия, мелкокистозные изменения яичников, дисгормональные заболевания молочных желез. При субсерозной корпоральной миоме на широком основании симптомы, как правило, отсутствуют, так как функциональная активность матки не меняется. Симптомная миома матки чаще развивается при атипичных локализациях узлов больших размеров. Межмышечные миомы нарушают сократительную способность миометрия, увеличивают и деформируют полость матки и площадь эндометрия, нарушается микроциркуляция и развиваются длительные и обильные маточные кровотечения. Обильные менструальные кровотечения (ОМК) наиболее характерны для быстрорастущей миомы. Для субмукозных узлов, деформирующих полость матки (I типа), и узлов на ножке (0 типа) типичны периодически возникающая схваткообразная боль внизу живота, аномальные маточные кровотечения по типу ОМК и межменструальных маточных кровотечений (ММК).
2.2 Инструментальная диагностика
- Рекомендуется использование ультразвукового исследования (УЗИ) в качестве основного метода скрининга и первичной диагностики миомы матки [7,8].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1а)
Комментарии: УЗИ с помощью трансабдоминального и трансвагинального датчиков является методом первичной диагностики миомы матки, динамического наблюдения за развитием опухолевого процесса, отбора пациенток и оценки эффективности различных видов (консервативное и/или хирургическое) лечебного воздействия. Современные 3/4D-технологиии позволяют получить в коронарной плоскости сканирования дополнительную информацию по пространственной локализации в отношении полости матки межмышечных с центрипетальным ростом и подслизистых узлов.
- Рекомендуется использовать эхогистерографию при межмышечно-подслизистой и подслизитой локализации миоматозных узлов [7].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1а)
Комментарии: На фоне инсталлированной жидкости и разведения стенок полости матки существенно расширяются возможности контурирования узла, тем самым детализируя его локализацию в полости матки. Полученная при эхогистерографии дополнительная информация облегчает выбор лечебных мероприятий.
- Рекомендуется использовать цветовое допплеровское картирование (ЦДК) для оценки структуры миоматозного узла [7,8].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2b)
Комментарии: в подавляющем большинстве случаев немозаичный кровоток регистрируют по периферии и лишь в 1/3 – внутриего. При так называемых пролиферирующих узла хтип кровотока диффузный или смешанный.
- Рекомендуется использовать методы лучевой диагностики только при строгих клинических показаниях, невозможности заменить их более безопасными методами или при проведении малотравматичных лечебных мероприятий, таких, например, как селективная сальпингография и рентгенохирургическая реканализация проксимальных отделов маточных труб при их непроходимости, эмболизация маточных артерий при лечении миом матки [9,10].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2b)
Комментарии: Применение компьютерной томографии (КТ), или мультисрезовой компьютерной томографии (МСКТ), особенно при применении контрастирования, позволяет не только определять состояние и взаимоотношение органов малого таза, костных структур и сосудов таза, но и диагностировать наличие кровотечений в остром периоде, а также внедрять в гинекологию методы интервенционной радиологии. При мультисрезовой спиральной КТ миом с введением рентгеноконтрастных средств можно получить данные о состоянии сосудов малого таза, что очень важно для выявления основного питающего сосуда при планировании рентгенохирургического лечения миомы методом эмболизации маточной артерии.
- Рекомендуется использовать магнитно-резонансную томографию (МРТ) при необходимости дифференцировать подслизистую локализацию миоматозного узла от узловой формы аденомиоза, особенно с деформацией полости матки [7,8,11,12].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1а)
Комментарии: Миоматозные узлы на МР-томограммах представлены образованиями с четкими границами, с ровными или слегка бугристыми контурами. Минимальный диаметр выявляемых узлов около 0,3-0,4 см.
3. Лечение
3.1 Консервативное лечение
- Не рекомендуется назначение лекарственных средств при бессимптомном течении миом, за исключением опухолей больших размеров [7,8,13,36,41,42].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1а)
- Рекомендуется назначение медикаментозных средств либо хирургическое лечение при наличии аномальных маточных кровотечений, анемии, боли в области малого таза и сопутствующих гиперпластических процессах эндометрия [7,8,13,41,42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4)
Комментарии: Следует понимать, что единственная цель медикаментозного лечения – облегчение или ликвидация симптомов, связанных с миомой матки, регресс миоматозных узлов.
- Рекомендуется использовать нестероидные противовоспалительные средства (НПВС) при дисменорее у пациентов с миомой матки [7,8,13,41,42].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2а)
Комментарии: При миоме матки данные препараты могут уменьшить значительную менструальную кровопотерю, но менее эффективно, чем транексамовая кислота**, даназол или внутриматочная система с левоноргестрелом (ЛНГ-ВМС).
- Рекомендуется в качестве негормональных препаратов 1-й линии при аномальных маточных кровотечениях применять антифибринолитики, в частности транексамовую кислоту** [8,13,42,46].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2b)
- Рекомендуется использовать прогестагены для уменьшения объема аномальных маточных кровотечений и повышения уровня гемоглобина, а также для профилактики гиперпластических процессов эндометрия, сопряженных с миомой матки [8,13,48,52].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2b)
Комментарии: Прогестагены не оказывают влияния на стабилизацию или уменьшение роста миоматозных узлов, но их используют на протяжении непродолжительного времени. Непосредственная внутриматочная доставка прогестагенов – широко применяемый удобный метод, обеспечивающий высокую комплаентность и позволяющий избежать эффекта первичного прохождения стероида через печень. ЛНГ-ВМС снижает кровопотерю и восстанавливает уровень гемоглобина при миоме матки, не оказывая воздействия на динамику миоматозных узлов. Эффективность лечения перорально назначаемых прогестагенов зависит от режима их назначения. При циклическом режиме (с 14-го по 26-й день цикла) эффективность составляет 0-20%, при 21-дневном режиме (с 5-го по 26-й день цикла) – 30-50%. Использование прогестагенов в составе низкодозированных КОК снижает симптоматику на 40-50%.
- Не рекомендуется применять терапию прогестагенами при наличии субмукозной миомы матки [7,8].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2b)
- Рекомендуется использовать агонисты гонадотропин-рилизинг-гормона (аГн-РГ) в качестве предоперационного лечения пациенток с миомой матки и анемией (гемоглобин < 80 г/л), а также для уменьшения размеров миомы для облегчения выполнения оперативного вмешательства или при невозможности выполнения операции эндоскопически или трансвагинально. Длительность предоперационного лечения ограничивается 3 мес [8,13,39,41,42,50,52].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a)
Комментарии: АГн-РГ являются одними из эффективных лекарственных средств, способными не только уменьшить симптоматику, обусловленную миомой матки, но и временно воздействовать на объем миоматозных узлов, при этом, к сожалению, продолжительность лечения ограничена 6 мес в связи побочными эффектами (гипоэстрогения, потеря минеральной плотности костной ткани) и в основном их используют как метод предоперационной подготовки. Add-back терапия (терапия поддержки) эстрогенами в адекватных дозах не оказывает значимого влияния на симптомы, связанные с миомой, и ее объем на фоне терапии аГн-РГ.
- Не рекомендуется использовать антагонисты прогестерона (мифепристон) для консервативного лечения миомы матки [8,52].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Мифепристон обладает антипролиферативным и проапоптотическим эффектом в отношении лейомиом, причем после прекращения лечения возобновление роста миоматозных узлов выражено слабее, чем после терапии аГн-РГ. Для миомы матки зарегистрирована доза мифепристона 50,0 мг. Однако данная доза, которую, согласно инструкции по применению препарата надо принимать ежедневно, длительно, часто приводит к гиперплазии эндометрияи вызывает менометроррагию. Кроме того, уменьшение размеров узлов миомы матки незначительно, что вместе с гиперпластическим процессом и кровотечениями в настоящее время ограничивает использование данного препарата.
- Рекомендуется использовать в качестве медикаментозной терапии миомы матки улипристала ацетат (селективный модулятор рецепторов прогестерона) для предоперационной терапии умеренных и тяжелых симптомов лейомиомы матки (прежде всего маточных кровотечений) и в качестве монотерапии в течение 3 мес., при необходимости с проведением через 2 мес. повторного курса в течение 3 мес. у женщин репродуктивного возраста старше 18 лет. Монотерапия улипристала ацетатом может предотвратить необходимость проведения операции [8,37,44,45,52,53].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Комментарии: Улипристала ацетат влияет на размер миоматозного узла (уменьшает), не оказывая при этом побочных гипоэстрогеновых эффектов. Большое положительное значение имеет остановка кровотечения, что особенно важно при анемии в связи с менометроррагией. Улипристала ацетат индуцирует доброкачественные гистологические изменения эндометрия, которые исчезают после окончания терапии. Принимают по 1 таблетке 5 мг в день в течение 12 нед. Лечение улипристала ацетатом приводит к уменьшению менометроррагий уже в течение первых 7-10 дней терапии и, нередко, аменорее. Возобновление нормального менструального цикла происходит, как правило, в течение 4 нед. после завершения курса лечения. Возможно проведение нескольких курсов с перерывом в 2 мес. 10%%
3.2 Хирургическое лечение
- Рекомендуется хирургическое лечение миомы матки при обильных менструальных кровотечениях, приводящих к возникновению анемии; хронической тазовой боли, значительно снижающей качество жизни; нарушении нормального функционирования соседних с маткой внутренних органов (прямая кишка, мочевой пузырь, мочеточники); большом размере опухоли (более 12 нед беременной матки); быстром росте опухоли (увеличение более чем на 4 нед беременности в течение 1 года); росте опухоли в постменопаузе; подслизистом расположении узла миомы; межсвязочном и низком (шеечное и перешеечное) расположении узлов миомы; нарушении репродуктивной функции; бесплодии при отсутствии других причин [7,8,13,14].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
Комментарии: Большинству больных с миомой матки необходимо хирургическое лечение. Хирургическое лечение выполняют в плановом порядке в I фазу менструального цикла (5-14-й день). При необходимости проведения гемостаза следует использовать фибриногено-тромбиновые локальные гемостатики. Наиболее успешными способами профилактики спаек считают барьерные способы (сетки, гели, растворы), обеспечивающие временное отграничение раны от прилежащих к ней анатомических структур.
- Рекомендуется проведение экстренной операции при спонтанной экспульсии («рождении») подслизистого миоматозного узла, при дегенеративных изменениях в опухоли вследствие нарушения кровообращения, сопровождающихся признаками инфицирования и возникновением симптоматики «острого живота», при неэффективности проводимой антибактериальной и противовоспалительной терапии [7,8,13,15,16].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1b)
Комментарии: Множественная миома матки небольших размеров, не приводящая к возникновению симптоматики, не является показанием к операции.
- Рекомендуется выполнять органосохраняющую операцию – миомэктомию – женщинам молодого возраста, а также тем, кто желает сохранить матку и/или репродуктивную функцию. Показанием к миомэктомии является также бесплодие или невынашивание беременности при отсутствии каких-либо других причин кроме миомы матки. [8,13,15,17-19,21,23,24].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Комментарии: Единственным, приводящим к полному излечению (радикальным) способом хирургического лечения является операция в объёме тотальной гистерэктомии – экстирпация матки. Субтотальная гистерэктомия (надвлагалищная ампутация матки) не является полностью радикальным вмешательством, но ее можно выполнять после подтверждения состояния шейки матки (кольпоскопия, биопсия при показаниях). При сочетании с аденомиозом, учитывая отсутствие четкой границы заболевания, надвлагалищная ампутация не рекомендуется, так как возможно неполное удаление указанных выше патологических процессов, что в дальнейшем может быть причиной ещё одной операции (удаление культи шейки матки и других тазовых органов - дистального отдела мочеточника), так как это более сложное вмешательство в связи с развитием спаечно-рубцовых процессов с вовлечением мочевого пузыря. И хотя рецидивы миомы в культе шейки матки возникают редко, у 15-20% больных после операции этого объема наблюдают циклические кровянистые выделения из половых путей, что указывает на неполное удаление тканей миометрия и эндометрия.
- Рекомендуется удалять подслизистые миоматозные узлы, не превышающие 5-6 см в диаметре, гистероскопически с помощью моно- или биполярного резектоскопа или внутриматочного морцеллятора [7,8,16].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2b)
Комментарии: При технической невозможности полного удаления узла показана двухэтапная операция. В течение 3-месячного перерыва между этапами больной назначают терапию аГн-РГ, способствующую уменьшению матки и миграции неудаленных остатков узла в полость матки. Гистероскопическая миомэктомия может быть альтернативой гистерэктомии у женщин в постменопаузе, у которых вследствиесокращения матки миоматозные узлы, расположенные рядом с полостью, мигрируют в неё. У женщин пременопаузального возраста, не заинтересованных в сохранении репродуктивной функции, гистероскопическую миомэктомию целесообразносочетать с резекцией эндометрия.
- Рекомендуется проводить лапароскопическую миомэктомию пациентам с единичными миоматозными узлами субсерозной и интерстициальной локализации, даже при значительных их размерах (до 20 см) [8,13,18,26].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1b)
Комментарии: Указанный максимальный диаметр узлаявляется условным пределом, особенно при его субсерозном расположении. Того же подхода к выбору доступа следует придерживаться при наличии множественных субсерозных миом.
- Рекомендуется проведение миомэктомии влагалищным доступом во всех случаях рождающихся или родившихся подслизистых опухолей [7,8,13].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Комментарии: При наличии единичных субсерозных и межмышечных узлов, располагающихся на задней стенке матки или в её дне, можно выполнить миомэктомию влагалищным доступом через заднее кольпотомное отверстие. Таким способом можно удалять миомы до 8-12 см в диаметре, используя технику фрагментации узлов. Влагалищный доступ является наиболее подходящим для миом, локализующихся частично или целиком во влагалищной части шейки матки. При наличии повышенной кровоточивости тканей можно применять фибриногено-тромбиновые локальные гемостатики. При обширном спаечном процессе – противоспаечные барьеры.
- Рекомендуется использовать влагалищный доступ для удаления матки [8,13,15,17].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Комментарии: Для влагалищной гистерэктомии характерны меньшая длительность, кровопотеря и частота интра- и послеоперационных осложнений. Для использования этого доступа необходим ряд условий: достаточная ёмкость влагалища и подвижность матки, небольшая величина и масса опухоли (менее 14 нед. и 700 г), отсутствие выраженного спаечного процесса в полости таза и необходимости сочетанных операций на придатках матки и/или органах брюшной полости.
- Рекомендуется проводить лапароскопическую гистерэктомию при отсутствии условий для выполнения влагалищной гистерэктомии [20,21,22,25].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2b)
Комментарии: Лапаротомическая гистерэктомия, не имеющая каких-либо преимуществ по сравнению с лапароскопическим и влагалищным аналогом, необходима лишь небольшому числу больных с опухолями чрезвычайно больших размеров (более 24 нед. и 1500 г) или при противопоказаниях к нахождению пациента в положении тренделенбурга (наличие в брюшной полости асцита, крови, гноя; сердечная недостаточность).
- Рекомендуется выполнять эмболизацию маточных артерий (ЭМА) в качестве альтернативы хирургическому лечению у пациентов с высоким операционным риском [8,9,13,27-29].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2b)
Комментарии: ЭМА является миниинвазивным эндоваскулярным вмешательством, проводимым под местной анестезией, с коротким сроком госпитализации, эффективным методом, приводящим к уменьшению или исчезновению симптомов миомы матки, сохранению репродуктивной функции женщины. Противопоказания к эмболизации маточных артерий: беременность, воспалительные заболевания органов малого таза в стадии обострения, аллергические реакции на контрастное вещество, артериовенозные пороки развития, недифференцированное опухолевидное образование в малом тазу, подозрение на лейомиосаркому. ЭМА должны проводить опытные интервенционные рентгенологи, знакомые с техникой проведения процедуры, а также особенностями кровоснабжения миоматозных узлов. При выявлении опухоли яичника или одного из узлов при множественном характере роста субсерозного типа на тонком основании проводят оперативную лапароскопию – удаление образования яичника до ЭМА, с последующим патогистологическим исследованием, а удаление миоматозного узла – после ЭМА с целью снижения объема кровопотери и риска «отшнуровывания» узла в брюшную полость. Проведение ЭМА для пациенток, которые желают впоследствии забеременеть и сохранить свою репродуктивную функцию возможно. Необходимо информировать о возможности гистерэктомии по жизненным показаниям, несмотря на то, что данный риск крайне низок.
- Рекомендуется проводить лечение миомы матки в 2 этапа при больших размерах интерстициальных и интерстициально-субсерозных узлов: на первом этапе показана ЭМА, на 2 - хирургическое лечение. Решение о проведении второго этапа принимают индивидуально [9].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Наблюдаемые изменения узлов после ЭМА: уменьшение объема узлов на 50-60%; миграция; размягчение; экспульсия узлов. В отдельных случаях необходимо удалить субмукозные или субсерозные узлы (второй этап – хирургическое), в таком случае прибегают к трансвагинальной или лапароскопической миомэктомии.
- Рекомендуется проводить технологию MRgFUS (фокусированная ультразвуковая (ФУЗ)-аблация) в качестве метода органосберегающего лечения миомы матки, поскольку он неинвазивен, не оказывает клинически значимого общего действия на организм, проводится амбулаторно, нет периода реабилитации и временной нетрудоспособности [8,13,31-35].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1b)
Комментарии: Метод имеет ряд ограничений, обусловленных гистологическим строением миом и топографо-анатомическими взаимоотношениями в зоне лечебного интереса. При этом технология MRgFUS, примененная в оптимальных условиях, демонстрирует в 85 – 90% случаях клинический эффект и длительную ремиссию. Метод эффективен при лечении типичных миом матки и неэффективен при «клеточных» миомах и узлах с деструктивными изменениями. Абсолютные противопоказания: наличие противопоказаний к органосберегающему лечению, острый воспалительный процесс органов гениталий, беременность.
4. Реабилитация
После операций, проведенных влагалищным доступом, необходимо ограничение половой жизни в течение 1 месяца, поднятия тяжести с учетом необходимости профилактики несостоятельности мышц тазового дна. В отдаленном послеоперационном периоде после хирургического лечения миомы матки рекомендовано санаторно-курортное лечение.
5. Профилактика и диспансерное наблюдение
Не предусмотрено
6. Дополнительная информация, влияющая на течение и исход заболевания
5.1 Миома матки и бесплодие
- Рекомендуется удаление субмукозной миомы до планирования беременности и как этап лечения бесплодия [7,8,49].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2b)
Комментарии: У пациенток с субмукозной миомой матки снижена частота имплантации в естественном цикле, увеличивается частота самопроизвольного прерывания беременности, чаще наблюдают осложнения беременности.
- Не рекомендуется проводить миомэктомию при интрамуральных и субсерозныхмиомах матки менее 5 см у пациенток, планирующих спонтанную беременность [8,13,49].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: В каждом конкретном случае в формировании показаний к миомэктомии играют роль близость расположения миомы к эндометрию, наличие симптомов нарушения кровообращения, скорость роста узла и сдавления смежных органов.
- Рекомендуется удаление интрамуральных миом больших размеров (более 4-5 см) перед экстракорпоральным оплодотворением [38,55].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: У женщин, ожидающих наступление спонтанной беременности, систематически удалять такие миомы не следует, так как существует риск формирования спаек после миомэктомии и, как следствие, развитие трубно-перитонеального бесплодия. Миомэктомия предпочтительнее ЭМА, ФУЗ-аблации миомы и медикаментозной терапии у женщин, планирующих беременность.
5.2 Миома матки и беременность
- Рекомендуется проводить консервативную терапию болевого синдрома, связанного с дегенеративными изменениями в миоматозном узле, во II триместре: постельный режим, гидратация, анальгетики [56,57].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Ингибиторы простагландин-синтетазы (НПВС) следует использовать с осторожностью, особенно в III триместре. При сильной боли необходимы дополнительное назначение обезболивающих препаратов, эпидуральная анестезия или хирургическое лечение (миомэктомия).
- Рекомендуется во время беременности регулярно проводить УЗИ для оценки состояния не только плода, но и миомы матки, каждые 4 нед до срока родов [58].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
- Рекомендуется проведение миомэктомии в I и II триместрах беременности прибольших размерах опухоли; перекруте ножки узла миомы; ущемлении опухоли в малом тазу; быстром росте опухоли, вызывающем дискомфорт; некрозе миоматозного узла, и как следствие боли в животе и отсутствии эффекта от консервативного лечения; расстоянии между миомой и полостью матки более 5 мм, во избежание вскрытия полости матки во время оперативного вмешательства [54].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
- Рекомендуется проведение кесарева сечения при больших размерах миомы, размеры и локализация которых препятствуют родоразрешению через естественные родовые пути; перекруте субсерозного миоматозного узла; миоме матки, сопровождающейся выраженным нарушением функции смежных органов; миоме матки у пациенток, перенесших ранее миомэктомию; акушерских показаниях [48,59].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2b)
- Рекомендуется проведение миомэктомии во время кесарева сечения при субсерозных узлах на тонком основании; субсерозных узлах на широком основании, исключая расположенные на сосудистых пучках и в нижнем сегменте матки; узлах миомы матки в области разреза на матке при кесаревом сечении [40,49,55].
Уровень убедительности рекомендаций B (уровень достоверности доказательств –2b).
Комментарии: Большинство специалистов сходятся во мнении, что необходимо приложить все усилия, чтобы избежать миомэктомии во время кесарева сечения из-за риска кровотечения, необходимости переливания крови, перевязки маточных артерий и тромбоэмболических осложнений.
5.3 Миома матки в перименопаузе
- Рекомендуется хирургическое лечение миомы матки в пременопаузальном возрастном периоде при нарушениях менструального цикла, сопровождающихся анемизацией; при миоме в сочетании с аденомиозом; субмукозной локализации узла [8,13,47,51].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
- Рекомендуется проведение медикаментозной терапии миомы матки при отсутствии строгих показаний к хирургическому лечению упациенток перименопаузального возраста [8,36,39,42,44,47,50].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарии: Наиболее эффективными гормональными препаратами для лечения миомы матки являются аГн-РГ. Применение гестагенов оправдано только при сочетании миомы матки (небольшие размеры) с гиперпластическими процессами эндометрия и аденомиозом у женщин пременопаузального периода при постоянном динамическом наблюдении. Для консервативной терапии миомы матки эффективны селективные модуляторы рецепторов прогестерона (СМРП) – улипристал).
5.4 Миома матки в постменопаузе
- Рекомендуется проведение гистерэктомии при росте миомы в постменопаузе [8,13,25].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
Комментарии: Увеличение матки и/или миоматозных узлов в постменопаузе, если оно не стимулировано менопаузальной гормональной терапией (МГТ), всегда требует исключения гормонпродуцирующей опухоли яичников или саркомы матки.
- Рекомендуется проведение миомэктомии трансцервикальным доступом (гистерорезектоскопии) при единичной субмукозной миоме матки небольших размеров в постменопаузе при наличии условий для проведения операции [51].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Интерстициально-подслизистые узлы миомы в постменопаузе не являются показанием к хирургическому лечению при отсутствии патологических изменений эндометрия и яичников.
- Рекомендуется проведение динамического УЗИ органов малого таза с доплеромерией 1 раз в 6 мес у пациенток, имеющих не более 2-3 узлов диаметром не более 3 см, получающих МГТ [8,50,60].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарии: При появлении интенсивного кровотока в узлах лечение должно быть отменено и врач решает вопрос о тактике дальнейшего ведения. Не рекомендуется назначение МГТ при субмукозном расположении узла. На практике, большинство женщин с узлами небольших размеров или послеоперативного лечения (гистерэктомия или надвлагалищная ампутация матки как с придатками, так и без) могут получать МГТ по показаниям, длительно без какого-либо увеличения миомы матки. Как альтернатива, в ряде случает для лечения климактерического синдрома у женщин с миомой матки в постменопаузе возможно применение фитоэстрогенов (соевые изофлавоны), которые не приводят к увеличению размеров миоматозных узлов [43].
5.5 Миома матки и рак
- Рекомендуется проводить дифференциальную диагностику с лейомиосаркомой матки при быстром росте узла миомы [1,2,5,8,13].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Комментарии: Клиническая симптоматика миомы и лейомиосаркомы матки практически не различается: периодическая тянущая боль внизу живота различной интенсивности, меноррагии. Степень выраженности симптомов зависит от количества опухолевых узлов, их размеров, локализации и темпов роста опухоли. Только гистологическое исследование, зачастую с использованием иммуногистохимического метода, позволяет установить диагноз лейомиосаркомы.
Критерии оценки качества медицинской помощи
В данном разделе размещены рекомендуемые Рабочей группой критерии оценки качества медицинской помощи с указанием уровня достоверности доказательств и уровня убедительности рекомендаций при миоме матки (Таблица 1).
Таблица 1. Критерии оценки качества медицинской помощи при миоме матки
Список литературы
-
Адамян Л.В. "Состояние репродуктивной системы больных доброкачественными опухолями внутренних половых органов и принципы ее восстановления после реконструктивно-пластических операций" Диссертация на соискание уч. степени доктора мед. наук, Москва, 1985.
-
Оперативная гинекология (2-е издание, переработанное) Краснопольский В.И., Буянова С.Н., Щукина Н.А., Попов А.А. -Москва, Изд-во МЕДпресс -информ– 2013. – С.320
-
Andersen J. Factors in fibroid growth.// Baillieres Clin. Obstet. Gynaecol. 1998. –Jun – 12(2).–P.225–243.
-
Bulun SE. Uterine fibroids.//N Engl J Med.– 2013.–369(14).–P.1344-55.
-
Адамян Л.В., Киселев С.И., Зурабиани З.Р. Эндоскопия в диагностике и лечении патологии матки. М., 1997. – Т. 1.– С. 200–204.
-
Wamsteker K, de Blok S. Diagnostic hysteroscopy: technique and documentation // Sutton C (ed), Endoscopic surgery for gynaecologists. 1993a:263-276.
-
AAGL Practice Report: Practice Guidelines for the Diagnosis and Management of Submucous Leiomyomas 2012 AAGL.doi:10.1016/j.jmig.2011.09.005
-
H.Marret, X.Fritel, L.Ouldamer et al. Therapeutic management of uterine fibroid tumors: updated French guidelines//European Journal of Obstetrics & Gynecology and Reproductive Biology. –2012.–165.–P.156–164.
-
National Guideline ClearinghouseACR Appropriateness Criteria® radiologic management of uterine leiomyomas. 2012
-
Атлас. Спиральная компьютерная томография в гинекологии. Кулаков В.И., Адамян Л.В, Макаренко В.Н., Муратов К.Д. — М. Медицина — Антидор, 2001. — С. 321.
-
Адамян Л.В., Мурватов К. Д. Магнитно-резонансная томография в диагностике патологии матки и придатков /Материалы/Международный Конгресс по Эндометриозу: Москва, 22-26 апреля 1996. -М., 1996. С. 190 – 191.
-
Атлас. Магнитно-резонансная томография в гинекологии.— Кулаков В.И., Адамян Л.В., Мурватов К.Д. М.: Антидор, 1999. — С.193.
-
Guidelines for the Management of Uterine Leiomyoma HKCOG GUIDELINES NUMBER 13 (November 2009)
-
Critchley H, Broder M, Fraser I; FIGO Working Group on Menstrual Disorders. FIGO classification system (PALM-COEIN) for causes of abnormal uterine bleeding in nongravid women of reproductive age.// International Journal of Gynecology and Obstetrics. –2011 –113(1).- P 3–13.
-
Современные аспекты миомэктомии с использованием хирургических энергий / Варданян В.Г., Адамян Л.В., Киселев С.И., Хачатрян А.К.. М.: Медицина, 2002.
-
Внутриматочная патология. Клиника, гистероскопическая диагностикаилечение. Учебно-методическое пособие,2-е изд.Рудакова Е.Б., Куриленко Т.Ю., Давыдов В.В., Давыдов П.В. -М. МЕДпресс-информ.- 2012.
-
Zaraq Khan, Elizabeth A., Stewart. Benign Uterine Diseases. Yen & Jaffe"s Reproductive Endocrinology (Seventh Edition).–2014. – P.586-603.
-
Sizzi O. et al. Italian multicenter study on complications of laparoscopic myomectomy // J Minim Invasive Gynecol.– 2007.– Vol. 14.– №4.– P.453–462.
-
Тихомиров А.Л. Миома, патогенетическое обоснование органосохраняющего лечения. – М., 2013–С.319. ил.
-
Беженарь В.Ф., Цыпурдеева А.А., Долинский А.К., Бочоришвили Р.Г.Лапароскопическая гистерэктомия – семилетний опыт.//Ж. акушерства и женских болезней . – 2011 –. N.4. –C.12 – 19.
-
Doridot V., Dubuisson J.B., Chapron C. et al. Recurrence of leiomyomata after laparoscopic myomectomy // J Am Assoc Gynec Laparoscop.- 2001.-Vol.8.-№4. Р.- 495—500.
-
Гуриев Т.Д., Сидорова И.С., Унанян А.Л. Сочетание миомы матки и аденомиоза. М: МИА. –2012. –С. 256.
-
Kongnyuy EJ, Wiysonge CS. Interventions to reduce haemorrhage during myomectomy for fibroids.Cochrane Database Syst Rev. 2009 Jul 8(3).
-
Долинский А.К. Эффективность лечения бесплодия при выполнении миомэктомии различными хирургическими доступами. автореф. дис. к.м.н., СПб. – 2013. – С.23.
-
Vilos G, Allaire C, Laberge P, Leyland N;Vilos A, Murji A, Chen I. The management of uterine leiomyomas.J Obstet Gynaecol Can. -2015.-Vol.37.№2.-Р.-157-81.
-
Кулаков В.И., Савельева Г.М., Манухин И.Б. Гинекология. Национальное руководство. М.:Геотар-Медиа, 2009.
-
Национальные руководства по лучевой диагностике и терапии" / гл. ред. серии С.К. Терновой. Глава: Лучевая диагностика и терапия в акушерстве и гинекологии: Национальное руководство/ гл. ред. тома Л.В. Адамян, В.Н. Демидов, А.И. Гус,И.С. Обельчак. - М. : ГЭОТАР-Медиа– 2012. –С. 656.
-
Berkane N, Moutafoff-Borie С. Impact of previous uterine artery embolization on fertility // Curr. Opin. Obstet. Gynecol. – 2010. – Vol.22. – № 3. – P. 242–247
-
Sanne M, Willem M. et all. Review of nonsurgical/minimally invasive treatments for uterine fibroids // Curr Opin Obstet Gynecol. -2012.-Vol.24.-№6.-P.368-75.
-
Scheurig-Muenkler C., Lembcke A., Froeling V., Maurer M., Hamm B., Kroencke T.J. Uterine artery embolization for symptomatic fibroids: long-term changes in disease-specific symptoms and quality of life.Hum Reprod.-2011.-Vol.26.-№8.P.2036–42.
-
Курашвили Ю.Б., Саламадина Г.Е., Чмыр Е.Н.. Батаршина О.И. Эффективность применения фокусированного ультразвука под контролем магнитно-резонансной томографии при миоме матки. Акушерство и гинекология, 2010, №3. С.61-65.
-
Boosz A, Reimer P, Matzko M, R?mer T, M?ller A. The conservative and interventional treatment of fibroids. Dtsch Arztebl Int. -2014.-Vol.111.№51-52.-Р.877-83.
-
Максутова Д.Ж. Применение фокусированного ультразвука под контролем магнитно-резонансной томографии (обзор литературы) //Проблемы репродукции, 2009, №2, С.30-36.
-
Лядов К.В., Курашвили Ю.Б., Степанов A.B., Богомазова С.Ю., Вишнинский A.A. Прогнозирование эффективности операции абляции узлов миомы матки по данным магнитно-резонансной томографии. Акуш. и гинекол. - 2007. - №6. - С.72-75.
-
Tempany C, Stewart E, McDannold N. et al. MR imaging-guided focused ultrasound surgery of uterine leiomyomas: a feasibility study. Radiology -2003.Vol.226.-№3.-Р.897—905.
-
Duhan N. Current and emerging treatments for uterine myoma - an update // Int J Womens Health. -2011.-№.3.-Р.231-41.
-
ЗайратьянцО.В. PAEC (Progesterone receptor modulator Associated Endometrial Changes). Изменения эндометрия, ассоциированные с модулятором рецепторов прогестерона. Новый вид обратимых морфологических изменений эндометрия при терапии лейомиом матки препаратом Эсмия? (улипристала ацетат, фармацевтическая компания «Гедеон Рихтер»). Руководство для врачей-патологоанатомов и акушеров-гинекологов. – М., 2013. –С. 30.
-
Коган И.Ю., Беженарь В.Ф., Долинский А.К., Чмаро М.Г.Эффективность вспомогательных методов репродукции у больных с миомой матки.// Ж. Акушерства и женских болезней–2012. –N 4.–С.113–118.
-
Лицова, А.О. Роль естественных киллеров в патогенезе быстрого роста миомы матки, влияние агонистов гонадотропных рилизинг-гормонов на их содержание и функциональное состояние: автореф. дис. канд. мед. наук. –Иваново. – 2013. – С.24.
-
Протопопова Н.В., Сафонова О.М., Портнягина Т.В., Кравчук Н.В.Тактика ведения беременных с миомой матки. // Бюллетень Восточно-Сибирского научного центра СО РАМН. - 2002-№5. -т. 2.-С.149-150.
-
Рациональная фармакотерапия в акушерстве и гинекологии. Руководство для практикующих врачей / В.И. Кулаков, В.Н. Серов, П.Р. Адакаров, А.Г. Антонов и др. Под общ. ред. В.И. Кулакова, В.Н. Серова. – М.: Литера. – 2005.– С.1152.
-
Самойлова Т. Е. Неоперативные методы лечения миомы матки // Лечащий врач. – 2010. – N 3. – C.53– 60.
-
Ярмолинская М. И., Тарасова М. А. Эффективность фитоэстрогенов в лечении климактерического синдрома у женщин с миомой матки // Журнал акушерства и женских болезней. – 2009. – Т.LVIII.–N 1.– С 71 – 77.
-
Croxtall J.D. Ulipristal acetate: in uterine fibroids// Drugs. – 2012. – Vol.72N8. – P.1075–1085.
-
Donnez J., V?zquez F., Tomaszewski J., Nouri K. et al. Long-term treatment of uterine fibroids with ulipristal acetate. // Fertil Steril. 2014 Jun;101(6):1565-73.
-
Eder S, Baker J, Gersten J, Mabey RG, Adomako TL. Efficacy and safety of oral tranexamic acid in women with heavy menstrual bleeding and fibroids. //Womens Health. - 2013.- Jul;9(4).-P. 397-403.
-
Giraudet G., Lucot J.P. et al.Except fertility, place of myomectomy in perimenopause and after menopause //Gynecol Obstet Biol Reprod.–2011.– Vol. 40.–N 8.– P.902–917.
-
Gunes M, Ozdegirmenci O, Kayikcioglu F, Haberal A, Kaplan M. The effect of levonorgestrel intrauterine system on uterine myomas: a 1-year follow-up study.// J Minim Invasive Gynecol. -2008- 15.-P. 735–738.
-
Klatsky PC, Tran ND, Caughey AB, Fujimoto VY. Fibroids and reproductive outcomes: a systematic literature review from conception to deliver.// Am J Obstet Gynecol. –2008. – 198. – P.357-366.
-
LethabyAnne E.,VollenhovenBeverleyJ. An evidence-based approach to hormonal therapies for premenopausal women with fibroids Best Practice & Research Clinical Obstetrics and Gynaecology. –2008. – Vol. 22– N. 2– p. 307–331.
-
Radosa M.P., Winzer H. et al.Laparoscopic myomectomy in peri- and post-menopausal women is safe, efficacious and associated with long-term patient satisfaction // Eur J Obstet Gynecol Reprod Biol. – 2012. – Vol.162–N 2. – P. 192 – 196.
- Islam, O. Protic, S. R. Giannubilo, P.Toti, A. Luigi Tranquilli, F. Petraglia, M. Castellucci, P. Ciarmela. Uterine leiomyoma: available medical treatments and new possible therapeutic options.// J Clin Endocrinol Metab, 2013– 98(3). –P.921–934.
-
Sabry M, Al-Hendy A., Schwartz L.B. et al.Innovative oral treatments of uterine leiomyoma //Obstetrics and Gynecology International Volume. - 2012:943635. doi: 10.1155/2012/943635.
-
Vergani P, Locatelli A, Ghidini A, et al. Large uterine leiomyomata and risk of cesarean delivery. //Obstet Gynecol.-2007. - 109.- P.410-414.
-
Brady P, Stanic A, Styer A. Uterine fibroids and subfertility: an update on the role of myomectomy // Curr. Opin. Obstet. Gynecol.- 2013.- Vol. 25.- №3.-Р.255259.
-
Seki H, Takizawa Y, Sodemoto T. Epidural analgesia for painful myomas refractory to medical therapy during pregnancy. Int J Gynaecol Obstet. 2003;83:303-304.
-
Wittich AC, Salminen ER, Yancey MK, Markenson GR. Myomectomy during early pregnancy. Mil Med. 2000;165:162-164.
-
Qidwai GI, Caughey AB, Jacoby AF. Obstetric outcomes in women with sonographically identified uterine leiomyomata. Obstet Gynecol. 2006;107:376-382.
-
Coronado GD, Marshall LM, Schwartz SM. Complications in pregnancy, labor, and delivery with uterine leiomyomas: a population-based study. Obstet Gynecol. 2000:95:764-760.
-
Colacurci N., De Franciscis P., Cobellis L. [et al.] Effects of hormone replacement therapy on postmenopausal uterine myoma. Maturitas. – 2000. – N 35. – P. 167 – 173.
Приложение А1. Состав рабочей группы
|
Адамян Лейла Владимировна |
Академик РАМН, заместитель директора ФГБУ «Научный центр акушерства, гинекологии и перинатологии им. В. И. Кулакова» Минздрава России, доктор медицинских наук, профессор, заслуженный деятель науки России, заведующая кафедрой репродуктивной медицины и хирургии ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России, Главный внештатный специалист Минздрава России по акушерству и гинекологии |
|
Андреева Елена Николаевна |
Руководитель отделения эндокринной гинекологии ФГБУ «Эндокринологический научный центр» Минздрава России, профессор кафедры репродуктивной медицины и хирургии ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России, доктор медицинских наук |
|
Артымук Наталья Владимировна |
Заведующая кафедрой акушерства и гинекологии №2 Кемеровской государственной медицинской академии, президент Кемеровской региональной общественной организации"Ассоциация акушеров-гинекологов", доктор медицинских наук, профессор |
|
Белоцерковцева Лариса Дмитриевна |
Заведующая кафедрой акушерства, гинекологии и перинатологии Сургутского государственного университета, главный врач Сургутского клинического перинатального центра, доктор медицинских наук, профессор |
|
Беженарь Виталий Федорович |
Руководитель клиники акушерства, гинекологии и неонатологии педиатрического факультета Первого Санкт-Петербурского государственного медицинского университета имени академика И.П.Павлова, заместитель главного акушера-гинеколога комитета по ЗО Правительства Санкт-Петербурга, доктор медицинских наук, профессор |
|
Геворкян Марияна Арамовна
|
Профессор кафедры акушерства и гинекологии лечебного факультета ГБОУ ВПО "Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России, доктор медицинских наук |
|
Глухов Евгений Юрьевич |
К.м.н., доцент кафедры акушерства и гинекологии Уральского государственного медицинского университета, зам.главного врача по акушерству и гинекологии МБУ ЦГБ №7 г.Екатеринбурга |
|
Гус Александр Иосифович |
Руководитель отделения функциональной диагностики ФГБУ «Научный центр акушерства, гинекологии и перинатологии им. В. И. Кулакова» Минздрава России, доктор медицинских наук, профессор |
|
Доброхотова Юлия Эдуардовна |
Заведующая кафедрой акушерства и гинекологии № 2 лечебного факультета ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, доктор медицинских наук, профессор |
|
Жорданиа Кирилл Иосифович |
Ведущий научный сотрудник «Российского Онкологического научного центра им.Н.Н.Блохина», профессор кафедры репродуктивной медицины и хирургии ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России, председатель "ОСОРС – Общество специалистов онкологов по опухолям органов репродуктивной системы», доктор медицинских наук, профессор |
|
Зайратьянц Олег Вадимович |
Заведующий кафедрой патологической анатомии ГБОУ ВПО "Московский государственный медико-стоматологический университет им. А.И.Евдокимова" Минздрава России, Главный патологоанатом Росздравнадзора по Центральному Федеральному Округу РФ, Вице-президент Российского и Председатель Московского обществ патологоанатомов, Лауреат премии им. А.И.Струкова, доктор медицинских наук, профессор |
|
Козаченко Андрей Владимирович |
ведущий научный сотрудник гинекологического отделения отдела оперативной гинекологии и общей хирургии ФГБУ "Научный центр акушерства, гинекологии и перинатологии имени В.И. Кулакова" Минздрава России, доцент кафедры репродуктивной медицины и хирургии ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России, доктор медицинских наук |
|
Киселев Станислав Иванович |
Профессор кафедры репродуктивной медицины и хирургии ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России, лауреат премии Правительства РФ в области науки и техники, доктор медицинских наук |
|
Коган Евгения Алтаровна |
Руководитель 1-го патологоанатомического отделения ФГУ ФГП им. В.И.Кулакова Минздрава России, профессор кафедры патанатомии НИЦ ГБОУ ВПО «Первый Московский государственный медицинский университет имени И.М. Сеченова», доктор медицинских наук, профессор |
|
Кузнецова Ирина Всеволодовна |
Главный научный сотрудник НИО женского здоровья НИЦ ГБОУ ВПО «Первый Московский государственный медицинский университет имени И.М. Сеченова» Минздрава России, доктор медицинских наук, профессор |
|
Курашвили Юлия Борисовна |
Профессор кафедры медицинской физики НИЯУ «МИФИ», доктор медицинских наук |
|
Леваков Сергей Александрович |
Заведующий кафедрой акушерства и гинекологии ГБОУ ВПО Первого Московского Государственного медицинского университета им. И.М.Сеченова, доктор медицинских наук, профессор |
|
Малышкина Анна Ивановна |
Директор ФГБУ «Ивановский научно-исследовательский институт материнства и детства имени В.Н. Городкова» Минздрава России, доктор медицинских наук |
|
Мальцева Лариса Ивановна |
Доктор медицинских наук, профессор, заведующая кафедрой акушерства и гинекологии ГБО ДПО "Казанская государственная медицинская академия", Главный внештатный акушер-гинеколог ПФО, Заслуженный деятель науки РФ |
|
Марченко Лариса Андреевна |
Ведущий научный сотрудник отделения гинекологической эндокринологии ФГБУ «Научный Центр акушерства, гинекологии и перинатологии им. В.И.Кулакова» Минздрава России, доктор медицинских наук, профессор |
|
Мурватов Камолжон Джамолхонович |
Начальник гинекологического отделения Главного военного клинического госпиталя ВВ МВД РФ, полковник медицинской службы, заслуженный врач РФ, доцент кафедры репродуктивной медицины ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава РФ, кандидат медицинских наук |
|
Пестрикова Татьяна Юрьевна |
Заведующая кафедрой акушерства и гинекологии ГБОУ ВПО «Дальневосточный государственный медицинский университет» МЗ РФ (г. Хабаровск), заслуженный врач РФ, главный внештатный акушер-гинеколог Минздрава РФ в Дальневосточном федеральном округе, доктор медицинских наук, профессор |
|
Попов Александр Анатольевич |
Заведующий отделением эндоскопии ГБУЗ МО «Московского областного научно-исследовательского института акушерства и гинекологии», доктор медицинских наук, профессор |
|
Протопопова Наталья Владимировна |
Заведующая кафедрой перинатальной и репродуктивной медицины ГБОУ ДПО «Иркутская государственная медицинская академия постдипломного образования», заслуженный врач РФ, доктор медицинских наук, профессор |
|
Самойлова Алла Владимировна |
Заместитель Председателя Кабинета Министров Чувашской Республики – министр здравоохранения и социального развития Чувашской Республики, Заведующая кафедры акушерства и гинекологии ФГОУ Чувашский государственный медицинский Университет им. И.Н.Ульянова. доктор медицинских наук, профессор |
|
Сонова Марина Мусабиевна |
Заведующая отделением гинекологии, кафедра репродуктивной медицины ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России, доктор медицинских наук, профессор |
|
Тихомиров Александр Леонидович |
Доктор медицинских наук, профессор кафедры акушерства и гинекологии лечебного факультета ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России |
|
Ткаченко Людмила Владимировна |
Заведующая кафедрой акушерства и гинекологии ФУВ ГБОУ ВПО «Волгоградский государственный медицинский университет» Минздрава России, заслуженный врач РФ, доктор медицинских наук, профессор, главный внештатный акушер-гинеколог Волгоградской области |
|
Урумова Людмила Татаркановна |
Заведующая гинекологическим отделением ФГБУЗ «Клиническая больница №123 Федерального медико-биологического агентства» России, заслуженный врач РФ кандидат медицинских наук |
|
Филиппов Олег Семенович |
Заместитель директора Департамента медицинской помощи детям и службы родовспоможения Минздрава России, профессор кафедры акушерства и гинекологии НИЦ ГБОУ ВПО «Первый Московский государственный медицинский университет имени И.М. Сеченова» Минздрава России, доктор медицинских наук, профессор |
|
Хашукоева Ассият Зульчифовна |
Профессор кафедры акушерства и гинекологии лечебного факультета ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, доктор медицинских наук |
|
Чернуха Галина Евгеньевна |
Заведующая отделением гинекологической эндокринологии ФГБУ «Научный Центр акушерства, гинекологии и перинатологии им. В. И. Кулакова» Минздрава России, доктор медицинских наук, профессор |
|
Ярмолинская Мария Игоревна |
Ведущий научный сотрудник отдела эндокринологии репродукции ФГБУ "Научно-исследовательского института акушерства и гинекологии имени Д.О.Отта", профессор кафедры акушерства и гинекологии №2 ГБОУ ВПО «Северо-Западный государственный медицинский университет им. И.И.Мечникова» Минздрава России, доктор медицинских наук |
|
Яроцкая Екатерина Львовна |
Заведующая отделом Международного сотрудничества ФГБУ «Научный Центр акушерства, гинекологии и перинатологии им. В. И. Кулакова» Минздрава России, доктор медицинских наук |
Конфликт интересов:Члены рабочей группы являются членами Российского общества акушеров-гинекологов и Российской ассоциации гинекологов-эндоскопистов.
Все члены рабочей группы заявляют об отсутствии конфликта интересов.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
-
Врачи акушеры-гинекологи, терапевты, врачи общей практики;
-
Студенты, ординаторы, аспиранты;
-
Преподаватели, научные сотрудники.
В данных клинических рекомендациях все сведения ранжированы по уровню убедительности рекомендаций и достоверности доказательств в зависимости от количества и качества исследований по данной проблеме (Таблица П1, Таблица П2).
Таблица П1 – Уровни достоверности доказательств*
|
Уровень достоверности |
Тип данных |
|
1а |
Мета анализ рандомизированных контролируемых исследований (РКИ) |
|
1b |
Хотя бы одно РКИ |
|
2а |
Хотя бы одно хорошо выполненное контролируемое исследование без рандомизации |
|
2b |
Хотя бы одно хорошо выполненное квазиэкспериментальное исследование |
|
3 |
Хорошо выполненные не экспериментальные исследования: сравнительные, корреляционные или «случай-контроль» |
|
4 |
Экспертное консенсусное мнение либо клинический опыт признанного авторитета |
Таблица П2 – Уровни убедительности рекомендаций*
|
Уровень убедительности |
Основание рекомендации |
|
А |
Основана на клинических исследованиях хорошего качества, по своей тематике непосредственно применимых к данной специфической рекомендации, включающих по меньшей мере одно РКИ |
|
В |
Основана на результатах клинических исследований хорошего дизайна, но без рандомизации |
|
С |
Составлена при отсутствии клинических исследований хорошего качества, непосредственно применимых к данной рекомендации |
* Цит. по: «Медицина, основанная на доказательствах. Руководство для начинающих пользователей» / Под ред Г.Т.Сухих.- М.: ООО "Верди".-2011.- 179 с. [адапт. из «Levels of Evidence», Oxford Centre for Evidence-based Medicine (2009)].
Порядок обновления клинических рекомендаций: пересмотр 1 раз в 3 года.
Приложение А3. Связанные документы
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
1) Порядок оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)» (приказ Министерства здравоохранения Российской Федерации от 1 ноября 2012 г. N 572н);
2) Порядок использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению (приказ Министерства здравоохранения Российской Федерации от 30 августа 2012 г. № 107н).
Приложение Б. Алгоритмы ведения пациента
Общая схема
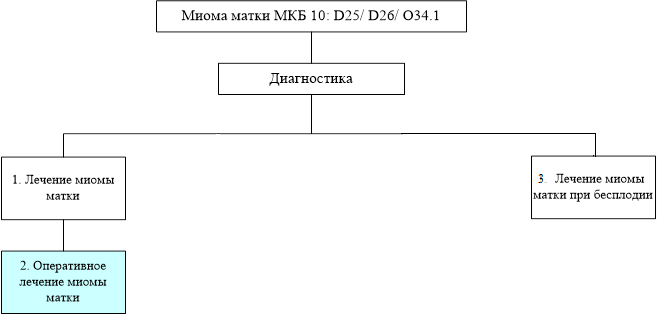
Схема 1
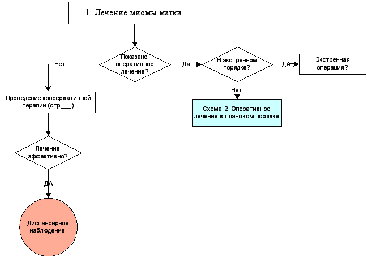
Схема 2.

Схема 3.
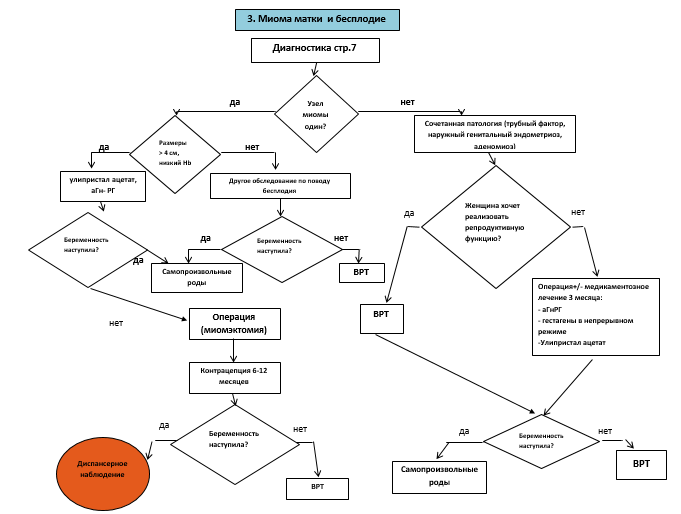
Приложение В. Информация для пациентов
Миома матки — одна из самых распространенных опухолей женских половых органов — в структуре гинекологических заболеваний она составляет долю 27%. Кроме того, она может возникать снова у 7-28% больных, иногда даже перерождаться в злокачественную опухоль. Если раньше считали, что миомой матки страдают в основном 40-летние женщины, то сегодня проблема еще более актуальна, так как все чаще миому обнаруживают у восемнадцати- и двадцатилетних. Кому еще только предстоит рожать детей. А миома матки может стать в этом серьезным препятствием.
В значительной степени на развитие этой доброкачественной опухоли оказывают влияние воспалительные заболевания и аборты. У женщины, перенесшей к 30 годам 10 абортов, риск образования миомы матки к 40 годам возрастает в 2 раза. Абсолютно достоверно, что намного чаще миомы матки встречаются у нерожавших женщин.
В 30-40% случаев склонность к образованию миомы матки все-таки передается по наследству: от матери к дочери. Существуют так называемые «семейные формы» миомы матки, когда у всех женщин в семье — бабушки, мамы, тети, сестры — были миомы.
В одних случаях сначала миома вообще никак себя не проявляет и не беспокоит женщину. Поэтому выявляется миома чаще всего на профосмотре у гинеколога. При этом врач может только констатировать факт наличия миомы матки. В других ситуациях первыми признаками миомы могут быт боли внизу живота или в области поясницы, кровотечения, изменения менструального цикла, нарушение функций соседних органов, например — учащенное мочеиспускание. Для того чтобы определить количество узлов, их размеры, расположение и т. д., необходимы уже специальные исследования: эхография, компьютерная томография, ядерно-магнитный резонанс.
К счастью, в большинстве случаев действительно можно обойтись только УЗИ. Но иногда при нетипичном расположении миом результаты УЗИ могут быть недостоверными.
Вообще миомы могут располагаться в наружном, среднем и внутреннем слоях матки. Наиболее «неприятные» те, которые находятся во внутреннем слое. Такие миомы деформируют полость матки и, как правило, вызывают обильные ежемесячные кровотечения с резким понижением гемоглобина. Миомы большого размера, особенно расположенные в наружном слое, сдавливают соседние органы, нарушая их функции.
Само по себе наличие миомы не всегда является показанием к операции. Все зависит от состояния больной, выраженности симптомов заболевания и размеров опухоли.
Показаниями к операции по удалению миомы матки являются боли, быстрый рост размеров узла, подозрение на перерождение миомы матки в злокачественную опухоль, нарушение кровоснабжения в узлах миомы и воспалительные изменения в них, нарушение функций соседних органов (мочевого пузыря, кишечника), бесплодие (когда все другие причины уже исключены). Если операция необходима, то действительно, чем раньше она будет сделана, тем лучше.
Миомы матки небольших размеров обычно неплохо поддаются консервативному лечению. Миому матки можно наблюдать в динамике (с использованием ультразвукового исследования влагалищным датчиком). При наличии симптомов можно проводить консервативную терапию — препаратами гестагенов, улипристалом, агонистами гонадотропин-рилизинг гормонов. Гормонотерапия проводится для подготовки эндометрия (внутреннего слоя матки) только вслучае, когда узел миомы расположен во внутреннем слое матки, а предстоит операция резектоскопии (удаление узла снизу через матку). Назначается гормонотерапия в течение 3 месяцев, целесообразнее под контролем УЗИ, с целью подготовки к удалению миоматозного узла с сохранением матки.
Матка удаляется в тяжелых случаях — при наличии миомы больших размеров или при очень большом количестве узлов. Однако в принципе любую матку при операции можно сохранить, особенно, если пациентка молодого возраста и заинтересована в сохранении детородной функции. В настоящее время во время операции применяются новейшие технические средства: лазеры (углекислый, аргоновый), специальные ультразвуковые скальпели и т. д. После лапароскопии заметны только маленькие «точки» 0,5-1 см, так как делаются лишь 5 мм проколы для введения в живот инструментов. Срок пребывания в больнице сокращается до 1-2 дней, и сразу после выписки женщина трудоспособна.
Если есть возможность сделать операцию влагалищным доступом или с помощью гистероскопа, не остается вообще никаких внешних следов оперативного вмешательства. Кроме самой женщины и врача-гинеколога никто никогда не узнает, какую именно операцию она перенесла.
Комментарии
ПРАКТИКА ПЕДИАТРА
