Фиброзная дисплазия. Клинические рекомендации.
Статьи
Фиброзная дисплазия
- Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР)
Оглавление
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 4. Реабилитация
- 5. Профилактика и диспансерное наблюдение
- 6. Дополнительная информация, влияющая на течение и исход заболевания
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение А3. Связанные документы
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
- Приложение Г.
Ключевые слова
-
аппарат Илизарова
-
билокальный остеосинтез
-
гидроксиапатит
-
компрессионно-дистракционный остеосинтез
-
костная киста
-
монолокальный компрессионный остеосинтез
-
остеодисплазия
-
фиброзная дисплазия
Список сокращений
АЛТ – аланинаминотрансфераза
АСТ – аспартатаминотрансфераза
БДКО – билокальный компрессионно-дистракционный остеосинтез
ГА – гидроксиапатит
КК – костная киста
КО – комбинированный остеосинтез
МКО - монолокальный компрессионный остеосинтез
МП – медикаментозная пункция
МРТ – магнитно - резонансная томография
НИИ – научно исследовательский институт
УЗИ – ультразвуковое исследование
ЭКГ – электрокардиограмма
ФД – фиброзная дисплазия
КТ - компьютерная томография
Термины и определения
Остеосинтез – хирургический метод соединения костных отломков и устранения их подвижности с помощью фиксирующих приспособлений.
Остеосинтез чрескостный – остеосинтез, с помощью жестко соединенных между собой металлических спиц или гвоздей, проведенных через отломки костей перпендикулярно к их оси и фиксированных с помощью специальных аппаратов или приспособлений (дуг).
Монолокальный компрессионный остеосинтез (МКО) – создание с помощью аппарата внешней фиксации управляемой компрессии или дистракции в проблемной зоне (зоне интереса).
Билокальный компрессионно-дистракционный остеосинтез (БКДО) – остеотомия отломка и транспорт кости (дозированное, управляемое перемещение сформированного фрагмента).
Фиброзная дисплазия – ненаследуемая аномалия развития костей, при которой нормальная костная ткань заменяется фиброзно-костной тканью.
Костная киста – это заболевание, характеризующееся образованием полости в костной ткани. В его основе лежит локальное нарушение внутрикостного кровообращения, активация лизосомных ферментов.
1. Краткая информация
1.1 Определение
Фиброзная дисплазия – заболевание, характеризующееся нарушением развития (дисплазия) скелета, при котором нормальная кость замещается фиброзной тканью с элементами диспластически изменённой кости. Выделяют монооссальную (около 85% случаев), мономелическую (поражено несколько соседних костей одной конечности, плечевого или тазового пояса) и полиоссальную (около 5% случаев) формы. В основе лежит замедленная и извращенная оссификация эмбрионального хряща [1; 2].
Костная киста – заболевание, характеризующееся образованием полости в костной ткани. В его основе лежит локальное нарушение внутрикостного кровообращения, активация лизосомных ферментов, которая приводит к деструкции глюкозаминогликанов, коллагена и других протеинов. Процесс сопровождается повышением осмотического и гидростатического давления в формирующейся полости, жидкое содержимое которой имеет высокую фибринолитическую и остеолитическую активность. По международной классификации патологии костной ткани кисты относят к опухолеподобным заболеваниям.
Аневризмальная киста кости – это обширное доброкачественное поражение костной ткани в виде многокамерной, реже однокамерной полости, наполненной кровяным содержимым, ее стенки могут быть с вкраплениями мелких костных частей.
1.2 Этиология и патогенез
Фиброзная дисплазия вызывается соматической мутацией в гене GNAS1, локализованном на хромосоме 20q13.2-13.3. Этот ген кодирует альфа-субъединицу стимулирующего белка G, Gs?. Вследствие этой мутации, происходит замена аминокислоты аргинина (в белке) в положении 201 (R201) на аминокислоту цистеин (R201C) или гистидин (R201H). Этот аномальный белок стимулирует G1 циклический аденозинмонофосфат (АМФ) и остеобласты (клетки) к более высокой скорости синтеза ДНК, чем в нормальных клетках. Это приводит к образованию фиброзной дезорганизованной костной матрицы с образованием примитивной костной ткани, которая не способна созревать в пластинчатые кости. Процесс самой минерализации также проходит ненормально.
В основе этиопатогенеза развития патологического процесса формирования и роста кист лежит локальное нарушение венозного дренажа в метафизарном отделе кости. Возникающее при этом, повышенное внутрикостное давление приводит к альтерации клеточного состава элементов крови и высвобождению лизосомальных ферментов, которые, воздействуя на костную ткань, вызывают её лизис. Одновременно происходит нарушение свертывающей системы крови, выражающееся в локальном фибринолизе. Накапливающиеся продукты распада органического матрикса костной ткани создают повышенное онкотическое давление содержимого кисты. Таким образом, создаётся порочный круг патогенеза, когда каждый из компонентов усиливает другой.
1.3 Эпидемиология
Фиброзная дисплазия составляет около 5% от всех доброкачественных поражений костей. Однако, истинная заболеваемость неизвестна, так как многие пациенты не имеют симптомов. Локализованная фиброзная дисплазия составляет 75-80% случаев.
Фиброзная дисплазия является медленнорастущим поражением, которое обычно появляется в периоды роста костей и, таким образом, их часто можно наблюдать у лиц в раннем подростковом и в позднем подростковом возрасте. Фиброзная дисплазия, которая развивается в нескольких костях, составляет 20-25% всех случаев и пациенты, с этой формой, как правило, показывают проявления этой болезни в несколько более раннем возрасте (средний возраст 8 лет).
Среди всех опухолей и дисплазий скелета кисты костей составляют 37,7% [3], среди доброкачественных опухолей скелета – 56,2%. Среди больных с патологией опорно-двигательного аппарата они составляют около 0,4 %, а у детей с диспластическими и опухолевыми заболеваниями костей – от 21 до 57 % [4].
1.4 Кодирование по МКБ
M 85.0 – Фиброзная дисплазия (избирательная, одной кости)
M 85.4 – Единичная киста кости
М85.5 – Аневризматическая костная киста
1.5. Классификация
Классификация фиброзной дисплазии:
- монооссальная;
- мономиелическая;
- полиоссальная.
Классификация костных кист:
- солитарная;
- аневризмальная;
- юкстаартикулярная.
2. Диагностика
2.1 Жалобы и анамнез
Симптомы фиброзной дисплазии. КК чаще развивается в детском и юношеском возрасте, обычно поражает длинные трубчатые кости. На начальных стадиях протекает бессимптомно или сопровождается незначительными болями. Нередко первым признаком патологического процесса становится патологический перелом. Симптомы могут отсутствовать или быть слабо выраженными. Пальпация, как правило, безболезненна, значительная нагрузка обычно сопровождается болью. При больших кистах в области проксимального диафиза бедра возможна хромота, при поражении плечевой кости – дискомфорт и неприятные ощущения при резких движениях и поднимании руки.
Симптомы ФД обычно выявляются еще в детстве, но возможно и позднее начало. Выраженные врожденные деформации обычно отсутствуют. При полиоссальной форме первые симптомы появляются в детстве. Поражение костей сопровождается эндокринопатиями, пигментацией кожи и нарушением деятельности сердечно-сосудистой системы. Проявления болезни достаточно разнообразны, наиболее постоянными признаками являются незначительные боли (обычно в бедрах) и прогрессирующие деформации. Иногда болезнь диагностируется только при возникновении патологического перелома. Степень деформации зависит от локализации очагов фиброзной дисплазии. При возникновении процесса в трубчатых костях верхних конечностей обычно наблюдается только их булавовидное расширение. При поражении фаланг пальцы укорачиваются, выглядят «обрубленными».
2.2 Физикальное обследование
-
Рекомендовано на этапе постановки диагноза изучить общий ортопедический статус для выявления сопутствующих нарушений, измерить длину, окружность пораженной и контралатеральной конечностей, амплитуду активных и пассивных движений в суставах, определить величину деформации в градусах, состояние мягких тканей сегмента, наличие рубцов [5].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b)
Комментарии: Ортопедический осмотр включает:
-
Осмотр пораженного сегмента – при осмотре возможно выявить гиперемию, отёк, мышечную атрофию, наличие ран, свищей, трофических язв, деформацию, укорочение сегмента.
-
Пальпация сегмента - при пальпации можно выявить очаги флюктуации, размягчения и уплотнения мягких тканей, их болезненность, патологическую подвижность.
-
Измерение сегмента – выявляются отёк, мышечная атрофия, укорочение или удлинение сегмент.
-
Измерение объема движений в смежных суставах – выявляется наличие патологии суставов.
-
Визуальный осмотр позволяет предварительно определить вид повреждения кости и прилежащих мягких тканей, локализацию гнойных затеков, наличие трофических язв, степень их распространения, а также определить наличие сосудистой патологии, укорочения, деформации, контрактуры, псевдоартроза.
-
После сбора анамнеза и визуального осмотра составляется план детального обследования больного.
-
2.3 Лабораторная диагностика
Лабораторные методы исследования: клинические, биохимические и коагуологические анализы крови, анализы мочи, исследование иммунного статуса.
- Рекомендовано на этапе постановки диагноза провести общий анализ крови с исследованием лейкоцитарной формулы, общий анализ мочи, биохимический анализ крови: общий белок, альбумин, мочевина, креатинин, аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), исследование электролитов крови (натрий, калий, хлор), общий анализ мочи, гистологическое исследование пунктатов и ткани полученной при трепанобиопсии пораженного сегмента конечности, генетический анализ (по показаниям) [6].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1b)
2.4 Инструментальная диагностика
-
Рекомендована рентгенография в стандартных проекциях (прямая и боковая). При необходимости для выявления истинного угла деформации сегмента рентгенологическое исследование дополнительно выполняется в косых проекциях (угол ротации в пределах 30°-40°) [7].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
Комментарии. На основании рентгенологической картины определяют фазу патологического процесса. В фазе остеолиза на снимке обнаруживается бесструктурное разрежение метафиза, соприкасающееся с зоной роста. В фазе отграничения на рентгенограммах видна полость с ячеистым рисунком, окруженная плотной стенкой и отделенная от зоны роста участком нормальной кости. В фазе восстановления на снимках выявляется участок уплотнения костной ткани или небольшая остаточная полость. При ФД нормальный рисунок метафиза замещен просветлением, продольно расположенным, заостренным по направлению к центру кости и расширяющимся у росткового диска. Это просветление не равномерно, а исчерчено веерообразно расходящимися в сторону эпифизов костными перегородками. Обычно на ряде снимков, произведенных в различных проекциях, можно убедиться в том, что не весь метафиз содержит грубоволокнистую фиброзную ткань. Ось поражённой кости, как правило, всегда изменена.
Для уточнения локализации и распространенности патологического процесса, а также для изучения структуры кости и окружающих её мягких тканей используются компьютерная томография и МРТ.
-
Рекомендована компьютерная томография (КТ) пораженного сегмента для уточнения локализации и размеров костных полостей, секвестров, наличие или отсутствие сращения костных отломков [8, 9].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
-
Рекомендуется проведение магнитно-резонансная томография (МРТ) пораженного сегмента в нативном режиме для оценки состояния мягких тканей, окружающих зону псевдоартроза [10].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
-
Рекомендовано УЗИ конечностей. УЗИ конечностей позволяет оценить состояние сосудистого русла [11].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
2.5 Иная диагностика
-
Рекомендовано обследование на этапе контроля эффективности лечения:
- выполнение ортопедического осмотра [5];
- выполнение общего анализа крови с подсчетом лейкоцитарной формулы, биохимического анализ крови (мочевина, креатинин, общий белок, альбумин, общий билирубин, АЛТ, АСТ), коагулограммы, общего анализа мочи [6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
-
При подозрении на рецидив заболевания рекомендовано повторить комплекс диагностических мероприятий [5; 6].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Комментарии. Целесообразно проведение генетического анализа у пациентов, страдающих ФД для соматической мутации в гене GNAS1, локализованном на хромосоме 20q13.2-13.
3. Лечение
3.1 Консервативное лечение
Консервативное лечение малоэффективно. Часты случаи развития рецидивов КК и ФД, а также прогрессирования деформаций и укорочения конечностей. Положительный эффект пункционного метода лечения, определяемый его патогенетической обоснованностью, позволил добиться регресса кистозного процесса многим исследователям. Однако данные способы не решали проблем, возникающих из-за сопутствующих деформаций, развивающихся укорочений, либо избыточной длины костного сегмента [15, 16].
3.2 Хирургическое лечение
-
Рекомендовано при лечении больных с диспластическими заболеваниями длинных костей (солитарная и аневризмальная костная киста, фиброзная остеодисплазия) конечностей и сопутствующими деформациями [15, 16].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Остеосинтез осуществляется в плановом порядке.
Противопоказания:
Относительные:
-
Острые инфекционные заболевания;
-
Хронические компенсированные заболевания в фазе обострения.
Абсолютные:
-
Хронические декомпенсированные заболевания внутренних органов.
-
Психические расстройства.
-
Дерматологические заболевания с изменением кожных покровов на поврежденном сегменте (мокнущие дерматиты, нейродермиты, экзема и так далее).
Степень потенциального риска применения:
класс 3 – высокая степень риска (прямое хирургическое воздействие на органы и ткани организма).
Описание:
Возможные осложнения и способы их устранения
По характеру возникновения осложнения:
-
технические (связанные с нарушением техники выполнения метода и последующего ведения больного);
-
лечебные (инфекционные, нейро-сосудистые);
-
организационные (связанные с неподготовленностью медицинского персонала).
Ошибки, связанные с несоблюдением техники выполнения метода (технические) могут привести к нейропатии нервов (при несоблюдении темпа дистракции). В таких случаях дистракцию временно прекращают, проводят курс консервативной восстановительной терапии (витамины группы В, неостигмина метилсульфат, электростимуляция). При повреждении магистральных сосудов во время остеотомии необходима консультация с ангиохирургом.
Профилактикой указанных осложнений является точное соблюдение приемов выполнения остеотомии и создание условий для предупреждения возможного повреждения сосудов и нервов, находящихся в непосредственной близости от зоны остеотомии или проведения спиц.
Наиболее грозным лечебным осложнением является возникновение спицевого остеомиелита в процессе остеосинтеза, в случаях несоблюдения скоростного режима проведения спиц через склерозированные участки кости, без применения специальной копьевидной заточки наконечника спицы.
Воспаление мягких тканей вокруг спиц возникает при несоблюдении принципов асептики и антисептики и нарушении технологии проведения спиц. Лечение воспаления мягких тканей заключается в ежедневных перевязках с использованием диоксидина, димексида, мази с диоксометилтетрагидропиримидин+хлорамфеникол, антибиотиков широкого спектра действия. Спицы удаляют через три дня при отсутствии эффекта от проводимой терапии. Своевременное удаление спиц на фоне антибактериальной терапии предупреждает развитие спицевого остеомиелита.
Эффективность:
Предложенные методики и тактические приемы лечения данного заболевания позволяют повысить эффективность оказания специализированной медицинской помощи больным КК и ФД особенно при тяжелых, рецидивирующих формах заболевания и рубцовых изменениях окружающих мягких тканей. Применение методик позволяет устранить имеющиеся деформации, восстановить целостность кости и анатомическую длину, в более короткие сроки достигнуть консолидации, костной регенерации за один этап оперативного лечения.
Описание методики хирургического лечения больных с костными кистами и фиброзной дисплазией см в Приложение Г.
3.3. Иное лечение
В период фиксации в аппарате возможно санаторно-курортное лечение. При наличии показаний – психологическая помощь.
4. Реабилитация
-
Рекомендовано реабилитацию начинать непосредственно в стационаре в раннем послеоперационном периоде. На 3-5 сутки после операции (при стихании послеоперационного болевого синдрома) пациентам целесообразно посещать групповые и индивидуальные занятия лечебной физической культурой с методистами с целью предотвращения развития контрактур суставов пораженного сегмента, ранней активизации [12; 14].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Комментарии: Основными принципами восстановительного лечения являются преемственность и комплексность. В этом комплексе важную роль играет санаторно-курортное лечение. Лечебная физкультура особенно эффективна при таких последствиях КК и ФД, как контрактура суставов и мышц. Эти процедуры усиливают регенеративные процессы в костной и параоссальных тканях, предупреждают мышечную атрофию и способствуют восстановлению функции пораженного органа.
Для больных после стационарного лечения особое значение приобретают методы физической, психологической и социальной реабилитации, способствующие возвращении. больного к привычному образу жизни и профессиональной деятельности.
5. Профилактика и диспансерное наблюдение
-
Рекомендована своевременная диагностика и лечение пациентов с КК и ФД. Профилактика деформаций конечностей и рецидивов КК и ФД заключается в устранении факторов, приводящих к их развитию [17; 18].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Комментарии: Признавая важность всех перечисленных лечебных мероприятий, необходимо подчеркнуть, что важнейшим моментом в профилактике развития рецидивов КК и ФД, а также деформаций и патологических переломов костей конечностей остаются максимально ранняя диагностика и рано начатое лечение.
Росту количества случаев развития рецидива КК и ФД способствуют:
-
поздняя выявляемость КК и очагов ФД у детей;
-
применение неэффективных способов консервативного лечения КК и ФД;
-
сокращение сроков стационарного лечения.
6. Дополнительная информация, влияющая на течение и исход заболевания
При любых способах оперативного лечения КК и ФД костей чаще всего встречаются следующие осложнения: нагноение послеоперационной раны, развитие хронического остеомиелита, рецидив основного заболевания, повреждение сосудов и нервов [14]. Причины этих осложнений:
- Нестабильность фиксации костных отломков.
- Несоблюдение правил асептики и антисептики во время операции и после нее.
- Большая травматизация кости и окружающих мягких тканей во время выполнения оперативного вмешательства.
-
Для профилактики указанных осложнений рекомендовано топографо-анатомические особенности пораженного сегмента его морбидные изменения, корректно подбирать размер фиксатора, придерживаться рекомендованных способов проведения чрескостных элементов. Соблюдение правил асептики и антисептики должно быть обязательным и неуклонным на всех этапах операции и после неё [15; 16].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Комментарии: Наиболее часто встречающимся осложнением при лечении больных методом КО (чрескостного остеосинтеза в сочетании с погружным) является прорезывание спицами мягких тканей, особенно в случаях использования методик билокального остеосинтеза и при устранении значительных по объему дефектов. Причиной данного осложнения, наряду с погрешностями в технике проведения спиц, служит наличие рубцово-измененных тканей, как следствие предшествующей тяжелой травмы и многократных оперативных вмешательств.
Традиционным осложнением является воспаление мягких тканей вокруг спиц. Причинами его являются технические ошибки проведения спиц, а также не соблюдение правил асептики и антисептики. В этих условиях, наряду с точным соблюдением методики проведения фиксирующих спиц, их натяжения и жесткого крепления на внешних опорах аппарата, наиболее эффективными мерами по предупреждению и купированию данного осложнения является строгое соблюдение санитарно-эпидемиологического режима, правил личной гигиены пациентов.
Причиной нагноения послеоперационной раны также служит проведение (нередко вынужденное) оперативного доступа через плохо кровоснабжаемые рубцово-измененные мягкие ткани. Процесс заживления таких тканей характеризуется длительностью и вялым течением регенерации на фоне предрасположенности к инфицированию. Для предупреждения данного осложнения необходимо атравматичное выполнение оперативного доступа и последующего ушивания раны с максимально щадящим отношением к повреждаемым тканям, тщательный гемостаз, рациональное дренирование.
Специфическими, при использовании методик управляемого чрескостного остеосинтеза (как составляющего КО), являются такие осложнения как: смещение костных отломков, сдавливание мягких тканей опорами аппарата, замедленная регенерация кости. Как правило, они обусловлены ошибками при выполнении конкретных технических приемов остеосинтеза: фиксации отломков, монтаж аппарата, нарушение темпа и ритма дистракции. При их возникновении следует осуществить перемонтаж аппарата с перепроведением спиц, нормализовать темп тракционных усилий, приведя его в соответствии с регенераторными возможностями организма конкретного больного.
В целом, можно констатировать, что встречающиеся в процессе лечения больных с КК и ФД костей методом КО осложнения лечебного процесса, являются типичными для данного метода и устранимы непосредственно в ходе его выполнения. Точное соблюдение техники остеосинтеза создает оптимальное условие для их предупреждения и, тем самым, положительно сказывается на анатомо-функциональных результатах лечения. При этом выполнение комплекса клинико-лабораторных исследований позволяет контролировать ход лечебного процесса, своевременно осуществлять его необходимую коррекцию, добиваясь полного решения лечебной задачи.
Критерии оценки качества медицинской помощи
|
№ |
Критерии качества |
Уровень достоверности доказательств |
Уровень убедительности рекомендаций |
|
Этап постановки диагноза |
|||
|
1 |
1b |
A |
|
|
2 |
Выполнено рентгенологическое исследование пораженного сегмента |
1b |
A |
|
3 |
Выполнен общий анализ крови с подсчетом лейкоцитарной формулы, биохимический анализ крови (мочевина, креатинин, общий белок, альбумин, общий билирубин, АЛТ, АСТ), коагулограмма, общий анализ мочи |
1b |
A |
|
Этап хирургического лечения |
|||
|
1 |
2a |
B |
|
|
2 |
Выполнена внеочаговая фиксация одного или нескольких сегментов (по показаниям) |
2a |
B |
|
Этап послеоперационного лечения |
|||
|
1 |
Выполнены осмотр и перевязки пораженного сегмента |
2а |
В |
|
2 |
Выполнен общий анализ крови с подсчетом лейкоцитарной формулы, биохимический анализ крови (мочевина, креатинин, общий белок, альбумин, общий билирубин, АЛТ, АСТ), коагулограмма, общий анализ мочи |
1b |
A |
Список литературы
-
Волков М.В. Болезни костей у детей / М.В. Волков. - М.: Медицина, 1985 – 512 с.
-
Штурм В.А. Врожденные генерализованные деформации опорно-двигательного аппарата / Штурм В.А. // Руководство по ортопедии и травматологии / Под ред. Н.И. Новаченко. - М. 1968. - Т.2. - С.536-539.
-
Бережной А.П. Кисты костей у детей и подростков: Автореф. дис. д-ра мед. наук/ А.П. Бережной. -М., 1985. -28с.
-
Чекериди Ю.Э. Лечение дистрофических костных кист у детей: Дис. канд. мед. наук / Ю.Э. Чекериди. М., 1999. - 146с.
-
Маркс В.О. Ортопедическая диагностика: руководство-справочник / В.О. Маркс. - Минск: Наука и техника, 1978. – 512 с: ил.
-
Герасимов А.М. Биохимическая диагностика в травматологии и ортопедии / А. М. Герасимов, Л. Н. Фурцева. - М.: Медицина, 1986. – 234 с.
-
Рейнберг С.А. Рентгенодиагностика заболеваний костей и суставов: в 2-х т. / С.А. Рейнберг. - М.: Медицина, 1964.
-
Хофер М. Компьютерная томография: [руководство] / М. Хофер. - М. Мед. литература, 2011. – 232 с.
-
Компьютерная томография заболеваний костей и суставов: учеб. пособие / М.И. Головко, А.М. Ходорович, В.В. Доценко, А.Н. Ремизов, Н.Г. Захарян. - М.: РУДН, 2008. – 159 с.
-
- Berquist T.H. MRI of the Musculoskeletal System / T.H. Berquist. – USA: Lippincott Williams & Wilkins- 173 с.
-
Shevtsov V.I. Defects of the lower limb bones / V.I. Shevtsov, V.D. Makushin, L.M. Kuftyrev. – Kurgan: Zauralye, 2000. – 684 p.
-
Куфтырев Л. М., Борзунов Д. Ю., Злобин А. В., Митрофанов А. И. Аутопластика пострезекционных дефектов трубчатых костей кисти при лечении доброкачественных опухолей и опухолеподобных заболеваний с использованием чрескостного остеосинтеза //Гений ортопедии. 2004. № 2. С. 16-18
-
Шевцов В. И., Борзунов Д. Ю., Митрофанов А. И., Колчев О. В. Стимуляция регенерации костной ткани в полостных дефектах при лечении пациентов с опухолеподобными заболеваниями длинных костей //Гений ортопедии. 2009. № 1. С. 107-109
-
Митрофанов А. И., Борзунов Д. Ю. Результаты лечения пациентов с активными солитарными костными кистами с применением чрескостного остеосинтеза //Гений ортопедии. 2010. № 2. С. 55-59
-
Злобин А.В. Лечение костных кист с применением аппарата Илизарова: Автореф. дис… канд.мед.наук/А.В. Злобин; РНЦ «ВТО» им. акад. Г.А. Илизарова. – Курган, 2001- 27с.
-
Комплексный подход к лечению костных кист/В.И. Шевцов, А.И. Митрофанов, Д.Ю. Борзунов// Травматология и ортопедия России-2007-№1-С.59-62.
-
Мироманов А. М., Усков С. А. Способ прогнозирования нарушения регенерации костной ткани при переломах длинных костей конечностей в послеоперационном периоде //Гений ортопедии. 2011. № 4. С. 26-30
-
Мамаев В.И. Чрескостный остеосинтез и возможности прогнозирования исходов лечения последствий переломов костей // Вестник травматологии и ортопедии имени Н.Н. Приорова. 2008. № 3. С. 25-30
Приложение А1. Состав рабочей группы
Авторы:
Борзунов Д.Ю. – заместитель директора по научной работе ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, д.м.н., врач травматолог–ортопед, член АТОР
Моховиков Д.С.- и.о. заведующего травматолого-ортопедическим отделением №4 ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, к.м.н., врач травматолог – ортопед, член АТОР
Колчин С.Н. – врач травматолог ортопед травматолого-ортопедического отделения №4 ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, член АТОР.
Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Описание методов, используемых для сбора доказательств.
Доказательной базой для написания настоящих клинических рекомендаций являются релевантные англоязычные и русскоязычные публикации в электронных базах данных PubMed, WOS, РИНЦ. Глубина поиска составляет 25 лет.
Целевая аудитория клинических рекомендаций:
-
Врачи травматологи-ортопеды
В данных клинических рекомендациях сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица П1 - Уровни достоверности доказательности
|
Уровень |
Тип данных |
|
1а |
Мета анализ рандомизированных контролируемых исследований (РКИ) |
|
1b |
Хотя бы одно РКИ |
|
2а |
Хотя бы одно хорошо выполненное контролируемое исследование без рандомизации |
|
2b |
Хотя бы одно хорошо выполненное квазиэкспериментальное исследование |
|
3 |
Хорошо выполненные не экспериментальные исследования: сравнительные, корреляционные или «случай-контроль» |
|
4 |
Экспертное консенсусное мнение либо клинический опыт признанного авторитета |
Таблица П1 - Уровни убедительности рекомендаций
|
Уровень |
Основание рекомендации |
|
А |
Основана на клинических исследованиях хорошего качества, по своей тематике непосредственно применимых к данной специфической рекомендации, включающих по меньшей мере одно РКИ |
|
В |
Основана на результатах клинических исследований хорошего дизайна, но без рандомизации |
|
С |
Составлена при отсутствии клинических исследований хорошего качества, непосредственно применимых к данной рекомендации |
Порядок обновления клинических рекомендаций
Клинические рекомендации обновляются каждые 3 года.
Приложение А3. Связанные документы
-
Приказ Минздрава России от 7 июля 2015 г. N 422ан "Об утверждении критериев оценки качества медицинской помощи"
-
Постановлением Правительства Российской Федерации «О порядке и условиях признания лица инвалидом» от 20 февраля 2006гю №95 (в ред. Постановлений Правительства РФ от 07.04.2008 № 247, от 30.12.2009 № 1121, от 06.02.2012 №89, от 16.04.2012 № 318, от 04.09.2012 № 882). Изменения, которые вносятся в Правила признания лица инвалидом, утвержденные Постановлением Правительства Российской Федерации от 7 апреля 2008г. № 24
-
Приказ Министерства Здравоохранения и Социального развития Российской Федерации от 17 декабря 2015 г. № 1024н «О классификации и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы».
-
Федеральный закон от 9 декабря 2010г. № 351-ФЗ «О внесении изменений в Федеральный закон «О ветеранах» и статьи 11 и 11.1 Федерального закона «О социальной защите инвалидов в Российской Федерации».
-
Право пациента на набор социальных услуг проистекает из статей 6.1 и 6.2 Федерального Закона от 17.07.1990 178-ФЗ (в ред. Федеральных законов от 08.12.2010 №345 ФЗ, от 345-ФЗ, от 01.07.2011 № 169ФЗ, от 28.07.2012 № 133- ФЗ, от 25.12.2012 №258-ФЗ, от 07.05.2013 №99-ФЗ, от 07.05.2013 №104-ФЗ, от 02.07.2013 №185-ФЗ, от 25.11.2013 №317-ФЗ) «О государственной социальной помощи», в которых говорится, что право на получение государственной социальной помощи в виде набора социальных услуг имеют различные категории граждан, т.ч. и дети-инвалиды (п.п.9) ст6.1.)
Приложение Б. Алгоритмы ведения пациента

Приложение В. Информация для пациентов
Костная киста – полость в костной ткани. Возникает вследствие нарушений местного кровообращения и активации определенных ферментов, разрушающих органическое вещество кости. Относится к опухолеподобным заболеваниям. Чаще развивается в детском и юношеском возрасте, обычно поражает длинные трубчатые кости. На начальных стадиях протекает бессимптомно или сопровождается незначительными болями. Нередко первым признаком патологического процесса становится патологический перелом. Длительность заболевания составляет около 2 лет, в течение второго года киста уменьшается в размере и исчезает. Диагноз выставляется на основании рентгенографии. Лечение обычно консервативное: иммобилизация, пункции, введение лекарственных препаратов в полость кисты, ЛФК, физиотерапия. При неэффективности консервативной терапии и опасности значительного разрушения костной ткани производится резекция с последующей аллопластикой.
Механизм развития костных кист
Формирование костной кисты начинается с нарушения кровообращения на ограниченном участке кости. Из-за нехватки кислорода и питательных веществ участок начинает разрушаться, что приводит к активации лизосомных ферментов, расщепляющих коллаген, гликозаминогликаны и другие протеины. Образуется наполненная жидкостью полость с высоким гидростатическим и осмотическим давлением. Это, а также большое количество ферментов в жидкости внутри кисты, приводит к дальнейшему разрушению окружающей костной ткани. В последующем давление жидкости уменьшается, активность ферментов снижается, из активной киста превращается в пассивную и со временем исчезает, постепенно замещаясь новой костной тканью.
Солитарная костная киста
Чаще страдают мальчики 10-15 лет. Вместе с тем, возможно и более раннее развитие – в литературе описан случай солитарной кисты у 2-месячного ребенка. У взрослых людей костные кисты выявляются чрезвычайно редко и обычно представляют собой остаточную полость после перенесенного в детстве не диагностированного заболевания. Как правило, полости возникают в длинных трубчатых костях, первое место по распространенности занимают костные кисты проксимального метафиза бедренной и плечевой кости. Течение болезни на начальных этапах в большинстве случаев бессимптомное, иногда пациенты отмечают незначительную припухлость и незначительные нестойкие боли. У детей в возрасте младше 10 лет иногда наблюдается припухлость, могут развиваться контрактуры соседнего сустава. При больших кистах в области проксимального диафиза бедра возможна хромота, при поражении плечевой кости – дискомфорт и неприятные ощущения при резких движениях и поднимании руки.
Причиной обращения к врачу и первым симптомом солитарной костной кисты нередко становится патологический перелом, возникающий после незначительного травматического воздействия. Иногда травму и вовсе не удается выявить. При осмотре больного с начальными стадиями заболевания местные изменения не выражены. Отека нет (исключение – отек после патологического перелома), гиперемии нет, венозный рисунок на коже не выражен, местная и общая гипертермия отсутствует. Может выявляться незначительная атрофия мышц.
При пальпации пораженного участка в ряде случаев удается обнаружить безболезненное булавовидное утолщение с костной плотностью. Если киста достигает значительных размеров, при надавливании стенка кисты может прогибаться. При отсутствии перелома активные и пассивные движения в полном объеме, опора сохранена. При нарушении целостности кости клиническая картина соответствует перелому, однако симптомы выражены менее ярко, чем в случае обычного травматического повреждения.
В последующем отмечается стадийное течение. Вначале киста локализуется в метафизе и соединяется с зоной роста (фаза остеолиза). При полостях большого размера кость в месте поражения «вздувается», могут развиваться повторные патологические переломы. Возможно формирование контрактуры близлежащего сустава. Через 8-12 месяцев киста из активной превращается в пассивную, теряет связь с ростковой зоной, постепенно уменьшается в размерах и начинает смещаться к метадиафизу (фаза отграничения). Через 1,5-2 года от начала заболевания киста оказывается в диафизе и клинически никак не проявляется (фаза восстановления). При этом из-за наличия полости прочность кости в месте поражения снижается, поэтому на данном этапе также возможны патологические переломы. Исходом становится либо небольшая остаточная полость, либо ограниченный участок остеосклероза. Клинически наблюдается полное выздоровление.
Для уточнения диагноза выполняют рентгенологическое исследование пораженного сегмента: рентгенографию бедренной кости, рентгенографию плечевой кости и так далее. На основании рентгенологической картины определяют фазу патологического процесса. В фазе остеолиза на снимке обнаруживается бесструктурное разрежение метафиза, соприкасающееся с зоной роста. В фазе отграничения на рентгенограммах видна полость с ячеистым рисунком, окруженная плотной стенкой и отделенная от зоны роста участком нормальной кости. В фазе восстановления на снимках выявляется участок уплотнения костной ткани или небольшая остаточная полость.
Аневризмальная костная киста
Встречается реже солитарной. Обычно возникает у девочек 10-15 лет. Может поражать кости таза и позвонки, реже страдают метафизы длинных трубчатых костей. В отличие от солитарной костной кисты, как правило, возникает после травмы. Формирование полости сопровождается интенсивными болями и прогрессирующим отеком пораженной области. При осмотре выявляется местная гипертермия и расширение подкожных вен. При локализации в костях нижних конечностей отмечается нарушение опоры. Заболевание нередко сопровождается развитием контрактуры близлежащего сустава. При костных кистах в позвонках появляются неврологические нарушения, обусловленные сдавление спинномозговых корешков.
Различают две формы аневризмальных костных кист: центральную и эксцентрическую. В течении болезни выделяют такие же фазы, как и при солитарных кистах. Клинические проявления достигают максимума в фазе остеолиза, постепенно уменьшаются в фазе отграничения и исчезают в фазе восстановления. На рентгенограммах в фазе остеолиза выявляется бесструктурный очаг с внекостным и внутрикостным компонентом, при эксцентричных кистах внекостная часть по размеру превышает внутрикостную. Надкостница всегда сохранена. В фазе отграничения между внутрикостной зоной и здоровой костью образуется участок склероза, а внекостная зона уплотняется и уменьшается в размере. В фазе восстановления на рентгенограммах обнаруживается участок гиперостоза или остаточная полость.
Лечение костных кист
Лечение осуществляют детские ортопеды, в небольших населенных пунктах – травматологи или детские хирурги. Даже если перелом отсутствует, рекомендуют разгрузить конечность, используя костыли (при поражении нижней конечности) или подвесив руку на косыночную повязку (при поражении верхней конечности). При патологическом переломе накладывают гипс сроком на 6 недель. Для того чтобы ускорить созревание опухолевидного образования, выполняют пункции.
Содержимое кисты удаляют, используя специальные иглы для внутрикостной анестезии. Затем осуществляют множественную перфорацию стенок для снижения давления внутри кисты. Полость промывают дистиллированной водой или физраствором для удаления продуктов расщепления и ферментов. Потом выполняют промывание 5% раствором е-аминокапроновой кислоты для нейтрализации фибринолиза. На заключительном этапе в полость вводят контрикал. При большой кисте у больных старше 12 лет возможно введение кеналога или гидрокортизона. При активных кистах процедуру повторяют 1 раз в 3 недели, при закрывающихся – 1 раз в 4-5 недель. Обычно требуется 6-10 пункций.
В ходе лечения регулярно осуществляют рентгенконтроль. При появлении признаков уменьшения полости пациента направляют на ЛФК. При неэффективности консервативной терапии, угрозе сдавления спинного мозга или риске значительного разрушения кости показано хирургическое лечение – краевая резекция пораженного участка и аллопластика образовавшегося дефекта. В активной фазе, когда киста соединена с зоной роста, операции проводят только в крайних случаях, поскольку возрастает риск повредить ростковую зону, что чревато отставанием роста конечности в отдаленном периоде. Кроме того, при контакте полости с ростковой зоной увеличивается риск развития рецидивов.
Прогноз при костных кистах
Прогноз обычно благоприятный. После редуцирования полости наступает выздоровление, трудоспособность не ограничивается. Отдаленные последствия кист могут быть обусловлены образованием контрактур и массивным разрушением костной ткани с укорочением и деформацией конечности, однако при своевременном адекватном лечении и соблюдении рекомендаций врача такой исход наблюдается редко.
Фиброзная дисплазия – системное поражение скелета, которое относится к категории опухолеподобных заболеваний, но не является истинной опухолью костей. Возникает вследствие неправильного развития остеогенной мезенхимы (ткани, из которой в последующем образуется кость). Симптомы обычно выявляются еще в детстве, но возможно и позднее начало. В литературе описаны случаи, когда монооссальная фиброзная дисплазия впервые диагностировалась у людей пенсионного возраста. Женщины болеют чаще мужчин. Возможно перерождение в доброкачественную опухоль; озлокачествление наблюдается редко.
Заболевание впервые было описано в первой половине 20 века. В 1927 году российский хирург Брайцов сделал доклад о клинических, микроскопических и рентгенологических признаках очагового фиброзного перерождения кости. В 1937 году Олбрайт описал многоочаговую фиброзную дисплазию, сочетающуюся с эндокринными нарушениями и характерными изменениями кожи. В том же году Альбрехтом была описана многоочаговая дисплазия в сочетании с преждевременным половым созреванием и нечеткой кожной пигментацией. А чуть позже Яффе и Лихтенштейн исследовали одноочаговые поражения и опубликовали выводы о причинах их возникновения. В литературе фиброзная дисплазия может встречаться под названиями болезнь Лихтенштейна, болезнь Лихтенштейна-Яффе или болезнь Лихтенштейна-Брайцова.
Классификация
Выделяют две основные формы фиброзной дисплазии:
-
монооссальную (с поражением одной кости);
-
полиоссальную (с поражением нескольких костей, обычно расположенных на одной стороне тела).
Монооссальная форма может манифестировать в любом возрасте, эндокринопатий и пигментации кожи у пациентов не наблюдается.
Полиоссальная форма развивается в детском возрасте и может сочетаться с эндокринными нарушениями и меланозом кожи (синдром Олбрайта).
Российские специалисты используют клиническую классификацию Зацепина, включающую следующие формы заболевания:
-
Внутрикостная форма. Может быть монооссальной или полиоссальной. В кости образуются единичные или множественные очаги фиброзной ткани, в ряде случаев наблюдается перерождение кости на всем протяжении, однако структура коркового слоя сохранена, поэтому деформации отсутствуют.
-
Тотальное поражение кости. Страдают все элементы, включая кортикальный слой и область костномозгового канала. Из-за тотального поражения постепенно формируются деформации, часто возникают усталостные переломы. Обычно наблюдается полиоссальное поражение длинных трубчатых костей.
-
Опухолевая форма. Сопровождается разрастанием очагов фиброзной ткани, которые иногда достигают значительных размеров. Выявляется редко.
-
Синдром Олбрайта. Проявляется полиоссальным или практически генерализованным поражением костей в сочетании с эндокринными расстройствами, преждевременным половым созреванием у девочек, нарушением пропорций тела, очаговой пигментацией кожи, тяжелыми деформациями костей туловища и конечностей. Сопровождается прогрессирующими нарушениями со стороны различных органов и систем.
-
Фиброзно-хрящевая дисплазия. Появляется преимущественным перерождением хряща, нередко наблюдается перерождение в хондросаркому.
-
Обызвествляющая фиброма. Особая форма фиброзной дисплазии, встречается очень редко, обычно поражает большеберцовую кость.
Симптомы фиброзной дисплазии
Выраженные врожденные деформации обычно отсутствуют. При полиоссальной форме первые симптомы появляются в детстве. Поражение костей сопровождается эндокринопатиями, пигментацией кожи и нарушением деятельности сердечно-сосудистой системы. Проявления болезни достаточно разнообразны, наиболее постоянными признаками являются незначительные боли (обычно в бедрах) и прогрессирующие деформации. Иногда болезнь диагностируется только при возникновении патологического перелома.
Обычно при полиоссальной форме наблюдается поражение трубчатых костей: большеберцовой, бедренной, малоберцовой, плечевой, лучевой и локтевой. Из плоских костей чаще страдают кости таза, кости черепа, позвоночник, ребра и лопатка. Нередко выявляется поражение костей кистей и стоп, при этом кости запястья остаются интактными. Степень деформации зависит от локализации очагов фиброзной дисплазии. При возникновении процесса в трубчатых костях верхних конечностей обычно наблюдается только их булавовидное расширение. При поражении фаланг пальцы укорачиваются, выглядят «обрубленными».
Кости нижних конечностей искривляются под тяжестью тела, возникают характерные деформации. Особенно резко деформируется бедренная кость, в половине случаев выявляется ее укорочение. Из-за прогрессирующего искривления проксимальных отделов кость приобретает форму бумеранга (пастушьего посоха, хоккейной клюшки), большой вертел «сдвигается» вверх, иногда достигая уровня тазовых костей. Шейка бедра деформируется, возникает хромота. Укорочение бедра может составлять от 1 до 10 см.
При формировании очага в малоберцовой кости деформация конечности отсутствует, при поражении большеберцовой кости может наблюдаться саблевидное искривление голени или замедление роста кости в длину. Укорочение обычно менее выражено, чем при очаге в бедренной кости. Фиброзная дисплазия подвздошной и седалищной костей вызывает деформацию тазового кольца. Это, в свою очередь, негативно влияет на позвоночник, провоцируя нарушения осанки, сколиоз или кифоз. Ситуация усугубляется, если процесс одновременно поражает бедро и кости таза, поскольку в подобных случаях ось тела еще больше нарушается, а нагрузка на позвоночник – увеличивается.
Монооссальная форма протекает более благоприятно, внекостные патологические проявления отсутствуют. Выраженность и характер деформаций сильно варьируют в зависимости от локализации, размера очага и особенностей поражения (тотальное или внутрикостное). Могут наблюдаться боли, хромота и повышенная утомляемость после нагрузки пораженного сегмента. Как и при полиоссальной форме, возможны патологические переломы.
Диагностика и лечение фиброзной дисплазии
Диагноз выставляется на основании клинической картины и данных рентгенологического исследования. На начальном этапе на рентгеновских снимках в области диафиза или метафиза пораженной кости выявляются зоны, по виду напоминающие матовое стекло. Затем пораженный участок приобретает характерный крапчатый вид: очаги уплотнения чередуются с участками просветления. Хорошо видна деформация. При обнаружении одиночного очага необходимо исключить множественное поражение костей, которое на начальных стадиях может протекать бессимптомно, поэтому больных направляют на денситометрию. При наличии подозрительных участков выполняют рентгенографию, при необходимости используют КТ кости.
Следует учитывать, что фиброзная дисплазия, особенно монооссальная, может представлять значительные трудности в процессе диагностики. При нерезко выраженной клинической симптоматике нередко требуется длительное динамическое наблюдение. Для исключения других заболеваний и оценки состояния различных органов и систем могут потребоваться консультации фтизиатра, онколога, терапевта, кардиолога, эндокринолога и других специалистов.
Лечение преимущественно хирургическое – полная резекция пораженного участка кости в пределах здоровых тканей и замещение дефекта костным трансплантатом. При патологическом переломе накладывают аппарат Илизарова. При множественных поражениях проводят профилактические мероприятия, направленные на предотвращение деформаций и патологических переломов. Прогноз для жизни благоприятный. В отсутствие лечения, особенно при полиоссальной форме, могут возникать грубые калечащие деформации. Иногда очаги дисплазии перерождаются в доброкачественные опухоли (гигантоклеточную опухоль или неоссифицирующую фиброму). У взрослых описано несколько случаев злокачественного перерождения в остеогенную саркому.
Приложение Г.
Предоперационная подготовка. Предоперационная подготовка включает в себя комплекс мероприятий, принятых в ортопедической практике, и состоит из клинических, лабораторных и рентгенологических исследований.
Техническое исполнение. Жесткость фиксации в модуле «аппарат-кость», а, следовательно, и возможность управления положением отломков в процессе замещения дефектов кости зависит от диаметра кольца аппарата, от расстояния от кости до кольца, степени натяжения, диаметра спиц, их количества и взаимного расположения. Поэтому при подборе аппарата следует особое внимание уделить диаметру колец и дуг аппарата. Оптимальным диметр кольца считается, когда расстояние от поверхности кожи до внутренней окружности опоры колеблется от 2 до 2,5 см. При этом необходимо учитывать появление гофрирования мягких тканей в процессе компрессии отломков в месте их контакта.
В процессе оперативного лечения с применением способа КО одновременно решаются несколько задач: восстановление целостности поражённой кости, внутрикостная резекция патологического очага (у пациентов с ФД), удлинение конечности; исправление деформации; стимуляция костеобразование в полостных костных дефектах, предотвращение рецидива заболевания. Для управления процессом перестройки хрящевой ткани в костную использовали армирование патологически измененного участка кости спицами с биоактивным покрытием (гидроксиапатит).
Комбинированный остеосинтез (монолокальный чрескостный и интрамедуллярный напряженный остеосинтез) и медикаментозная пункции кости
В условиях операционной, после анестезии и обработки операционного поля, известными приемами выполняют остеосинтез пораженного сегмента с фиксацией отломков кости чрескостно проводимыми спицами. В натянутом состоянии спицы крепят на устанавливаемых на соответствующих уровнях опорах аппарата внешней фиксации, которые соединяют резьбовыми стержнями и, при необходимости, шарнирными узлами, обеспечивающими их разноплоскостное смещение друг относительно друга. У пациентов с ФД выполняют внутрикостную резекцию патологического очага из адекватного доступа к пораженному участку кости с забором резекционного материала для гистологического исследования. Остеотомию кости осуществляют через зону пострезекционного дефекта с целью коррекции деформации. При патологическом переломе кости, завершив монтаж аппарата, осуществляют репозицию отломков до устранения их угловых смещений и восстановления оси сегмента в условиях центрации костных отломков. При ненарушенной целостности кости из разреза кожи 1,5 см в проекции кисты, выполняют кортикотомию на уровне максимально истонченного кортикального слоя.
Во время операции иглой для аспирации содержимого кисты проводят чрескожную пункцию кисты. Опорожнение полости кисты происходит как самостоятельно, так и путем активной аспирации шприцем. После этого кисту пунктирют второй иглой. Добившись сообщения между пункционными иглами, полость промывают 5% раствором аминокапроновой кислоты в объеме до 200 мл до чистой промывной жидкости. После удаления одной из игл, в кисту через оставшуюся вводится препарат группы ингибиторов протеаз – контрикал 10000 Ед. Иглы удаляют.
В дистальной части сегмента из разреза 1 см тупо с помощью сверл диаметром 3-5 мм в кортикальном слое создают два отверстия под углом 45? к оси кости. В костномозговую полость имплантируют 2 изогнутые спицы с высококристалличным гидроксиапатитным покрытием через очаг поражения в проксимальный отломок. Изгибы спиц располагают в одной плоскости, но в противоположных направлениях. Концы спиц погружают в мягкие ткани. Расположение имплантатов контролируют выполнением рентгенограмм (рис. 1). Операцию завершают ушиванием раны, наложением асептической повязки.
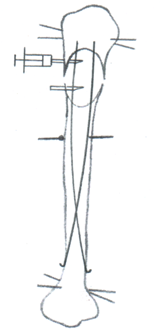
Рис. 1. Схема комбинированного остеосинтеза (монолокальный чрескостный и интрамедуллярный напряженный остеосинтез) и пункции кости
В процессе остеосинтеза с интервалом в 3 недели всем пациентам выполняют еще 1-2 пункции при солитарных кистах, или 3-4 – при аневризмальных. В условиях планового операционного зала, под масочным или внутривенным наркозом после обработки операционного поля, известными приемами выполняют пункцию полости кисты по вышеописанному способу.
Решение о прекращении лечения принимают, основываясь на результатах лабораторных биохимических анализов пунктатов и клинико-рентгенологической картине изменения в кисте.
После снятия аппарата интрамедуллярные спицы оставляют имплантированными в кость. Абсолютных показаний для удаления спиц нет.
В зависимости от клинической ситуации, в послеоперационном периоде путём дозированной дистракции или (и) компрессии производят устранение имеющихся нарушений оси и (или) длины кости. Перемещение костных отломков следует выполнять дозировано темпом не более 1 мм в сутки.
В первые сутки после операции в перевязочном кабинете меняют салфетки у мест входа и выхода спиц, предварительно обрабатывая вокруг них кожные покровы раствором хлоргекседина или спирта. В последующем перевязки производят по показаниям или один раз в три недели.
С первых дней после операции больным назначают ЛФК смежных с пораженным сегментом суставов.
Рентгенологическое обследование для контроля состояния регенерации проводят 1 раз в 30 дней.
В течение первого года после снятия аппарата диспансерное наблюдение осуществляют каждые 3 месяца. В последующем – 1 раз в год. Во время контрольного осмотра проводят клиническое, рентгенологическое обследования, компьютерную томографию, в результате которых определяют комплекс необходимых реабилитационных мероприятий.
