Анестезия и интенсивная терапия у пациенток, получающих антикоагулянты для профилактики и лечения венозных тромбоэмболических осложнений в акушерстве. Клинические рекомендации.
Статьи
МКБ 10: D68.3, Y44.2, Y88, O22 (022.0-022.9), I26
Год утверждения клинических рекомендаций: 2018 г. (Пересмотр каждые 3 года)
Профессиональные ассоциации
- Общероссийская общественная организация «Федерация анестезиологов и реаниматологов»
- Российская общественная организация «Ассоциация акушерских анестезиологов и реаниматологов»
ОГЛАВЛЕНИЕ
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 1.1. Определение
- 1.2. Этиология и патогенез
- 1.3. Эпидемиология
- 1.4. Кодирование по МКБ
- 1.5. Классификация
- 2.Диагностика
- 2.1. Жалобы и анамнез
- 2.2. Физикальное обследование
- 2.3. Лабораторная диагностика
- 3. Лечение
- 3.1. Консервативное лечение
- 3.2. Хирургическое лечение
- 4. Дополнительная информация, влияющая на исход заболевания/синдрома
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение А3. Связанные документы
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациента
- Приложение Г
Ключевые слова:
- Aнтикоагулянты
- Дезагреганты
- Беременность
- Родоразрешение
- Нейроаксиальная анестезия
- Послеродовый период
Список сокращений
ЛПУ – Лечебно-профилактическое учреждение
ФАР – Федерация анестезиологов-реаниматологов
РКИ – Рандомизированные контролируемые исследования
СЗП – Свежезамороженная плазма
ВТЭО – Венозные тромбоэмболические осложнения
НГ – Нефракционированный гепарин
НМГ – Низкомолекулярный гепарин
МНО – Международное нормализованное отношение
АПТВ – Активированное парциальное тромбопластиновое время
КФ – Клубочковая фильтрация
FVL – Фактор Лейдена
ИМТ – Индекс массы тела
ВЭ – Вакуум-экстракция
СКВ – Системная красная волчанка
ТЭЛА – Тромбоэмболия легочной артерии
ТГВ – Тромбоз глубоких вен
СГЯ – Синдром гиперстимуляции яичников
ВРТ – Вспомогательные репродуктивные технологии
RCOG – Royal College of Obstetricians and Gynaecologists
ACOG – American College of Obstetricians and Gynecologists
ACCP – American College of Chest Physicians
Термины и определения
Тромбоз (новолат. thrombosis — свёртывание от др.-греч. θρμβοζ — сгусток) — прижизненное формирование внутри кровеносных сосудов свертков крови, препятствующих свободному потоку крови по кровеносной системе.
Тромбофилия — это патологическое состояние, характеризующееся нарушением системы свёртываемости крови, при котором увеличивается риск развития тромбоза
Тромбоз глубоких вен (ТГВ) — патологическое состояние, характеризующееся образованием тромбов в глубоких венах, чаще всего нижних конечностей.
Тромбоэмболия — острая закупорка (эмболия) кровеносного сосуда тромбом, оторвавшимся от места своего образования (на стенке сердца, сосуда) и попавшим в циркулирующую кровь. В результате тромбоэмболии кровоток в сосуде прекращается, возникает ишемия ткани в бассейне окклюзированного сосуда, часто завершающаяся ишемическим инфарктом.
Тромбоэмболия лёгочной артерии (ТЭЛА) — закупорка лёгочной артерии или её ветвей тромбами, которые образуются чаще в крупных венах нижних конечностей или таза (эмболия).
Антитромбический агент — препарат, который снижает образование тромбов.
1. Краткая информация
1.1. Определение
Профилактика и лечение осложнений при инвазивных процедурах (операциях) и нейроаксиальной анестезии у пациенток, получающих антикоагулянты и дезагреганты для профилактики и лечения венозных тромбоэмболических осложнений в акушерстве.
1.2. Этиология и патогенез
В настоящее время круг пациенток, получающих дезагреганты и антикоагулянты во время беременности и послеродовом периоде, значительно расширился и это связано с успехами вынашивания беременности женщинами с различными соматическими заболеваниями, генетическими и приобретенными тромбофилиями [1, 2, 3, 4, 5, 6].
Одни пациентки получают препараты, снижающие свертывающий потенциал крови до наступления беременности в связи с перенесенными артериальными или венозными тромбозами, другие для профилактики невынашивания беременности на ранних сроках, третьи для профилактики и лечения тромбозов уже во время беременности и в послеродовом периоде. Спектр антикоагулянтов постоянно растет, уже широко используются новые пероральные антикоагулянты, тромболитики, дезагреганты, расширяются показания к применению низкомолекулярных гепаринов (НМГ) в акушерстве [2, 7, 8, 9, 10].
Активно изучается проблема генетических тромбофилий и их роль в репродуктивной медицине и плацентоопосредованной патологии, что также ведет к расширению показаний для применения антикоагулянтов в акушерстве несмотря на отсутствие доказательств эффективности [11, 12, 13, 14, 15, 16].
На этом фоне неизбежно встает вопрос о безопасности применения препаратов, снижающих свертывающий потенциал крови в акушерстве, и в первую очередь это касается геморрагических осложнений включая и спинальную и эпидуральную гематомы [17, 18, 19, 20].
Анестезиолог-реаниматолог может столкнуться с пациенткой, принимающей дезагреганты и/или антикоагулянты на любом этапе – от вспомогательных репродуктивных технологий до родоразрешения и должен знать особенности применения этих препаратов во время беременности, как безопасно провести анестезиологическое пособие и как продолжить адекватную терапию в послеродовом периоде.
С точки зрения безопасности пациентки особое значение имеют показания к применению гепарина и НМГ во время беременности, особенно перед родоразрешением для профилактики и лечения ВТЭО [17, 19, 21, 22, 23].
Факторы риска развития эпидуральной/спинальной гематомы [24, 25, 26, 27]
Факторы пациента:
- Женский пол.
- Увеличение возраста.
- Анкилозирующий спондилоартрит или спинальный стеноз.
- Почечная недостаточность.
Факторы, связанные с техникой анестезии:
- Травматичная пункция/катетеризация.
- Эпидуральная (по сравнению со спинальной) техника анестезии.
- Сохранение эпидурального катетера во время использования антикоагулянтов.
Факторы, связанные с введением антикоагулянтов:
- Непосредственно предоперационное (или во время операции) введение антикоагулянтов.
- Раннее начало введения антикоагулянтов.
- Сопутствующее использование дезагрегантов или комбинация антикоагулянтов.
- Введение антикоагулянтов дважды в сутки.
Значительное увеличение частоты применения антикоагулянтов в акушерстве связано с тем, что венозные тромбоэмболические осложнения (ВТЭО) являются важной причиной материнской заболеваемости и смертности (0,8-4,7 на 100000 рожденных живыми) и относительный риск возникновения ВТЭО в 5 раз выше у беременных, чем у небеременных женщин аналогичного возраста. Частота случаев ВТЭО, ассоциированных с беременностью составляет от 1:500 до 1:1000 беременностей [28, 29, 30].
В Российской Федерации отмечается рост показателя материнской смертности от ТЭЛА от 0,51 на 100000 рожденных живыми в 2014 г. до 0,64 в 2016 г. Точные данные о случаях ВТЭО во время беременности в РФ в целом, отсутствуют.
Частота эпидуральной гематомы при нейроаксиальной анестезии в акушерстве составляет в среднем 1:200000 – 1:250000 [17, 19, 31] и значительно чаще встречается при пункции и катетеризации эпидурального пространства, а также при удалении катетера из эпидурального пространства. В подавляющем большинстве случаев (более 80%) развитие эпидуральной гематомы связано с нарушениями в системе гемостаза, в том числе и на фоне приема дезагрегантов и/или антикоагулянтов.
1.4. Кодирование по МКБ
D68.3 Геморрагические нарушения, обусловленные циркулирующими в крови антикоагулянтами
Y40-Y59 Лекарственные средства, медикаменты и биологические вещества, являющиеся причиной неблагоприятных реакций при терапевтическом применении
Y44.2 Антикоагулянты
Y44.3 Антагонисты антикоагулянтов, витамин K и другие коагулянты
Y44.4 Противотромбические препараты [ингибиторы агрегации тромбоцитов]
Y44.5 Тромболитические препараты
Y88 Последствия терапевтических и хирургических вмешательств как внешних причин заболеваемости и смертности
Y88.0 Последствия неблагоприятного воздействия лекарственных средств, медикаментов и биологических веществ, примененных в терапевтических целях
Y88.1 Последствия случайного нанесения вреда пациенту во время выполнения хирургических и терапевтических процедур
Y88.2 Последствия несчастных случаев, связанных с применением медицинского оборудования в диагностических и терапевтических целях
Y88.3 Последствия хирургических и терапевтических процедур как причин анормальной реакции или позднего осложнения у пациента без упоминания о случайном нанесении ему вреда во время их выполнения
O22 Венозные осложнения во время беременности
O22.0 Варикозное расширение вен нижних конечностей во время беременности
O22.1 Варикозное расширение вен половых органов во время беременности
O22.2 Поверхностный тромбофлебит во время беременности
O22.3 Глубокий флеботромбоз во время беременности
O22.4 Геморрой во время беременности
O22.5 Тромбоз церебральных вен во время беременности
O22.8 Другие венозные осложнения во время беременности
O22.9 Венозное осложнение во время беременности неуточненное
I26 Легочная эмболия
Включено: легочный(ая) (артерии) (вены):
- инфаркт;
- тромбоз;
- тромбоэмболия.
5. Классификация
Осложнения, связанные с нейроаксиальной анестезией при применении дезагрегантов и /или антикоагулянтов [22, 24, 32, 33] можно разделить на следующие:
1. Геморрагические:
- Интрамедуллярное кровоизлияние (hematomyelia).
- Субарахноидальное кровоизлияние (САК).
- Субдуральное кровоизлияние.
- Эпидуральное кровоизлияние.
- Другая локализация (внутрибрюшное, маточное и др.)
2. Аллергические (гепарин-индуцированная тромбоцитопения).
2. Диагностика
2.1. Жалобы и анамнез
Анестезиолог-реаниматолог и акушер-гинеколог уже при сборе анамнеза обязан выявить у пациентки факт известного наследственного дефекта в системе гемостаза (дефицит отдельных факторов свертывания крови, болезнь Виллебранда и др.). Следует обязательно установить, есть ли в анамнезе эпизоды повышенной кровоточивости, образования гематом, геморрагической сыпи, особенно возникающих без очевидных причин (травма). Необходимо установить факт использования пациенткой препаратов, снижающих свертывающий потенциал крови (антикоагулянты, дезагреганты) и определить степень безопасности в отношении геморрагических осложнений во время любой инвазивной процедуры (операции) и/или нейроаксиальной аналгезии/анестезии.
Назначение антикоагулянтов во время беременности основано на оценке риска венозных тромбоэмболических осложнений (Приложение Г1-Г6) и, соответственно, анестезиолог-реаниматолог должен знать эти особенности. Оценка риска ВТЭО во время беременности проводится акушером-гинекологом (возможно привлечение гематолога и сосудистого хирурга):
– До беременности (выявление факторов риска, диагностика тромбофилии, учет пациенток постоянно принимающих антикоагулянты или дезагреганты (протезированные клапаны сердца, сосудистые протезы, после перенесенных артериальных или венозных тромбозов). Выявление тромбозов у родственников первого и второго поколений – на глубину до 60 лет) .
– При наступлении беременности (в первом триместре развивается до 40-50% эпизодов ВТЭО, 2/3 фатальных ТЭЛА). Если не было проведено ранее, проводится оценка факторов риска и в случае решения вопроса о необходимости фармакологической тромбопрофилактики, НМГ назначаются и применяются в течение всей беременности и не менее 6 недель в послеродовом периоде.
– При госпитализациях в стационар.
– Перед родоразрешением.
– В послеродовом периоде.
- Оценка факторов риска ВТЭО должна проводиться на всех этапах (при подготовке к беременности, на ранних сроках, перед родоразрешением и в послеродовом периоде (уровень A-I) [2,3,4,5,6,7,8,9]
- Анестезиолог-реаниматолог обязан оценить риск ВТЭО (низкий, умеренный и высокий) и зафиксировать его в истории болезни с указанием проведенных мероприятий (уровень B-IIa) [1,4,5, 8, 19, 34, 35].:
– При любых инвазивных процедурах (операциях) при подготовке к беременности (особенно в программах ВРТ).
– На любом этапе беременности в случае проведения анестезиологического пособия при акушерских и неакушерских манипуляциях и процедурах.
– При поступлении беременных женщин в отделение анестезиологии и реанимации любого ЛПУ для проведения интенсивной терапии в связи с акушерской или соматической патологией.
– До и после оперативного родоразрешения
| Профилактика ВТЭО препаратами гепарина (НМГ) проводится после всех операций операции кесарево сечение при отсутствии противопоказаний, за исключением плановых операций у пациенток низкого риска (уровень A-IIa) [3, 5, 8]. |
При решении вопроса о применении фармакологической тромбопрофилактики (гепарин, НМГ) после операции кесарева сечения врач анестезиолог-реаниматолог и акушер-гинеколог должен учитывать, что безусловно, не все пациентки нуждаются в применении гепарина (НМГ) для тромбопрофилактики ВТЭО, но выделить пациентку низкой группы риска - а это менее 2-х факторов риска, чрезвычайно сложно (Приложения Г4, Г5, рис. 4).
Помните: операция кесарево сечение уже является фактором риска в 4 раза повышающее вероятность ВТЭО по сравнению с вагинальными родами [8]. В истории родов для каждой пациентки должен быть обоснован персонализированный выбор метода тромбопрофилактики.
Традиционные параметры коагулограммы (тромбоциты, фибриноген, МНО, АПТВ, продукты паракоагуляции) не имеют информационной ценности в отношении прогнозирования развития тромбоза и могут служить только для оценки эффективности проводимой терапии антикоагулянтами (варфарин – МНО, гепарин – АПТВ, НМГ- анти Ха активность), а в ряде случаев – при выявлении гипокоагуляции и противопоказанием для применения антикоагулянтов.
Вопрос о том, кто из пациенток должен получать фармакологическую тромбопрофилактику (гепарин, НМГ) во время беременности требует тщательного анализа реального риска венозных тромбоэмболических осложнений, акушерской ситуации риска развития геморрагических осложнений (средняя частота развития 0,43- 1,8%) и наличия противопоказаний акушерстве [7, 8, 9, 34, 35, 36, 37, 38].
Во время беременности гепарин (НМГ) нужно использовать с высоким уровнем доказательности (табл. 1) только в следующих ситуациях:
– Применение антикоагулянтов до беременности (протезированные клапаны сердца, тромбофилии, перенесенные ТГВ, ТЭЛА, инфаркт миокарда, ишемический инсульт).
– Развитие ТГВ, ТЭЛА во время беременности.
– Тромбофилии с высоким риском тромбоза [11, 28, 39, 40]:
- Врожденный и приобретенный дефицит антитромбина III.
- Комбинация гетерозиготной мутации протромбина G20210A и фактора V Лейдена.
- Гомозиготная мутация фактора V Лейдена.
- Гомозиготная мутация протромбина G20210A.
- Антифосфолипидный синдром.
При наличии показаний для назначения антикоагулянтов во время беременности НМГ применяются в течение всей беременности и в послеродовом периоде, отдельными курсами НМГ не проводятся. Профилактические дозы гепарина (НМГ) представлены в табл. 2.
Таблица 1. Обоснованность применения гепарина и низкомолекулярных гепаринов во время беременности
| Препарат | Руководства | Доказательность |
| Гепарин | American College of Obstetricians and Gynecologists. (ACOG, 2011), Royal College of Obstetricians and Gynaecologists (RCOG, 2009, 2010,2015); American College of Chest Physicians (ACCP,2008, 2012), Society of Obstetricians and Gynaecologists of Canada (SOGC), 2014, American Heart Association (AHA, 2014) | Уровень А-I |
| Эноксапарин | American College of Obstetricians and Gynecologists. (ACOG, 2011), Royal College of Obstetricians and Gynaecologists (RCOG, 2009, 2010,2015); American College of Chest Physicians (ACCP,2008, 2012), Society of Obstetricians and Gynaecologists of Canada (SOGC), 2014, American Heart Association (AHA, 2014) | Уровень А-I |
| Далтепарин | American College of Obstetricians and Gynecologists. (ACOG, 2011), Royal College of Obstetricians and Gynaecologists (RCOG, 2009, 2010); American College of Chest Physicians (ACCP,2008, 2012), Society of Obstetricians and Gynaecologists of Canada (SOGC), 2014, American Heart Association (AHA, 2014) | Уровень А-I |
| Надропарин | Society of Obstetricians and Gynaecologists of Canada (SOGC), 2014 | Уровень А-I |
Таблица 2. Профилактические дозы нефракционированного гепарина и НМГ
| Препарат | Профилактические дозы |
| Нефракционированный гепарин | 5000 ЕД подкожно через 8-12 ч |
| Эноксапарин (клексан) | 20–40 мг 1 раз в сутки |
| Далтепарин (фрагмин) | 2500–5000 МE 1–2 раза /сут |
| Надропарин (фраксипарин) | 0,3–0,6 мл (2850–5700 ME) 1 раз /сут |
При назначении антикоагулянтов во время беременности следует учитывать особенности дозирования: введение понятия «промежуточные дозы (табл. 3)», что связано со следующими особенностями [19]:
- Увеличение объема распределения.
- Увеличение скорости клубочковой фильтрации.
- Большее связывание гепарина с белками плазмы.
- У гепаринов более короткий период полужизни.
- Более низкие пиковые концентрации в плазме.
Дозы гепарина и низкомолекулярных гепаринов в зависимости от массы тела представлены в табл. 3, 4.
Таблица 3. Профилактические дозы НМГ в зависимости от массы тела [8, 36]
| Вес | Доза эноксапарина | Доза далтепарина | Доза надропарина |
| Менее 50 | 20 мг | 2500 ЕД | 2850 ЕД |
| 51-90 | 40 мг | 5000 ЕД | 3800 ЕД |
| 91-130 | 60 мг | 7500 ЕД | 5700 ЕД |
| 130-170 | 80 мг | 10000 ЕД | 7600 ЕД |
| Более 170 | 0,6 мг/кг/сутки | 75 ЕД/кг/сутки | 42 ЕД/кг/сутки |
| Промежуточная доза (при весе 50-90 кг) | 40 мг 2 раза в сутки | 5000 ЕД 2 раза в сутки | 3800 ЕД 2 раза в сутки |
| Лечебная доза |
1,0 мг/кг 2 раза в сутки – во время беременности 1,5 мг/кг в сутки – после родов | 100 ЕД/кг 2 раза в сутки 200 ЕД/кг в сутки после родов | 86 ЕД/кг 2 раза в сутки |
Таблица 4. Лечебные дозы нефракционированного гепарина
| Препарат | Лечебная доза |
| Нефракционированный гепарин в/в | Старт: 80 ЕД/кг или 5000 ЕД поддерживающая доза: 18 ЕД/кг/ч |
| Нефракционированный гепарин подкожно | Старт: в/в болюс 5000 ЕД, поддерживающая доза: 17500-18000 ЕД, или 250 ЕД/кг п/к через 12 ч |
- Согласно инструкции к препаратам во время беременности можно использовать гепарин (НМГ). Во время грудного вскармливания - гепарин (НМГ– дальтепарин и надропарин) и антагонисты витамина К (варфарин). По инструкции для эноксапарина после родов необходимо исключить грудное вскармливание. Все остальные дезагреганты и антикоагулянты противопоказаны! (уровень A-I).
При назначении варфарина и ацетилсалициловой кислоты во время беременности в связи с заболеваниями сердечно-сосудистой системы необходимо информированное согласие пациентки!
Из актуальной инструкции для далтепарина (П N 014647/01-12.04.17): «… вероятность абсорбции низкомолекулярного гепарина при приеме внутрь с молоком матери очень мала, клиническое влияние небольшой антикоагулянтной активности на новорожденного неизвестно. Следует соблюдать осторожность при применении далтепарина натрия у кормящих матерей».
Из актуальной инструкции для надропарина (П N015872/01-25.01.18): «В настоящее время имеются лишь ограниченные данные по выделению надропарина в грудное молоко, хотя всасывание надропарина у новорожденного маловероятно. В связи с этим применение надропарина в период грудного вскармливания не противопоказано».
2.2. Физикальное обследование
При обследовании необходимо выявить наличие геморрагического синдрома: подкожных гематом, петехиальной сыпи, повышенной кровоточивости в местах инъекций и/или других повреждений. После проведенной нейроаксиальной анестезии следует контролировать время восстановления двигательной активности в нижних конечностях и при задержке более 3 часов – организовать консультацию врача невролога и решить вопрос с проведением компьютерной или магнитно-резонансной томографии [41].
2.3. Лабораторная диагностика
Анестезиолог-реаниматолог перед проведением анестезии должен обязательно оценить наличие исходной гипокоагуляции, связанной с врожденным или приобретенным дефицитом факторов свертывания крови и тромбоцитопенией.
- Нейроаксиальные методы аналгезии/анестезии противопоказаны (уровень A-I) [22, 42, 43, 44, 45]:
– При количестве тромбоцитов менее 100*109 – при катетеризации эпидурального пространства, менее 75*109 – при пункции субарахноидального пространства.
– При увеличении значения МНО более 1,5.
– При увеличении АПТВ в 1,5 раза больше нормы.
– Концентрации фибриногена менее 1,0 г/л.
– Гипокоагуляции на тромбоэластограмме.
Для контроля за эффективностью и безопасностью применения антикоагулянтов используются следующие лабораторные тесты [46, 47, 48, 49, 50, 51]:
– Определение активированного парциального (частичного) тромбопластинового времени (АПТВ, АЧТВ, aPPT) – оценка эффективности применения нефракционированного гепарина.
– Определение анти-Ха активности – оценка эффективности применения низкомолекулярного гепарина.
– Определение международного нормализованного отношения (МНО, INR) – оценка эффективности терапии антагонистами витамина К (варфарин).
– Уровень D-димера для дифференциальной диагностики венозного тромбоза и другой патологии при низкой клинической вероятности.
– Определение количества тромбоцитов – контроль развития гепарин- индуцированной тромбоцитопении.
Инструментальная диагностика
– Определение вязкоэластических свойств сгустка крови: тромбоэластография (ТЭГ), тромбоэластометрия (ROTEM) [52, 53].
– Ультразвуковое исследование при подозрении на внутрибрюшное кровотечение.
– Ультразвуковое исследование и/или магнитно-резонансная томография при подозрении на эпидуральную гематому [54].
– Люмбальная пункция и исследование ликвора при подозрении на субарахноидальное кровоизлияние [71]
3. Лечение
3.1. Консервативное лечение
Нейроаксиальные методы аналгезии/анестезии среди других методов регионарной анестезии относятся к самому высокому классу риска по развитию геморрагических осложнений (эпидуральная гематома) ВТЭО [1, 22, 42].
Этот риск значительно возрастает при сходной гипокоагуляции, которая может быть связана либо с приемом антикоагулянтов и дезагрегантов [38, 40, 55], либо с тромбоцитопенией и/или дефицитом факторов свертывания крови.
В первую очередь это касается временных интервалов от момента последнего приема/введения препарата до времени начала операции, родов или нейроаксиальной аналгезии/анестезии (табл. 5).
- В случае плановой инвазивной манипуляции/операции для инактивации действия антикоагулянтов и дезагрегантов необходимо тщательно выдерживать временные интервалы (табл. 1) (уровень A-I) [17, 19, 21, 22, 23, 40, 56, 57, 58].
При использовании катетеризации эпидурального пространства обязательно контролировать время введения препарата и время удаления катетера (табл. 5).
Таблица 5. Основные принципы проведения регионарной анестезии и применения дезагрегантов и антикоагулянтов в акушерстве*
| Препараты | Доза | Отмена до операции | Начало после операции/ удаления катетера |
Удаление катетера после приема/введения препарата |
| Нефракционированный гепарин | Проф. п/к | 4 ч | 4 ч | 4 ч |
| в/в | 4 ч | 4 ч | 4 ч | |
| Леч. | 6 ч | 6 ч | 6 ч | |
| Низкомолекулярный гепарин | Проф. | 12 ч | 12 ч | 10-12 ч |
| Леч. | 24 ч | 24 ч | 24 ч | |
| Варфарин | 5 суток | 1 сутки | При МНО < 1,3 | |
| Аспирин | Можно не отменять | |||
| Нестероидные противовоспалительные аналгетики | Можно не отменять | |||
* – в акушерстве можно использовать только гепарин и НМГ. Варфарин и дезагреганты противопоказаны по инструкции во время беременности и могут использоваться только при информированном согласии пациентки и специальных абсолютных показаниях, связанных с сопутствующими заболеваниями сердечно-сосудистой системы. При грудном вскармливании противопоказан только эноксапарин, другие НМГ (далтепарин и надропарин) и варфарин не противопоказаны.
При экстренной ситуации обязательно инактивировать эффект антикоагулянтов следующими методами (табл.6) [22, 40, 57, 58, 59].
Таблица 6. Методы инактивации антикоагулянтов и дезагрегантов в экстренной ситуации
| Препараты | Методы инактивации в экстренной ситуации |
| Нефракционированный гепарин | Протамина сульфат (100 ЕД гепарина инактивируется 1 мг протамина сульфата). Максимальная доза 50 мг внутривенно |
| Низкомолекулярный гепарин | Протамина сульфат инактивирует 60% активности (анти-Ха) НМГ и может использоваться для этой цели. При кровотечении на фоне НМГ показаны СЗП и фактор VIIa |
| Антагонисты витамина К – варфарин | концентрат протромбинового комплекса, а при его отсутствии – СЗП 10-15 мл/кг. Витамин К |
| Дезагреганты (ацетилсалициловая кислота, тиеноперидины, ингибторы гликопротеидов IIBIIIA) | У всех групп дезагрегантов специфических ингибиторов нет и уменьшить эффект можно только экстренной трансфузией тромбоцитов, при невозможности применить неспецифическую терапию – СЗП, фактор VIIa |
| Ингибиторы Ха фактора (фондапаринукс, ривароксобан, апиксабан) | Прямых антагонистов нет. Неспецифическая нейтрализация эффекта СЗП, фактор VIIa, концентрат протромбинового комплекса андексанет |
| Прямые ингибиторы тромбина (дибигатран, аргатробан) | Прямых антагонистов нет. Неспецифическая нейтрализация эффекта: гемодиализ, СЗП, фактор VIIa, концентрат протромбинового комплекса. Идаруцизумаб. Транексам |
| Тромболитики | Антифибринолитики (апротинин, транексамовая и аминокапроновая кислота) |
Противопоказания к применению антикоагулянтов во время беременности [19, 38, 40, 55, 56]:
– Врожденная или приобретенная коагулопатия с повышенной кровоточивостью.
– Активное кровотечение во время беременности или после родов.
– Высокий риск кровотечения (предлежание, врастание плаценты).
– Тромбоцитопения (менее 75*109).
– Геморрагический инсульт в пределах 4 недель.
– Тяжелая почечная недостаточность (КФ менее 30 мл/мин/1,73 м2).
– Тяжелые заболевания печени (увеличение МНО, варикозное расширение вен пищевода).
– Неконтролируемая артериальная гипертензия (более 200/120 мм рт. ст.).
При наличии факторов риска ВТЭО и противопоказаниях к применению антикоагулянтов в обязательном порядке проводится нефармакологическая (механическая) тромбопрофилактика (уровень A-I) [4, 5, 60].
- В качестве нефармакологической тромбопрофилактики используется эластическая компрессия нижних конечностей (только чулки) [4] у пациенток, имеющих умеренные или высокие факторы риска ВТЭО (уровень В-IIa).Перемежающая компрессия нижних конечностей используется у неподвижных пациенток (интраоперационно, проведение ИВЛ и т.д.).
- Не рекомендуется применение нефармакологической тромбопрофилактики у пациенток без факторов риска ВТЭО (уровень В-I) [4].
3.2. Хирургическое лечение
Хирургические лечение спинальной/эпидуральной гематомы направлено в первую очередь на устранение декомпрессии и устранение неврологического дефицита. Наиболее благоприятные результаты отмечены при хирургическом вмешательстве в сроке до 12 часов от первых признаков моторной дисфункции, при сроке более 24 часов неврологическое восстановление происходит значительно реже [25, 61].
4. Дополнительная информация, влияющая на исход заболевания/синдрома
Изменения в системе гемостаза при физиологически протекающей беременности в виде гиперкоагуляции необходимы для адекватной остановки кровотечения в третьем периоде родов наряду с механизмом сокращения матки и являются нормой беременности (Приложение Г7). При отсутствии абсолютных показаний (в связи с соматическими заболеваниями) эти изменения в виде гиперкоагуляции не являются основанием для применения антикоагулянтов и дезагрегантов [62, 63, 64, 65, 66, 67].
Антагонисты витамина К – варфарин могут быть назначены во время беременности только в сроке от 13 до 34 недель в дозе не более 5 мг/сутки и только у пациенток с протезированными клапанами сердца [38, 68, 69].
Антагонисты витамина К (варфарин) безопасны в послеродовом периоде у кормящих матерей и при необходимости могут быть назначены уже с первых часов/суток после родоразрешения беременности [19, 38, 40, 56].
Этой же категории пациенток (с артериальным тромбозом в анамнезе) во время беременности может быть назначена ацетилсалициловая кислота (аспирин) для вторичной профилактики в дозе не более 75 мг/сутки [70]. При назначении заведомо тератогенных и небезопасных препаратов по жизненным показаниям необходимо получить письменное информированное согласие пациентки.
При умеренном и высоком риске венозных тромбоэмболических осложнений и наличии противопоказаний для применения антикоагулянтов обязательно используются методы механической (эластическая компрессия) тромбопрофилактики. Этот вопрос согласованно решается акушером-гинекологом и сосудистым хирургом. В случае длительной иммобилизации пациентки показана перемежающаяся компрессия нижних конечностей.
Критерии оценки качества медицинской помощи
|
№ |
Критерии качества |
Уровень достоверности доказательств |
Уровень убедительности рекомендаций |
|
1 |
Проведена оценка риска ВТЭО на всех этапах беременности и послеродового периода Да/нет |
A |
I |
|
2 |
Проведена профилактика ВТЭО препаратами гепарина (НМГ) проводится после всех операций операции кесарево сечение при отсутствии противопоказаний, за исключением плановых операций у пациенток низкого риска Да/нет |
A |
IIa |
|
3 |
Проведена профилактика ВТЭО препаратами гепарина (НМГ) у пациенток умеренного риска после операции кесарева сечения в течение 10 суток Да/нет |
A |
I |
|
4 |
Проведена профилактика ВТЭО препаратами гепарина (НМГ) у пациенток высокого риска после операции кесарева сечения в течение 6 недель Да/нет |
AI |
|
|
5 |
Соблюдены временные интервалы между последним приемом дезагрегантов и/или антикоагулянтов и инвазивной процедурой (операцией) нейроаксиальной анестезией и удалением катетера из эпидурального пространства Да/нет |
AI |
|
|
6 |
Проведена механическая тромбопрофилактика у пациенток умеренного и высокого риска ВТЭО при противопоказаниях к применению антикоагулянтов Да/нет |
AI |
|
|
7 |
Отсутствует геморрагический синдром любой локализации и любой интенсивности |
По факту осложнения |
|
|
8 |
Отсутствует неврологический дефицит, связанный с дисфункцией спинного мозга Да/нет |
По факту осложнения |
|
|
9 |
Отсутствует спинальная/эпидуральная гематома Да/нет |
По факту осложнения |
|
|
10 |
Отсутствуют тромбоэмболические осложнения в период госпитализации Да/нет |
По факту осложнения |
|
Приложение А1.
Состав рабочей группы:
Артымук Наталья Владимировна – д.м.н., профессор, заведующая кафедрой акушерства и гинекологии ФГБОУ ВО «Кемеровский государственный медицинский университет» Минздрава России, главный внештатный специалист Минздрава России по акушерству и гинекологии в Сибирском федеральном округе (г. Кемерово). Член РОАГ и Ассоциации акушерских анестезиологов-реаниматологов. Конфликт интересов отсутствует.
Белокриницкая Татьяна Евгеньевна – д.м.н., профессор, Заслуженный врач Российской Федерации, заведующая кафедрой акушерства и гинекологии педиатрического факультета, ФПК и ППС ФГБОУ ВО «Читинская Государственная медицинская академия» Минздрава России (г. Чита). Член РОАГ и Ассоциации акушерских анестезиологов-реаниматологов. Конфликт интересов отсутствует.
Заболотских Игорь Борисович – д.м.н., профессор, заведующий кафедрой анестезиологии, реаниматологии и трансфузиологии ФПК и ППС ФГБОУ ВО КубГМУ Минздрава России, руководитель анестезиолого-реанимационной службы ГБУЗ «ККБ №2» Министерства здравоохранения Краснодарского края (Краснодар). Член Федерации анестезиологов и реаниматологов и Ассоциации акушерских анестезиологов- реаниматологов. Конфликт интересов отсутствует.
Куликов Александр Вениаминович – д.м.н., профессор кафедры анестезиологии, реаниматологии и трансфузиологии ФПК и ПП ФГБОУ ВО «Уральский государственный медицинский университет» Минздрава России (г. Екатеринбург). Член Федерации анестезиологов и реаниматологов и Ассоциации акушерских анестезиологов- реаниматологов. Конфликт интересов отсутствует.
Овезов Алексей Мурадович – заведующий кафедрой анестезиологии и реаниматологии ФУВ ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, главный анестезиолог-реаниматолог Министерства здравоохранения Московской области, д.м.н., профессор (Москва). Член Федерации анестезиологов и реаниматологов и Ассоциации акушерских анестезиологов- реаниматологов. Конфликт интересов отсутствует.
Шифман Ефим Муневич – д.м.н., профессор кафедры анестезиологии и реаниматологии ФУВ ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, президент Ассоциации акушерских анестезиологов-реаниматологов, Заслуженный врач Республики Карелия, эксперт по анестезиологии и реаниматологии Федеральной службы по надзору в сфере здравоохранения (г. Москва). Член Федерации анестезиологов и реаниматологов и Ассоциации акушерских анестезиологов-реаниматологов. Конфликт интересов отсутствует.
При участии членов комитета по акушерской анестезиологии ФАР: Братищев Игорь Викторович (Москва), Дробинская Алла Николаевна к.м.н. (Новосибирск), Ситкин Сергей Иванович профессор (Тверь), Распопин Юрий Святославович (Красноярск), Матковский Андрей Анатольевич к.м.н. (Екатеринбург), Рязанова Оксана Владимировна к.м.н. (СПб), Блауман Сергей Иванович к.м.н. (Омск), Швечкова Марина Владимировна к.м.н. (Тюмень), Абазова Инна Саладиновна к.м.н. (Нальчик), Китиашвили Ираклий Зурабович профессор (Астрахань), Бухтин Александр Анатольевич к.м.н. (Волгоград), Гороховский Вадим Семенович к.м.н. (Хабаровск).
Приложение А2.
Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
– Врачи анестезиологи-реаниматологи.
– Врачи акушеры-гинекологи.
Таблица П1
Уровни достоверности доказательств с указанием использованной классификации уровней достоверности доказательств
|
Уровни достоверности |
Определение |
|
Класс I |
Доказательно и/или имеется общее мнение, что проводимое лечение или процедура выгодны, удобны и эффективны |
|
Класс II |
Разночтения в доказательности и/или расхождение мнений о полезности/эффективности лечения или процедуры |
|
Класс IIa |
Сила доказательств и/или мнений указывают на полезность/эффективность |
|
Класс IIb |
Полезность/эффективность в меньшей степени установлены доказательствами/мнениями |
|
Класс III |
Доказательно и/или имеется общее мнение, что проводимое лечение или процедура не выгодны/эффективны, и в некоторых случаях могут принести вред |
Таблица П2
Уровни убедительности рекомендаций с указанием использованной классификации уровней убедительности рекомендаций
|
Уровень доказательности А |
Данные получены на основе многоцентровых рандомизированных исследований или мета-анализов |
|
Уровень доказательности В |
Данные получены на основе одиночных рандомизированных исследований или больших нерандомизированных исследований |
|
Уровень доказательности С |
Консенсус мнений экспертов и/или небольших исследований, ретроспективных исследований, регистров |
Обновление данных клинических рекомендаций будет проводиться 1 раз в 3 года – в 2018 г.
Приложение А3.
Связанные документы
Данные клинические рекомендации разработаны с учётом следующих нормативно- правовых документов:
– Порядок оказания медицинской помощи взрослому населению по профилю «анестезиология и реаниматология», утвержденному приказом Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 919н.
– Порядок оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)», утвержденному приказом Министерства здравоохранения Российской Федерации от 01 ноября 2012 г. № 572н. Приказ МЗ РФ № 203н от 10.05.2017 г. «Об утверждении критериев оценки качества медицинской помощи».
– Приказ МЗ РФ № 203н от 10.05.2017 г. «Об утверждении критериев оценки качества медицинской помощи».
Приложение Б.
Алгоритмы ведения пациента
Рис. 1. Алгоритм оценки риска ВТЭО и назначения антикоагулянтов во время беременности
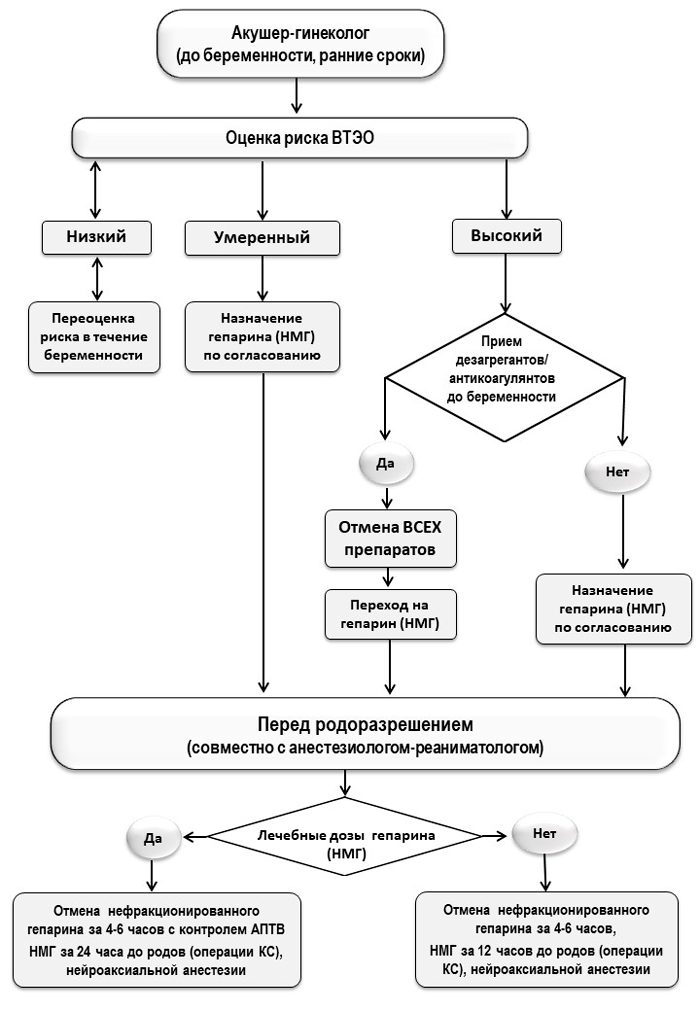
Рис. 2. Алгоритм назначения нефракционированного гепарина во время беременности и выбора метода анестезии при операции кесарева сечения
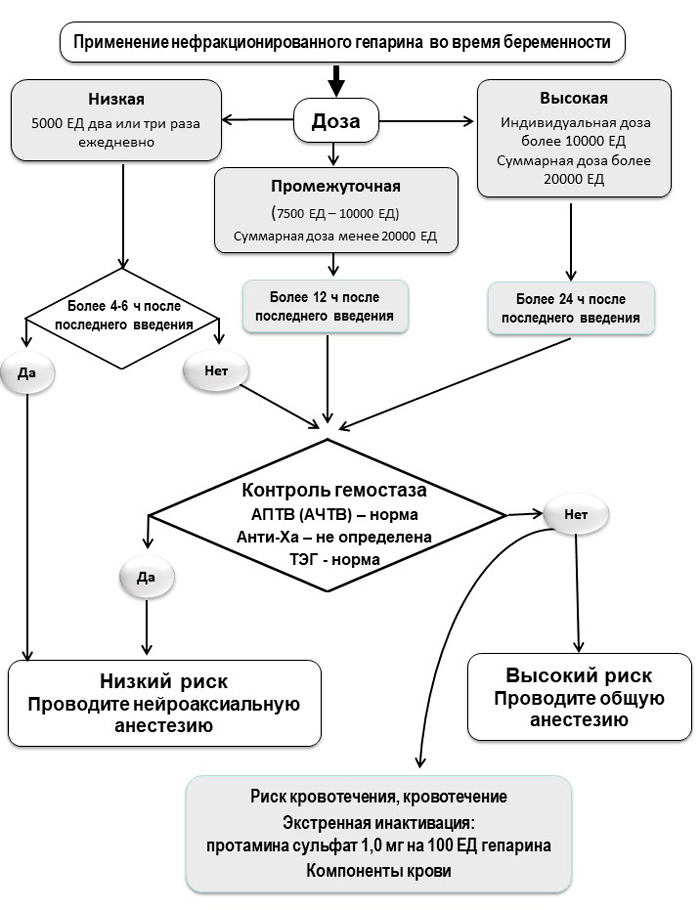
Рис. 3. Алгоритм назначения низкомолекулярного гепарина во время беременности и выбора метода анестезии при операции кесарева сечения
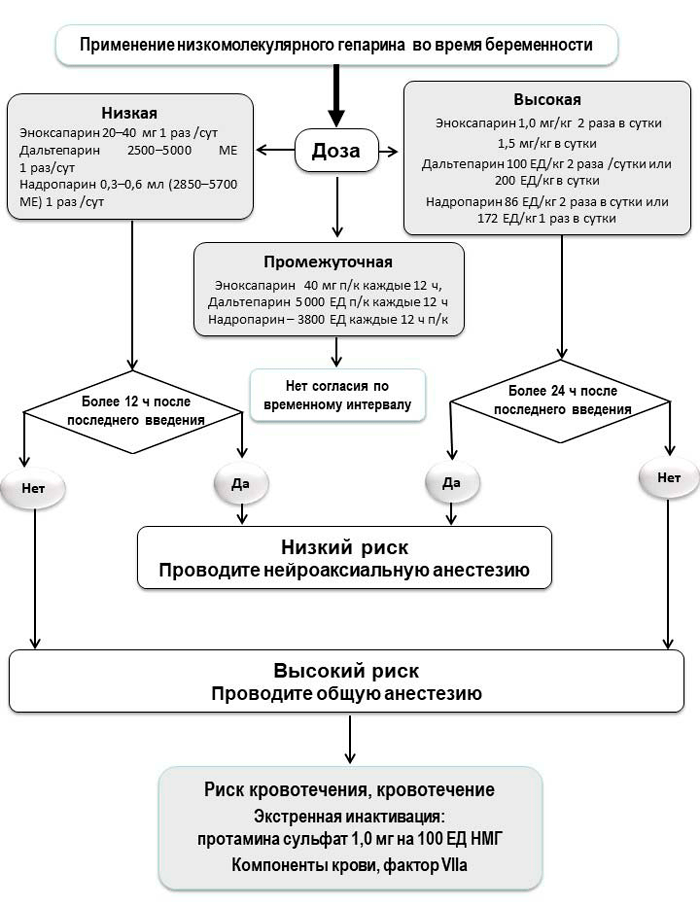
Рис. 4. Алгоритм назначения гепарина (НМГ) после операции кесарева сечения
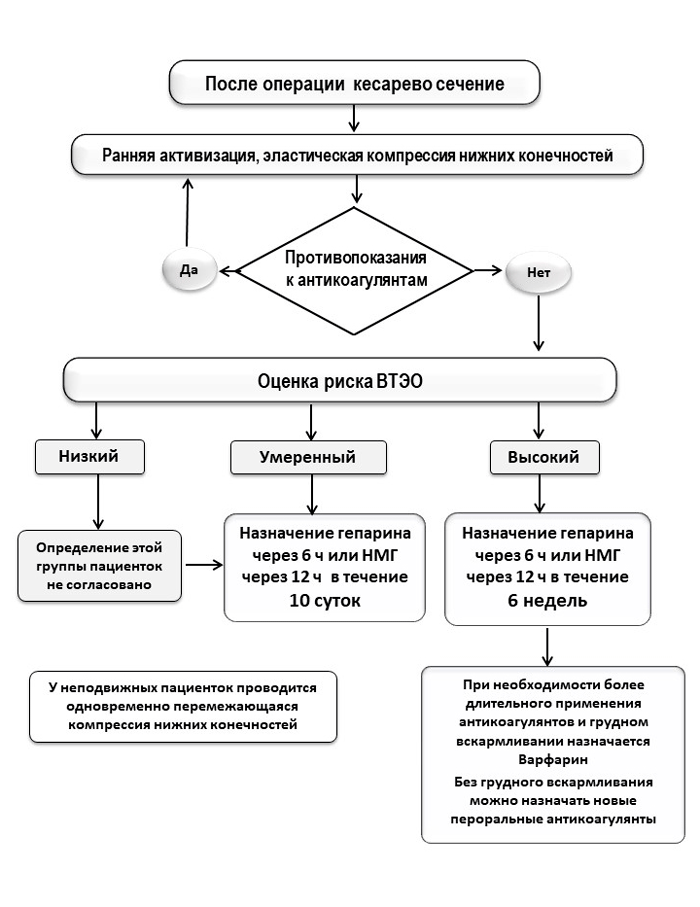
Приложение В.
Информация для пациента
Пациентки, имеющие в анамнезе повышенную кровоточивость и/или наследственную патологию в системе гемостаза, принимающие препараты, снижающие свертывающий потенциал крови (дезагреганты, антикоагулянты) должны информировать своего лечащего врача перед любой планируемой инвазивной процедурой (операцией) и различными вариантами местной анестезии в акушерстве и гинекологии. При умеренных и высоких факторах риска венозных тромбоэмболических осложнений во время беременности и в послеродовом периоде пациентки должны знать о необходимости проведения фармакологической и нефармакологической тромбопрофилактики даже после выписки из стационара. Пациентки должны быть информированы о разрешенных препаратах (дезагреганты, антикоагулянты) во время беременности и грудного вскармливания, необходимо информированное согласие пациентки на прием препаратов, влияющих на свертывающий потенциал крови.
Образец:
Я, ФИО______________________________________, подтверждаю, что:
имела/не имела в прошлом повышенную кровоточивость, имела/не имела наследственную патологию в системе гемостаза, принимала/не принимала препараты, снижающие свертывание крови (дезагреганты, антикоагулянты): указать, какие
__________________________________________ и
когда________________________________.
Мне разъяснено, что я имею _________________ (умеренную, высокую) степень риска венозных тромбоэмболических осложнений во время беременности и в послеродовом периоде, поэтому мне необходимо проведение фармакологической и нефармакологической тромбопрофилактики даже после выписки из стационара.
Я проинформирована о препаратах влияющих на свертывание крови, разрешенных к применению во время беременности и грудного вскармливания (дезагрегантах, антикоагулянтах), об их побочных эффектах и осложнениях, в случая появления которых я должна немедленно проинформировать лечащего врача.
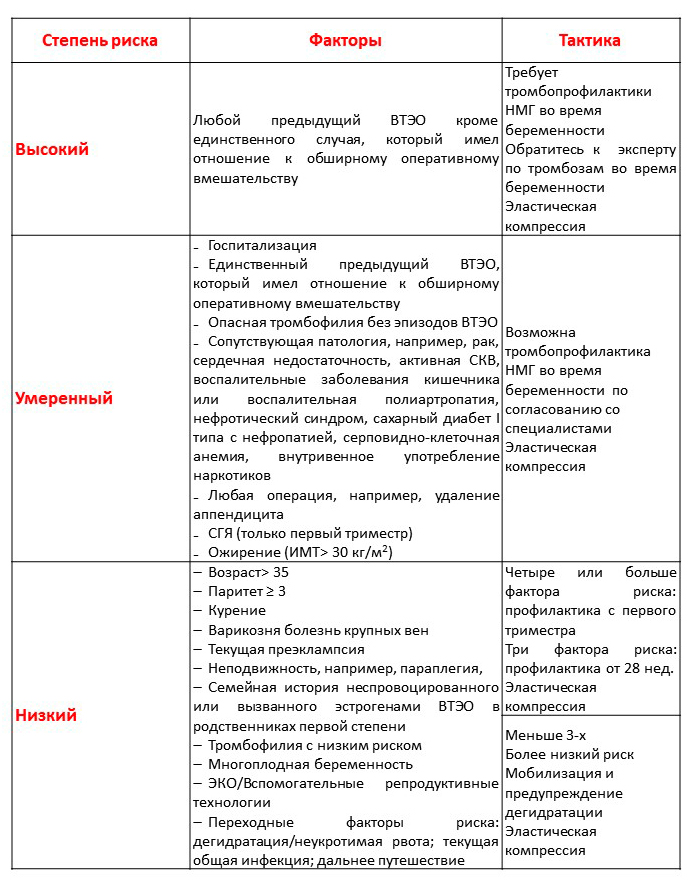
Приложение Г1
Оценка риска ВТЭО во время беременности (RCOG, 2015) [8]
Приложение Г2
Оценка риска ВТЭО во время беременности, RCOG,2015 [8]

Приложение Г3
Оценка риска ВТЭО во время беременности, RCOG, 2015 [8]

Приложение Г4
Оценка риска ВТЭО после родов (RCOG, 2015) [8]

Приложение Г5
Факторы риска для послеродовых ВТЭО (АССР, 2012) [2]

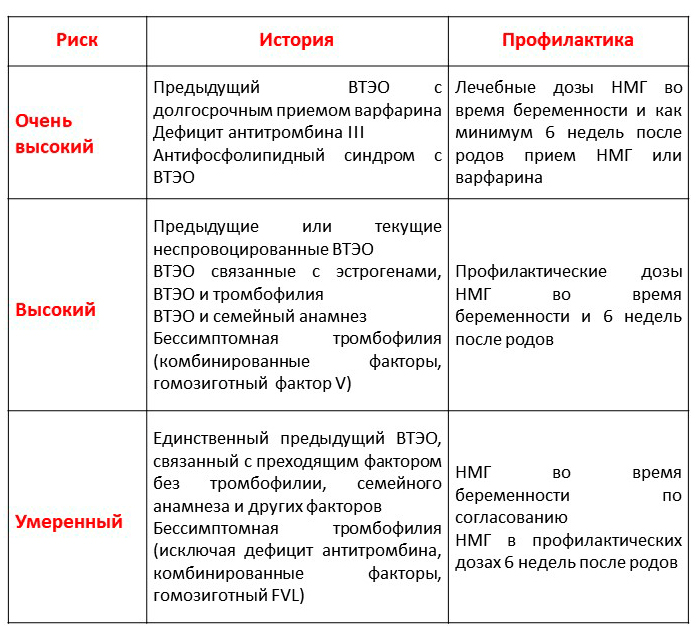
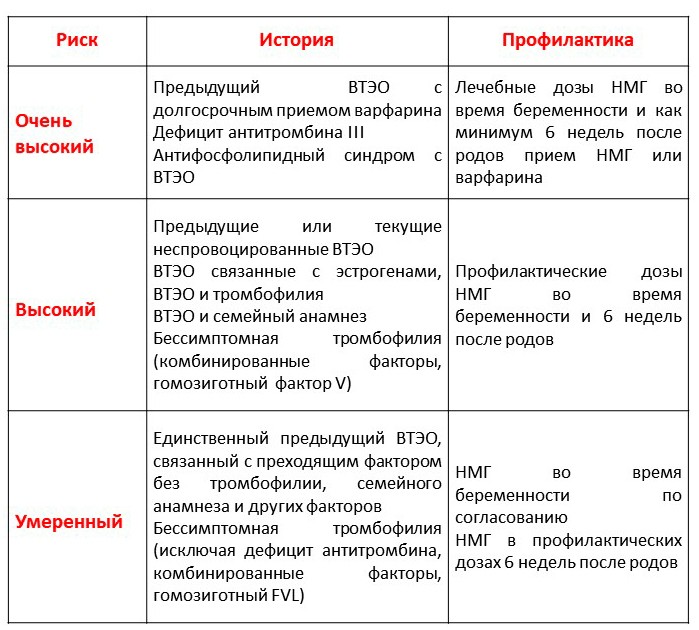
Приложение Г6
Тромбопрофилактика после предыдущего эпизода тромбоза у пациенток группы высокого риска [42]
Приложение Г7
Показатели системы гемостаза вне и во время беременности
1 Horlocker TT, Wedel DJ, Rowlingson JC, Enneking FK, Kopp SL, Benzon HTet al. Regional anesthesia in the patient receiving antithrombotic or thrombolytic therapy: American Society of Regional Anesthesia and Pain Medicine Evidence-Based Guidelines (Third Edition). Reg Anesth Pain Med. 2010 Jan-Feb;35(1):64-101
2 Bates Sh. M., Greer I.A., Middeldorp S., Veenstra D.L., Prabulos A-M. et al. VTE, Thrombophilia, Antithrombotic Therapy, and Pregnancy: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines Chest February 2012 141:2 suppl e691S-e736S
3 Senat MV, Sentilhes L, Battut A, Benhamou D, Bydlowski S, et al. Postpartum practice: guidelines for clinical practice from the French College of Gynaecologists and Obstetricians (CNGOF). Eur J Obstet Gynecol Reprod Biol. 2016 Jul;202:1-8
4 Afshari A, Ageno W, Ahmed A, Duranteau J, Faraoni D, et al. ESA VTE Guidelines Task Force. European Guidelines on perioperative venous thromboembolism prophylaxis: Executive summary. Eur J Anaesthesiol. 2018 Feb;35(2):77-83..
5 Ducloy-Bouthors AS, Baldini A, Abdul-Kadir R, Nizard J; ESA VTE Guidelines Task Force. European guidelines on perioperative venous thromboembolism prophylaxis: Surgery during pregnancy and the immediate postpartum period. Eur J Anaesthesiol. 2018 Feb;35(2):130-133.
6 Kearon C, Akl EA, Ornelas J, Blaivas A, Jimenez D, et al. Antithrombotic Therapy for VTE Disease: CHEST Guideline and Expert Panel Report. Chest. 2016 Feb;149(2):315-352.].
7 Bain E, Wilson A, Tooher R, Gates S, Davis LJ, Middleton P. Prophylaxis for venous thromboembolic disease in pregnancy and the early postnatal period. Cochrane Database Syst Rev. 2014 Feb 11;(2):CD001689
8 Royal College of Obstetricians and Gynaecologists. Reducing the Risk of Venous Thromboembolism during Pregnancy and the Puerperium Green-top Guideline No. 37a April 2015-40 s.
9 Rath W, Tsikouras P, von Tempelhoff GF. Pharmacological Thromboprophylaxis during Pregnancy and the Puerperium: Recommendations from Current Guidelines and their Critical Comparison. Z Geburtshilfe Neonatol. 2016 Jun;220(3):95-105
10 Koenig-Oberhuber V, Filipovic M. New antiplatelet drugs and new oral anticoagulants. Br J Anaesth. 2016 Sep;117 Suppl 2:ii74-ii84 49.
11 Ormesher L, Simcox L, Tower C, Greer IA. Management of inherited thrombophilia in pregnancy. Womens Health (Lond). 2016 Jul;12(4):433-41
12 Croles FN, Nasserinejad K, Duvekot JJ, Kruip MJ, Meijer K, et al. Pregnancy, thrombophilia, and the risk of a first venous thrombosis: systematic review and bayesian metaanalysis. BMJ. 2017 Oct 26;359:j4452.
13 Zhang T, Ye X, Zhu T, Xiao X, Liu Y, et al. Antithrombotic Treatment for Recurrent Miscarriage: Bayesian Network Meta-Analysis and Systematic Review. Medicine (Baltimore). 2015 Nov;94(45):e1732.
14 Ormesher L, Simcox LE, Tower C, Greer IA. 'To test or not to test', the arguments for and against thrombophilia testing in obstetrics. Obstet Med. 2017 Jun;10(2):61-66.
15 Rodger MA, Gris JC, de Vries JIP, Martinelli I, Rey E, et al. Low-Molecular-Weight Heparin for Placenta-Mediated Pregnancy Complications Study Group. Low-molecular-weight heparin and recurrent placenta-mediated pregnancy complications: a meta-analysis of individual patient data from randomized controlled trials. Lancet. 2016 Nov 26;388(10060):2629-2641
16 Duffett L, Rodger M. LMWH to prevent placenta-mediated pregnancy complications: an update. Br J Haematol. 2015 Mar;168(5):619-38.
17 Leffert LR, Dubois HM, Butwick AJ, Carvalho B, Houle TT et al. Neuraxial Anesthesia in Obstetric Patients Receiving Thromboprophylaxis With Unfractionated or Low-Molecular- Weight Heparin: A Systematic Review of Spinal Epidural Hematoma. Anesth Analg. 2017 Jul;125(1):223-231.
18 D'Alton ME, Friedman AM, Smiley RM, Montgomery DM, Paidas MJ, et al. National Partnership for Maternal Safety: Consensus Bundle on Venous Thromboembolism. Anesth Analg. 2016 Oct;123(4):942-9
19 Leffert L, Butwick A, Carvalho B, Arendt K, Bates SM, et al. members of the SOAP VTE Taskforce. The Society for Obstetric Anesthesia and Perinatology Consensus Statement on the Anesthetic Management of Pregnant and Postpartum Women Receiving Thromboprophylaxis or Higher Dose Anticoagulants. Anesth Analg. 2018 Mar;126(3):928-944.
20 Lagerkranser M. Neuraxial blocks and spinal haematoma: Review of 166 case reports published 1994-2015. Part 1: Demographics and risk-factors. Scand J Pain. 2017 Apr;15:
21 Gonzalez-Fiol A, Eisenberger A. Anesthesia implications of coagulation and anticoagulation during pregnancy. Semin Perinatol. 2014 Oct;38(6):370-7.
22 Working Party: Association of Anaesthetists of Great Britain & Ire land;Obstetric Anaesthetists' Association; Regional Anaesthesia UK. Regional anaesthesia and patients with abnormalities of coagulation: the Association of Anaesthetists of Great Britain & Ireland The Obstetric Anaesthetists' Association Regional Anaesthesia UK. Anaesthesia. 2013 Sep;68(9):966-72.
23 Yarrington CD, Valente AM, Economy KE. Cardiovascular Management in Pregnancy: Antithrombotic Agents and Antiplatelet Agents. Circulation. 2015 Oct 6;132(14):1354-64
24 Shaban A, Moritani T, Al Kasab S, Sheharyar A, S Limaye K, et al. Spinal Cord Hemorrhage. J Stroke Cerebrovasc Dis. 2018 Mar 16. pii:S1052-3057(18)30065-X.
25 Lagerkranser M, Lindquist C. Neuraxial blocks and spinal haematoma: Review of 166 cases published 1994 - 2015. Part 2: diagnosis, treatment, and outcome. Scand J Pain. 2017 Apr;15:130-136
26 Lee LO, Bateman BT, Kheterpal S, Klumpner TT, Housey M, et al. Multicenter Perioperative Outcomes Group Investigators. Risk of Epidural Hematoma after Neuraxial Techniques in Thrombocytopenic Parturients: A Report from the Multicenter Perioperative Outcomes Group. Anesthesiology. 2017 Jun;126(6):1053-1063.
27 Bernstein J, Hua B, Kahana M, Shaparin N, Yu S, Davila-Velazquez J. Neuraxial Anesthesia in Parturients with Low Platelet Counts. Anesth Analg. 2016 Jul;123(1):165-7.
28 Gerhardt A, Scharf RE, Greer IA, Zotz RB. Hereditary risk factors for thrombophilia and probability of venous thromboembolism during pregnancy and the puerperium. Blood. 2016 Nov 10;128(19):2343-2349.
29 Greer IA. CLINICAL PRACTICE. Pregnancy Complicated by Venous Thrombosis. N Engl J Med. 2015 Aug 6;373(6):540-7.
30 Rodger M. Pregnancy and venous thromboembolism: 'TIPPS' for risk stratification. Hematology Am Soc Hematol Educ Program. 2014 Dec 5;2014(1):387-92.
31 Rosero EB, Joshi GP. Nationwide incidence of serious complications of epidural analgesia in the United States. Acta Anaesthesiol Scand. 2016 Jul;60(6):810-20.
32 Dubois V, Dincq AS, Douxfils J, Ickx B, Samama CM, et al. Perioperative management of patients on direct oral anticoagulants. Thromb J. 2017 May 15;15:14.
33 Maddali P, Moisi M, Page J, Chamiraju P, Fisahn C, Oskouian R, Tubbs RS. Anatomical complications of epidural anesthesia: A comprehensive review. Clin Anat. 2017 Apr;30(3):342-
34 Palmerola KL, D'Alton ME, Brock CO, Friedman AM. A comparison of recommendations for pharmacologic thromboembolism prophylaxis after caesarean delivery from three major guidelines. BJOG. 2016 Dec;123(13):2157-216
35 Bates SM, Middeldorp S, Rodger M, James AH, Greer I. Guidance for the treatment and prevention of obstetric-associated venous thromboembolism. J Thromb Thrombolysis. 2016 Jan;41(1):92-128.2
36 Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений 2015 год. Краткое издание. – М: Издательство «Российского Общества Хирургов», Москва, 2016 – 60 с
37 Villani M, Ageno W, Grandone E, Dentali F. The prevention and treatment of venous thromboembolism in pregnancy. Expert Rev Cardiovasc Ther. 2017 May;15(5):397-402
38 Fogerty AE. Challenges of Anticoagulation Therapy in Pregnancy. Curr Treat Options Cardiovasc Med. 2017 Sep 14;19(10):76.
39 American College of Obstetricians and Gynecologists Women's Health Care Physicians. ACOG Practice Bulletin No. 138: Inherited thrombophilias in pregnancy. Obstet Gynecol. 2013 Sep;122(3):706-17.
40 Keeling D, Tait RC, Watson H; British Committee of Standards for Haematology. Perioperative management of anticoagulation and antiplatelet therapy. Br J Haematol. 2016 Nov;175(4):602-613.
41 Neal JM, Barrington MJ, Brull R, Hadzic A, Hebl JR, et al. The Second ASRA Practice Advisory on Neurologic Complications Associated With Regional Anesthesia and Pain Medicine: Executive Summary 2015. Reg Anesth Pain Med. 2015 Sep-Oct;40(5):401-30.
42 Douketis JD, Spyropoulos AC, Spencer FA, Mayr M, Jaffer AK, et al. Perioperative management of antithrombotic therapy: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest. 2012 Feb;141(2 Suppl):e326S-e350S
43 Leffert L, Butwick A, Carvalho B, Arendt K, Bates SM, et al. members of the SOAP VTE Taskforce. The Society for Obstetric Anesthesia and Perinatology Consensus Statement on the Anesthetic Management of Pregnant and Postpartum Women Receiving Thromboprophylaxis or Higher Dose Anticoagulants. Anesth Analg. 2017 Nov
44 Practice Guidelines for Obstetric Anesthesia: An Updated Report by the American Society of Anesthesiologists Task Force on Obstetric Anesthesia and the Society for Obstetric Anesthesia and Perinatology. Anesthesiology. 2016 Feb;124(2):270-300
45 Committee on Practice Bulletins—Obstetrics. Practice Bulletin No. 177: Obstetric Analgesia and Anesthesia. Obstet Gynecol. 2017 Apr;129(4):e73-e89.
46 Ten Cate H, Henskens YM, Lance MD. Practical guidance on the use of laboratory testing in the management of bleeding in patients receiving direct oral anticoagulants. Vasc Health Risk Manag. 2017 Dec 13;13:457-467
47 Despas N, Larock AS, Jacqmin H, Douxfils J, Chatelain B, et al.. Heparin monitoring: clinical outcome and practical approach. Ann Biol Clin (Paris). 2016 Dec 1;74(6):637-652
48 Linnemann B, Bauersachs R, Rott H, Halimeh S, Zotz R, et al. Working Group in Women's Health of the Society of Thrombosis and Haemostasis. Diagnosis of pregnancy-associated venous thromboembolism - position paper of the Working Group in Women's Health of the Society of Thrombosis and Haemostasis (GTH). Vasa. 2016;45(2):87-101
49 Fowler A, Perry DJ. Laboratory monitoring of haemostasis. Anaesthesia. 2015 Jan;70 Suppl 1:68-72, e24 50 Babin JL, Traylor KL, Witt DM. Laboratory Monitoring of Low-Molecular-Weight Heparin and Fondaparinux. Semin Thromb Hemost. 2017 Apr;43(3):261-269
51 Rendon P, Burnett AE, Zimmerberg-Helms J, Goot T, Streiff MB. Optimizing diagnostic testing for venous thromboembolism. Cleve Clin J Med. 2017 Jul;84(7):545-554.
52 Shen L, Tabaie S, Ivascu N. Viscoelastic testing inside and beyond the operating room. J Thorac Dis. 2017 Apr;9(Suppl 4):S299-S308.
53 Williams B, McNeil J, Crabbe A, Tanaka KA. Practical Use of Thromboelastometry in the Management of Perioperative Coagulopathy and Bleeding. Transfus Med Rev. 2017 Jan;31(1):11-25.
54 Gold M. Magnetic Resonance Imaging of Spinal Emergencies. Top Magn Reson Imaging. 2015 Dec;24(6):325-30.
55 Robison E, Heyborne K, Allshouse AA, Valdez C, Metz TD. Implementation of a Risk- Based Heparin Protocol for Postpartum Venous Thromboembolism Prevention. Obstet Gynecol. 2017 Aug;130(2):262-269.
56 Fonseca NM, Alves RR, Pontes JP; Sociedade Brasileira de Anestesiologia. SBA recommendations for regional anesthesia safety in patients taking anticoagulants. Braz J Anesthesiol. 2014 Jan-Feb;64(1):1-15
57 Irizarry-Alvarado JM, Seim LA. Perioperative Management of Anticoagulants. Curr Clin Pharmacol. 2017 Aug 21
58 Sauter TC, Eberle B, Wuillemin WA, Thiele T, Angelillo-Scherrer A, et al. How I manage patients with anticoagulation-associated bleeding or urgent surgery. Swiss Med Wkly. 2018 Mar 14;148:w14598.
59 Maslin B, Springer E, Zhu R, Kodumudi V, Vadivelu N. Perioperative Safety of Warfarin Therapy and Reversal. Curr Drug Saf. 2016;11(2):149-55
60 Afshari A, Fenger-Eriksen C, Monreal M, Verhamme P; ESA VTE Guidelines Task Force. European guidelines on perioperative venous thromboembolism prophylaxis: Mechanical prophylaxis. Eur J Anaesthesiol. 2018 Feb;35 (2):112-115.
61 Terada Y, Toda H, Hashikata H, Yamamoto Y, Nagai Y, et al. Treatment of Non-Traumatic Spinal Epidural Hematoma: A Report of Five Cases and a Systematic Review of the Literature]. No Shinkei Geka. 2016 Aug;44(8):669-77.
62 Kadir RA, Davies J. Hemostatic disorders in women. J Thromb Haemost. 2013 Jun;11 Suppl 1:170-9.
63 Hemostasis and thrombosis: basic principles and clinical practice. – 6th ed. / ed. V.J. Marder [et al.]. – Lippincott Williams & Wilkins-2013-1566 p.
64 Disorders of Thrombosis and Hemostasis in Pregnancy. A Guide to Management edit. H.Cohen, P. O”Brien. – Springer -2012-252 р.
65 Katz D, Beilin Y. Disorders of coagulation in pregnancy. Br J Anaesth. 2015 Dec;115 Suppl 2:ii75-88.
66 Struble E, Harrouk W, DeFelice A, Tesfamariam B. Nonclinical aspects of venous thrombosis in pregnancy. Birth Defects Res C Embryo Today. 2015 Sep;105(3):190-200.
67 Middeldorp S. Anticoagulation in pregnancy complications. Hematology Am Soc Hematol Educ Program. 2014 Dec 5;2014(1):393-9
68 Richardson A, Shah S, Harris C, McCulloch G, Antoun P. Anticoagulation for the Pregnant Patient with a Mechanical Heart Valve, No Perfect Therapy: Review of Guidelines for Anticoagulation in the Pregnant Patient. Case Rep Cardiol. 2017;2017:3090273
69 D'Souza R, Ostro J, Shah PS, Silversides CK, Malinowski A, et al. Anticoagulation for pregnant women with mechanical heart valves: a systematic review and meta-analysis. Eur Heart J. 2017 May 14;38(19):1509-1516.
70 Vela Vasquez RS, Pelaez Romero R. Aspirin and spinal haematoma after neuraxial anaesthesia: Myth or reality? Br J Anaesth. 2015 Nov;115(5): 688-98
71 Greenberg M.S. Handbook of Neurosurgery/(8 ed.) Thieme Medical Publishers, Inc.-2016 – 1664 p.
Комментарии
ПРАКТИКА ПЕДИАТРА
