Запоры у детей первого года жизни в структуре функциональных нарушений ЖКТ. Основные подходы к лечению
Статьи Опубликовано в журнале:
РМЖ Мать и Дитя Педиатрия №3, 2015, стр. 152-157
Профессор А.И. Хавкин, О.Н. Комарова
ГБОУ ВПО «РНИМУ им. Н.И. Пирогова» Минздрава России
Функциональные расстройства системы органов пищеварения, т. е. состояния, при которых доступными методами не выявляется каких-либо органических изменений, – одна из наиболее частых причин обращения родителей к педиатру на первом году жизни ребенка. Так, например, распространенность функционального запора (ФЗ) в общей популяции достигает 29,6%, в то время как органические причины выявляются менее чем у 10% детей с запорами [1, 2].
В терминологическом отношении следует дифференцировать функциональные нарушения (ФН) и нарушения функции – 2 созвучных, но несколько различных понятия. Нарушение функции того или иного органа может быть связано с любой причиной, в т. ч. и с органическим его повреждением. Согласно усовершенствованной классификации ФН (Римские критерии диагностики III, 2006 г.), у детей выделены 2 группы расстройств: G и H. К группе G относят ФН у новорожденных и детей раннего возраста, а к группе Н – ФН у детей и подростков. В группу G внесены: G1 – регургитация у младенцев, G2 – синдром руминации у младенцев, G3 – синдром циклической рвоты, G4 – младенческие кишечные колики, G5 – функциональная диарея, G6 – дисхезия младенцев, G7 – ФЗ [3, 4].
Отличительной особенностью ФН является появление клинических симптомов при отсутствии каких-либо органических изменений со стороны органов пищеварения и метаболических отклонений. При этом могут изменяться: моторная функция, переваривание и всасывание пищевых веществ, а также состав кишечной микробиоты и активность иммунной системы [5–7]. Причины ФН часто лежат вне пораженного органа и обусловлены нарушением нервной и гуморальной регуляции деятельности пищеварительного тракта.
У детей грудного возраста, особенно первых 6 мес. жизни, наиболее часто встречаются: срыгивание, кишечные колики и ФЗ. Более чем у половины детей они наблюдаются в различных комбинациях, реже – как изолированный симптом. Поскольку причины, приводящие к ФН, оказывают влияние на различные процессы в органах пищеварения, сочетание симптомов у одного ребенка представляется вполне закономерным. Так, после перенесенной гипоксии могут возникнуть вегето-висцеральные нарушения с изменением моторики по гипер- или гипотоническому типу и нарушения активности регуляторных пептидов, приводящие одновременно к срыгиванию (в результате спазма или зияния сфинктеров), коликам (нарушения моторики при повышенном газообразовании) и запорам (гипотоническим или вследствие спазма кишки). Клиническую картину усугубляют симптомы, связанные с нарушением переваривания нутриентов из-за снижения ферментативной активности пораженного энтероцита и изменяющие микробиоценоз кишечника [8].
За первый месяц жизни ребенка объем желудка значительно возрастает, начинается становление микробиоценоза кишечника и т. д. Морфофункциональная незрелость пищеварительного тракта сопровождается незрелостью ферментативной системы, которая определяет неполное расщепление жиров и углеводов, что способствует избыточному газообразованию. Поэтому новорожденных детей следует рассматривать как группу повышенного риска по возникновению ФН, особенно при наличии таких факторов, как недоношенность, морфо-функциональная незрелость, перенесенная внутриутробная гипоксия или асфиксия в родах, длительный период полного парентерального питания, раннее искусственное вскармливание. Рассмотрим проблему ФЗ у детей.
В основе ФЗ лежит замедление транзита каловых масс (гипо- или гипермоторная дискинезия) по всей толстой кишке (кологенные запоры). Другой причиной может быть затруднение опорожнения ректосигмоидного отдела толстой кишки (проктогенные запоры). У детей чаще наблюдаются комбинированные расстройства (кологенные и проктогенные) [9, 10]. Что касается дисхезий, то данная проблема наблюдается у детей первых 2–3 мес. и проходит к 6 мес. Проявляется данное состояние криком и плачем ребенка в течение 20–30 мин несколько раз в сутки. При этом возникает резкое покраснение лица ребенка (так называемый «синдром пурпурного лица»), что вызывает страх у родителей. Ребенок успокаивается сразу после акта дефекации, стул при этом мягкий и без примесей. Причина дисхезии – в неспособности ребенка скоординировать мышцы брюшного пресса и тазового дна.
У детей первого года жизни частой причиной запоров является незрелость ЖКТ. Неблагоприятная беременность (токсикозы, стрессы, особенно в I триместре), медикаментозное вмешательство во время родов, кесарево сечение – все это приводит к несвоевременному созреванию нервной системы детей. Кроме того, в этом возрасте запоры могут быть следствием перинатальной энцефалопатии. Другой причиной появления твердого кала является перевод ребенка на искусственное вскармливание или введение в рацион твердой пищи. Пик проявлений ФЗ приходится на период приобретения навыков туалета (между 2 и 4 годами). При этом данная ситуация чаще встречается у мальчиков [11].
Диагностика
Первостепенную роль в установлении причины запоров у детей грудного возраста играют тщательный сбор анамнеза и физикальное обследование. Задержка отхождения мекония в течение 24–48 ч после рождения может указывать на наличие болезни Гиршпрунга или муковисцидоза [12].
Медицинские работники должны быть осведомлены о нормальных режимах дефекации детей грудного возраста и уметь дифференцировать варианты нормы и патологии для того, чтобы надлежащим образом обучать и информировать родителей, не допуская необоснованного лечения.
В тех случаях, когда родители предъявляют жалобы на наличие запоров у ребенка, ключевое значение имеет установление ясной клинической картины, включая общую продолжительность данного состояния, частоту дефекации, консистенцию и размеры каловых масс, наличие боли во время акта дефекации, присутствие крови в стуле, а также признаки наличия болей в животе. У детей грудного возраста многие эксперты рекомендуют использовать определение запора, предложенное Biggs и Dery [13]: «затруднение или урежение актов дефекации продолжительностью не менее 2-х нед.». Диагноз ФЗ может быть установлен на основании данных анамнеза и результатов обследования.
При отсутствии подозрения на наличие органического заболевания использование дополнительных методов обследования не показано. Чем меньше возраст ребенка, тем более высоким является риск наличия анатомической аномалии или органического поражения, однако ФЗ продолжает оставаться наиболее распространенным состоянием у детей всех возрастных групп. Аноректальное обследование позволяет оценить чувствительность в перианальной области, положение и тонус ануса, размеры прямой кишки, наличие анального рефлекса, количество и консистенцию каловых масс, а также их положение внутри прямой кишки.
Специальные методы исследования могут быть использованы в тех случаях, когда имеются другие синдромы и клинические симптомы (болевой синдром, отставание в темпах физического развития, интермиттирующая диарея, вздутие живота) [13]. Хотя были получены данные о том, что аллергия к белкам коровьего молока (АБКМ) является причиной запоров у ряда пациентов, точная численность этой группы детей неизвестна, а патофизиологические механизмы данного явления остаются неясными.
Лечение
Для коррекции запоров используется комплексный подход, включающий обучение родителей, проведение диетотерапии, при необходимости – лекарственной терапии и механического опорожнения кишечника.
Первоначальным этапом лечения запоров у детей является обучение родителей. Педиатру необходимо рассмотреть с родителями ребенка мифы и страхи по поводу ФЗ и обратить их внимание на то, что ФЗ является одним из наиболее распространенных неопасных состояний в педиатрии, которое в большинство случаев со временем исчезает. Тем не менее при отсутствии стула более 2 сут, особенно впервые возникшего, рекомендуется обращаться к врачу для исключения органической патологии.
Если вероятность органического заболевания является низкой, достаточно информировать родителей об отсутствии опасности для здоровья ребенка и осуществлять пристальное наблюдение за пациентом.
Основным способом коррекции запоров в раннем детском возрасте является диетотерапия. Важно как можно дольше сохранять грудное вскармливание. У детей, находящихся на грудном вскармливании, следует провести коррекцию состава материнского молока, что во многих случаях достигается оптимизацией пищевого рациона матери [14]. В частности, известно, что жировой состав грудного молока зависит от рациона матери. Поэтому целесообразно включать в состав рационов питания матерей растительное масло, которое стимулирует двигательную активность кишечника, а также продукты с высоким содержанием пищевых волокон (овощи, фрукты, крупы, хлеб из муки грубого помола и др.) [14].
При наличии АБКМ у ребенка на грудном вскармливании кормящей матери назначается гипоаллергенная диета с исключением молока и молочных продуктов, а ребенку на искусственном вскармливании – полуэлементные или элементные смеси (на основе полного гидролизата белка и аминокислот соответственно).
Если ребенок получает стандартную детскую смесь, некоторые специалисты рекомендуют ее приготовление на минеральных водах, обогащенных магнием. Однако эффективность данной методики не была доказана, а ее использование может сопровождаться избыточным поступлением минералов в организм ребенка.
Ребенку с запорами, находящемуся на искусственном вскармливании, осуществляется индивидуальный подбор смеси. При выборе заменителя грудного молока следует обращать внимание на наличие в смеси определенных компонентов, которые способствуют восстановлению консистенции кишечного содержимого и пассажа по толстой кишке, что является целью лечения запоров у детей. Среди таких компонентов – пребиотики, которые, с одной стороны, способствуют нормализации пассажа по ЖКТ, а с другой стороны, являясь по своей природе углеводами, неперевариваемыми в верхних отделах ЖКТ, избирательно стимулируют рост и метаболическую активность микрофлоры кишечника. Пребиотиками, вводимыми в состав детских смесей, являются олигосаха-риды (галакто- и фруктоолигосахариды), а также инулин и лактулоза. По результатам исследований, дополнение детских смесей олигосахаридами способствует более мягкому стулу у детей – повышает влажность фекалий и их осмотическое давление [15]. Кроме того, дополнение смеси олигосахаридами ведет к увеличению количества бифидо- и лактобактерий и, соответственно, усилению синтеза короткоцепочечных жирных кислот, способствующих повышению моторики толстой кишки.
Стимулирует двигательную активность кишки, раздражая рецепторы, галактоманнан – неперевариваемый полисахарид, получаемый из клейковины бобов рожкового дерева, который также не расщепляется в верхних отделах кишечника, поступает в неизмененном виде в его нижние отделы. Галактоманнан вводят в состав антирефлюксных смесей с целью повышения их вязкости. Таким образом, антирефлюксные смеси, содержащие в составе галактоманнан, обладают как антирефлюксным, так и послабляющим эффектом. Их целесообразно применять при сочетании у пациентов запоров и срыгиваний [16].
Доказано, что изменение или резкое снижение количественного и качественного состава кишечной микрофлоры влияет на морфологию и функцию пищеварительного тракта: моторику, снижение числа лимфоцитов и лимфатических сосудов, уровня иммуноглобулина G и иммунного ответа, повышение риска аутоиммунных и воспалительных заболеваний. У взрослых, страдающих хроническими запорами, очевидна взаимосвязь с измененным составом микрофлоры кишечника (уменьшение числа лакто- и бифидобактерий), увеличением числа условно-патогенных бактерий, простейших и грибов. Данные об измененной кишечной микрофлоре у пациентов с хроническими запорами ограничены и противоречивы.
Например, у детей был выявлен дисбиоз с повышением уровня клостридий и бифидобактерий, а лечение не привело к изменению состава микрофлоры. Так, у большинства младенцев частота дефекаций чаще и консистенция мягче при грудном вскармливании, чем у младенцев, получающих смеси. Это различие может быть связано с составом микрофлоры. Число бифидобактерий больше у младенцев, получающих грудное молоко, имеющее оптимальный белковый состав, низкое содержание фосфора, богатое ?-лактоальбумином, лактозой. Часть непереваренной лактозы достигает толстой кишки, метаболизируется микрофлорой и привлекает в кишку воду.
Бифидобактерии снижают рН содержимого толстой кишки путем выработки молочной, уксусной и других кислот. Снижение рН стимулирует перистальтику толстого кишечника с последующим сокращением продолжительности транзита каловых масс, что является благоприятным эффектом при лечении запоров [17].
Считается, что в случае искусственного вскармливания на характеристики стула младенца определенное влияние оказывает макронутриентный состав заменителя грудного молока. Так, тип белкового компонента детской смеси влияет на частоту и консистенцию стула у младенца. По мнению некоторых авторов, у детей, получающих смеси с преобладанием казеина, запоры наблюдаются чаще, чем в случае использования продуктов с преобладанием сывороточных белков [18]. При использовании заменителей грудного молока, произведенных на основе гидролизованного белка, стул детей более частый, а консистенция его более мягкая. В своей работе Mihatsch et al. продемонстрировали, что у недоношенных детей, получавших заменитель грудного мо-лока на основе частично гидролизованного белка (ультрафильтрат сывороточного белка и казеина, 75% молекул с молекулярной массой <1,5 кДа и 15% – свободные аминокислоты) время пассажа кишечного содержимого было короче, чем при использовании стандартной смеси для недоношенных. Время пассажа кишечного содержимого было значительно меньше при использовании продукта на основе частично гидролизованного сывороточного белка (9,8 ч) в сравнении со стандартным заменителем грудного молока (19 ч) [19].
Говоря об углеводном компоненте заменителей грудного молока, в ходе недавно проведенного исследования сравнивали влияние безлактозной детской молочной смеси и стандартной лактозосодержащей смеси на консистенцию стула у здоровых доношенных младенцев [20]. Как показали результаты этого исследования, у младенцев, получавших безлактозную смесь, значительно чаще отмечалась мягкая консистенция стула и значительно реже наблюдался твердый стул, в сравнении с детьми, получавшими стандартную смесь с лактозой. В то же время, авторы не предложили каких-либо объяснений полученных результатов.
В последние годы активно обсуждается вопрос влияния жирового компонента смеси на характеристики стула.
Производители стремятся приблизить количественный и качественный жирнокислотный состав детских смесей к таковому в грудном молоке, используя комбинацию растительных масел. Как известно, преобладающей насыщенной жирной кислотой в составе грудного молока является пальмитиновая [21]. В качестве основного источника пальмитиновой кислоты во многие детские смеси добавляется пальмовое масло (ПМ) или его фракция – пальмовый олеин. Однако, строение молекул триглицеридов в немодифицированных природных растительных маслах, в т. ч. и в ПМ, принципиально отличается от триглицеридов грудного молока. Большая часть (около 70%) пальмитиновой кислоты в грудном молоке связана с центральным атомом углерода в молекуле глицерола, т. е. находится в sn-2 позиции (рис. 1А). Тогда как в растительных маслах пальмитиновая кислота располагается преимущественно (80–90%) в краевых положениях – sn-1 и sn-3 [22] (рис. 1Б). Различия в положении пальмитиновой кислоты в молекуле триглицерида в грудном молоке и растительных маслах является главным фактором, обусловливающим отличия в переваривании и усвоении некоторых ингредиентов грудного молока и детских смесей [23, 24].
Эфирные связи, соединяющие пальмитиновую кислоту с остовом молекулы глицерола в краевых положениях, легко гидролизуется панкреатической липазой в кишечнике. Высвобожденная пальмитиновая кислота образует нерастворимые соединения с ионами кальция – кальциевые мыла, которые не всасываются в кишечнике, а выводятся со стулом, меняя его характеристики: стул становится более плотным и опорожнение кишки происходит с меньшей частотой. Кроме того, вместе с нерастворимыми кальциевыми мылами организм теряет как кальций, так и пальмитиновую кислоту, которая наряду с другими жирными кислотами является основным донатором энергии для ребенка первого года жизни. Прямо противоположной является ситуация, когда пальмитиновая кислота соединена с молекулой глицерола в срединном положении (рис. 1А). Из боковых положений глицерола высвобождаются жирные кислоты, не имеющие сродства к кальцию, а пальмитиновая кислота в форме 2-моноацилглицерида образует с солями желчных кислот мицеллы и хорошо всасывается.
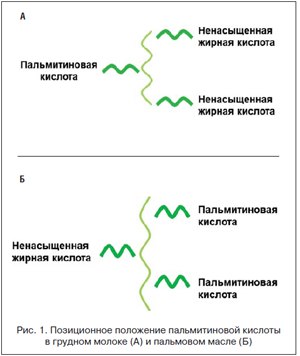
Таким образом, изменение жирового компонента смесей, а именно: исключение из состава заменителя грудного молока ПМ / пальмового олеина источника пальмитиновой кислоты в sn-1 и sn-3 положениях, или добавление с состав жировой композиции детской смеси sn-2-пальмитата, будет способствовать улучшению характеристик стула, формированию более мягкого и частого стула, а также повышать ретенцию кальция и сохранять энергетическую составляющую смеси.
Важность влияния вышеупомянутых ингредиентов на характеристики стула детей первого года жизни нашла свое отражение в недавно опубликованном обзоре международной группы экспертов [25], в котором говорится: «Использование детских смесей на основе частичного гидролизата сывороточного белка, обогащенных пребиотиками и/или пробиотиками, с высоким содержанием sn-2-пальмитата или не содержащих ПМ в составе жировой композиции является эффективным вариантом коррекции функциональных запоров у детей первого года жизни».
Однако само по себе влияние состава жировой композиции детской молочной смеси на желудочнокишечную переносимость и характеристики стула ребенка бы-ло подтверждено в многочисленных клинических исследованиях. Так, по данным метаанализа 13 клинических исследований, в котором сравнивали влияние детских смесей, содержащих в составе ПМ, со смесями на основе sn-2-пальмитата и смесями без ПМ на абсорбцию жиров и кальция, экскрецию кальция со стулом и проявления кишечной диспепсии, было подтверждено, что абсорбция перечисленных нутриентов выше (p<0,01), экскреция кальция со стулом ниже (p<0,01), а минеральная плотность (BMD) и содержание минералов (BMC) в костной ткани выше в группе младенцев, получавших смеси с высокой долей sn-2-пальмитата и смеси без ПМ по сравнению со смесями, содержащими в составе жировой композиции ПМ. При этом консистенция стула была достоверно мягче, а частота дефекаций выше в группах sn-2-пальмитата и без ПМ (p<0,01) [26]. Как уже было отмечено, эффекты ПМ как жирового компонента детских смесей хорошо изучены в клинических исследованиях.
Так, B. Lloyd et al. в 2-х независимых рандомизированных слепых исследованиях доказали влияние жирового состава детских смесей на характеристики стула у младенцев при их переводе с грудного на искусственное вскармливание смесью, не имеющей в своем составе ПМ, или замене смеси у детей, ранее получающих искусственное вскармливание, на указанный продукт. Исследователями было продемонстрировано уменьшение плотности стула и увеличение частоты дефекаций у младенцев на смеси без ПМ, в сравнении с теми, кто получал заменители грудного молока, содержащие ПМ в составе жировой композиции [27].
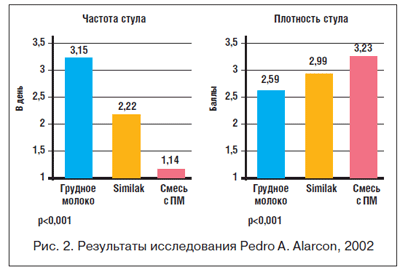
Подобные результаты получены в масштабном многоцентровом многонациональном наблюдательном исследовании, проведенном Pedro A. Alarcon в 2002 г. с включением 6999 младенцев, получавших до начала исследования разные виды вскармливания: грудное, смешанное и искусственное [28]. Выявлена зависимость между включением в диету младенцев молочных смесей с преобладанием ПМ и частотой развития симптомов кишечной диспепсии: более плотного и редкого стула. Результаты исследования Pedro A. Alarcon показали, что на фоне применения смеси, не содержащей ПМ (Similac), частота стула и его консистенция приближались к таковым на грудном вскармливании, при этом разница была достоверной (рис. 2).
В рандомизированном перекрестном исследовании Efigenia Leite et al. проводилась оценка как метаболического баланса кальция и жиров, так и желудочно-кишечной переносимости смесей на основе белка коровьего молока, содержащих и не содержащих ПМ и пальмоядровое масло. У младенцев, получавших смесь, содержащую ПМ, пальмоядровое и каноловое масла, отмечались более низкие показатели ретенции кальция и абсорбции жира, а также более плотная консистенция стула в сравнении с детьми, получавшими смесь без ПМ [29]. Результаты исследования еще раз доказывают, что характер жирового компонента смеси влияет на функционирование ЖКТ у младенцев.
Важно отметить, что в представленных выше исследованиях применялись стандартные молочные смеси на основе цельного белка коровьего молока, имеющие отличную от других смесей жировую составляющую – отсутствие ПМ. Таким образом, детские смеси без ПМ могут быть рекомендованы к применению для профилактики ФЗ, а также в комплексной коррекции ФЗ у детей первого года жизни.
Как указано выше, более чем у половины детей раннего возраста функциональные расстройства органов ЖКТ наблюдаются в различных комбинациях – например, запоры со срыгиваниями и/или коликами. Кроме того, у пациентов с ФН часто отмечаются беспокойство и избыточное газообразование, сопровождаемое плачем, – состояние, не классифицируемое в Римских критериях III. Такие эпизоды являются характерными для раннего грудного возраста и обусловлены естественными нервно-психическими изменениями в процессе развития ребенка. Однако описанные состояния могут обусловливаться наличием опрелостей, течением рахита, транзиторной лактазной недостаточностью; быть результатом ферментативной незрелости.
Поэтому требуются тщательный осмотр пациента, выяснение причины и пересмотр диетических рекомендаций у ребенка на искусственном вскармливании. Пациентам с сочетанными ФН ЖКТ при наличии запоров целесообразно назначение смесей на основе частичного гидролизата белка, которые, как правило, являются низколактозными, а также имеют в своем составе жировой компонент без ПМ или с наличием sn-2-пальмитата, содержат пре- и пробиотический компоненты.
При отсутствии эффекта от диетотерапии ребенку с ФЗ рекомендована медикаментозная коррекция.
При ФЗ у младенцев, когда необходимо добиться опорожнения прямой кишки, желаемый эффект может быть достигнут с помощью ректальных суппозиториев или микроклизм с глицерином. При ФЗ, сопровождающихся плотным стулом, возможно пероральное использование раствора лактулозы (с рождения) и макрогола (с 6 мес.). Лактулоза является изомером лактозы, которая не расщепляется лактазой и поступает в неизмененном виде в нижние отделы кишечника, где служит субстратом для бифидо- и лактобактерий, которые, метаболизируя лактулозу, продуцируют ряд короткоцепочечных жирных кислот (уксусную, пропионовую, масляную и др.). Эти кислоты, раздражая рецепторы толстой кишки, стимулируют ее двигательную активность. Кроме того, высокая концентрация не-расщепленной лактулозы и органических кислот создает в просвете кишечника повышенное осмотическое давление, привлекая в просвет кишечника воду, что способствует размягчению каловых масс и опорожнению кишечника. Оба эти фактора лежат в основе послабляющих эффектов лактулозы.
Из-за риска развития аспирационной пневмонии ряд экспертов считают нецелесообразным использование минеральных масел с целью коррекции запоров у детей первого года жизни [12, 13, 30, 31].
В качестве дополнительных средств в лечении ФЗ могут рассматриваться спазмолитики растительного происхождения, обладающие влиянием на перистальтику кишечника [32].
В заключение следует отметить, что наиболее важной составляющей коррекции ФЗ у детей первого года жизни, получающих искусственное вскармливание, является адекватный выбор детской смеси. В настоящее время имеются убедительные доказательства эффективности таких ингредиентов заменителей грудного молока, как пре- и пробиотики, белкового и жирового компонентов для коррекции ФЗ у детей первого года жизни. Литература 1. Van den Berg M.M., Benninga M.A., Di Lorenzo C. Epidemiology of childhood constipation: a systematic review // Am J Gastroenterol. 2006. Vol. 101. Р. 2401–2409.
2. Perez Solis D., Pardo de lа Vega R., Fernandez Gonzalez N. et al. Neonatal visits to a pediatric emergency service // Pediatr (Barc). 2003. Vol. 59 (1). Р. 54–58.
3. Drossman D.A. The functional gastrointestinal disorders and the Rome III process // Gastroente-rology. 2006. Vol. 130. Р. 1377–1390.
4. Thompson W.G. The road to Rome // Gastroenterology. 2006. Vol. 130. Р. 1552–1556.
5. Фролькис А.В. Функциональные заболевания желудочно-кишечного тракта. Л.: Медицина, 1991. 224 с.
6. Хавкин А.И. Функциональные нарушения желудочно-кишечного тракта у детей грудного возраста и их диетологическая коррекция. В кн.: Национальная программа оптимизации вскармливания детей первого года жизни в Российской Федерации. Союз педиатров России. М., 2010. С. 39–42.
7. Захарова И.Н. Срыгивание и рвота у детей: что делать? // Consilium medicum. Педиатрия. 2009. № 3. С. 16–20.
8. Хавкин А.И. Принципы подбора диетотерапии детям с функциональными нарушениями пищеварительной системы // Детская гастроэнтерология. 2010. № 7 (3).
9. Румянцев В.Г. Практическая колопроктология // Запоры: тактика ведения пациента в поликлинике. www.proctolog.ru, дата обращения 30 января 2013 г.
10. Хавкин А.И., Жихарева Н.С., Рачкова Н.С. Хронические запоры у детей // Лечащий врач. 2003. № 5. С. 42–44.
11. Хавкин А.И., Бабаян М.Л. Применение осмотических слабительных у детей // Вопросы современной педиатрии. 2008. № 7 (3). С. 99–102.
12. Hyman P.E., Milla P.J., Benninga M.A. et al. Childhood functional gastrointestinal disorders: neo-nate/toddler // Gastroenterology. 2006. Vol. 130. Р. 1519–1526.
13. Rasquin A., Di Lorenzo C., Forbes D. et al. Childhood functional gastrointestinal disorders: child/adolescent // Gastroenterology. 2006. Vol. 130. Р. 1527–1537.
14. Конь И.Я., Абрамова Т.В., Георгиева О.В., Куркова В.И., Коновалова Л.С., Пустограев Н.Н., Сафронова А.И. Диетотерапия запоров у детей первого года жизни // Лечащий врач. 2009. № 8.
15. Fanaro S., Jelinek J., Stahi B., Boehm G., Kock R., Vigi V. Acidic oligosaccharides from pectin hedrolysate as new component for infant formulae: effect of intestinal flora, stool characteristics, and ph // J Pediatr Gastroenterol Nutr. 2005. Vol. 41. Р. 186–190.
16. Национальная программа оптимизации вскармливания детей первого года жизни. Утверждена на XVI съезде педиатров России (февраль 2009 г.). М., 2010. 68 с.
17. Picard C., Fioramonti J., Francois A. et al. Bifidobacteria as probiotic agents—physiological effects and clinical benefits // Aliment Pharmacol Ther. 2005. Vol. 33. Р. 495–512.
18. Детское питание: Руководство для врачей / Под ред. В.А.Тутельяна, И.Я. Коня. – 3-е изд., перераб. и доп. – М.: ООО «Издательство «Медицинское информационное агенство», 2013. – 774 с.
19. Mihatsch W.A., Hogel J., Pohlandt F. Hydrolysed protein accelerates the gastrointestinal transport of formula in preterm infants // Acta Paediatr. 2001. Vol. 90. P. 196–198.
20. Lasekan J.B., Jacobs J., Reisinger K.S. et al. Lactose-free milk protein-based infant formula: impact on growth and gastrointestinal tolerance in infants // Clin Pediatr (Phila). 2011. Vol. 50. P. 330–337.
21. Breckenridge W.C., Marai L., Kuksis A. Triglyceride structure of human milk fat // Can J Biochem. 1969. Vol. 47 (8). P. 761–769.
22. Bracco U. Effect of triglyceride structure on fat absorption // Am J Clin Nutr. 1994. Vol. 60 (6 Suppl). P. 1002S–1009S.
23. Mattson F.H., Benedict J.H., Martin J.B., Beck L.W.. Intermediates formed during the digestion of triglycerides // J. Nutr. 1952. Vol. 48. P. 335.
24. Mattson F.H., Volpenhein R.A.. Rearrangement of glyceride fatty acids during digestion and absorption // J. Biol. Chem. 1962. Vol. 237. P. 53.
25. Vandenplas Y., Cruchet S., Faure C. et al. When should we use partially hydrolysed formulae for frequent gastrointestinal symptoms and allergy prevention? // Acta Paediatrica. 2014. Vol. 103. P. 689–695.
26. Yu Z., Han S., Zhu C., Sun Q., Guo X. Effects of infant formula containing palm oil on the nutri-ent absorption and defecation in infants: a meta-analysis // Zhonghua Er Ke Za Zhi. 2009. Vol. 47 (12). Р. 904–910.
27. Lloyd B., Halter R.J., Kuchan M.J. et al. Formula tolerance in postbreastfed and exclusively formula-fed infants // Pediatrics. 1999. Vol. 103. Р. 7.
28. Alarcon P., Tressler R.L., Mulvaney A., Lam W., Comer G.M. Gastrointestinal Tolerance of a New Infant Milk Formula in Healthy Babies: An International Study Conducted in 17 Countries // Nutrition. 2002 Jun. Vol. 18 (6). Р. 484–489.
29. Lloyd B., Halter R.J., Kuchan M.J. et al. Formula tolerance in postbreastfed and exclusively formula-fed infants // Pediatrics. 1999. Vol. 103. Р. 7.
30. Benninga M.A. Constipation and faecal incontinence in childhood. Stockholm, 1998.
31. Huertas-Ceballos A., Logan S., Bennett C., Macarthur C. Dietary interventions for recurrent abdominal pain (RAP) and irritable bowel syndrome (IBS) in childhood // Cochrane Database SystRev. 2008. CD003019.
32. Szajewska H., Setty M., Mrukowicz J. et al. Probiotics in gastrointestinal diseases in children: hard and not-so-hard evidence of efficacy // J Pediatr Gastroenterol Nutr. 2006. Vol. 42. Р. 454–475.
