Нарушение и коррекция мукоцилиарного клиренса при заболеваниях дыхательных путей и ЛОР-органов
Статьи Опубликовано в журнале:Болезни и антибиотики, 1 (03) 2010 Ходзицкая В.К., Харьковская медицинская академия последипломного образования, Ходзицкая С.В., Городская клиническая больница № 1, г. Харьков
Инфекции дыхательных путей занимают ведущее место в структуре всей патологии человека. В широком спектре возбудителей острых респираторных заболеваний (ОРЗ) преобладают представители многочисленной группы вирусов. Присоединение бактериальной инфекции приводит к нарастанию тяжести заболевания и повышению риска развития осложнений (отит, синусит, бронхит, пневмония). Проблема острых воспалительных заболеваний ЛОР-органов остается актуальной для современной оториноларингологии. Частыми предшественниками острого бактериального риносинусита являются острые респираторные вирусные инфекции верхних дыхательных путей. Вирусный риносинусит встречается в 200 раз чаще, чем бактериальный. Аллергическое воспаление слизистой оболочки полости носа и околоносовых пазух (ОНП) опережает бактериальные инфекции пазух, среди которых возможны риногенные орбитальные и внутричерепные осложнения [4]. Частые респираторные инфекции могут обусловить дисфункцию основных компенсаторных механизмов и способствовать снижению иммунорезистентности организма и раннему развитию хронической патологии.
Комплексная эффективная защита дыхательных путей осуществляется с помощью естественных механизмов (аэродинамическая фильтрация, мукоцилиарная транспортная система, кашель) и факторов неспецифической и специфической противоинфекционной защиты. Совершенные, согласованно функционирующие механизмы защиты позволяют обеспечивать очистительную дренажную функцию дыхательных путей, стерильность респираторных отделов, восстановление нарушенных структур и функций респираторной системы.
Эпителий слизистой оболочки верхних дыхательных путей - один из основных защитных барьеров. Под влиянием цитокинов и продуктов микробного происхождения эпителиальные клетки экспрессируют молекулы адгезии, цитокины и другие молекулы, важные для реализации иммунных процессов. Слизистая оболочка респираторного тракта обладает местным иммунитетом- MALT (Мucosal Associated Lymphoid Tissues). Лимфоциты, активированные в лимфоидной ткани слизистых оболочек, мигрируют через региональные лимфатические узлы и возвращаются через грудной проток и кровеносное русло обратно в слизистые оболочки. В формировании местного иммунитета берут участие мононуклеарные фагоциты, система комплемента, интерферон (ИФН), лизоцим, концентрация которого в миндалинах в 300 раз выше, чем в сыворотке крови и др. Лимфоэпителиальный комплекс в общей системе иммунокомпетентных органов принимает активное участие в формировании местного и системного иммунитета, продуцируя антитела, образуя клетки иммунной памяти (малые лимфоциты с крупными ядрами, которые являются носителями закодированной информации), выполняет информативную, защитную, нейрорефлекторную и кроветворную функции.
Слизь, покрывающая эпителий от полости носа до терминальных бронхиол, увлажняет слизистые оболочки, предохраняя их от высыхания, механических, химических воздействий, корпускулярных частиц, патогенных микроорганизмов, и способна абсорбировать агрессивные газообразные примеси.
Мукоцилиарная система - тесное взаимодействие реснитчатых и бокаловидных клеток мерцательного эпителия и трубчато-ацинозных бронхиальных желез подслизистого слоя. Координационное межклеточное взаимодействие с растворимыми субстанциями секрета - важнейший фактор эффективного функционирования воздухопроводящих путей, легочной паренхимы и сурфактантной системы в физиологических условиях.
Мукоцилиарный клиренс (МЦК) (англ. clearance- очищение) - выведение ринобронхиального секрета, обусловленное колебательными движениями ресничек однослойного многорядного мерцательного эпителия слизистой оболочки.
Мукоцилиарный транспорт является важнейшим механизмом, обеспечивающим санацию дыхательных путей, одним из основных механизмов системы местной защиты и обеспечивает необходимый потенциал барьерной, иммунной и очистительной функции респираторного тракта. Очищение дыхательных путей от чужеродных частиц и микроорганизмов происходит благодаря оседанию их на слизистых оболочках и последующему выведению вместе со слизью.
Диагностическое и клиническое значение имеет состав ринобронхиального секрета, который по физико-химической структуре представляет собой многокомпонентный коллоидный раствор, обеспечивающий эффективность мукоцилиарного транспорта.
Секрет следует рассматривать как постоянно обновляющийся фильтр. Верхний слой секрета формируется в основном за счет муцинов - группы высокогликозилированных протеинов. 5-10 % бронхиальной слизи составляют нейтральные и кислые гликопротеины, обусловливающие вязкость бронхиального секрета, что в значительной степени зависит от внутри- и межмолекулярных дисульфидных и водородных связей, разрушение которых приводит к уменьшению вязкости. Липиды, составляющие 0,3-0,5 %, представлены в основном фосфолипидами из альвеол и бронхиол.
Секреторные иммуноглобулины (Ig) - продукты транссудации плазменных компонентов. IgA проявляет функциональную активность в проксимальных отделах респираторного тракта: ингибирует адгезию ряда бактерий к клеткам респираторного эпителия и препятствует массивному микробному заселению слизистых, снижая риск развития респираторных инфекций; принимает активное участие в регуляции иммунного ответа; усиливает фагоцитоз; активирует систему комплемента по альтернативному пути; потенцирует антибактериальные эффекты лизоцима и лактоферрина; угнетает NK-клеточную активность и антителозависимую клеточную цитотоксичность. Важным биологическим эффектом IgA является его способность предотвращать репликацию вирусов. Молекулы IgA обладают свойством соединяться с тканевыми и чужеродными белковыми агентами, элиминируя их из циркуляции и предупреждая образование аутоантител.
В противомикробной защите дистальных отделов бронхиального дерева важная роль принадлежит иммуноглобулинам класса G. Основное биологическое и клиническое значение IgG - опсонизация и взаимодействие с компонентами системы комплемента. Опсонизация ускоряет процесс фагоцитоза микробов при взаимодействии IgG с Fc-рецепторами на поверхности нейтрофилов, моноцитов, макрофагов и естественных киллеров.
В состав ринобронхиального секрета входят: лизоцим - расщепляет мукополисахариды и мукопептиды клеточной стенки большинства бактерий, работает как муколитический фермент, обусловливая бактерицидный эффект, и эффективно противостоит грибковой инвазии; лактоферрин- белок, способный связывать ионы железа, делая его недоступным для метаболизма железозависимых бактерий, таким образом он оказывает бактериостатическое действие и защищает ткани от повреждающего действия гидроксильных радикалов; фибронектин предотвращает адгезию бактерий; интерфероны обладают противовирусной активностью.
Источником образования бронхиального секрета являются бронхиальные железы, бокаловидные клетки, эпителий терминальных бронхиол и альвеол (рис. 1).
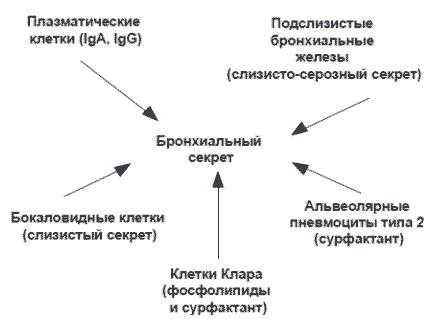
Реологические свойства ринобронхиального секрета. В соответствии с концепцией двухслойности секрета слизь состоит из наружного гелеобразного слоя толщиной 2 мкм (гель) и лежащего под ним более жидкого слоя (золь) толщиной 2-4 мкм. Согласованные биения ресничек (16-17 раз в секунду) способствуют продвижению и выведению секрета в проксимальном направлении.
Реснички имеют очень короткий период релаксации и передают свою кинетическую энергию наружному гельному слою. Суточный объем ринобронхиального секрета колеблется в широких пределах, составляя в среднем 0,1-0,75 мл/кг массы тела. Благодаря нормальной деятельности мукоцилиарной транспортной системы бактерии в секрете движутся со скоростью 10 клеток слизистой бронхов за 1 с, что сводит время контакта микроорганизма с клеткой до 0,1 с и затрудняет его прикрепление к эпителию слизистой оболочки. Скорость мукоцилиарного транспорта у здорового человека колеблется от 4 до 20 мм в минуту. В норме за сутки транспортируется от 10 до 100 мл секрета, который, попадая в глотку, проглатывается или выкашливается. Часть бронхиального секрета поступает в бронхи из альвеол. Это главным образом фосфолипиды сурфактанта, синтезируемого в терминальных бронхиолах и альвеолах.
Сурфактант - сложная специализированная гистологическая структура. Система легочного сурфактанта состоит из более чем 80% фосфолипидов и приблизительно 10% четырех специализированных поверхностноактивных протеинов: SP-A, SP-B, SP-C, SP-D. Сурфактантный протеин А играет важную роль в формировании ответа системы врожденного иммунитета, в метаболизме сурфактанта, регулирует его секрецию, защищает от бактериальных эндотоксинов, вирусов простого герпеса, гриппа. SP-D также относится к так называемым коллектинам, приводит бактерии к опсонизации.
Сурфактант выстилает внутреннюю поверхность альвеол, снижает поверхностное натяжение в легких, стабилизирует альвеолы, препятствует их спадению в конце экспираторной фазы, способствует адекватному газообмену, что поддерживается на протяжении всего дыхательного цикла. Нарушение системы сурфактанта приводит к коллапсу альвеол, нарушению нецилиарного транспорта, обструкции мелких бронхов и бронхиол, повышенной вязкости и нарушению транспорта секрета.
Респираторный дистресс-синдром новорожденных (РДС), возникающий в первые часы жизни ребенка в связи с развитием пневмопатий (первичные ателектазы легких, гиалиново-мембранная болезнь, отечно-геморрагический синдром), чаще встречается у недоношенных и обусловлен незрелостью легочной ткани, недостаточностью сурфактанта. Дефицит сурфактанта тем выше, чем меньше срок гестации новорожденного. Предрасполагают к развитию РДС также сахарный диабет у матери, роды путем кесарева сечения, мужской пол, рождение вторым из двойни, изосерологическая несовместимость крови матери и плода. Недостаточный синтез, изменения биохимического состава и свойств, быстрая инактивация сурфактанта приводят к снижению растяжимости легких, что в сочетании с податливостью грудной клетки у недоношенных новорожденных ведет к развитию гиповентиляции и неадекватной оксигенации.
РДС достаточно часто возникает на фоне проводимой продолжительной искусственной вентиляции легких (ИВЛ). Вследствие ИВЛ стремительно уменьшается количество бронхиального секрета и сурфактанта, изменяется мукоцилиарный клиренс. Из-за создавшейся гиповентиляции ухудшаются показатели функции внешнего дыхания, что приводит к гипоксии, создаются благоприятные условия для развития инфекционных процессов. Негативно на синтез и свойства сурфактанта влияют воспаление, дыхание чистым кислородом, табачный дым, гипоксия, ацидоз, наркоз. Недавние гистологические данные свидетельствуют о том, что евстахиева труба выстлана слоем фосфолипидов, близких по структуре легочному сурфактанту и обладающих поверхностной активностью. Сурфактантоподобная субстанция секретируется эпителием, высвобождается в просвет слуховой трубы и ОНП, может играть важную роль в аэрации и адекватном дренировании полости среднего уха и пазух.
Механизмы формирования патологически измененного секрета в совокупности определяют тяжесть нарушений дренажной функции бронхов. Нередко их патогенетическое значение недооценивается клиницистом, что сужает объем адекватных мероприятий, направленных на коррекцию мукоцилиарного клиренса.
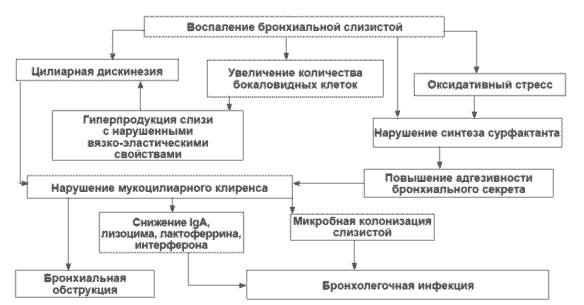
Механизмы нарушения мукоцилиарного клиренса. Воспаление является пусковым механизмом, приводящим к нарушению МЦК, ухудшению дренажа дыхательных путей и возникновению кашля, развитию бронхиальной обструкции, снижению местных защитных механизмов, оно создает условия для бактериальной инфекции. При этом возникает порочный круг взаимосвязанных и взаимообусловливающих факторов воспаления. Проникновение патогена в дыхательные пути, его фиксация на поверхности слизистой оболочки, репликация и цитопатическое действие на ткани респираторной системы приводят к десквамации эпителия с резким полнокровием сосудов микроциркуляторного русла, повышению их проницаемости; отеку слизистой и подслизистого слоя; изменяется координация и эффективность деятельности ресничек. Одновременно с цилиарной дискинезией происходит перестройка секреторного аппарата - частичное замещение реснитчатых клеток слизеобразующими бокаловидными клетками и гиперплазия бронхиальных желез, изменение режимов продукции (гиперсекреция слизи).
Для заболеваний органов дыхания с нарушением секреции свойственно снижение содержания кислых гидрофильных сиаломуцинов - уменьшение водного компонента и повышение содержания нейтральных гидрофобных фукомуцинов, которые отталкивают воду. Секрет становится вязким и густым. Кислые муцины влияют на состояние сетчатой структуры слизи и на ее способность к гидратации. Увеличение слизеобразования сопровождается снижением антибактериальной и противовирусной активности секрета за счет уменьшения в нем концентрации секреторного IgA, интерферона, лактоферрина, лизоцима. Фракция геля начинает преобладать над золем. Это в свою очередь способствует повышенной адгезии патогенных микроорганизмов к слизистой оболочке дыхательных путей и создает благоприятные условия для микробной колонизации. Застой вязкого секрета приводит к нарушению вентиляционно-диффузионной функции легких, что может быть основной причиной дыхательной недостаточности. Мокрота - выделяемый при отхаркивании патологически измененный трахеобронхиальный секрет, к которому в носовой части глотки и полости рта обычно примешиваются слюна и секрет слизистой оболочки носа и околоносовых пазух, добавляются нативная ДНК, F-актин, фрагменты отторгнутых клеток и бактерий. Главным источником ДНК являются ядра распадающихся нейтрофилов в ответ на бактериальную инфекцию. Реологические исследования мокроты показали, что субстрат представляет собой сильно структурированную тиксотропную вязкую жидкость. Вязкость слизи при ослаблении функции реснитчатого эпителия ведет к замедлению движения слизи по трахеобронхиальному дереву.
Кроме того, оксидативный стресс, нарушение биосинтеза сурфактанта повышают адгезивность секрета к слизистой, что вносит свой вклад в нарушение мукоцилиарного клиренса (рис. 2). Мукостаз способствует обострению хронических бронхолегочных заболеваний и сохранению в фазе ремиссии вялотекущего воспаления даже при отсутствии признаков ОРЗ. Признаки нарушения вентиляции легких и влажный кашель сохраняются длительно (несколько недель) [1-3].
Клиническими проявлениями нарушения мукоцилиарного клиренса при инфекциях, аллергии и других патологических состояниях являются кашель, отхождение вязкой слизистой мокроты, хрипы, бронхиальная обструкция, одышка.
В клинической практике важное значение отводится пониманию механизмов нарушения мукорегуляции в формировании кашля - доминирующего клинического симптома при заболеваниях органов дыхания. В этой ситуации фармакологическое воздействие и тщательный выбор экспекторантов различного происхождения с учетом их механизмов действия являются определяющими для коррекции МЦК. В условиях, когда нарушенный МЦК не обеспечивает необходимого дренажа воздухоносных путей, возникает кашель. Появление кашля должно рассматриваться как неспособность физиологических механизмов защиты восстановить проходимость респираторного тракта. Образование повышенного количества слизи и/или изменение ее качественных характеристик - основной патогенетический фактор формирования кашля [5].
Кашель (tussis) - это сложнорефлекторный защитный акт, заключающийся в толчкообразном форсированном выдохе при мгновенном открытии замкнутой голосовой щели за счет предварительного резкого повышения внутригрудного давления (до 300 мм вод.ст.), выдавливающего жидкий секрет и мокроту из мелких бронхов в крупные. Быстрое открытие голосовой щели сопровождается выхождением воздуха из альвеол со скоростью в трахее и бронхах до 200-300 м/с. При этом жидкий секрет выводится с воздушной струей в виде аэрозоля, с которым увлекаются также комки слизи и мелкие легкие инородные тела, что ведет к восстановлению проходимости дыхательных путей. Однако защитную функцию кашель может выполнять только при определенных реологических свойствах мокроты (вязкость, эластичность, адгезивность).
Кашель не является уделом какой-либо одной врачебной специальности, так как нозологический спектр заболеваний, ассоциирующихся с ним, весьма широк. Кашлевой синдром - сложная диагностическая задача, с которой часто встречаются пульмонологи, терапевты, педиатры, аллергологи, семейные врачи, отоларингологи. Ключевое значение в постановке нозологического диагноза придается продолжительности кашля. В зависимости от длительности кашлевого анамнеза выделяют непродолжительный (острый) - до 3 недель, затяжной (подострый) - от 3 до 8 недель и длительный (хронический) кашель - 8 недель и более. Тщательное выяснение жалоб, уточнение анамнеза с соответствующей оценкой результатов клинического обследования и, при необходимости, дополнительных лабораторных и/или инструментальных данных позволяют установить нозологическую форму заболевания, симптомом которого является кашель [2].
Необходима детальная клиническая характеристика кашля - время возникновения на протяжении суток, частота, интенсивность, периодичность (постоянный/периодический), болезненность, тембр (звонкий/глухой), звучность (громкий/тихий), характер (продуктивный - с отхождением мокроты, непродуктивный - мокрота не откашливается при скоплении слишком вязкого секрета и выраженной бронхиальной обструкции (например, при муковисцидозе или приступе бронхиальной астмы - БА)), действие провоцирующих факторов, чем сопровождается, от чего уменьшается кашель.
Особенности кашля у детей раннего возраста: снижение кашлевого рефлекса, гиперсекреция, повышенная вязкость ринобронхиального секрета, недостаточная активность мерцательного эпителия способствуют застою слизи, кашель не выполняет дренажной функции.
Коррекция МЦК - обязательный компонент комплексного лечения заболеваний дыхательных путей и ЛОР-органов. Мукоактивные препараты значительно различаются между собой по фармакологическим свойствам, показаниям к применению и широте использования. Выбор отхаркивающего средства зависит от конкретной клинической ситуации:
- экспекторанты - увеличивают секрецию слизи и/или ее гидратацию, когда достаточное количество слизи делает возможным ее продуктивное удаление;
- муколитики - уменьшают вязкость мокроты, улучшают ее эвакуацию;
- мукокинетики - эффективно увеличивают транспортабельность мокроты (β2-агонисты увеличивают цилиарный транспорт и расширяют бронхи, увеличивают транспорт ионов хлора и таким образом гидратацию слизи; метилксантины);
- сурфактанты - усиливают клиренс слизи за счет уменьшения ее прилипания;
- мукорегуляторы - уменьшают гиперсекрецию (холинолитики, глюкокортикоиды).
Амброксола гидрохлорид принадлежит к основным муколитическим средствам нового поколения с комплексным механизмом действия и многообразием эффектов (рис. 3). По химической структуре препарат близок к бромгексину, относится к группе бензиламинов [6].
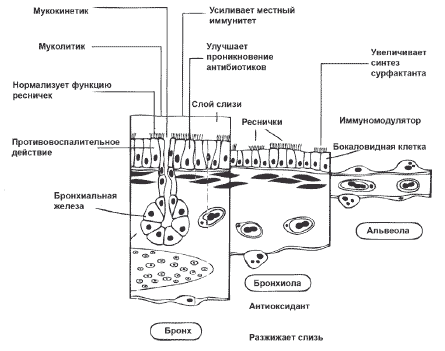
Амброксол обеспечивает разжижение мокроты, улучшает ее выведение. Механизм муколитического действия связан с деполимеризацией мукопротеиновых и мукополисахаридных волокон отделяемого бронхов, что приводит к уменьшению вязкости мокроты. Препарат нормализует функции измененных клеток серозных и мукозных желез слизистой оболочки бронхов, активирует продукцию серозного компонента, что особенно важно для больных с хроническими заболеваниями легких, у которых наблюдается гипертрофия бронхиальных желез с образованием кист и уменьшением числа серозных клеток, не вызывает увеличения объема секрета.
Амброксол стимулирует цилиарную активность: апикальная поверхность эпителия содержит ионы хлора, базальная - ионы натрия, блокада транспорта которого приводит к увеличению золевого слоя, что является предпосылкой работы реснитчатого эпителия. Провоспалительные цитокины играют важную роль в нарушении биения ресничек эпителиальных клеток (БРЭК). Фактор некроза опухоли-альфа (TNF-ɑ) снижает БРЭК на 21,3 %, интерферон-гамма (ИФН-γ)- на 13,5 %. Амброксол в концентрации 10-4 M и 10-5 M восстанавливает БРЭК на 8,1 и 13,9 % соответственно [17].
Амброксол обладает противовоспалительным эффектом: препарат уменьшает продукцию провоспалительных цитокинов - интерлейкина-1 (IL-1) и TNF-ɑ [10]. Цитокины под влиянием амброксола ингибируются дозозависимо, то есть препарат оказывает действие, которое до сих пор было продемонстрировано только для глюкокортикоидов [12, 14]. Медикамент тормозит активность фосфолипазы А2 - одного из основных ферментов воспалительного процесса; повышает опсонизацию - процесс покрытия микроорганизмов белками сыворотки крови либо белками сурфактантной системы легких для облегчения фагоцитоза альвеолярными макрофагами [16, 17].
В ежеквартальном международном справочнике IMS DATA упоминается одно из исследований, посвященное лечению острого бронхита. Было показано, что эффективность лечебного вмешательства возрастает при назначении амброксола: клинические симптомы заболевания исчезают раньше. Острый бронхит и обострение его хронической формы в 80 % случаев сопровождаются назначением муколитиков. Препарат рекомендуется не только для лечения острой формы болезни, но и для профилактики обострений хронического бронхита [15].
Для успешного проведения этиотропной антибактериальной терапии пневмонии важным является использование лекарственных средств, улучшающих бронхиальный дренаж, - стимуляторов сурфактантной системы легких, а именно амброксола [12]. Препарат обладает способностью увеличивать скорость пассивной диффузии антибиотика из плазмы крови в ткани легких. Концентрация антибиотика в мокроте определялась с помощью бронхоальвеолярного лаважа. Эффективность совместного применения была доказана при сочетании амброксола с наиболее часто используемыми антибиотиками при патологии органов дыхания (β-лактамы, макролиды). Применение амброксола усиливает эффективность антибактериальной терапии и ускоряет выздоровление у пациентов с инфекциями дыхательных путей [19]. Ацетилцистеин при ингаляциях и инстилляциях не следует смешивать с антибиотиками, так как при этом происходит их взаимная инактивация. Препарат отличается также низкой биодоступностью (10 %) после приема внутрь.
Были представлены результаты клинического исследования у 120 детей с пневмонией, которых лечили амоксициллином в сочетании с амброксолом или плацебо. При комплексной терапии выздоровление наступает быстрее по сравнению с назначением одного антибиотика [19].
В этиологической структуре пневмоний у детей хламидии/хламидофилы и микоплазмы занимают около 20 %, то есть у каждого пятого больного ребенка внебольничная пневмония вызывается атипичными возбудителями. В работе В.К. Таточенко (2002) дается характеристика значимости различных возбудителей пневмонии у детей разных возрастов: в возрасте от 1 до 6 месяцев атипичную пневмонию вызывает Chlamydia trachomatis у каждого пятого больного; от 6 месяцев до 6 лет удельный вес пневмоний, вызванных Mycoplasma pneumoniae и Chlamydophila pneumoniae, составляет около 15 %, в возрасте от 6 до 15 лет возрастает до 50 %. В целом у детей микоплазменные пневмонии составляют 10 % от числа всех случаев этого заболевания.
Биологические свойства атипичных возбудителей, внутриклеточный характер паразитирования со склонностью к персистенции не только в эпителиальных клетках - основных мишенях для хламидий/хламидофил - требуют для этиотропного лечения применения трех классов антибиотиков - макролидов, тетрациклинов, фторхинолонов [7, 11, 12].
Механизм антибактериального действия тетрациклинов идентичен для всех представителей этой группы. Они взаимодействуют с 30S субъединицами бактериальных рибосом. Макролиды тормозят синтез белка в клетках чувствительных микроорганизмов за счет связывания с 50S субъединицами (не имеют возрастных ограничений у детей). Антибактериальное действие фторхинолонов сводится к торможению синтеза бактериальных ДНК-гиразы или топоизомеразы IV. Ингибирование этих ферментов нарушает процессы роста и деления бактериальной клетки, что приводит к ее гибели.
Атипичные патогены играют важную роль в возникновении неоднократных рецидивирующих инфекций респираторного тракта у часто и длительно болеющих детей. Клиническая эффективность комбинации антибиотиков, активных в отношении атипичной флоры, с амброксолом приводит к уменьшению частоты рецидивирующих инфекций [11].
Уникальным свойством амброксола является стимуляция синтеза и секреции альвеолярного сурфактанта альвеолоцитами II типа и бронхиального сурфактанта клетками Клара [20]. Под влиянием сурфактанта, "главного защитника легких", препарат обеспечивает стабильность альвеол и позволяет улучшить нарушенный газообмен с помощью нескольких механизмов:
- увеличение растяжимости легких на вдохе;
- сокращение экспираторного закрытия бронхов;
- увеличение функциональной остаточной емкости легких за счет объема функционирующих и раскрытия коллабированных альвеол;
- расправление ателектазов (на обратное развитие ателектаза можно рассчитывать лишь при его длительности не более 2-3 нед.).
Имеются экспериментальные подтверждения увеличения размеров пластинчатых осмиофильных телец, накапливающих сурфактант в легочной ткани в большем количестве, что способствует сохранению поверхностного натяжения.
В 2 рандомизированных клинических исследованиях по оценке эффективности сочетанного применения амброксола с антибиотиками у детей с острым бактериальным риносинуситом было показано, что комбинация антибиотика с амброксолом приводит к быстрой эвакуации вязкого секрета из ОНП, уменьшает боль, сокращает длительность назначения антибиотиков, ускоряет выздоровление [9, 17, 19].
Совместное применение амброксола с антибиотиками у детей с острым отитом приводило к более быстрому разрешению симптомов отита, ускорению процесса регенерации цилиарного эпителия и сокращению периода приема антибиотиков [19].
В одном из последних исследований изучали влияние амброксола на насыщение крови кислородом у больных с РДС-синдромом на фоне продолжительной ИВЛ. Показано, что благоприятные изменения наблюдаются через сутки после начала лечения препаратом, к пятым суткам они достигают своего максимума, что сопровождается улучшением клинического состояния пациента [18].
Амброксол проявляет антиоксидативные свойства: уменьшает количество свободных радикалов, вырабатываемых активированными альвеолярными макрофагами и нейтрофилами, защищая клетки от их повреждающего действия [18].
В легких имеются все условия для оксидативного стресса:
- прямой контакт с кислородом атмосферного воздуха;
- высокие концентрации субстрата окисления- фосфолипидов клеточных мембран и поверхностно-активной выстилки альвеол;
- наличие катализатора окисления - ионов железа (в гемоглобине);
- присутствие альвеолярных макрофагов, продуцирующих в процессе фагоцитоза активные формы кислорода с высокой реактивной способностью.
Свободные радикалы взаимодействуют с высокой скоростью с белками, липидами, нуклеиновыми кислотами, полисахаридами, повреждают эпителий дыхательных путей.
Одним из важных свойств амброксола является наличие иммуномодулирующего эффекта, способствующего усилению местного иммунитета: препарат усиливает выделение IgA в 10 раз и IgM в 1,2 раза от начального уровня. Он также активирует тканевые макрофаги, способен угнетать продукцию медиаторов воспаления IL-1, TNF-ɑ, стимулировать активность макрофагов [10].
Есть данные о противовирусном действии амброксола. Репродукция вирусов гриппа усиливается эпителиальными протеазами, которые взаимодействуют с гликопротеинами вируса. Амброксол усиливает образование ингибитора протеаз слизистой в 1,9 раза. В нижних дыхательных путях его образование подавляется за счет сурфактанта. При вирусной инфекции препарат усиливает образование сурфактанта в 1,5-1,7 раза. Протеин А сурфактанта непосредственно взаимодействует с гемагглютинином вируса и нейтрализует его [21].
К преимуществам амброксола в аллергологии следует отнести гипоаллергенность, отсутствие провоцирующего влияния на бронхоспазм, способность предупреждать обострение бронхиальной астмы, хронического обструктивного заболевания легких. Амброксол уменьшает высвобождение гистамина, IL-4, IL-13 из тучных клеток в различных органах и тканях, таких как легкие, кишечник, кожа. Эти клетки играют важную роль в ранней стадии аллергической реакции немедленного типа. Амброксол ингибирует высвобождение медиаторов из моноцитов и гранулоцитов, оказывающих влияние на позднюю стадию ответной реакции [13].
Препарат уменьшает гиперреактивность бронхов, что является одним из основных условий развития БА при аллергии. Включение препарата в комплексную терапию бронхиальной астмы способствует уменьшению потребности в β2-агонистах, быстрее купируется приступ, становится продуктивным кашель [8].
Амброксол хорошо проникает через плацентарный барьер, улучшая внутриутробный синтез сурфактанта у плода, способствуя предотвращению РДС-синдрома у новорожденных. Его можно рассматривать в качестве препарата выбора у детей со сниженным синтезом сурфактанта (ранний возраст, недоношенность, муковисцидоз, дефицит ɑ1-антитрипсина). Амброксол должен занять достойное место в комплексной терапии заболеваний дыхательных путей и ЛОР-органов, сопровождающихся нарушением секреции и ослаблением продвижения слизи: острых и хронических бронхитов различной этиологии, пневмоний, бронхоэктазов, ателектаза легких, БА, трахеита, ларингита, синусита и ринита. Препарат можно применять для профилактики и лечения после операций на легких, при уходе за трахеостомой, до и после бронхоскопии.
Муколитический и отхаркивающий эффект отваров, настоев, микстур, "грудных сборов" и некоторых выделенных из растений активных веществ недостаточен (табл. 1).
Таблица 1. Оценка эффективности применения отхаркивающих средств.
| Критерии эффективности | Амброксол | Ацетилцистеин | Экстракт из листьев плюща |
| Преобразование сухого и влажного непродуктивного кашля во влажный продуктивный | 1-е сут.- у 45% | 2-е сут.- у 36% | 2-4-е сут. - у 32% |
| Облегчение отхаркивания мокроты | 2-е сут. - у 95 % | 2-е-3-й сут. - у 65% | 3-и-4-е сут. - у 50% |
| Снижение частоты и интенсивности кашля | 2-4-е сут. - у 80% | 2-5-е сут. - у 60% | 4-6-е сут. - у 55% |
| Улучшение вентиляционной способности легких (при пневмонии) | 5-е сут. | 7-е сут. | 7-е сут. |
| Положительная динамика аускультативных признаков | 3-и сут. | 5-е сут. | 6-е сут. |
Для улучшения дренажной функции бронхов важное место отводится оптимизации физических свойств воздуха помещения (температура, не превышающая 18 С) и оптимальной относительной влажности (30-60 % в зависимости от сезона года). Практически универсальной рекомендацией является активная пероральная регидратация для восполнения патологических потерь жидкости (кашель, повышение температуры тела и потоотделения, одышка). Адекватный жидкостный режим препятствует дегидратации слизистого слоя, покрывающего и защищающего реснички, и уменьшает вязкость секрета, что повышает мукоцилиарный транспорт.
К методам, способствующим удалению мокроты, относятся:
- позиционный дренаж;
- лечебная гимнастика;
- перкуссионный, вибрационный и вакуумный массаж грудной клетки;
- стимуляция и имитация кашля, включая кашель, оптимизированный положением тела, с предварительным разжижением мокроты с помощью муколитиков;
- бронхиальный лаваж;
- отсасывание мокроты.
Постуральный дренаж - откашливание в положении, способствующем максимальному оттоку бронхиального секрета под действием силы тяжести. Позиционный дренаж выполняется 2-3 раза в сутки. Первую процедуру следует делать непосредственно после утреннего пробуждения. Время пребывания в дренажном положении зависит от его переносимости: 15-20 мин (с перерывами). Для улучшения отхождения мокроты постуральный дренаж желательно сочетать с вибрационным массажем грудной клетки во время выдоха. Позиции для дренирования бронхолегочных сегментов с помощью постурального дренажа представлены в табл. 2.
Таблица 2.Положение тела для дренирования бронхолегочных сегментов.
| Доли и сегменты легкого | Положение тела |
| Верхняя доля: | Лежа на спине, головной конец наклонен вперед под углом 30° Лежа на спине без подушки, валик под коленными суставами Сидя, наклонившись вперед, у живота валик |
| Средняя доля: | Лежа на противоположном боку, головной конец опущен вниз под углом 30° Пораженная сторона слегка отклонена назад под углом 20°, колени согнуты |
| Нижняя доля: | Лежа на животе, таз приподнят подушкой Лежа на спине, головной конец опущен вниз под углом 30°, колени согнуты Лежа на животе, головной конец опущен вниз, пораженная сторона слегка приподнята, бедра на валике Лежа на животе, головной конец опущен вниз, приподнят нижний конец кровати |
Дренаж рекомендуется после приема муколитиков (лучше в форме аэрозолей) при вязкой мокроте, недостаточно выраженном кашлевом рефлексе и малой мощности кашлевого толчка, избыточной продукции мокроты. Периодически двумя руками сжимают грудную клетку на выдохе, что способствует выдавливанию мокроты в более крупные бронхи.
Литература
1. Банадига Г.В. Клініко-патогенетичні аспекти хронічних неспецифічних бронхолегеневих захворювань у дитячому віці та їх лікування: Автореф. дис. д-ра мед. наук. - Київ, 1999. - 36 с.
2. Березняков И.Г. Одновременное применение антибиотиков и отхаркивающих средств: доводы в пользу лазолвана // Клин. антибиотикотерапия. - 2001. - № 1. - С. 19-21.
3. Волков И.К. Опыт применения лазолвана у детей с хроническими заболеваниями легких // РМЖ. - 2003. - Т. 11. - С. 25-30.
4. Гаращенко Т.И. Мукоактивные препараты в лечении заболеваний носа и околоносовых пазух // Русский медицинский журнал. - 2001. - Том 9. - № 19.
5. Горленко О.М., Александров О.Ю., Александрова М.Я. Кашель як симптом, шляхи корекції // Клінічна імунологія. Алергологія. Інфектологія. - 2006. - № 2. - С. 51-54.
6. Дворецкий Л.И. Муколитические и мукорегуляторные препараты в лечении хронического бронхита // РМЖ. - 2005. - Том 13, № 15.
7. Козлов Р.С. Современные аспекты рациональной антибиотикотерапии // Здоров'я України. - 2007. - № 11-12.
8. Ласица О.И. Особенности лечения бронхиальной астмы у детей // Український пульмонологічний журнал. - 2003. - № 2. - С. 35-39.
9. Ходзицкая В.К., Ходзицкая С.В. Клиническая эффективность азитромицина и его сочетание с амброксолом в лечении больных острым бактериальным синуситом // Український хіміотерапевтичний журнал. - 2005. - № 3-4. - С. 39-44.
10. Bianchi H. et al. Ambroxol inhibits interleukin 1 nad tumor necrosis factor production in human mononuclear cells // Agents Actions. - 1990. - 31. - 275-79.
11. Esposito S. et al. Significant Role of Atypical Becteria in Children with Reccurent Respiratory Tract Infections (RRTI's) 42-th ICAACC. Abstracts. - 2002. - Р. 240.
12. Gendrel D. Pneumonies communautaires de l'enfant: etiologie et traitement // Arch. Pediatr. - 2002. - 9(3). - 278-288.
13. Gibbs B.F., Schmultzler W., Vollrath I. et al. Ambroxol inhibits the release of histamine, leukotrienes and cytokines from human leukocytes and must cells. 199 // Inflamm. res. - 48. - 86-93.
14. Hafez M., Aboulwafa M., Yassien M. Аctivity of some mucolytics against adherence to mammalian cells // Appl. Biochem. Biotechnol. - 2008.
15. Nobata K., Fujimura M., Ishiura Y. et al. Ambroxol for the prevention of acute upper respiratory disease // Clin. Exp. Med. - 2006. - 6. - 79-83.
16. Patnet M., Engelmann P. et al. Ambroxol improves the broncho-spasmoyitic activity of clenbuterol in the pignea pig // J. Pharm. Pharmacol. - 1997. - 49. - 184-6.
17. Ueda N., Tkeno S., Jin Hong Chen et al. Ingibitory effect TNF-a and INF-gamma on ciliary beat frequency of cultured human sinus epitelial cell and its modulation by ambroxol hydrochloride // Pract. Otol. - 2000. - 93. - 2. - 167-173.
18. Wauer R.R. et al. Randomized double blind trial of ambroxol for the treatment of respiratory distress syndrome // Eur. J. Pediatr. - 1992. - 151(5). - 357-363 (T-69335).
19. Wienmann H.M. Ambroxol (Mucosolvan) in pediatrics. Clinical results with different forms of administration // Therapiewoche. - 1981. - 31. - 7940-7947.
20. Wirtz H.R.W. et al. Effect of ambroxol on surfactant secretion and synthesis in alveolar type II cells in vitro // Eur. Resp. J. - 1998. - S. 28, 175, abstr. 1213.
21. Yang B., Yao D.F., Ohuchi M. Ambroxol suppresses influenza-virus proliferation in the mouse airway by increasing antiviral factor levels // Eur. Resp. J. - 202. - 19. - 952-958.
