Железодефицит в кардиологии – новая терапевтическая мишень?
СтатьиОпубликовано в журнале:
«CONSILIUM MEDICUM» 2012, ТОМ №14, № 1, с. 3-6
Ф.Ю.Копылов
Кафедра профилактической и неотложной кардиологии ГОУ ВПО Первый МГМУ им. И.М.Сеченова Минздравсоцразвития РФ
Дефицит железа (ДЖ) достаточно часто встречается у пациентов с сердечно-сосудистыми заболеваниями (ССЗ). Так, например, недавно показана распространенность ДЖ в 10% у пациентов с ишемической болезнью сердца (ИБС) [1] и в 37% у больных с хронической сердечной недостаточностью (ХСН) [2].
Современный подход оценки взаимосвязи изменения биохимического показателя с каким-либо заболеванием предполагает в первую очередь изучение:
- изменения прогноза заболевания в зависимости от изменения показателя;
- возможных патогенетических механизмов действия;
- точных критериев пороговых значений показателя;
- эффекта лечебных мероприятий по изменению уровня показателя.
Ухудшает ли прогноз пациента с ССЗ ДЖ вне зависимости от наличия анемии?
Факты ухудшения течения различных ССЗ на фоне анемии широко известны. Так, например, показано, что анемия является фактором риска высокой смертности при остром коронарном синдроме [3] и ХСН [4, 5] (рис. 1).
Рис. 1. Влияние анемии на исходы ХСН: результаты исследования CHARM [5].
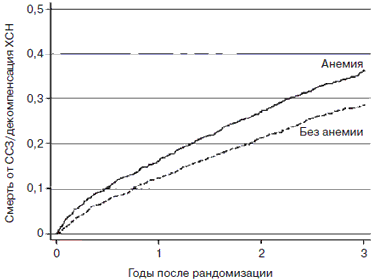
В этой связи необходимо отметить, что для хронической ИБС в нескольких крупных исследованиях не выявлено влияния анемии на смертность и другие исходы при длительном наблюдении [6], однако в подгруппах пациентов с хронической болезнью почек и/или сахарным диабетом негативный эффект наличия анемии четко прослеживается [7].
Если обратиться к вопросу прогностического влияния ДЖ, то можно проследить эволюцию взглядов от ранних исследований [8], в которых обсуждалась защитная роль недостатка железа относительно ИБС, до современных и хорошо спланированных, демонстрирующих отрицательное влияние снижения уровня железа на прогноз как при ХСН [2], так и у пациентов с ИБС с предстоящим аортокоронарным шунтированием [9]. В исследованиях 1980–90-х годов постулирована связь высокой частоты ИБС и ее осложнений с наличием запасов железа в организме, которые у мужчин увеличиваются сразу после пубертатного периода [10], а у женщин – только после менопаузы [11], а также наличие железоиндуцированного оксидативного стресса, приводящего к эндотелиальной дисфункции.
Следует отметить, что большинство исследований данного периода выполнено на недостаточном методологическом уровне с позиций современной доказательной медицины. Это послужило поводом для проведения хорошо спланированных поисковых работ, которые показали отрицательное влияние ДЖ на прогноз ССЗ вне зависимости от наличия анемии.
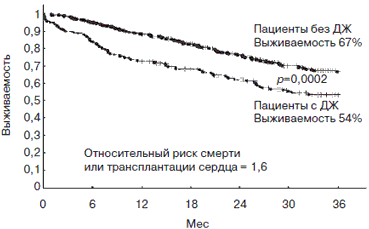
Одним из самых интересных исследований, проведенных на данную тему, является проспективное наблюдение 546 пациентов с ХСН в течение 3 лет (рис. 2) [2]. Группа пациентов с ДЖ показала значительно меньшую выживаемость по сравнению с пациентами с нормальным уровнем железа вне зависимости от наличия анемии, причем особую ценность этому исследованию придает то, что пациенты без анемии в 32% случаев имели железодефицит.
Рис. 2. Прогноз пациентов с ХСН в зависимости от наличия ДЖ [2]. Проспективное исследование: 546 пациентов с ХСН. Критерии ДЖ: ферритин сыворотки менее 100 нг/мл или менее 300 мг/мл при сатурации трансферрина менее 20%.
Какова роль железа в патогенезе ССЗ?
Железо играет основную роль в транспортировке кислорода (гемоглобин), накоплении кислорода (миоглобин), окислительного метаболизма (в составе окислительных ферментов дыхательной цепи), а также участвует в синтезе и деградации липидов, углеводов, ДНК, РНК, коллагена, тирозина и катехоламинов [13–15].
Учитывая данные факты, можно констатировать, что наличие железа необходимо для поддержания процессов выработки энергии в организме, особенно в клетках с высокими энергетическими потребностями – кардио- и скелетных миоцитах. Недостаток железа может привести к серьезным нарушениям окислительного метаболизма и клеточных энергетических механизмов [16, 17] (рис. 3). Это отражается на уровне потребления кислорода и переносимости физических нагрузок – факторы, особенно важные для пациентов с ССЗ.
Рис. 3. Влияние ДЖ на окислительный метаболизм [18].
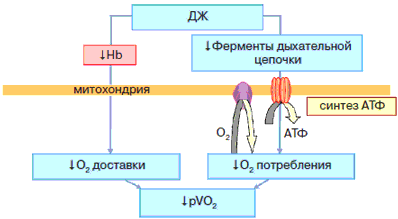
Примечание. pVO2 – парциальное давление кислорода в смешанной венозной крови.
При обсуждении вопросов патогенеза необходимо упомянуть понятия абсолютного и функционального ДЖ. Абсолютный ДЖ – это общее снижение запасов железа в организме, определяемое при снижении ферритина сыворотки ниже 100 мкг/л, который, в свою очередь, может быть латентным или манифестированным в зависимости от отсутствия или наличия анемии. Функциональный ДЖ (ферритин более 100 мг/л, при этом насыщение трансферрина менее 20%) проявляется неспособностью обеспечить необходимым количеством железа пролиферирующие эритробласты, несмотря на достаточные запасы железа в организме.
Функциональный ДЖ является одним из звеньев патогенеза анемии хронических заболеваний, в основе которой лежит иммуноопосредованный механизм: цитокины и клетки ретикулоэндотелиальной системы вызывают изменения в гомеостазе железа, пролиферации эритроидных предшественников, продукции эритропоэтина и продолжительности жизни эритроцитов [19].
Открытие железорегулирующего острофазового белка гепцидина (hepcidin) позволило существенно прояснить связь между иммунным механизмом нарушения гомеостаза железа и развитием анемии хронических заболеваний. Именно через усиление синтеза в печени гепсидина под влиянием воспалительных стимулов (главным образом интерлейкина-6 и фактора некроза опухоли a) происходят снижение абсорбции железа в кишечнике и блокирование высвобождения железа из макрофагов и гепатоцитов. Дизрегуляция гомеостаза железа ведет к последующей недостаточности доступного железа для эритроидных предшественников, ослаблению пролиферации этих клеток вследствие негативного влияния на них нарушения биосинтеза гема.
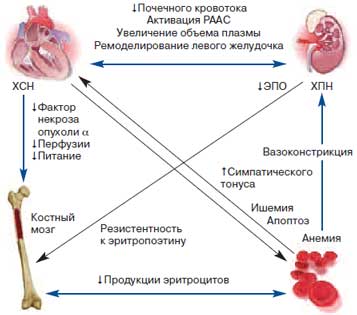
Анемия хронических заболеваний достаточно часто встречается у больных с ХСН и хронической почечной недостаточностью (ХПН). Частое сочетание данных патологических состояний стало предметом многих исследований последних лет и даже привело к формулировке в 2003 г. группой исследователей под руководством Дональда Сильверберга понятия о кардиоренальном анемическом синдроме (cardio renal anemia syndrome) при ХСН, что способствовало некоторым изменениям в тактике лечения данных пациентов [21]. Упомянутый синдром основывается на том, что каждое из трех составляющих – ХСН, ХПН и анемия ухудшает течение остальных двух (рис. 4). В 2011 г., обобщив последние данные по данному вопросу, упомянутые ученые предложили расширить понятие и переименовать его в синдром кардиоренальной анемии и железодефицита (the Cardio Renal Anemia Iron Deficiency Syndrome – CRAID syndrome) [22].
Рис. 4. Взаимосвязи при кардиоренальном анемическом синдроме [20].
Какие показатели используют для оценки железодефицита?
Согласно докладу Всемирной организации здравоохранения 2011 г. «Концентрации ферритина в сыворотке крови для оценки статуса железа и степени дефицита железа у населения» [23] для оценки абсолютного железодефицита установлено значение сывороточного ферритина менее 15 мкг/л (для взрослых женщин и мужчин в странах с невысоким распространением воспалительных и инфекционных заболеваний).
В большинстве недавних исследований по этой проблематике у пациентов с ХСН и ХПН для оценки наличия железодефицита применялись следующие критерии: снижение ферритина сыворотки менее 100 мкг/л для абсолютного дефицита и ферритин более 100 мг/л, при этом насыщение трансферрина менее 20% для функционального дефицита. Для этих критериев доказана достоверно более высокая смертность пациентов с железодефицитом вне зависимости от наличия анемии [2]. Эти критерии служили и точкой начала терапии во многих исследованиях, о которых речь пойдет ниже.
Какие терапевтические подходы для коррекции железодефицита у больных ССЗ изучены?
В конце 2011 г. был опубликован интересный систематический обзор «Лечение анемии у пациентов с ССЗ» [24], в котором проанализировано большинство статей по указанной тематике. Строгий отбор клинических исследований для данного обзора прошли только три исследования у пациентов с ХСН и ДЖ вне зависимости от наличия анемии. В одном применялся карбоксимальтозат железа (Феринъект) 200 мг/нед, фаза коррекции до 8–12 нед, затем 200 мг/мес (фаза поддержки до 24–26 нед) [25]; в двух других – гидроксидсахарозный комплекс железа (Венофер, 200 мг/нед – 5 нед) [26, 27]. Результатом анализа стало признание роли внутривенного железа в снижении функционального класса (ФК) ХСН, улучшении переносимости физических нагрузок, функции почек и качества жизни. Отмечено достоверное увеличение уровня гемоглобина, фракции выброса левого желудочка, снижение натрийуретических пептидов, С-реактивного белка и уменьшение частоты госпитализаций в связи с декомпенсацией ХСН. При этом, несмотря на имеющиеся тенденции к улучшению прогноза, отсутствуют полноценные данные о влиянии монотерапии внутривенными препаратами железа на смертность и другие неблагоприятные исходы ХСН при долговременном наблюдении.
Стоит отметить, что в первом из представленных исследований применялся препарат железа для внутривенного введения нового поколения железа карбоксимальтозат (Феринъект). Помимо уже упомянутых положительных эффектов на ХСН и ХПН, Феринъект удобен в применении – 200 мг железа можно вводить в одной внутривенной инъекции без предварительного проведения тест-дозы. Эта особенность существенно облегчает ведение больных на амбулаторном этапе – нет необходимости в капельном введении препарата и зачастую связанных с этим госпитализациях.
Более того, в подтверждение возможных «негемоглобиновых» механизмов действия препаратов железа у больных c ХСН с ДЖ без анемии показано повышение ФК ХСН, потребления кислорода и общего состояния даже при отсутствии повышения гемоглобина при применении внутривенных препаратов железа [27].
В иных клинических ситуациях (ИБС и другие ССЗ), не вошедших в данных обзор, нам приходится опираться на отдельные медицинские публикации или экстраполировать подходы из них. Так, относительно применения препаратов перорального железа в кардиологической практике на сегодняшний день единого мнения нет. Однако при сравнении эффективности пероральных и внутривенных препаратов железа в нефрологической практике показан лучший ответ при меньшем количестве побочных эффектов в последнем случае [28, 29]. Более того, в одном исследовании у пациентов с ХСН и анемией применение препаратов перорального железа не привело к улучшению показателей гемоглобина [30]. Можно предположить, что эффективность препаратов перорального железа зависит от степени выраженности гепцидин-регулируемого угнетения всасывания железа в кишечнике (один из механизмов анемии хронических заболеваний), а также от сопутствующей патологии желудочно-кишечного тракта.
В настоящий момент нет рекомендаций по коррекции железодефицита у пациентов с другой сердечно-сосудистой патологией, в частности ИБС. В силу этого возможны подходы, аналогичные лечению железодефицитных анемий, т.е. применение пероральных форм железа и в случае отсутствия эффекта (отсутствие или недостаточный прирост гемоглобина, отсутствие ретикулоцитоза), переход на внутривенную терапию, а при выявлении признаков анемии хронических заболеваний (функциональный ДЖ) сразу назначение внутривенной терапии. Оптимальная тактика ведения в данной ситуации предполагает насыщающую и поддерживающую терапию препаратами железа. Длительность насыщающей терапии зависит от темпов прироста и сроков нормализации показателей гемоглобина и в среднем составляет 3–4 нед. При этом минимальная суточная доза свободного железа должна составлять 100–300 мг (оптимальная 150–200 мг). Поддерживающая терапия (до 6 мес) показана в ситуациях, когда сохраняется или трудноустранима причина ДЖ (меноррагии, беременность, патология кишечника и др.).
Заключение
Накопленные за последние годы данные позволяют сделать заключение о появлении новой терапевтической мишени – железодефицита вне зависимости от наличия анемии. Важность выявления и коррекции железодефицита у пациентов с ССЗ показана в различных хорошо спланированных исследованиях. Данные факты потребуют в ближайшее время внесения изменений в Национальные рекомендации по диагностике и лечению ХСН (в первую очередь!) и других ССЗ – рутинного определения показателей железодефицита и назначения препаратов железа.
Наши австралийские коллеги уже прошли этот путь и в 2011 г. внесли дополнения в рекомендации по ХСН: «Дефицит железа необходимо выявлять и лечить у пациентов с ХСН для улучшения клинической симптоматики, повышения переносимости физических нагрузок и улучшения качества жизни. (Уровень рекомендаций В)» [31].
ЛИТЕРАТУРА
1. Boyd CM, Leff B, Wolff JL et al. Informing clinical practice guideline development and implementation: prevalence of coexisting conditions among adults with coronary heart disease. J Am Geriatr Soc 2011; 59 (5): 797–805.
2. Jankowska EA, Rozentryt P, Witkowska A et al. Iron deficiency: an ominous sign in patients with systolic chronic heart failure. Eur Heart J 2010; 31 (15): 1872–80.
3. Sabatine MS, Morrow DA, Giugliano RP et al. Association of hemoglobin levels with clinical outcomes in acute coronary syndromes. Circulation 2005; 111 (16): 2042–9.
4. Anand I, McMurray JJ, Whitmore J et al. Anemia and its relationship to clinical outcome in heart failure. Circulation 2004; 110 (2): 149–54.
5. O\'Meara E, Clayton T, McEntegart MB et al. Committees and Investigators. Clinical correlates and consequences of anemia in a broad spectrum of patients with heart failure: results of the Candesartan in Heart Failure: Assessment of Reduction in Mortality and Morbidity (CHARM) Program. Circulation 2006; 113 (7): 986–94.
6. Pereira AA, Sarnak MJ. Anemia as a risk factor for cardiovascular disease. Kidney Int 2003; 64 (Suppl. 87): S32–9.
7. Vlagopoulos PT, Tighiouart H, Weiner DE et al. Anemia as a risk factor for cardiovascular disease and all-cause mortality in diabetes: the impact of chronic kidney disease. J Am Soc Nephrol 2005; 16 (11): 3403–10.
8. Sullivan JL: Iron and the sex difference in heart disease risk. Lancet 1981: 1293–4.
9. Weissert S, Flint J, Aggarwal S et al. Iron Deficiency as the Most Ominous Substrate for Anemia in Patients Undergoing Coronary Artery Bypass Surgery. Circulation 2011; 124: A17396.
10. Cook JD, Lipschitz DA, Miles LE et al. Serum ferritin as a measure of iron stores in normal subjects. Am J Clin Nutr 1974; 27: 681–7.
11. Burt MJ, Halliday JW, Powell LW. Iron and coronary heart disease. BMJ 1993; 307: 575–6.
12. Cooper CE: Nitric oxide and iron proteins. Biochim Biophys Acta 1999; 1411: 290–309.
13. Ponka P. Cellular iron metabolism. Kidney Int 1999; 55 (69): S2–S11.
14. Cairo G, Bernuzzi F, Recalcati S. Apreciousmetal: iron, an essential nutrient for all cells. Genes and Nutrition 2006; 1: 25–40.
15. Anderson GJ, Vulpe CD. Mammalian iron transport. Cellular and Molecular Life Sciences 2009; 66 (20): 3241–61.
16. Dallman PR. Iron deficiency: does it matter? J Intern Med 1989; 226: 367–72.
17. Haas JD, Brownlie T. Iron deficiency and reduced work capacity: a critical review of the research to determine a causal relationship. J Nutr 2001; 131: 676S–88S.
18. Anker SD, Colet JC, Filippatos G et al. FAIR-HF committees and investigators.. Rationale and design of Ferinject Assessment in patients with IRon deficiency and chronic Heart Failure (FAIR-HF) study: a randomized, placebo-controlled study of intravenous iron supplementation in patients with and without anaemia. Eur J Heart Fail 2009; 11: 1084–91.
19. Weiss G, Goodnough LT. Anemia of Chronic Disease. New Eng J Med 2005; 352 (10): 1011–23.
20. Mastromarino V, Volpe M, Musumeci MB et al. Erythropoietin and the heart: facts and perspectives. Clin Sci 2011; 120 (2): 51–63.
21. Silverberg DS, Wexler D, Blum M, Iaina A. The cardio renal anemia syndrome: correcting anemia in patients with resistant congestive heart failure can improve both cardiac and renal function and reduce hospitalizations. Clin Nephrol 2003; 60 (1): S93–102.
22. Silverberg DS, Wexler D, Iaina A, Schwartz D. Correction of iron deficiency in the cardiorenal syndrome. Int J Nephrol 2011; 2011: 365301.
23. http://www.who.int/vmnis/indicators/serum_ferritin_ru.pdf
24. Kansagara D, Dyer E, Englander H et al. Treatment of Anemia in Patients with Heart Disease: A Systematic Review [Internet]. Washington (DC): Department of Veterans Affairs (US); 2011 Oct. http://www.ncbi.nlm.nih.gov/books/NBK83423/pdf/TOC.pdf
25. Anker SD, Comin CJ, Filippatos G et al. Ferric carboxymaltose in patients with heart failure and iron deficiency. New Eng J Med 2009; 361 (25): 2436–48.
26. Toblli JE, Lombraña A, Duarte P, Di Gennaro F. Intravenous iron reduces NTpro-brain natriuretic peptide in anemic patients with chronic heart failure and renal insufficiency. J Am Col Cardiol 2007; 50 (17): 1657–65.
27. Okonko DO, Grzeslo A, Witkowski T et al. Effect of intravenous iron sucrose on exercise tolerance in anemic and nonanemic patients with symptomatic chronic heart failure and iron deficiency FERRIC-HF: a randomized, controlled, observer-blinded trial. J Am Col Cardiol 2008; 51 (2): 103–12.
28. Van Wyck DB, Roppolo M, Martinez CO et al. for the United States Iron Sucrose (Venofer) Clinical Trials Group: A randomized, controlled trial comparing IV iron sucrose to oral iron in anemic patients with nondialysis-dependent CKD. Kidney Int 2005; 68: 2846–56.
29. Rozen-Zvi B, Gafter-Gvili A, Paul M et al. Intravenous versus oral iron supplementation for the treatment of anemia in CKD: systematic review and meta-analysis. Am J Kidney Dis 2008; 52: 897–906.
30. Palazzuoli A, Silverberg DS, Iovine F et al. Effects of β-erythropoietin treatment on left ventricular remodeling, systolic function, and B-type natriuretic peptide levels in patients with the cardiorenal anemia syndrome. Am Heart J 2007; 154 (4): 645e9–645e15.
31. Krum H, Jelinek MV, Stewart S et al. National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. 2011 update to National Heart Foundation of Australia and Cardiac Society of Australia and New Zealand Guidelines for the prevention, detection and management of chronic heart failure in Australia, 2006. Med J Aust 2011; 194 (8): 405–9.
Индекс лекарственных препаратов:
Карбоксимальтоза железа: Феринжект (Никомед)
