Индивидуализация выбора заместительной гормональной терапии с учетом разных типов климактерических расстройств (с преимущественным дефицитом эстрогенов и андрогенов, по смешанному типу)
Статьи Опубликовано в :CONSILIUM MEDICUM | ТОМ 14 | № 6
СЮ.Калинченко, С.С.Апетов
Кафедра эндокринологии ФПКМР ГБОУ ВПО РУДН, Москва
Известно, что климактерические расстройства значительно ухудшают качество жизни женщины в климактерии и в отдельных случаях выраженного проявления климактерического синдрома фактически делают женщину нетрудоспособной. Это является значимой проблемой не только для самой женщины, но и ее окружения - близких родственников, сотрудников на работе, в связи с чем климактерий считается не только медицинской, но и медико-социальной проблемой [1].
Во время менопаузального перехода происходит значительная гормональная, биохимическая и метаболическая перестройка женского организма, обусловленная развивающимся дефицитом многих гормонов, в том числе и половых стероидных гормонов. Именно в период менопаузального перехода дебютируют так называемые возрастассоциированные заболевания и состояния: ожирение, артериальная гипертензия, дис-липидемия, нарушение толерантности к глюкозе -смертельный квартет, называемый менопаузальным метаболическим синдромом, нередко развиваются сахарный диабет (СД) типа 2, депрессия, нарушения мочеиспускания, остеопороз, мочекаменная болезнь и другие заболевания.
В настоящее время существуют разные классификации климактерического синдрома (по тяжести, времени возникновения и пр.), но по сути ни одна из них не учитывает индивидуальных особенностей течения данной патологии, которая в своих клинических проявлениях бывает весьма вариабельной.
Так, некоторых женщин беспокоят преимущественно приливы жара, повышенное потоотделение, прибавка массы тела и артериальная гипертензия. У других эти жалобы отсутствуют, но они отмечают постоянную необъяснимую слабость, повышенную утомляемость, упадок жизненных сил, психоэмоциональные и сексуальные расстройства, разные нарушения мочеиспускания. У третьих присутствуют и те и другие жалобы.
Почему остеопороз развивается только у 45% женщин в постменопаузе, хотя дефицит эстрогенов есть у 100%? Почему ожирение у 60, приливы у 65%? В доступной медицинской литературе мы не встретили убедительного объяснения такой вариабельной клинической картины у разных женщин.
В то же время в последнее десятилетие ряд зарубежных исследований [2-6], а также наши собственные наблюдения [7-10] показали негативное влияние андро-генного дефицита и позитивное влияние его коррекции (или его отсутствия) на течение разных проявлений климактерического синдрома.
Тема андрогенного дефицита новая и сложная. Некоторые симптомы дефицита андрогенов могут быть схожи с симптомами дефицита эстрогенов, поэтому об андрогенной недостаточности у женщин принято говорить только при адекватном уровне эстрогенов [11], но и потому, что существуют определенные проблемы в лабораторной диагностике дефицита андрогенов, которые в последнее время, правда, практически ликвидированы в связи с появлением ультраточного метода определения тестостерона - тандемной масс-спектро-метрии, которая уже доступна в рутинной практике.
Проявления андрогенной недостаточности
К ним относят следующие симптомы (группы симптомов):
Костно-мышечные:
• снижение мышечной массы;
• неадекватный физическим нагрузкам прирост мышечной массы;
• боли в костях, суставах;
• мышечные боли.
Психоэмоцион альные:
• быстрая утомляемость;
• лабильность настроения со склонностью к депрессиям;
• нарушение памяти;
• снижение творческой продуктивности;
• снижение мотивации и самооценки;
• расстройство сна, не связанное с приливами.
Сексуальные:
• снижение либидо;
• возбуждаемости;
• чувствительности эрогенных зон;
• возможности достижения оргазма.
Кожные:
• сухость кожи;
• выпадение волос на лобке;
• гипотония мимических мышц (появление носогубного треугольника, опускание углов рта)
Типы климактерических расстройств
Согласно нашим наблюдениям и проведенным исследованиям можно выделить 3 клинических типа климактерических расстройств у женщин в период пери-менопаузы:
1- й (эстроген-дефицитный, дефицита андрогенов нет, социально благоприятный) - симптомы, вызванные преимущественно дефицитом эстрогенов;
2- й (андроген-дефицитный, депрессивный) - симптомы, вызванные преимущественно дефицитом андрогенов;
3- й (смешанный) - расстройства, вызванные как эстрогенным, так и андрогенным дефицитом.
Сравнительная характеристика симптомов в зависимости от типа течения перименопаузы представлена в табл. 1.
Таблица 1. Клинические симптомы и типы течения климактерических расстройств
|
Клинический признак |
Приливы жара, потливость |
Проблемы со сном, не связанные с приливами |
Раздражительность, нервозность, тревожность, сниженная самооценка |
Сексуальные расстройства |
Вагинальная атрофия |
Ноктурия |
Висцеральное ожирение |
Остеопороз |
Боли в суставах и мышцах, снижение мышечного тонуса и силы |
|
Тип перименопаузы |
|||||||||
|
1-й - дефицит эстрогенов |
+ |
- |
- |
- |
+ |
- |
- |
+ |
- |
|
2-й - дефицит андрогенов |
- |
+ |
+ |
+ |
- |
+ |
+ |
- |
+ |
|
3-й - смешанный |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
Пациентки с разными типами климактерических расстройств имеют различные антропометрические и конституциональные характеристики.
Так, к 1-му типу, протекающему с преимущественным снижением эстрогенов (эстроген-дефицитный тип), можно отнести пациенток, у которых не происходит выраженной прибавки массы тела, не характерно висцеральное ожирение, нет снижения либидо, благодаря чему они сохраняют сексуальную активность, нет депрессии и нарушения мочеиспускания, поэтому при данном типе климактерических расстройств пациентки зачастую продолжают работать и жить активной жизнью (рис. 1).
Рис. 1. Пациентка с 1-м типом климактерических расстройств (эстроген-дефицитным). Жалоб не предъявляет. При денситометрии выявлен остеопороз (Т-критерий - 3,6).
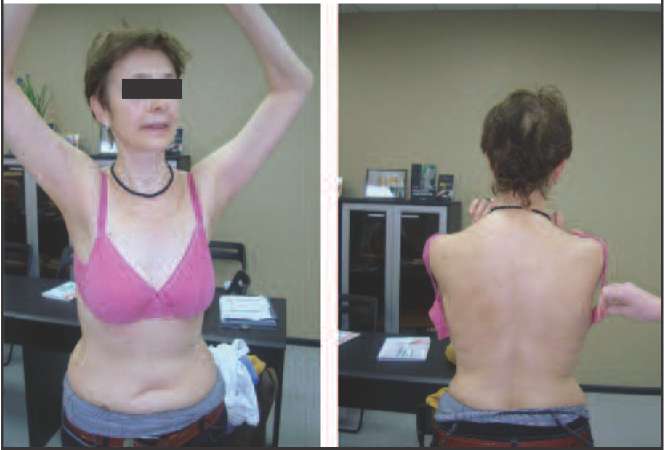
У таких пациенток, как правило, за счет сохраненной секреции андрогенов - главных анаболических гормонов - не происходит потери мышечной массы, в связи с чем редки падения. Однако дефицит эстрогенов приводит к развитию «бессимптомного» остеопороза, который нередко диагностируется уже переломом.
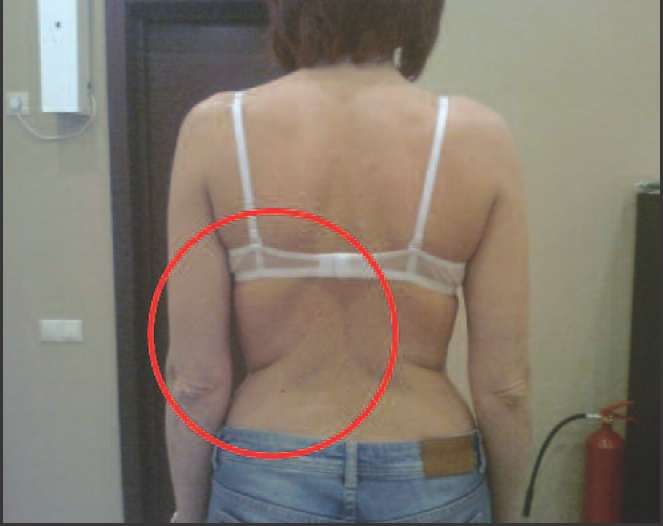
Ко 2 типу, протекающему преимущественно со снижением андрогенов (андроген-дефицитный тип) можно отнести пациенток, у которых в климактерии происходит прибавка массы тела преимущественно за счет отложения жира в области талии и живота (центральное, или висцеральное ожирение), отмечается гипотония мышц, что проявляется в провисании трицепса, появлении характерных складок на спине в виде «ламбрекенов», провисании передней группы мышц бедра (рис. 2-5).
Рис. 2. Пациентки 2-го типа (андроген-дефицитный): видны кожные складки на спине, являющиеся признаком гипотонии мышц спины вследствие дефицита андрогенов.
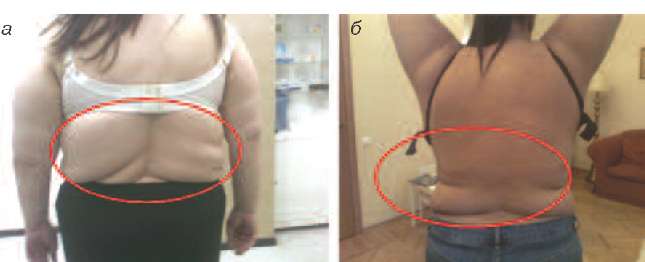
Рис. 3. Провисание трицепса плеча вследствие снижения мышечного тонуса на фоне андрогенного дефицита.
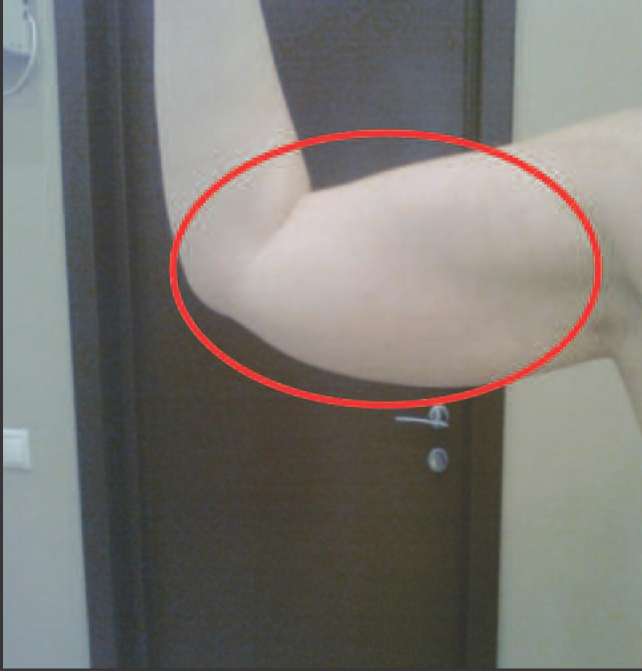
Рис. 4. Нависание трицепса, вертикальное положение (характерная складка над локтем).
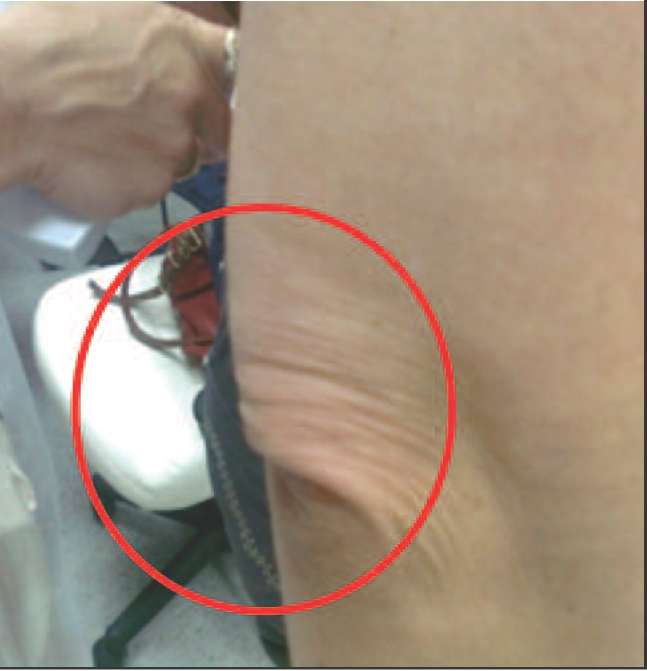
Рис. 5. Нависание передней группы мышц бедра над коленной чашечкой вследствие снижения мышечного тонуса на фоне андрогенного дефицита.
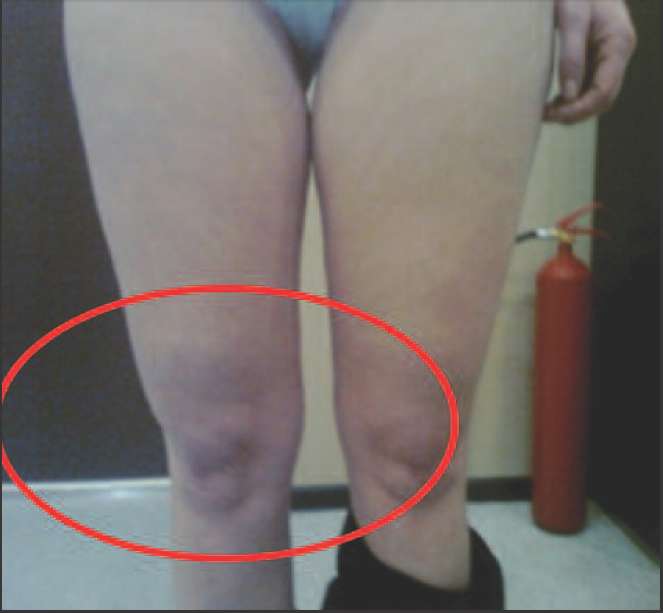
Характерно также снижение либидо вплоть от отвращения к сексу, нарушения мочеиспускания, депрессии.
К 3-му типу относятся пациентки, у которых есть признаки как дефицита эстрогенов, так и андрогенов -смешанный тип (рис. 6).
Рис. 6. Пациентка 3-го типа: отмечаются умеренная прибавку массы тела, гипотония мышц спины.
Возможности терапии
Учитывая разные типы течения климактерия и разные жалобы, пациенткам должна проводиться заместительная гормональная терапия (ЗГТ) с учетом данных особенностей.
Так, пациентки с клинически и лабораторно подтвержденным дефицитом андрогенов не должны получать препарат ЗГТ с антиандрогенными свойствами, в связи с тем что ряд жалоб (ожирение, снижение либидо, мышечная гипотония, ноктурия и др), обусловленных дефицитом андрогенов, могут только усугубиться.
В то же время при сохраненной секреции андроге-нов назначение препаратов с андрогенной активностью может привести к нежелательным явлениям андрогенизации: рост волос на лице, повышенная сальность кожи, чрезмерно повышенное либидо, прибавка мышечной массы.
Главная роль в лечении климактерических расстройств принадлежит эстрогенному компоненту, однако особенности гестагена, входящего в состав комбинированного препарата ЗГТ, также могут определять его дополнительные лечебные или потенциально негативные свойства [26].
Поэтому при отсутствии специальных показаний при выборе ЗГТ предпочтителен гестаген, обладающий высоким сродством к прогестероновым рецепторам для полноценной защиты эндометрия и при этом «нейтральный» в отношении других типов рецепторов, в том числе и андрогеновых.
Различия в сродстве гестагенов к тем или иным типам стероидных рецепторов представлены в табл.2.
Табл. 2 Относительное сродство прогестагенов к стероидным рецепторам [27]
|
Относительное сродство прогестагенов [% связывания стероидов] |
||||||
|
|
Прогестероновые рецепторы |
Андрогеновые рецепторы |
Эстрогеновые рецепторы |
Глюкокортикоидные рецепторы |
Минералокорти-коидные рецепторы |
Секс-стероид связывающий глобуллин (СССГ) |
|
Прогестерон |
50 |
0 |
0 |
10 |
100 |
0 |
|
Дидрогестерон |
75 |
0 |
- |
- |
- |
- |
|
МПА |
115 |
5 |
0 |
29 |
160 |
0 |
|
Норэтистерон |
75 |
15 |
0 |
0 |
0 |
16 |
|
Левоноргестрел |
150 |
45 |
0 |
1 |
75 |
50 |
|
Дроспиренон |
35 |
65 |
0 |
6 |
230 |
0 |
|
Adolf E. Schindler, Progestational effects of dydrogesterone in vitro, in vivo and on the human endometrium |
||||||
Влияние заместительной эстроген-гестагенной и андрогензаместительной терапии на метаболические показатели у женщин в перименопаузе.
Метаболический синдром и СД являются главными факторами риска для развития сердечно-сосудистых осложнений, особенно в сочетании с артериальной ги-пертензией. Частота СД увеличивается с возрастом и менопаузой. Дефицит эстрогенов, возникающий в пе-рименопаузе в сочетании с абдоминальным ожирением и инсулинорезистентностью, является одним из факторов риска развития СД у женщин. В 2006 г. в мета-анализе, основанном на 107 исследованиях, было показано, что ЗГТ способствует уменьшению выраженности абдоминального ожирения, инсулинорезистентности, благоприятно влияет на липидный профиль и снижает число эпизодов впервые выявленного СД [12].
У относительно здоровых женщин в постменопаузе ни пероральный, ни трансдермальный эстрадиол существенно не влияли на уровень глюкозы. Однако было отмечено разное действие конъюгированных эквинных эстрогенов и эстрадиола (перорального и трансдермального) на чувствительность к инсулину: в то время как при назначении эстрадиола отмечалось увеличение чувствительности, конъюгирован-ные эквинные эстрогены, наоборот, ее уменьшали [13]. Прогестины оказывают влияние на углеводный обмен и инсулинорезистентность, однако их влияние зависит как от способа введения прогестина, так и от его типа. Такие прогестины, как медроксипроге-стерона ацетат (МПА) и норэтистерона ацетат, могут негативно влиять на углеводный обмен и усугублять инсулинорезистентность. Напротив, прогестерон и дидрогестерон не оказывают негативного влияния [13], поэтому назначение препаратов, в состав которых входит дидрогестерон (Фемостон®) является предпочтительным для женщин, у которых климактерические симптомы протекают на фоне ожирения, инсулинорезистентности, метаболического синдрома и СД, а также для тех, кому показана длительная ЗГТ.
Также в двойном слепом плацебо-контролируемом исследовании было показано, что назначение транс-дермального пластыря с тестостероном женщинам с андрогенной недостаточностью, вызванной гипопи-туитаризмом, приводило к улучшению чувствительности к инсулину [14].Половые гормоны и функция эндотелия
Эндотелиальная дисфункция является фактором риска гипертонии. Нарушение функционального состояния клеток эндотелия ассоциируется с нарушением вазодилатации и считается предиктором последующих сердечно-сосудистых осложнений. Эндотелиаль-ная дисфункция как ранняя фаза атеросклеротической дегенерации сосудов характеризуется нарушением синтеза оксида азота (NO) и экспрессией на клеточной мембране адгезивных молекул. В ряде исследований было отмечено, что прогестерон и МПА по-разному влияют на этот процесс. Прогестерон in vitro стимулирует транскрипционными и нетранскрипционными путями синтез NO в клетках эндотелия. Кроме того, при добавлении эстрадиола прогестерон и дидрогестерон не уменьшают активности NO-синтазы или даже потенцируют эффекты эстрадиола. В противоположность этому МПА не способствует синтезу NO и ухудшает ва-зодилатацию, вызванную эстрадиолом [15]. J.Y.-P.Ho и соавт. [16] показали, что эндотелийнезависимая вазо-дилатация плечевой артерии также значительно увеличивается от 5,9 до 13,9% после использования транс-дермального и перорального эстрадиола (6,0-14,7%) у здоровых женщин в постменопаузе. Нормальное состояние эндотелия - главный залог адекватного функционирования сердечно-сосудистой системы. Эстрогены сохраняют функцию эндотелия in vitro и in vivo. Однако добавление синтетических прогестинов, таких как МПА, может снижать вазодилатирующий эффект эстрогенов [17-19]. T.Sorensen и соавт. [20] показали, что норэ-тистерона ацетат уменьшает благоприятный эффект пе-рорального эстрадиола на эндотелийнезависимую вазо-дилатацию. Также было замечено, что МПА ухудшает вызванную эстрогенами вазодилатацию коронарных артерий [21] и эндотелийзависимую вазодилатацию плечевой артерии [22, 23]. В то же время было показано, что дидрогестерон как монотерапия или в сочетании с эстрадиолом обладает нейтральным эффектом на функцию синтеза NO клетками эндотелия, а его устойчивый метаболит - дигидродидрогестерон - увеличивает синтез NO так же, как и прогестерон [24].
Применение андрогенов у женщин показало положительное вазодилатирующее влияние. Так, S.Worboys и соавт. исследовали эффекты парентеральной терапии тестостероном у женщин, получающих ЗГТ. Было обследовано 33 женщины в постменопаузе, получающие ЗГТ более 6 мес в сочетании имплантами с тестостероном (50 мг). Контрольную группу составили 15 женщин, не получающих никакой терапии. При помощи ультразвукового исследования обследовались диаметр плечевой артерии, реактивная гиперемия (эн-дотелийзависимая вазодилатация) и действие нитроглицерина (эндотелийнезависимая вазодилатация). В основной группе отмечалось повышение уровней тестостерона, что ассоциировалось с увеличением на 42% эндотелийзависимой вазодилатации. В контрольной группе не было отмечено никаких изменений. Похожие данные были получены в отношении эндотелийнезави-симой вазодилатации. Авторы пришли к выводу, что парентеральная терапия тестостероном у женщин с дефицитом андрогенов в постменопаузе, длительно получающих ЗГТ, улучшает как эндотелийзависимую, так и эндотелийнезависимую вазодилатацию плечевой артерии [25].
Заключение
На сегодняшний день имеются данные, что андрогены у женщин могут оказывать положительное влияние на разные органы и системы, однако отсутствие в нашей стране сертифицированных для женщин препаратов тестостерона не позволяет широко применять их в гинекологической практике. Вместе с тем при выборе эстроген-гестагенных препаратов для ЗГТ необходимо учитывать индивидуальные особенности каждой пациентки. Препараты, содержащие дидрогестерон (Фемостон® 2/10, Фемостон® 1/10, Фемостон® 1/5 копти), обладают нейтральным эффектом в отношении андрогенного статуса женщины, не оказывая ни андрогенного, ни антиандро-генного действия, и не способны усугублять симптомы, вызванные снижением уровня тестостерона у пациенток, у которых менопауза протекает с дефицитом и эстрогенов, и андрогенов.
Литература
1. Сметпик ВП. Лечение и профилактика климактерических расстройств. Клин фармакология. 1997; 6 (2): 86-91.
2. Panzer C, Guay A Testosterone replacement therapy in naturally and surgically menopausal women.] Sex Med2009; 6:8-18.
3. Khatibi A, Agardh C.-D., Shakir Y A et al. Could androgen protect middle aged women from cardiovascular events. A population-based study of Swedish women The Women's Healh in the Lund Area (WHIlA) study. Climacteric 2007; 10 (5): 386-92.
4- Manolakou P, Angelopoulou R, Bakoyiannis C, Bastounis E. The effects of endogenous and exogenous androgens on cardiovascular disease risk factors and progression. Reprod Biol Endocr 2009; 7: 44.
5. Tok EC, Ertunc D, Oz U et al. The effect of circulating androgens on bone mineral dencity in postmenopausal women. Maturitas 2004; 48 (3): 235-42.
6. Maia H, Casoy], Valente]. Testosterone replacement therapy in climacteric: benefits beyond sexuality. Gynecol Endocrin 2009; 25 (1): 12-20.
7- Калипчепко СЮ, Апетов С.С. Применение апдрогепов у жепщип в климактерическом периоде. Лечащий врач. 2009; 3:28-30.
8. Калинченко СЮ, Апетов С.С. Роль андрогенов у женщин -что мы знаем?Лечащий врач. 2010; 8: 82-6.
9. Радзинский ВЕ, Калинченко СЮ, Апетов С.С. Терапия андрогенами в гинекологической практике. Вестн. РУДН. 2010; 6: 196-204.
10. Калинченко СЮ, Апетов С.С., Греков ЕА, Титова ЮА Влияние женской андрогенной недостаточности и ее коррекции на нарушение мочеиспускания у женщин в постменопаузе. Лечащий врач. 2012; 3: 20-3.
11. Bachmann GA, Bancroft], Braunstein G et al. Female andro-gen insufficiency: the Princeton consensus statement on definition, classification and assessment. Fertil Steril 2002; 77:660-5.
12. Salpeter SR, Walsh ]ME, Ormiston TM et al. Meta-analysis: effect of hormone-replacement therapy on components of the metabolic syndrome in postmenopausal women. Diab Obes Metab2006; 8:538-54
13. Rosano G, Vitale C, Silvestri A, Fini M. Metabolic and vascular effects of progestins in postmenopausal women. Implications for cardioprotection. Maturitas 2003; 46S: S17-29.
14. Miller KK, Biller BM, Shaub A et al. Effects of testosterone therapy on cardiovascular risk markers in androgen-deficient women with hypopituitarism] Clin End Met2007; 92 (7): 2474-915. Simoncini T, Mannella P, Fornari L et al. Differential signal transduction of progesterone and medroxyprogesterone acetate in human endothelial cells. Endocrinology 2004; 145:5745-56.
16. Ho ]Y-P, Chen M-J Sheu WH-H et al. Differential effects of oral conjugated equine estrogen and transdermal estrogen on atherosclerotic vascular disease risk markers and endothelial function in healthy postmenopausal women. Hum Reprod 2006; 21: 2715-20.
17. Xing D, Miller A, Novak L et al. Estradiol and progestins diffe-rentiallymodulate leukocyte infiltration after vascular injury. Circulation 2004; 109:234-4118. Otsuki M, Saito H, Xu X et al. Progesterone, but not medroxy-progesterone, inhibits vascular cell adhesion molecule-1 expression in human vascular endothelial cells. Arterioscler Thromb Vasc Biol 2001; 21:243-8.
19. Simoncini T, Mannella P, FornariL et al. In vitro effects of progesterone and progestins on vascular cells. Steroids 2003; 68:831-6.
20. Sorensen KE, Dorup I, Hermann AAP, Mosekilde L. Combined hormone replacement therapy does not protect women against the age-related decline in endothelium-dependent vasomotor function. Circulation 1998; 97: 1234-8.
21. Rosano GMC, Webb CM, Chierchia S et al. Naturalprogesterone, but not medroxyprogesterone acetate, enhances the beneficial effect of estrogen on exercise-induced myocardial ischemia in postmenopausal women.] Am Coll Cardiol 2000; 36:2154-9.
22. Gerhard M, Walsh BW, Tawakol A et al. Estradiol therapy combined with progesterone and endothelium-dependent vasodila-tion in postmenopausal women. Circulation 1998; 98: 1158-63.
23. Wakatsuki A, Okatani Y, Ikenoue N, Fukaya T. Effect of med-roxyprogesterone acetate on endothelium-dependent vasodila-tion in postmenopausal women receiving estrogen. Circulation 2001; 104: 1773-8.
24. Simoncini T, Caruso A, Giretti MS et al. Effects of dydrogeste-rone and of its stablemetabolite, 20-alpha-dihydrodydrogeste-rone, on nitric oxide synthesis in human endothelial cells. Fertil Steril 2006; 86: 1235-42.
25. Worboys S, Kostopoulos D, Teede H et al. Evidence thatparen-teral testosterone therapy may improve endothelium-depen-dend and endothelium-i<ndependend vasodilatation in postme-nopausal women already receiving estrogen. ] Clin Endocr Met 2001; 86 (1): 158-161.
26. Кузнецова ИВ. Метаболические эффекты дидрогесте-рона в составе препаратов для заместительной гормональной терапии. Cons. Med. 2012; 6.
2 7. Adolf E. Schindler. Progestational effects of dydrogesterone in vitro, in vivo and on the human endometrium, Maturitas 2009;65 Suppl (1):S3-11.
Статья подготовлена при поддержке компании Abbott. 2012/08-166


