Диагностика краснухи в Российской Федерации
Статьи

Рудивакс
Тримовакс
|
№6 (36) ноябрь - декабрь 2004 г.
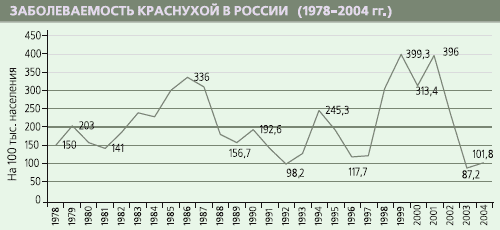
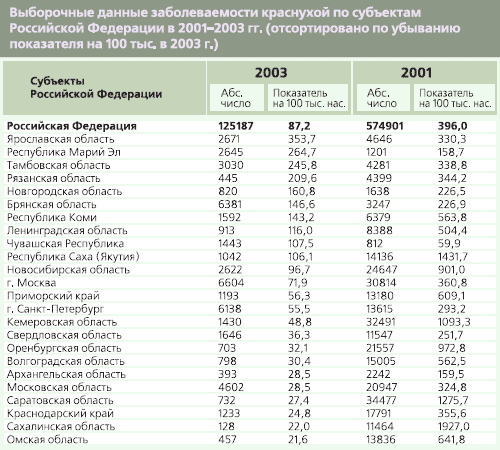
Диагностика краснухи в Российской Федерации Н.В. Юминова Проблема краснухи для Российской Федерации достаточно серьезна до сих пор. Так экономический ущерб, наносимый только приобретенной краснухой, все еще велик и составляет миллионы рублей ежегодно. Хотя приобретенная краснуха - относительно легкое заболевание, а осложнения в виде энцефалита и тромбоцитопении достаточно редки, вирус краснухи обладает тератогенными свойствами, особенно в первом триместре беременности, вызывая у детей синдром врожденной краснухи (СВК), а это врожденные пороки сердца, микроцефалия и другие поражения внутренних органов [5,6]. У многих на памяти эпидемия 1960-1964 гг., когда в США краснухой заболело 50 тыс. беременных женщин, что привело к рождению 20 тыс. детей с СВК, к 10 тыс. выкидышей и мертворожденных. Сейчас ситуация по краснухе также серьезна. Ежегодно в мире регистрируется 300 тыс. детей с СВК [7,8]. Точных данных по России до сих пор, к сожалению, нет. В России в 2001 г. заболело 574901, в 2002 г. - 341354, в 2003 г. - 125187, в 2004 г. - 146158 человек, при этом, 20-25% случаев приходилось на лиц старше 15 лет. При такой заболеваемости, по мнению проф. В.К. Таточенко и др., ожидаемое число случаев СВК в РФ должно превышать 500-700 случаев в год. Точность учета СВК в России до сих пор низкая. Так в 2000 г. официально было зарегистрировано всего 11 случаев, а в 2003 г. - 2 случая СВК. В то же время, в ряде регионов во время эпидемии краснухи участилось рождение детей с врожденными пороками сердца, глухотой и слепотой. Причем, в 12-85% случаев матери этих детей перенесли краснуху на 1-8 неделе беременности. Специальные исследования показали, что на долю СВК приходится 27-35% внутриутробной патологии [1], а по данным других авторов этот показатель может быть и выше [2]. Официальные данные по России свидетельствуют, к сожалению, об ином. В связи с этим, первостепенной по важности, на наш взгляд, является проблема совершенствования диагностики краснухи в России. Необходимы специфические, чувствительные методы, позволяющие диагностировать краснуху и дифференцировать ее от сходных по клинике заболеваний, например, кори, гриппа, парагриппа, аденовирусной, респираторно-синцитиальной инфекции, скарлатины, инфекционной эритемы, аллергических высыпаний, сывороточной болезни, энтеровирусных инфекций и др. [3]. В широкой практике диагноз краснухи ставят на основании клинических симптомов, эпидемиологических данных и результатов лабораторной диагностики. В типичных случаях клинический диагноз поставить нетрудно. Однако за последние годы краснуха в ряде случаев приобрела иное течение (изменился инкубационный период, выраженность симптомов интоксикации, характер сыпи, возраст заболевших). Сложен клинический диагноз при стертой форме краснухи. Затруднена, а иногда просто не решаема, особенно в случае стертых форм, дифференциальная диагностика краснухи и кори. В этом случае диагноз краснуха или корь ставят с помощью эпидемиологических данных и, прежде всего, с учетом сведений о контакте. Однако в настоящий момент в условиях начавшегося снижения заболеваемости краснухой, стертости клиники краснухи и кори, эпидемиологический метод постепенно начинает утрачивать свое первостепенное диагностическое значение. Для диагностики краснухи в настоящее время используют, в основном, серологический метод, реже - вирусологический. Известно, что вирусологический метод диагностики основан на раннем выделении (первые 72 часа после появления сыпи) вируса краснухи из носоглоточных смывов на культуре клеток или (чаще) из лейкоцитов больного на различных культурах клеток (Vero, лимфобластах мармазетов В-95ф, трансформированных вирусом Эпштейна-Барр и др.). В этом случае диагностика краснухи основывается на выявлении вируса, его РНК или вирусных антигенов. Из-за сложности вирусологических, молекулярно-биологических методик, такие исследования проводятся лишь в нескольких научно-исследовательских лабораториях РФ. На первое место в диагностике краснухи среди лабораторных методов вышли серологические методы диагностики. Серологические методы служат не только целям диагностики. С их помощью может и должна строиться стратегия и тактика программ вакцинации, программ снижения СВК к 2010 г. до <0,01 на 1000 родов живым ребенком, контроль иммуногенности и эффективности профилактических противокраснушных препаратов и оценка популяционного иммунитета к краснухе среди населения (прежде всего, женщин фертильного возраста). Для серодиагностики краснухи используется, в основном, три метода: РТГА (реакция торможения гемагглютинации), реакция нейтрализации (РН) и иммуноферментный анализ (ИФА). Долгие годы в нашей стране для диагностики краснухи традиционно использовались РН и РТГА. Необходимо заметить, что постановка реакции нейтрализации требовала очень высокой квалификации и была очень длительной (первые предварительные результаты исследователи получали через 7-10 дней). Для постановки же реакции торможения гемагглютинации необходимы были свежие эритроциты голубей, и она была достаточно трудоемкой из-за необходимости удаления из сывороток крови неспецифических ингибиторов гемагглютинации. Более 20 лет назад в мире стал использоваться ИФА, который и по сей день отвечает всем современным требованиям (улавливает весь спектр антител, высокочувствителен, специфичен, прост и быстр в постановке). Особенно он удобен для экспресс-диагностики краснухи и СВК. Чаще всего для серодиагностики краснухи используют непрямой метод ИФА [4]. В качестве антигена на твердую фазу наносят или очищенный вирус, или инфицированные им культуры клеток, или поверхностные (наиболее значимые) белки вируса. Могут наноситься и рекомбинантные белки, полученные генноинженерным способом, а также синтетические пептиды, имитирующие антигенные детерминанты структурных вирусных белков. В Российской Федерации ИФА для диагностики краснухи и СВК используется только последние годы. В настоящее время выпускаются отечественные лицензированные коммерческие тест-системы: "Краснуха-скрин" (Биосервис, Москва), "ВектоРубелла"-"IgM", "IgG стрип" и "IgG-авидность" (Вектор Бест, Новосибирск), "ЭКОлаб краснуха IgG" (ЭКОлаб, Электрогорск). Кроме того, в России лицензирована зарубежная тест-система "Краснуха IgM/IgG" (МЕДАК Гмбх, Германия). Для диагностики краснухи, особенно, краснухи у беременных, и диагностики СВК в широкой практике здравоохранения с целью воспроизводимости и стандартности результатов при динамическом наблюдении наиболее целесообразно, на наш взгляд, использовать тест-системы одного производителя. Для этого необходимы тест-системы, которые позволяют реализовать два подхода. Классический, основанный на обнаружении вирусспецифического IgM-маркера текущей краснушной инфекции, и новый метод, позволяющий дифференцировать острую инфекцию от инфекции, перенесенной в прошлом (от первых дней до 1,5 месяцев и более), по определению авидности специфических IgG. Это особенно важно при диагностике краснухи у беременных женщин, так как низкоавидные IgG антитела сохраняются в течение более длительного срока по сравнению с вирусспецифическими антителами класса IgM. Причем, по индексу авидности можно отдифференцировать острую инфекцию (индекс авидности менее 30) от острой отсроченной инфекции (30-50), а при индексе выше 60 - от инфекции, которая была у беременной женщины более 6 недель назад. Это особенно важно, так как на всех рекомендованных для экспресс-диагностики краснухи иммуноферментных системах, направленных на выявление вирусспецифических антител класса М, не всегда возможно достичь точного результата. Вероятно и получение ложноположительных результатов за счет наличия в материале ревматоидного фактора. Кроме того, гипердиагностика может иметь место в случае тестирования лиц, инфицированных вирусом Эпштейна-Барр, парвовирусом и др. В этом случае целесообразность применения ИФА, основанного на определении авидности вирусспецифических антител, очевидна. Для определения популяционного иммунитета и эффективности вакцинопрофилактики краснухи используется непрямой ИФА, основанный на обнаружении вирусспецифических IgG. Многие тест-системы лишь полуколичественно оценивают этот показатель. Однако получение только полуколичественной характеристики на сегодняшний день уже не может полностью удовлетворить практику. Необходима количественная оценка, особенно, в случаях изучения популяционного иммунитета или оценки эффективности вакцинопрофилактики краснушной инфекции. Сейчас уже хорошо известно, что если речь идет о защите от краснухи, то концентрация противокраснушных антител в сыворотке должна быть не менее 10 МЕ/л. Только в этом случае человек (особенно женщина фертильного возраста) будет защищен. Поэтому важно, чтобы тест-система для определения противокраснушных антител класса IgG содержала набор реагентов для калибровки и позволяла бы определять титр противокраснушных антител в сыворотках людей в международных единицах (МЕ). Актуальность проблемы своевременного диагностирования краснухи беременных и синдрома врожденной краснухи в России очевидна. Дальнейшее развитие методов лабораторной диагностики краснухи предусматривает использование ПЦР (полимеразная цепная реакция). Эффективность этого метода очень высока. ПЦР - сверхчувствительная реакция. Однако контаминация реагентов и ДНК может служить и главной причиной ложноположительных результатов при ее постановке. ПЦР - дорогой метод, но его использование полностью оправдано при диагностике краснухи беременных и СВК у детей.
Литература © Н.В. Юминова, 2004 |
Комментарии
ПРАКТИКА ПЕДИАТРА