Мигрень и инсульт
Статьи Опубликовано в журнале:«CONSILIUM MEDICUM»; ТОМ 12; № 2; стр. 126-131.
Г.Р.Табеева
Московская медицинская академия им. И.М.Сеченова
Впервые на неслучайное сосуществование мигрени и инсульта обратил внимание C. Fere в 1881 г. [18]. Он привел одно из самых ранних и исчерпывающих описаний 12 пациентов, наблюдавшихся в госпитале Salpetriere, страдающих классической мигренью, у которых отмечались перманентные расстройства речи и сенсомоторные нарушения. На основании этих и сделанных позже наблюдений им было впервые высказано предположение, что инсульт у пациентов с мигренью развивается вследствие спазма церебральных сосудов [18]. Среди фатальных случаев мигренозного церебрального инфаркта проводимые в подобных случаях патоморфологические исследования впоследствии не выявляли морфологических маркеров инсульта, и длительное время эти расстройства объяснялись преходящими явлениями церебрального вазоспазма [27]. Не было найдено соответствия между перманентными неврологическими нарушениями и ангиографическими или другими морфологическими изменениями у больных мигренью [29]. Существенно позже в середине 1950-х годов было высказано предположение о том, что повторяющиеся атаки тяжелой мигрени могут приводить к локальному повреждению артерий мозга, которое в свою очередь может предрасполагать к инсульту тромбоэмболической природы, либо артериальной диссекции в интериктальный период течения мигрени. Была сформулирована гипотеза локальных сосудистых нарушений, возникающих в течение вазодилататорной фазы мигренозной атаки, которая объясняла происхождение стойких неврологических расстройств при мигрени [35].
Эпидемиологические исследования ассоциации мигрени и инсульта
В обзорах неконтролируемых исследований стационарных больных с диагнозом инсульт, предпринятых до 1989 г., выявлено, что среди пациентов моложе 50 лет от 1 до 17% случаев инсультов были связаны с мигренью [19]. В клинических исследованиях было показано, что инсульты чаще возникали у пациентов с мигренью с аурой и локализовались в заднем сосудистом бассейне [31]. В этих исследованиях не было получено различий по сосудистым факторам риска инсульта между пациентами с мигренью, перенесшими нарушение мозгового кровообращение, и здоровыми лицами. Хотя пациенты с инсультом чаще страдали повторными нарушениями мозгового кровообращения, эти данные позволили предположить, что мигрень может быть независимым фактором риска развития инсульта [12, 31]. В большом проспективном исследовании, проведенном в Швейцарии в 2001 г., проведен анализ 3502 случаев ишемических инсультов, среди которых 3,7% были идентифицированы как мигренозные [26]. Анализ этой категории больных в проспективном наблюдении в течение 10 лет выявил у большинства из них наличие активной мигрени с частотой не менее 1 приступа в 2 мес. После того, как эти пациенты были разделены по возрасту, было установлено, что у лиц моложе 45 лет мигрень-ассоциированный инсульт был более частым (15,8% по сравнению с 2,1% в контрольной группе). Клинические характеристики инсульта также существенно различались у лиц молодого возраста: отмечены менее частое внезапное начало инсульта, меньше случаев моторного дефекта, но значительно чаще наличие зрительного дефекта.
В большом популяционном исследовании Oxfordshire Community Srtoke Project выявлено, что в целом заболеваемость мигренозным инфарктом составляет 3,36 случая на 100 000 человек в популяции в год. Однако при отсутствии других сосудистых факторов заболеваемость уже составляла 1,44 случая на 100 000 человек в год [20]. При этом у лиц моложе 50 лет мигренозный инфаркт составлял почти 25% церебральных инфарктов, учитывая, что заболеваемость ишемическим инсультом у лиц моложе 50 лет составляет 6,5-22,8 случая на 100 тыс. человек.
В последние 20 лет существенно увеличилось число контролируемых исследований, в которых указано на связь мигрени, особенно мигрени с аурой, с ишемическим инсультом. В нескольких проспективных, ретроспективных, когортных исследованиях и некоторых исследованиях регистров инсульта показана высокая ассоциация между мигренью и риском развития ишемического инсульта [19, 26]. В исследованиях, построенных по принципу «случай-контроль», обнаружено увеличение относительного риска (ОР) ишемического инсульта (на уровне от 3,8 до 8,4) среди женщин моложе 45 лет с мигренью с аурой в анамнезе [19].
Метаанализ исследований, опубликованных до 2004 г., показал, что ОР инсульта у лиц с мигренью в целом составляет 2,16 (1,89-2,48). При мигрени с аурой ОР был 2,27 (1,61-3,19) и при мигрени без ауры - 1,83 (1,06-3,15) [25]. В проспективном когортном исследовании, использовавшем данные Women's Health Study, проведен анализ 39 тыс. клинически здоровых женщин 45 лет и старше, которые наблюдались в течение 9 лет [24]. Выявлено увеличение ОР ишемического инсульта среди женщин с мигренью с аурой по сравнению с женщинами без мигрени в анамнезе (ОР 1,71). Этот риск был еще выше в группе лиц 45-55 лет (ОР 2,25), и не отмечалось повышение риска у лиц старшей возрастной группы. Мигрень без ауры не была ассоциирована с увеличением риска ишемического инсульта (ОР 1,01) [24]. В другом проспективном исследовании были использованы данные Atherosclerosis Risk in Communities Study, которое включало более 12 тыс. женщин и мужчин 55 лет и старше [32]. По сравнению с лицами без анамнеза мигрени пациенты с мигренью имели в 1,8 раза выше риск ишемического инсульта (ОР 1,84). В целом данные этих двух исследований обнаружили ассоциацию между мигренью и риском ишемического инсульта у лиц в возрасте 45-55 лет и показали, что эта ассоциация не ограничивается молодым возрастом.
Исследование роли традиционных факторов риска цереброваскулярных заболеваний в ассоциации мигрени и инсульта демонстрирует, что при наличии фактора курения ОР возникновения инсульта у пациентов с мигренью составляет 10,0 по сравнению с некурящими лицами [4] и еще выше он при использовании оральных контрацептивов (ОР 13,9-16,9) [14]. В этом контексте интересными явились данные Genetic Epidemiology of Migraine [34], большого популяционного исследования, в котором было установлено, что среди пациентов с мигренью существенно выше доля курильщиков и лиц, имеющих в анамнезе родителей с ранним инфарктом миокарда по сравнению с лицами без анамнеза мигрени. Пациенты с мигренью с аурой чаще имели неблагоприятный профиль холестерина, повышение артериального давления и анамнез раннего дебюта коронарного и цереброваскулярного заболевания. Женщины с мигренью с аурой чаще использовали оральные контрацептивы. Между тем в большинстве исследований, которые оценивают ассоциации мигрени и ишемических событий, показано, что установленные ОР не уменьшаются после контроля традиционных факторов риска развития инсульта [24, 32]. Кроме того, в разных исследованиях показано, что взаимоотношения между мигренью и инсультом особенно тесные при отсутствии традиционных факторов риска [21]. Это также может объяснять, почему эти ассоциации могут становиться менее актуальными с увеличением в большинстве исследований возраста пациентов, поскольку в старшей возрастной категории большее значение приобретают другие факторы, такие как гипертензия и диабет, а влияние мигрени как фактора риска ишемического инсульта в пожилом возрасте нивелируется.
В некоторых исследованиях мигрень была ассоциирована с клинически немыми повреждениями мозга, преимущественно белого вещества [21]. В метаанализе нейровизуализационных исследований ОР повреждений белого вещества у пациентов с мигренью составил 3,9 (2,3-6,7) [33].
В большом кросс-секционном магнитно-резонансном томографическом исследовании M.Kruit и соавт. сопоставляли нейровизуализационные характеристики трех групп пациентов: с мигренью с аурой, с мигренью без ауры и здоровых лиц контрольной группы, строго рандомизированных по полу и возрасту [23]. Авторы не обнаружили значительных различий между пациентами с мигренью и лицами контрольной группы по представленности случаев выявления инфарктов (8,1 и 5,0% соответственно). Между тем анализ подгрупп, выделенных по принципу локализации нейровизуализационных данных, показал, что пациенты с мигренью имели более высокую частоту немых инфарктов в заднем церебральном бассейне циркуляции (5,4 и 0,7% соответственно), т.е. выше в 7,71 раза. Эта частота была выше в 13,7 раза у пациентов с мигренью с аурой по сравнению с лицами без мигрени в анамнезе. У пациентов с мигренью с частотой приступов 1 и более раз в месяц эта представленность была выше в 9,3 раза. Наиболее высоким риск выявления нейровизуализационных изменений был у пациентов с мигренью с аурой с частотой приступов 1 раз и более в месяц (в 15,8 раза) по сравнению с лицами контрольной группы [23].
Клинические исследования ассоциации мигрени и инсульта
В клинических исследованиях, предпринятых в последние 50 лет, представлены убедительные доказательства взаимосвязи между мигренью и церебральным инфарктом. Это в большей степени касается случаев, верифицированных с использованием ангиографии, компьютерной томографии, позитронно-эмиссионной и магнитно-резонансной томографии [4, 7].
S.Kaul и соавт. одними из первых продемонстрировали у пациентов с мигренью ангиографически окклюзию основного ствола и вервей части задней мозговой артерии с клиническими проявлениями гемианопсии, гемипареза, спонтанной боли, транзиторной амнезии и дисфазии [22]. У всех описанных ими пациентов этот дефицит появился во время тяжелой мигренозной атаки. Вазоспазм, связанный с мигренью, задокументирован артериографически впервые в 1964 г. H.Dukes и R.Vieth [15]. Сорокалетний мужчина страдал левосторонней гемианопсией с онемением левой половины тела, которая сменялась пульсирующей правосторонней гемикраниальной болью. Ангиографическая картина продемонстрировала слабое наполнение интракраниальной каротидной системы в момент максимальной выраженности неврологического дефекта. Во время развившейся в последующем головной боли отмечалось полное восстановление наполнения внутренней сонной артерии. В последующем эти наблюдения находили подтверждение в подобных исследованиях.
Использование компьютерного томографического сканирования началось в середине 1970-х годов и позволило верифицировать во многих случаях у пациентов с мигренью изменения, сходные с таковыми при церебральном инфаркте. Обзор серии компьютерных томографических исследований пациентов с мигренью показал распространенность морфологических изменений от 34 до 71% независимо от наличия неврологического дефекта [10, 13]. L.Cala и F.Mastaglia опубликовали данные исследования 94 пациентов с анамнезом рецидивирующих мигренозных головных болей, у 6 из которых были выявлены изменения, сходные с таковыми при инфаркте мозга [13]. В 4 случаях отмечались дефекты полей зрения и снижение плотности вещества мозга в области затылочной коры. Явления отека мозговой ткани, особенно в зоне перивентрикулярного белого вещества, обнаружены у других 6 пациентов. H.Baker удалось провести компьютерное томографическое сканирование нескольких пациентов с мигренью во время приступа [10], были обнаружены зоны пониженной плотности в задних отделах мозга, которые полностью регрессировали при разрешении головной боли. Примечательно, что в большинстве подобных исследований морфологические изменения у пациентов с мигренью локализовались в заднем бассейне кровообращения.
Широкое внедрение магнитно-резонансной томографии (МРТ) в клиническую практику позволило существенно оптимизировать исследования ассоциаций мигрени и инсульта. Преимущество МРТ заключалось в возможностях дифференцирования инсультов, связанных с мигренью от других причин, которые могут имитировать мигрень. С исследовательской точки зрения наибольший интерес представляют МРТ-наблюдения о наличии у больных мигренью большого числа случаев поражения белого вещества головного мозга, которое выявляется примерно в 30% случаев рутинных исследований МРТ, тогда как у клинически здоровых лиц они обнаруживаются в 12% случаев [21]. В некоторых исследованиях такие находки наблюдались более часто при подтипах мигрени, связанных с неврологическими проявлениями ауры. Метаанализ 7 МРТ-исследований, сопоставляющих частоту этих изменений при мигрени с их распространенностью в популяции, выявил, что у пациентов с мигренью в целом в 3,9 раза выше риск поражения белого вещества [33].
M.Kruitt и соавт. провели кросс-секционное популяционное нейровизуализационное исследование лиц в возрасте 30-60 лет [23]. Хотя в целом не получено значительного увеличения числа инфарктов у пациентов с мигренью по сравнению с лицами контрольной группы, выявлено значительное преобладание изменений белого вещества в заднем бассейне кровообращения (5,4 и 0,7% соответственно). Эта представленность была еще выше при мигрени с аурой и частоте приступов более 1 раза в месяц. У женщин находки изменений белого вещества наблюдались существенно чаще, чем у мужчин, и еще более частыми они были при высокой частоте приступов, но уже при обеих формах мигрени (с аурой и без таковой).
Клинические подтипы мигрень-ассоциированных инсультов
Суммируя данные эпидемиологических и клинических исследований и основываясь на современных представлениях о патофизиологической гетерогенности как мигрени, так и ишемического инсульта, можно заключить, что наличие ассоциаций между ними, по-видимому, имеет сложный многофакторный характер. Учитывая весь спектр сложных взаимоотношений мигрени и ишемического инсульта, K.Welch выделяет 4 клинических подтипа мигрень-ассоциированных инсультов [39].
Во-первых, у пациента с мигренью может возникнуть нарушение мозгового кровообращения вне связи с приступом мигрени и вследствие других причин и механизмов, т.е. между ними нет патофизиологической связи. Мигрень является частым в популяции заболеванием и понятно, что эти два состояния могут наблюдаться у одного пациента без наличия прямых ассоциаций между ними.
Во-вторых, ишемический инсульт может возникать у пациентов с мигренью в интериктальный период. При этом возникновение этих двух заболеваний у одного пациента не носит случайный характер и может быть связано с общими причинами или факторами риска. В этих случаях мигренозная головная боль может рассматриваться как синдром какого-либо заболевания или как «симптоматическая мигрень». С другой стороны, многие заболевания нервной системы сопровождаются головной болью с типичными проявлениями мигрени, что позволяет рубрифицировать эти состояния как «имитация мигрени».
В-третьих, ишемический инсульт может возникать в пределах временных рамок мигренозного приступа, вызывая истинный мигренозный инфаркт. В этих случаях неврологические проявления ауры соотносятся с локализацией ишемического повреждения мозга при нейровизуализации [4]. При этом данный эпизод головной боли идентичен предшествующим атакам мигрени за исключением персистирования неврологического дефекта более 60 мин.
В-четвертых, многие случаи мигрень-ассоциированных инсультов не могут быть точно рубрифицированы. В механизмах ассоциации мигрени и инсульта могут лежать комплексные факторы или факторы, влияние которых в настоящее время является сомнительным. Например, может ли систематическое употребление лекарственных средств (производные эрготамина, триптаны, оральные контрацептивы) с вазоспастическими эффектами приводить к ишемии мозга, остается вопросом. Можно ли расценивать инсульт, возникающий у пациента с мигренью во время церебральной ангиографии и проявляющийся типичной мигренозной головной болью, расценивать как мигренозный? Каков характер взаимоотношений между ишемией мозга и специфическими механизмами мигрени у пациентов с «мигренозным сопровождением пожилого возраста»? Кроме того, у пациентов с мигренью с аурой чаще (45%), чем при мигрени без ауры (23%), и у клинически здоровых людей (18%) выявляются случаи кардиоэмболического инсульта, возникающего у лиц с аномалиями развития с формированием сердечных и пульмональных праволевых шунтов [16]. Возможно, это еще один самостоятельный клинический подтип мигрень-ассоциированных инсультов.
Среди клинических форм мигрени встречаются редкие синдромы, неврологические проявления которых могут имитировать нарушение мозгового кровообращения. Эти состояния обозначают термином мигрень с клиническими признаками инсульта. Мигренозные синдромы, которые имитируют инсульт, включают мигрень с пролонгированной аурой, гемиплегическую мигрень и мигрень базилярного типа. Эти состояния относят либо к редким проявлениям мигрени, либо к ее осложнениям, и предполагается, что в их основе лежат свойственные мигрени патофизиологические механизмы.
Мигренозный инфаркт является редким состоянием, диагностика которого осуществляется строго в соответствии с критериями МКГБ-2. В литературе ведется дискуссия относительно оправданности термина «мигренозный инфаркт» или «мигренозный инсульт». Некоторые авторы [40] предпочитают термин «мигрень-индуцированный инсульт», что указывает на исходный патофизиологический механизм развития инсульта. Для более точной верификации мигренозного инфаркта необходимо, чтобы инсульт отвечал нескольким критериям: а) неврологический дефект должен точно воспроизводить мигренозные симптомы предшествующих атак мигрени; б) развитие инсульта должно происходить в течение типичной для данного пациента мигренозной атаки; в) все другие причины инсульта должны быть исключены, хотя все возможные факторы риска развития инсульта должны быть учтены. Для полного исключения других причин ишемического инсульта обследование должно включать коагулограмму, ультразвуковое исследование экстракраниальных сосудов, холтеровское мониторирование и трансторакальную эхокардиографию, а в некоторых случаях и чреспищеводную эхокардиографию.
Для клинической картины некоторых заболеваний нервной системы характерно наличие эпизодически возникающих приступов головной боли, типичных для мигрени с неврологическими проявлениями ауры. В таких случаях головная боль может рассматриваться как симптоматическая мигрень и в ее возникновении участвуют патофизиологические механизмы основного заболевания. Инсульт и мигрень являются ведущими проявлениями синдрома MELAS (митохондриальная энцефаломиопатия с лактацидозом и инсультоподобными эпизодами) [28] - генетического заболевания, обусловленного мутациями митохондриальной ДНК и наследуемого по материнской линии [6]. Точечные мутации tRNA Leu при синдроме MELAS вызывают дефект ферментов в дыхательной цепи, которые клинически проявляются множественными полисистемными нарушениями. Среди них наиболее частыми являются инсульты в молодом возрасте, энцефалопатия, проявляющаяся судорожными синдромом или деменцией, мигренеподобные головные боли, а также лактат-ацидоз и феномен «рваных» красных волокон при световой микроскопии биоптатов скелетных мышц [6].
Мигренозные приступы также могут быть ассоциированы с другим генетическим заболеванием - синдромом CADASIL (церебральная аутосомно-доминантная энтериопатия с субкортикальными инфарктами и лейкоэнцефалопатией) [37]. При синдроме CADACIL характерно появление в 40-60% случаев типичных приступов мигрени на 3-4-м десятилетии жизни, повторных инсультов - на 4-5-м десятилетии, деменции - на 6-7-м десятилетии жизни. Между тем улучшение диагностики и выявления этого заболевания позволило идентифицировать пациентов с умеренными проявлениями заболевания, которые могут не иметь клинических признаков даже на 7-м и 8-м десятилетии жизни [36].
Головная боль мигренозного типа служит одним из наиболее распространенных неврологических проявлений первичного антифосфолипидного синдрома [3]. Частота мигренеподобных головных болей при этом заболевании колеблется от 23 до 78%. Несмотря на высокую представленность мигренозного характера головных болей и нарушений мозгового кровообращения, последние нельзя рассматривать как мигренозные инсульты, так как в большинстве случаев они возникают вне мигренозного приступа. Головные боли являются также частым проявлением синдрома Снеддона и нередко сочетаются с кожными проявлениями ретикулярного ливедо (livedo reticularis). Типичные приступы мигрени нередки у пациентов с тромбофилическими состояниями. Мигрень, особенно с аурой, в большей степени связана с генотипом MTHFR C677T, который ассоциирован с гипергомоцистеинемией, важным фактором сосудистых заболеваний. Эта мутация выявляется у 10% пациентов молодого возраста, перенесших ишемический инсульт. Вышеупомянутые генетические заболевания проявляются неврологическим дефицитом, в структуре которого нередки приступы гемиплегической или базилярной мигрени. Хотя следует иметь в виду, что семейная гемиплегическая мигрень и мигрень базилярного типа -самостоятельные заболевания.
Качественно иными являются взаимоотношения мигренозной головной боли и инсульта вследствие структурного поражения мозга, проявляющегося головной болью и констелляцией неврологических симптомов, неотличимых от тех, которые наблюдаются при мигрени. Это может быть наилучшим образом отражено в термине «имитация мигрени».
Цереброваскулярные заболевания - наиболее трудная категория дифференциального диагноза с мигренью, особенно базилярного типа. Ишемический инсульт в бассейне задней мозговой артерии сопровождается примерно в 1/3 случаев головными болями. А окклюзирующие заболевания базилярной артерии могут имитировать базилярную мигрень. Другой имитацией мигрени базилярного типа является диссекция вертебральных артерий.
Головные боли часто сопровождают нарушения мозгового кровообращения разных подтипов. В проспективном исследовании 163 пациентов с инсультом головная боль наблюдалась у 29% больных с ишемическим инсультом, у 57% - с паренхиматозным кровоизлиянием, у 36% - с транзиторными ишемическими атаками (ТИА) и у 17% - с лакунарными инфарктами [8]. Среди пациентов с предшествующим анамнезом рецидивирующих пульсирующих головных болей лица женского пола чаще испытывают головные боли, связанные с инсультом. Головная боль предшествует основным проявлениям инсульта в 60% случаев и возникает в начале - у 25%. Качество, темп развития и длительность головной боли при этом варьируют чрезвычайно широко. Головные боли могут возникать внезапно или развиваться постепенно. Клинически головные боли чаще описываются как унилатеральные или локальные боли слабой или умеренной интенсивности, хотя до 46% пациентов могут испытывать тяжелые головные боли. Головная боль может быть пульсирующей или реже - колющей, и, как правило, она ипсилатеральна стороне церебральной ишемии [8]. Головные боли существенно чаще наблюдаются при инсультах в заднем бассейне циркуляции и чаще при кортикальных, чем при субкортикальных инфарктах. Длительность головной боли выше при кардиоэмболических и тромботических инфарктах, несколько меньше при лакунарных инфарктах, и наиболее короткими эпизоды цефалгии бывают при ТИА [9]. Головная боль сопровождается тошнотой в 44% случаев, рвотой - в 23%, повышенной чувствительностью к свету и звукам - в 25% [38]. Предшествующая инсульту головная боль наблюдается у 10-43% пациентов и более характерна для кардиоэмбо-лических инсультов. В этих случаях головная боль носит односторонний или локальный характер и длится более 24 ч. Она может появляться за часы и даже несколько дней до возникновения инсульта.
Мигренеподобные головные боли с наличием или без неврологических расстройств нередко связаны с артериовенозными мальформациями (АВМ), особенно расположенными в затылочной области, что наблюдается примерно в 20% случаев. Хотя строго гомолатеральные головные боли присутствуют у 95% лиц с АВМ, тем не менее, всего 17% пациентов с мигренью без ауры и 15% пациентов с мигренью с аурой имеют строго односторонние головные боли. Типичная мигренозная боль как проявление АВМ - большая редкость, поскольку эти состояния, как правило, имеют различимые характеристики [2].
Из всех пациентов с первым в жизни инсультом в 2,5% случаев он обусловлен диссекцией внутренней сонной артерии (в 90% случаев в экстра- и в 10% - интракраниальной ее части). Диссекции вертеральных артерий встречаются примерно в 3 раза реже. Наиболее частыми симптомами диссекции позвоночной артерии являются головная боль и боль в шее (в 88% случаев) [30]. При этом постепенное нарастание головной боли отмечают 75% пациентов с диссекцией внутренней сонной и вертебральной артерий. Более чем у 10% пациентов с диссекцией внутренней сонной и более чем у 20% с расслоением позвоночной артерии наблюдаются «громоподобные» головные боли (thunderclap headache), чрезвычайно интенсивные мгновенно нарастающие боли. При обоих вариантах диссекций головные боли обычно описываются пациентами как постоянные, тупые или острые, и значительно реже как пульсирующие. Лицевая боль, боль в ухе наблюдаются примерно у 40% больных, а боль в шее отмечается примерно у 25% пациентов с расслоением внутренней сонной артерии. Эти боли обычно ипсилатеральны стороне диссекции. Почти половина пациентов с расслоением позвоночной артерии отмечают боли в заднелатеральной части шеи, которая носит билатеральный характер у 1/3 пациентов.
Рис. 1.
Церебральный венозный тромбоз также часто сопровождается головной болью. В 75% случаев в этот процесс вовлечены множественные вены и синусы. Головная боль и нарушения уровня сознания возникают при массивном тромбозе этих структур. Менее чем в 5% случаев тромбоз возникает в кавернозном синусе, который клинически проявляется головной болью, отеком конъюнктивы и глазного яблока, птозом и болезненной офтальмоплегией (чаще односторонней). Головные боли, присутствующие у 80% пациентов, являются ранним симптомом в 2/3 случаев. Головная боль вследствие повышения внутричерепного давления обычно носит диффузный, постоянный и прогрессирующий характер. Между тем может развиться внезапная тяжелая громоподобная головная боль, если венозный тромбоз приводит к субарахноидальному кровоизлиянию. Интенсивная, односторонняя головная боль лобно-височной локализации может возникать после эндартерэктомии с латентным периодом от 36 до 72 ч. При этом головная боль может носить ремиттирующий характер до 6 мес. Головная боль может также развиваться в послеоперационный период вследствие внутримозгового кровоизлияния, что является осложнением 0,75% операционных случаев.
Особенности лечения больных с мигренью и коморбидными цереброваскулярными заболеваниями
Независимо от формы взаимоотношений мигрени и разных типов цереброваскулярных нарушений повторяющиеся эпизоды головной боли могут иметь опреде ленные последствия, связанные либо с перманентными изменениями в структурах центральной нервной системы (ЦНС) или с нарушением функционирования некоторых из них при мигрени. Примером этих последствий могут служить находки отложения, не связанного с гемом железа, в регионах мозгового ствола, соответствующего околоводопроводному серому веществу у пациентов с мигренью. Мигрень рассматривается в настоящее время как фактор риска для развития субклинических повреждений мозга. У пациентов с мигренью обнаруживается более высокая представленность инфарктов в заднем сосудистом бассейне и более обширное повреждение глубинных отделов белого вещества, чем в контрольной группе соответствующего возраста. Наиболее высокий риск мозжечковых инфарктов отмечается при мигрени с аурой, а мигрень в целом рассматривается и как фактор риска глубинного поражения белого вещества мозга.
Учитывая высокую ассоциацию мигрени с многими соматическими и неврологическими заболеваниями, роль профилактической терапии в этих случаях увеличивается. Показаниями для назначения профилактической терапии являются [5]: а) повторяющиеся приступы мигрени, которые снижают повседневную активность несмотря на прием купирующих средств (т.е. 2 приступа в месяц и более, которые вызывают дезадаптацию длительностью не менее 3 дней или более редкие приступы, но вызывающие более глубокую дезадаптацию); б) неэффективность, побочные эффекты или противопоказания для средств купирования головной боли; в) чрезмерное использование абортивных средств; г) специальные обстоятельства, такие как гемиплегическая мигрень или атаки с высоким риском стойкого неврологического дефекта; д) высокая частота головных болей (более 2 раз в неделю) или паттерн увеличения частоты со временем с риском развития медикаментозноиндуцированной головной боли в результате повторяющегося использования абортивных средств; е) предпочтения пациентов снизить частоту приступов мигрени. Однако если пациент перенес мигренозный инфаркт или имеется высокий риск его развития, это может рассматриваться как дополнительное показание для профилактического лечения. Средства фармакологической профилактики мигрени включают: антиэпилептические средства (вальпроат натрия, топирамат), β-адреноблокаторы (пропранолол, метопролол), блокаторы кальциевых каналов (флунаризин, верапамил), антидепрессанты (амитриптилин), а также рибофлавин, препараты магния и др.
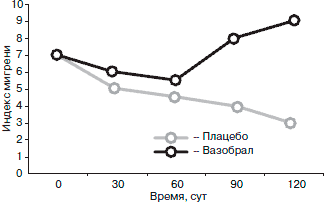
Среди многообразия средств профилактики мигрени выбор конкретного препарата основывается на соблюдении некоторых принципов [5]. Из профилактических средств предпочтение имеет препарат с более высокой эффективностью, хорошей переносимостью не только в отношении мигрени, но и коморбидного заболевания. При этом терапевтическая доза должна быть адекватной для обоих заболеваний. Например, доказанной клинической эффективностью в отношении профилактического лечения мигрени и ишемического инсульта является Вазобрал. В двойном слепом плацебо-контролируемом исследовании эффективности Вазобрала у 57 пациентов с мигренью в течение 4 мес оценена динамика интенсивности, частоты и продолжительности приступов по показателю индекса мигрени (см. рисунок) [11].
Как видно из рисунка, через 2 мес лечения в группе пациентов, получавших Вазобрал, индекс мигрени был достоверно выше, чем в группе плацебо. Эти различия были еще более значимыми к концу курса лечения.
В последнее время для профилактики инсульта широко используют препараты, обладающие нейротрофическими и модуляторными свойствами, улучшающие пластичность нервной ткани и нормализующие метаболические процессы в ЦНС и периферической нервной системе [1]. Вазобрал относится к препаратам комбинированного действия (нормализующим метаболизм и микроциркуляцию). Среди зарегистрированных показаний для его применения - профилактика мигрени и лечение цереброваскулярных заболеваний. В состав Вазобрала входит α-дигидроэргокриптин, блокирующий α1- и α2-адренорецепторы и кофеин, который оказывает стимулирующее действие на дофаминергические и серотонинергические рецепторы ЦНС. Он обладает нейропротективным, антигипоксическим и вазоактивным действием. При применении препарата уменьшается агрегация тромбоцитов и эритроцитов, улучшаются кровообращение и процессы метаболизма в головном мозге, повышается устойчивость тканей мозга к гипоксии. Все это в целом может обусловливать профилактический эффект как в отношении цереброваскулярного заболевания, так и повторяющихся приступов мигрени.
ЛИТЕРАТУРА
1. Батышева Т.Т., Костенко Е.В., Ганжула ПА. и др. Комплексная программа вторичной профилактики инсульта: место препарата Вазобрал. Cons. Med. 2007;9.
2. Васильев С.А. Зуев А. А. Разрыв внутричерепных артериовенозных мальформаций: патогенез, клиника, лечение (обзор). Неврол журн. 2008; 45(13): 47—51.
3. Калашникова Л.А Неврология антифосфолипидного синдрома. М.: Медицина, 2003: 182-6.
4. Мозолевский Ю.В., Успенская О.В., Черкашин А.В. Мигренозный инсульт. Боль 2006; 4(13): 25-30.
5. Табеева Г.Р. Профилактика мигрени. Руководство М.: Пульс, 2008.
6. Темин П.А., Никанорова М.Ю., Николаева Е.А Синдром MELAS (митохондриальная энцефаломиопатия, лактат-ацидоз, инсультоподобные эпизоды): основные проявления, критерии диагностики, возможности лечения. Неврол. журн. 1998; 2: 43-8.
7. Яхно Н.Н., Мозолевский Ю.В., Фонякин А.В. и др. Кардиоэмболический инсульт в молодом возрасте при незаращенном овальном отверстии. Неврол. журн. 2008; 45(13): 35-8.
8. Яхно Н.Н., Парфенов В.А., Алексеев В.В. Головная боль при цереброваскулярных заболеваниях. В кн: Головная боль. М., 2000: 73-8.
9. Arboix A, Massons J, Oliveres M. Hradache in acute cerebrovascular disease: a prospective clinical studyin 240 patients. Cephalagia. 1994; 14:37-40.
10. Baker HL. Computerized transaxial tomography (EMI scan) in the diagnosis of cerebral vascular disease. Experience at the Mayo Clinic. In: Whisnant JP, ed. Cerebral vascular diseases. Ninth Conference. Orlando, FL: Grune & Stratton, 1975: 195.
11. Beorchia S, Loisy C. Place et interet de la dihydroergokryptine dans le traitement des migraines communes. Gazette m_dicale de France. 1985; 92(12): 101-5.
12. Bougousslavsky J, Regli F, Van Melle G. Migraine stroke. Neurology 1988; 38:223-7.
13. Cala LA., Mastaglia FL. Computerized axial tomography findings in patients with migrainous headaches. BMJ 1976; 2: 149.
14. Chang CL, Donaghy M, Poulter N. Migraine and stroke in young women: case-control study. The World Health Organisation Collaborative Study of Cardiovascular Disease and Steroid Hormone Contraception. Br Med J 1999; 318:13-8.
15. Dukes HT, Vieth RG. Cerebral arteriography during migraine prodrome and headache. Neurology 1964;14: 636.
16. Evans RW, Wilmshurst P, Nightingale S. Is cardiac evaluation for possible right-to-left shunt indicate in a scuba diver with migarine with aura? Headache 2003; 43:294-5.
17. Fazekas F, Koch M, Schmidt R. The prevalence of cerebral damage varies with migraine type: a MRI study. Headache 1992; 32: 287-91.
18. Fere C. Contribution a l'etude de la migraine ophthalmique. Rev Med Paris 1881; 1:40.
19. Henrich JB, Horwitz RI. A controlled study of ischemic stroke risk in migraine patients. J Clin Epidemiol 1989; 42: 773-80.
20. Henrich JB, Sandercock PAG, Warlow CP. Stroke and migraine in the Oxfordshire Community Stroke Project. J Neurol 1986; 233:257-62.
21. Igarashi H, Sakai F, Kan S. Magnetic resonance imaging of the brain in patients with migraine. Cephalalgia 1991; 11: 69-74.
22. Kaul SN, Du Boulay GH, Kendall BE. Relationship between visual field defect and arterial occlusion in the posterior cerebral circulation. J Neurol Neurosurg Psychiatry 1974; 37: 1022.
23. Kruit MC, van Buchem MA, Hofman PA Migraine as a risk factor for subclinical brain lesions. JAMA 2004; 291:427-34.
24. Kurth T, Slomke MA, Kase CS. Migraine, headache and the risk of stroke in women: a prospective study. Neurology 2005; 64:1020-6.
25. Merilangas KR, Fenton BT, Cheng SH. Association between migraine and stroke in a large-scale epidemiological study of the United States. Arch Neurol 1997; 54:362-8.
26. Milhaud D, Bogousslavsky J, van Melle G, Liot P. Ischemic stroke and active migraine. Neurology 2001; 57:1805-11.
27. Morenas L, Dechaume J. Migraine aphasique et mono-plegique. Etude anatomo-clinique. Les rapports de las migraine avec l'epilepsie. J Med Lyon 1929; 10:259.
28. Pavlakis SC, Phillips PC, DiMauro S. Mithochondrial myopathy, encephalopathy, lactic acidosis, and strokelike episodes: a distinctive clinical syndrome. Ann Neurol 1984; 16:481-8.
29. Pearce JMS, Foster JB. An investigation of complicated migraine. Neurology 1965; 15:323.
30. Ramadan J, Tiejen GE, Levine SR Scintillating scotoma associated with internal carotid artery dissection. Neurology 1991; 41:1084-7.
31. Rothrock J, North J, Madden K. Migraine and migrainous stroke: risk factors and prognosis. Neurology 1993; 43: 2473-6.
32. Stang PE, Carson AP, Rose KM. Headache, cerebrovascular symptoms and stroke: the Atherosclerosis Risk in Communities Study. Neurology 2005; 64:1573-7.
33. Swartz RH, Kern RZ. Migraine is associated with magnetic resonance imaging white matter abnormalities: a meta-analysis. Arch Neurol 2004; 61:13668.
34. Scher AI, Terwindt GM, Picavet HSJ. Cardiovascular risk factors and migraine. Neurology 2005; 64: 614-20.
35. Torda C, Wolff HG. Experimantal studies on headache: transient thickening of walls of cranial arteries in relation to certain phenomena of migraine headache and action of ergotamine tartrate on thickened walls. Arch Neurol Psychitry 1945; 53:329.
36. Tournier-Lasserve E,JoutelA, MelkiJ. Cerebral autosomal dominant arteriopathy with subcortical infarcts and leukoen-cephalopathy maps to chromosome 19q12. Nat Genet 1993; 3: 256-9.
37. Vahedi K, Chabrian H, Levy C. Migraine with aura and brain magnetic resonance imaging abnormalities in patients with CADASIL. Arch Neurol2004; 61:1237-40.
38. Vestergaard K, Andersen G, Nielsen MI. Headache in stroke. Stroke 1993; 24:1621-4. 39. Welch KMA. Stroke and migraine - the spectrum of cause and effect. Funct Neurol. 2003; 18:121-6.
40. Welch KMA, BousserMG, Bogouslavsky J. Migrainous infarction and migraine triggered epilepsy. In: Olesen J, Goads-by PJ, Ramadan NM (eds). The Headaches. 3rd ed. Lippincott Williams & Wilkins, 2006:599-612.
