Опыт применения пронорана при лечении болезни Паркинсона
СтатьиЗ.А. Залялова
Лечение болезни Паркинсона (БП) до настоящего времени остается сложной задачей. Необходимо подобрать такое лечение, при котором хорошая эффективность препарата сочеталась бы с минимальными побочными явлениями. Несмотря на значительный арсенал лекарственных средств, используемых для лечения БП, назначаемых как в моно-, так и в составе комбинированной терапии, достичь положительных результатов без ятрогений бывает не просто.
На ранних стадиях заболевания врач становится перед выбором препарата. Часто назначением леводопы достигается драматический эффект. Сначала отмечается значительное улучшение двигательных функций, однако через 3—5 лет непрерывного использования леводопы развиваются осложнения, которые инвалидизируют пациентов в большей степени, чем проявления БП. Болезненные, локальные и генерализованные дискинезии, предсказуемые и непредсказуемые периоды «выключения», интеллектуальные нарушения практически не поддаются коррекции [1].
Агонисты дофаминовых рецепторов используются для лечения БП как в монотерапии, так и в сочетании с другими противопаркинсоническими средствами, достаточно давно. Однако воздействие на дофаминовые рецепторы как на периферии, так и в центральной нервной системе вызывало ряд побочных явлений, ограничивающий их применение. Диспептические расстройства, ортостатическая гипотензия, головокружение часто заставляли отказываться от их использования [3]. В то же время подкожное введение апоморфина является и в настоящее время диагностическим тестом, подтверждающим диагноз БП.
С появлением селективных агонистов D2/D3-рецепторов популярность этой группы противопаркинсонических препаратов значительно возросла. В их числе — Проноран (пирибедил), предложенный для лечения БП более 25 лет назад. Доказан не только его дофаминергический эффект, но и нейропротективные свойства в связи с наличием антиапоптозных, антиэксайтотоксических и антиоксидантных свойств [5]. Однако в нашей стране опыт его использования недостаточен [2].
В настоящей публикации приведены результаты исследования эффективности и переносимости Пронорана в лечении БП на ранних стадиях заболевания и на этапах болезни, осложненных лечением леводопой.
Материал и методы
Обследовано 32 пациента с БП на различных этапах заболевания. Возраст пациентов составил 37—79 лет (средний возраст 56,7±21,0), длительность заболевания от 1 года до 17 лет (средняя продолжительность 6,9±9,0).
Из них 14 впервые обратились по поводу данного заболевания и не лечились противопаркинсоническими препаратами; 18 пациентов имели длительный анамнез заболевания, получали препараты леводопы 3 года и более и имели стойкие побочные эффекты его использования в виде флюктуаций и дискинезий.
Диагноз болезнь Паркинсона устанавливался на основании Диагностических критериев противопаркинсонической ассоциации Великобритании [6]. Проноран назначался по схеме: 1 таблетка (50 мг) в сутки, вечером в течение первой недели; 2 таблетки в день, утром и вечером, в течение второй недели; 3 таблетки в день в течение 3-й недели. Средняя суточная доза препарата составила 100—150 мг в день. Снижение дозы леводопы у пациентов, получающих ее до назначения Пронорана, производилось после достижения терапевтической дозы Пронорана. Продолжительность наблюдения составила 2—8 мес.
Степень двигательных нарушений и качество жизни оценивались до и после лечения по Унифицированной рейтинговой шкале оценки проявлений паркинсонизма (УРШОПП), включающей «Стадии болезни» по Hoehn и Yahn, «Шкалу повседневной активности» Schwab и England [4], а также по «Оценочной шкале дискинезий» Obeso J [1].
Результаты и обсуждение
Переносимость Пронорана, по нашим данным, составила 81,25%. 6 пациентов отказались от приема препарата, не достигнув терапевтической дозы, на начальных этапах терапии. Все больные были женского пола, 5 из них имели 4-5-ю стадию заболевания по Hoehn и Yahn. Поводом для отказа от лечения были головокружение, тошнота, увеличение обездвиженности.
В группе пациентов с ранней стадией БП, получавших Проноран в монотерапии, отмечалось изменение всех основных двигательных составляющих — гипокинезии, тремора, ригидности и постуральных нарушений (рис. 1). В большей степени уменьшились проявления тремора (на 42%), в меньшей — постуральные нарушения (на 31%). Гипокинезия и ригидность уменьшились на 40 и 37% соответственно.
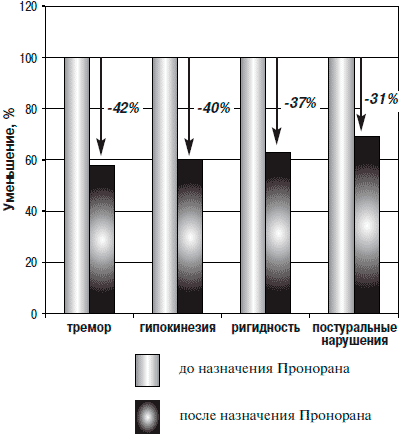
Рис. 1. Улучшение основных двигательных нарушений при назначении Пронорана в монотерапии
Сравнительная оценка проявлений паркинсонизма по УРШОП выявила ряд достоверных различий в состоянии больных до и после назначения Пронорана (табл. 1). В разделе «Мышление, поведение, настроение» показатели улучшились за счет повышения настроения и инициативности. Уменьшение симптомов депрессии, повышение уровня мотиваций, вероятно, связано с усилением повседневной активности. Пациенты стали лучше справляться с гигиеническими процедурами и приемом пищи, наладились ходьба и другие двигательные акты.
Таблица 1
Изменение показателей по «Унифицированной рейтинговой шкале оценки проявлений паркинсонизма» до и после назначения Пронорана в монотерапии
| Разделы УРШОПП | До назначения Пронорана M±m | После назначения Пронорана M±m | Достоверность различий |
| Мышление, поведение, настроение | 5,93±0,94 | 3,14±0,64 | р<0,05 |
| Повседневная активность | 20,71±2,42 | 6,0±2,92 | р>0,1 |
| Двигательные нарушения | |||
| - менее пораженная сторона | 14,43±2,29 | 10,43±2,21 | р<0,01 |
| - более пораженная сторона | 21,71±2,67 | 17,64±3,01 | р<0,01 |
| - аксиальные двигательные нарушения | 18,0±1,58 | 15,21±1,89 | р<0,01 |
| Стадии болезни | 3,21±0,21 | 2,71±0,21 | р<0,05 |
| Шкала повседневной активности | 67,14±4,62 | 78,57±3,12 | р<0,01 |
Выполнение пробы для оценки гипокинезии (как амплитуда, так и скорость), ригидности мышечного тонуса в верхних и нижних конечностях как более, так и менее пораженной стороны, а также аксиальные двигательные функции (осанка, вставание со стула) значительно улучшились (р<0,01).
Стадия болезни по Hoehn и Yahn изменилась с 3,21 до 2,71 (р<0,05), а повседневная активность по Schwab и England возросла с 67 до 78%.
18 пациентов, получающих леводопу 3 года и более, отмечали значительный эффект на начальных стадиях ее приема. Но с течением времени эффективность лечения снижалась, продолжительность действия однократной дозы сократилась до 2—3 ч, после чего наступала практически полная обездвиженность. Появились дискинезии различной степени выраженности и продолжительности — от ощущения болезненного стягивания икроножных мыщц, до генерализованной хореи, которая в значительной степени инвалидизировала больного. 4 пациента испытывали зрительные галлюцинации по вечерам анимационного характера, психическое возбуждение и тревогу
Изменение основных двигательных составляющих БП у данной группы больных представлено на рис. 2. В данном случае тремор уменьшился на 48%, брадикинезия — на 34%, ригидность — на 32%, постуральные нарушения — на 27%.
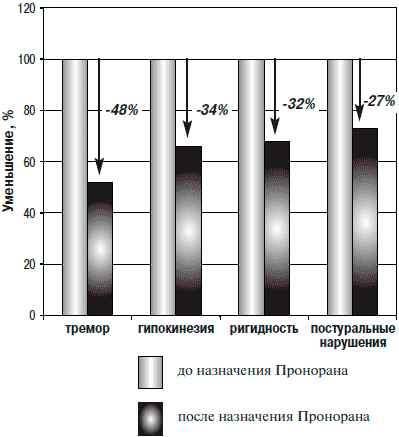
Рис. 2. Улучшение основных двигательных нарушений при назначении Пронорана в комбинации с леводопой
Статистически достоверным оказались снижение уровня депрессии, повышение уровня мотиваций. Зрительные галлюцинации по вечерам стали появляться реже и в менее отчетливой форме (р<0,01).
Повседневная активность оценивалась как в период «включения», так и в период «выключения». Назначение Пронорана не оказало существенного влияния на повышение повседневной активности в период «выключения» (р>0,1), но средняя активность пациентов в периоды «включения» стала значительно выше (р<0,01). На более высоком качественном уровне стали доступны многие процедуры самообслуживания (одевание, умывание, бритье, прием пищи), речь стала более внятной.
Улучшение многих двигательных актов (вставание со стула, ходьба, перевороты в постели) по разделу «Двигательные нарушения» привело к изменению стадии болезни по Hoehn и Yahn с 3,4 до 2,9 в период «включения» (р<0,05). На период «выключения» назначение Пронорана достоверного влияния не оказало (р>0,1). Повседневная активность по шкале Schwab и England улучшилась в среднем с 59 до 70% в «on»-период (р<0,05) и лишь с 44 до 48% в период «off» (р>0,1).
Побочное действие леводопы оценивалось по разделу «Осложнения лечения» по УРШОПП и «Оценочной шкале дискинезий». По данным шкалам длительность дискинезий в течение дня до назначения Пронорана составляла 51—75%, после — 26—50% времени. Выраженность дискинезий уменьшилась, что снизило инвалидизацию пациентов за счет непроизвольных двигательных актов. Степень дискинезий уменьшилась с 3,0±0,28 до 2,11±0,34 (р<0,01).
Хотя качество периодов «выключения» не изменилось, их продолжительность сократилась с 50 до 25% времени, а продолжительность действия разовой дозы леводопы возросла с 2—3 до 4—5 ч.
Назначение Пронорана позволило снизить суточную дозу леводопы на 30% (рис. 3).
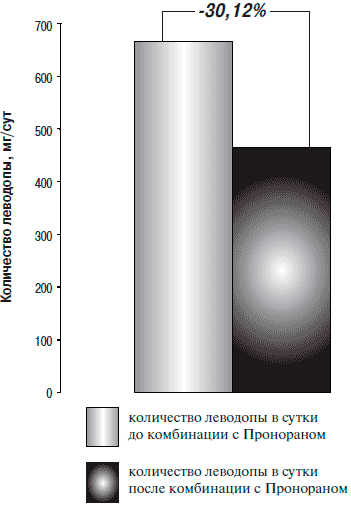
Рис. 3. Снижение суточной дозы леводопы при комбинации с Пронораном
Таблица 2
Изменение показателей по «Унифицированной рейтинговой шкале оценки проявлений паркинсонизма» до и после назначения Пронорана в комбинации с леводопой
| Разделы УРШОПП | До назначения Пронорана M±m | После назначения Пронорана M±m | Достоверность различий |
| Мышление,nповедение, настроение | 6,33±1,12 | 4,22±0,95 | р<0,01 |
| Повседневная активность | |||
| период «вкл.» | 23,66±3,80 | 17,89±4,07 | р<0,01 |
| период «выкл.» | 31,89±3,96 | 28,11±4,66 | р>0,1 |
| Двигательные нарушения | |||
| - менее пораженная сторона | 13,0±2,72 | 8,78±2,89 | р>0,1 |
| - более пораженная сторона | 16,67±2,76 | 10,33±2,63 | р<0,05 |
| - аксиальные двигательные нарушения | 20,44±2,24 | 13,66±3,23 | р<0,05 |
| Осложнения лечения | 11,89±0,99 | 7,78±1,32 | р<0,01 |
| Стадии болезни | |||
| период «вкл.» | 3,44±0,28 | 2,94±0,37 | р<0,05 |
| период «выкл.» | 4,06±0,29 | 3,06±0,32 | р>0,1 |
| Шкала повседневной активности | |||
| период «вкл.» | 58,89±7,89 | 70,0±8,82 | р<0,05 |
| период «выкл.» | 44,44±7,47 | 47,78±8,13 | р>0,1 |
Заключение
Результаты нашего исследования позволяют заключить следующее.
ЛИТЕРАТУРА
1. Болезнь Паркинсона и синдром паркинсонизма / B.Л. Голубев, Я.И. Левин, А.М. Вейн. — М.: МЕДпресс, 1999. — 416с.
2. Голубев B.Л., Сацеков Р.А., Пилипович А.А. Проноран в лечении болезни Паркинсона // Лечение нервных болезней. — 2002.-№2 (7).-С. 13-17.
3. Лечение паркинсонизма / В.Н. Шток, Н.В.Федорова. — М.: 1997. - 196 с.
4. Fahn S., Maisden C.D., Goldstein M. est. Recent Developments in Parkinson's Desease. Vol 2. Florman Park, NJ: Macmillan Health Care Information; 1987: 153—163, 293—304.
5. Delbarre G., Rochat C., Calinon F. Effect of piribedil, a D2 dopamiergic agonist, on dopamine, amino acids, and free radicals in gerbil brain after cerebral ischemia // Mol Chem Neuropathol. — 1995. — 26. - P. 43-52.
6. Hugues A.J., Daniels S.J., Kilford L., Lees A.J. // J Neurol Nerosurg Psychiatry. — 1992; 55 — P. 181—184.
