Особенности профилактики острых гастродуоденальных поражений в терапевтической клинике
Статьи Опубликовано в журнале:«Клинические перспективы гастроэнтерологии, гепатологии»; №3; 2010; стр. 34-38.
А.С. Скотников, А.В. Наумов, А.Л. Верткин
Кафедра клинической фармакологии, фармакотерапии и скорой медицинской помощи ГОУ ВПО Московский государственный медико-стоматологический университет
Цель исследования. Определить эффективность профилактики эрозивно-язвенных поражений слизистой оболочки верхних отделов желудочно-кишечного тракта (ЖКТ) омепразолом (Омез) у пациентов с дестабилизацией соматической патологии.
Материал и методы. В исследование включено 90 пациентов (56 мужчин и 34 женщины) в возрасте от 30 до 65 лет (средний возраст 48,4±4,6 лет), госпитализированных в терапевтические отделения многопрофильного стационара по поводу дестабилизации основной соматической патологии.
1-я группа пациентов в дополнение к основной терапии получали омепразол по 20 мг 2 раза в день. 2-я группа в дополнение к основной терапии получали омепразол в дозе по 20 мг один раз в день. Пациенты 3-й (котрольной) группы получали только основную терапию, ингибиторы протонной помпы не назначали. Оценивали тяжесть и скорость регрессии симптомов диспепсии. В начале и в конце 4-й нед лечения всем пациентам проведена эзофагогастродуоденоскопия.
Результаты. В конце исследования количество эрозий слизистой оболочки желудка уменьшилось на 82, 64 и 50% в 1-й, 2-й и 3-й группах соответственно. Язвы желудка не выявлены в 1-й и 2-й группах, тогда как в 3-й группе их число сократилось на 50%. Количество гастродуоденитов уменьшилось на 79, 67 и 61%; количество эзофагитов на 80, 69 и 59% у пациентов 1-й, 2-й и 3-й групп соответственно.
Выводы. Включение омепразола в комплексную терапию больных с дестабилизацией соматической патологии способствует сокращению сроков регрессии клинических симптомов гастропатии, более быстрой эпителизации дефектов слизистой оболочки ЖКТ, предотвращению рецидивов желудочно-кишечного кровотечения.
Ключевые слова: острые поражения слизистой оболочки ЖКТ, омепразол, соматическая патология.
Prophylaxis of acute gastroduodenal lesions in therapeutic clinic
A.S. Skotnikov, A.V. Naumov, A.L. Vertkin
Aim of investigation. To determine efficacy of prophylaxis of erosive and ulcerative lesions of mucosa of the upper parts of gastro-intestinal tract (GIT) by omeprazole (Omez) in patients with decompensation of somatic diseases.
Methods. Original study included 90 patients in the age of 30 to 65 years (mean age was 48,4±4,6 years, 56 men and 34 women), that were admitted to therapeutic departments of versatile hospital for decompensation of basic somatic diseases.
Patients of the 1-st group in addition to basic treatment received omeprazole 20 mg bid, patients of the 2-nd group in addition to basic treatment received omeprazole dose on 20 mg od, 3-rd (control) group received only basic therapy, no proton pump inhibitors were prescribed.
Severity and rate of regression of dyspeptic complaints were estimated. In the beginning and at the end of the 4-th week of treatment all patients underwent esophagogastroduodenoscopy (EGDS).
Results. At the end of investigation quantity of erosions of mucosa of the stomach decreased in 1-st group by 82%, in the 2-nd - by 64%, in the 3-rd - by 50%. No stomach ulcers were revealed in the 1-st and the 2-nd groups, while in the 3-rd group their number reduced by 50 %. Frequency of gastroduodenitis, according to EGDS data decreased in 1-st group by 79 %, in the 2nd - by 67%, in the 3-rd - by 61%. Frequency of esophagites at EGDS at the end of treatment decreased in 1-st group by 80 %, in the 2-nd - by 69%, in the 3-rd by 59%.
Conclusions. Prescription of omeprazole in complex treatment of patients with relapse of somatic disease promotes decrease of terms of regression of clinical symptoms of gastropathy; faster epithelialisation of gastro-intestinal mucosa defects; to prevention of recurrent gastro-intestinal bleeding.
Key words: acute lesions of gastro-intestinal mucosa, omeprazole, somatic disease.
Cовременные лечение и профилактика сердечно-сосудистых заболеваний (ССЗ) тесно связаны с проблемой эрозивно-язвенных поражений (ЭЯП) слизистой оболочки желудка и двенадцатиперстной кишки (ДПК), которые становятся источником желудочно-кишечных кровотечений (ЖКК), составляющих 11 -44% от всех кровотечений из верхнего отдела желудочно-кишечного тракта [1]. В течение последних 20 лет частота ЖКК составляет около 100 случаев на 100 тыс. населения Европы и не снижается, диссоциируя с выраженным уменьшением заболеваемости пептической язвенной болезнью. По данным Чудакова С.Ю. и Верткина А.Л. (2008), у больных, причиной смерти которых были различные формы ишемической болезни сердца (ИБС), в 21% случаев выявлялись фатальные ЖКК из острых гастродуоденальных эрозий и язв.
В особо плохом положении, как показывают И.В. Маев и соавт., (2007), а также А.Л. Верткин и соавт., (2008), находятся пожилые и больные с осложненными формами ССЗ, у которых ЖКК являются непосредственной причиной смерти в 33-40% случаев. Для сравнения: при кровотечении на фоне пептической язвенной болезни летальность при ЖКК не превышает 10% (Rockall N.A. et al., 1995). Более того, у пожилых больных в 16% случаев смертельные ЖКК не диагностируются при жизни (годовой отчет Московского городского центра патологоанатомических исследований, 2006).
Летальность при ЖКК остается высокой. В крупных городах России в 2004-2005 гг. общая летальность при ЖКК составила 13-17%.
ЭЯП слизистой оболочки желудка и ДПК у критически больных с обострением ИБС в 8-25% случаев приводят к клинически значимому желудочно-кишечному кровотечению [2], летальность при котором достигает, по разным данным, 50-80% [3]. Реальную распространенность острых повреждений гастродуоденальной слизистой оболочки (ОПГС) у больных острым инфарктом миокарда определить практически невозможно, поскольку для этого требуется проведение эндоскопии всем пациентам отделений кардиореанимации.
В 19,7-22,2% летальных исходов диагноз не был установлен при жизни, поскольку больные находились в пожилом возрасте и не имели истории пептической язвенной болезни [4]. Возраст умерших от ЖКК (62-65 лет) также подтверждает роль ССЗ в осложнении течения язвенной болезни.
Патогенез ЭЯП слизистой оболочки желудка и ДПК универсален и почти не зависит от особенностей основного заболевания. Установлено, что ОПГС развивается в результате пептического (кислотного) повреждения слизистой оболочки на фоне глубокой ишемии с угнетением всех механизмов гастропротекции: секреции бикарбоната, муцина, пролиферации эпителия [9].
У части больных, особенно у длительно иммобилизированных, развитию ОПГС могут способствовать и другие факторы агрессии, такие как дуоденогастральный желчный рефлюкс и гастропарез [5]. Тем не менее многие исследователи настаивают на необходимости рассматривать ОПГС как острое, ассоциированное с гиперацидностью повреждение гастродуоденальной слизистой, при котором первичным этиологическим фактором является не хеликобактерный гастрит, как при пептической язве, а тяжелое заболевание [6].
Тяжелое заболевание приводит к гипотонии, ишемии слизистой оболочки желудка и ДПК, которая, в свою очередь, вызывает обратную диффузию Н+, ацидоз, истощение буферных систем, гибель клеток эпителия, приводящие к повреждению целостности слизистой оболочки.
Высокий риск ЖКК также традиционно связывают с длительным приемом антиагрегантов и антикоагулянтов в целях вторичной профилактики ССЗ [7]. Установлено, что частота возникновения ЖКК в 2-3 раза увеличивается при длительном приеме даже малых (50100 мг) доз ацетилсалициловой кислоты (Taylor D.W., Barnet H.J.M. et al., 1999).
Как правило, ОПГС располагаются на малой кривизне, в дне и в антральном отделе желудка. Характер повреждений варьирует от поверхностных эрозий до глубоких язв слизистой оболочки желудка и ДПК, часто множественных и занимающих значительную поверхность слизистой оболочки. В частности, у больных с инфарктом миокарда (ИМ) наиболее часто встречаются острые эрозии и язвы, располагающиеся на малой кривизне и дне желудка.
ЖКК при ОГПС носит характер паренхиматозного, часто развивается на 2-5-е сутки после госпитализации больного в отделение интенсивной терапии и начинается бессимптомно [8].
Таким образом, у пациентов в терапевтической клинике с дестабилизацией хронической соматической патологией имеется высокий риск развития острых повреждений слизистой оболочки желудка и ДПК вне зависимости от других факторов риска.
Представленные выше сведения в определенной степени свидетельствуют о необходимости разработки новых и совершенствования уже известных методов эффективного лечения больных, страдающих сопутствующими заболеваниями сердца и верхних отделов желудочно-кишечного тракта.
С учетом известных терапевтических возможностей ингибиторов протонной помпы (ИПП) в устранении и предотвращении различных симптомов диспепсии, а также в заживлении и предотвращении появления эрозивно-язвенных поражений пищевода, желудка и двенадцатиперстной кишки более широкое использование этих препаратов в комплексном лечении больных, страдающих хроническими соматическими болезнями, позволит открыть новую страницу в терапии больных, страдающих-гастроэнтерологическими и другими соматическими заболеваниями.
Целесообразность применения ИПП в комплексном лечении больных связана со следующими основными особенностями действия этих препаратов:
1) ИПП обладают высокой липофильностью, легко проникают в париетальные клетки слизистой оболочки желудка, где накапливаются и активируются при кислом значении рН;
2) ИПП ингибируют Н+-, К+-АТФазу секреторной мембраны париетальных клеток (протонный насос), прекращая выход ионов водорода в полость желудка и блокируя заключительную стадию секреции соляной кислоты, тем самым снижая уровень базальной, но в основном стимулированной секреции соляной кислоты. После однократного приема одного из ИПП желудочная секреция угнетается в течение первого часа, достигая максимума через 2-3 ч. После лечения способность париетальных клеток слизистой оболочки желудка продуцировать выделение соляной кислоты восстанавливается через 3-4 дня после отмены препарата.
ИПП в комплексном лечении больных ИБС и ИМ с профилактическими целями применяются: для уменьшения вероятности появления кровотечений у больных, которым проводится тромболитическая терапия; предотвращения появления язв желудка и двенадцатиперстной кишки у больных, имевших в анамнезе язвенную болезнь, а также язвы другой этиологии, например, язвы, ассоциированные с приемом нестероидных противовоспалительных препаратов (НПВП), а также предупреждения возможных кровотечений из этих язв; предотвращения появления в желудочно-кишечном тракте эрозий и возникновения кровотечений; устранения клинических симптомов, рассматриваемых в качестве характерных для гастроэзофагеальной рефлюксной болезни (ГЭРБ) и язвенной болезни; в комплексном лечении больных инфарктом миокарда после остановки кровотечений.
Мы исследовали эффективность профилактики эрозивно-язвенных поражений слизистой оболочки ЖКТ омепразолом (Омез) у пациентов с дестабилизацией соматической патологии.
Материал и методы исследования
В исследование были включены 90 пациентов (56 мужчин и 34 женщины) в возрасте от 30 до 65 лет (в среднем 48,4±4,6 лет), госпитализированных в терапевтические отделения многопрофильного стационара по поводу дестабилизации основной соматической патологии.
Критерии включения: мужчины и женщины в возрасте 30-65 лет с симптомами диспепсии, ИБС (стенокардия напряжения, постинфарктный кардиосклероз), артериальной гипертензией, сердечнососудистыми заболеваниями, требующими приема антикоагулянтов и(или) антиагрегантов, хроническим обструктивным бронхитом, болевым синдромом в связи с дегенеративно-дистрофическим поражением костно-суставной системы (дорсопатии, остеоартроз), наличием, как минимум, одного (кроме возраста) фактора риска НПВП-гастропатии (язвенная болезнь в анамнезе, недостаточность кровообращения (НК) I-II стадии по NYHA, выраженный атеросклероз периферических артерий, сахарный диабет). Критериями также являются письменное информированное согласие на участие в исследовании, включающее согласие на двухкратное проведение эзофагогастродуоденоскопии (ЭГДС), способность пациента к адекватному сотрудничеству.
Критерии исключения: нарушения мозгового кровообращения, фебрильная лихорадка, психические заболевания, ожирение 3-й степени, бронхиальная астма и аллергические заболевания, непереносимость компонентов, входящих в состав препарата, необходимость внутрисуставного введения гормонов, НК IIHV стадии, онкологические заболевания, иные состояния, которые, по мнению исследователя, могут помешать успешному выполнению процедур протокола, отказ пациента от сотрудничества.
У 66 пациентов диагностирована артериальная гипертензия, у 46 в анамнезе перенесенный инфаркт миокарда, 35 человек страдали хроническим обструктивным бронхитом, у 23 была мерцательная аритмия, у 24 - сахарный диабет 2 типа (табл. 1).
Таблица 1.
Клиническая характеристика групп
| Заболевание | 1-я (n=30) | 2-я (n=30) | 3-я (n=30) |
| Артериальная гипертензия | 24 | 23 | 19 |
| Постинфарктный кардиосклероз | 15 | 14 | 17 |
| Хронический обструктивный бронхит | 11 | 13 | 11 |
| Мерцательная аритмия | 8 | 6 | 9 |
| Сахарный диабет 2 типа | 9 | 9 | 6 |
Все пациенты 1-й группы в дополнение к основной терапии получали омепразол по 20 мг 2 раза в сутки. Пациенты 2-й группы в дополнение к основной терапии получали омепразол 20 мг один раз в сутки. Пациенты 3-й группы (контрольной) ингибиторы протонной помпы не получали.
Наблюдение за пациентами проводили в течение четырех недель (стационарный и амбулаторный этапы оказания медицинской помощи). В начале и в конце четвертой недели терапии всем пациентам выполняли ЭГДС.
В ходе исследования регистрировали сроки регресса симптомов диспепсии, к которым были отнесены дискомфорт и боли в эпигастрии, тошнота, вздутие живота, рвота, расстройства стула.
Результаты исследования
Исходно интенсивность и тяжесть симптомов поражения ЖКТ среди пациентов трех групп распределилась примерно одинаково. У всех больных имелись тошнота, рвота, вздутие живота, боль и(или) дискомфорт в эпигастрии. Все больные придерживались диеты и нуждались в приеме антацидов.
Сроки регрессии клинических симптомов гастропатии достоверно различались у исследуемых групп пациентов (табл. 2).
Таблица 2.
Сроки регрессии клинических симптомов
| Группа пациентов | Дискомфорт в эпигастрии | Боль в эпигастрии | Вздутие живота | Тошнота | Рвота | Расстройства стула |
| 1-я n=30) | 1,9±0,7 нед | 2,3±0,6 нед | 1,6±0,2 нед | 3,1±0,3 нед | 2,0±0,4 нед | 1,7±0,3 нед |
| 2-я (n=30) | 2,3±0,1 нед | 2,4±0,2 нед | 1,7±0,5 нед | 3,3±0,8 нед | 2,2±0,7 нед | 1,7±0,5 нед |
| 3-я (n=30) | 2,8±0,5 нед* | 2,7±0,3 нед* | 2,0±0,8 нед* | 3,7±0,1 нед* | 2,6±0,4 нед* | 1,9±0,7 нед* |
Наиболее быстрая, вне зависимости от симптома, регрессия наблюдалась у пациентов 1-й группы. Однако сроки регрессии симптомов во 2-й группе также достоверно отличались от контрольной.
С помощью ЭГДС в начале исследования у 47 больных выявлены эрозии желудка, у 14 - язвы желудка, у 68 - гастродуоденит и у 37 - эзофагит (см. рисунок).
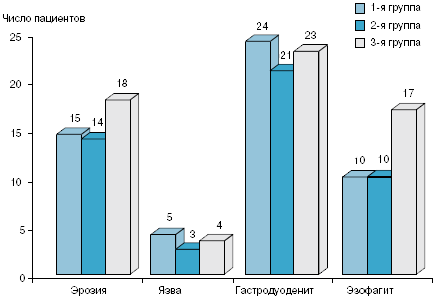
Поражения слизистой оболочки ЖКТ в начале исследования
В конце исследования количество эрозий слизистой оболочки желудка уменьшилось на 80, 64 и 50% в 1-й, 2-й и 3-й группах соответственно. Язвы желудка не были выявлены в 1-й и 2-й группах, тогда как в 3-й группе их количество сократилось на 50%. Количество гастродуоденитов уменьшилось на 79, 67 и 61%, эзофагитов - на 80, 69 и 59% у пациентов 1-й, 2-й и 3-й групп соответственно (табл. 3).
Таблица 3.
Динамика поражения слизистой оболочки желудочно-кишечного тракта, абс. число (%)
| Поражения ЖКТ | 1-я группа (n=30) | 2-я группа (n=30) | 3-я группа (n=30) | |||
| Исходно | Через 4 нед | Исходно | Через 4 нед | Исходно | Через 4 нед | |
| Эрозии желудка | 15 (50)* | 3 (10) | 14 (46,7)* | 5 (16,7) | 18 (60) | 9 (30) |
| Язвы желудка | 5 (16,7) | - | 3 (10)* | - | 4 (13,3) | 2 (6,7) |
| Гастродуоденит | 24 (80)* | 5 (16,7) | 21 (70)* | 7 (23,3) | 23 (76,7) | 9 (30) |
| Эзофагит | 10 (33,3)* | 2 (6,7) | 10 (33,3)* | 2 (6,7) | 17 (56,7)* | 7 (23,3) |
Таким образом, согласно результатам проведенного исследования назначение омепразола в комплексной терапии основного заболевания пациентам с дестабилизацией соматической патологии приводит к сокращению сроков регрессии клинических симптомов гастропатии, более быстрой эпителизации дефектов слизистой оболочки ЖКТ, предотвращению рецидивов желудочно-кишечного кровотечения. При этом омепразол, назначенный в суточной дозе 40 мг, оказывал более существенный терапевтический эффект.
Следовательно, можно рекомендовать применение омепразола по 20 мг 2 раза в сутки всем больным с дестабилизацией соматической патологии в терапевтической клинике, для лечения ЭЯП и предупреждения новых случаев стресс-повреждений слизистой оболочки гастродуоденальной зоны.
Список литературы
1. Васильев Ю.В. Боль за грудиной (дифференциальная диагностика, лечение больных) // Consilium Medicum. - 2002. - № 3. - С. 3-5.
2. Гиляровский С.Р. Современные тенденции в лечении сердечно-сосудистых заболеваний, связанных с атеросклерозом: эффективность интенсивных режимов применения статинов // Сердце. - 2005. - Т. 4, № 2. - С. 3-6.
3. Грацианский Н.А. Острый коронарный синдром без подъемов сегмента ST на ЭКГ; использование низкомолекулярного гепарина далтепарина // Трудный пациент. - 2003. - № 4. - С. 19-24.
4. Кириченко А.А., Панчук Л.Н. Влияние ингаляционной нормы изосорбида динитрата на качество жизни пациентов со стабильной стенокардией // Кардио-васкулярная терапия и профилактика. - 2005. - № 3. - С. 72-76.
5. Лазебник Л.Б., Васильев Ю.В, Григорьев П.Я. и др. Терапия кислотозависимых заболеваний. Первое Московское соглашение, 5 февр. 2003 г. // Эксперимент. и клинич. гастроэнтерология. - 2003. -N 4. - С. 3-18.
6. Лилли А. Ишемическая болезнь сердца. Общая врачебная практика по Джону Нобелю. - М., 2005. - С. 539-561.
7. Al-Mallah M. еt al. Predictors and outcomes associated with gastrointestinal bleeding in patients with acute coronary syndromes // J. Thromb. Thrombolysis. - 2007. -N 23(1). - P. 51-55.
8. Pimentel M, Roberts D.E, Bernstein C.N. et al. Clinically significant gastrointestinal bleeding in critically ill patients in an era of prophylaxis //Am. J. Gastroenterol. - 2000. - Oct., N 95(10). - P. 2801-2806.
9. Spirt M.J. Stress-related mucosal disease: risk factors and prophylactic therapy // Clin Ther. - 2004. - Feb., N 26(2). - P. 197213.
