Хронический эндометрит и тазовая боль
Статьи Мальцева Л.И., Смолина Г.Р., Юпатов Е.Ю.ГБОУ ДПО «Казанская государственная медицинская академия Минздравсоцразвития России»
Chronic Endometritis And Pelvic Pain
Maltseva L.I., Smolina G.R., Yupatov E.J.
Kazan State Medical Academy
The resume: We examined the character of blood flow in the spiral and uterine arteries in 140 women of reproductive age with chronic endometritis. The examination was made with impulse ultrasound dopplermetry. A typical condition for patients was dilatation arcuate veins, set at 80% of the women, accompanied by pain in the lower abdomen varying severity. Combined extension of arcuate veins and veins parametrium was observed in 15% of patients. In addition to chronic pelvic pain have been observed dyspareunia and dysmenorrhea. Every third patient along with the dilatation veins increased resistance index in the uterine and spiral arteries was found. For impaired blood flow correction complex treatment with venotonics Flebodia 600, having a pronounced angioprotective effect. After course of 3-6 months of treatment we observed normalization of venous and arterial blood flow of the uterus. The therapy with Flebodia 600 was much more effective than conventional treatment without this drug.
Key words: chronic endometritis, pelvic pain, a venous blood flow, Flebodia 600.
Хронический эндометрит как отдельная нозологическая форма был впервые выделен в Международной статистической классификации болезней, травм и причин смерти IX пересмотра в 1975 г. Этому событию предшествовала почти полувековая дискуссия о возможности существования, с точки зрения классической патологии, хронического воспаления в ткани, подвергающейся циклической трансформации с ежемесячной десквамацией функционального слоя. Работы Б.И. Железнова (1977) [1] положили конец научным спорам, так как было доказано, что в воспалительный процесс вовлекается не только функциональный, но и базальный слой эндометрия. При этом было показано, что морфологические изменения при хроническом воспалительном процессе в эндометрии аналогичны изменениям при хроническом воспалении других органов и тканей.
Частота этой патологии остается высокой, варьируя от 0,2 до 66%, и составляет в среднем 14%. По-видимому, столь значительный разброс данных вызван применением различных критериев диагностики хронического эндометрита [2,4]. Заболевание преимущественно развивается у женщин репродуктивного возраста. Максимальная частота хронического эндометрита (88,2%) приходится на возрастную группу 21-45 лет, т.е. на возрастной интервал, наиболее важный в реализации репродуктивной функции. Совершенно очевидна тенденция к росту частоты ХЭ, что может быть связано с расширенным применением внутриматочных контрацептивов, медицинскими абортами, различными внутриматочными манипуляциями, эволюцией микробного фактора - увеличение частоты внутриклеточной микрофлоры и вируснобактериальных ассоциаций в качестве возбудителей эндометрита. Кроме того, длительная антигенная стимуляция иммунокомпетентной системы приводит к ее функциональной перегрузке, истощению и развитию аутоиммунных реакций, вызывающих дополнительное повреждение ткани. Таким образом, патологический круг замыкается и хронический воспалительный процесс приобретает волнообразно-прогрессирующий характер [5].
Хронический эндометрит приводит к нарушению менструальной функции, снижению фертильности женщин, нередко является причиной осложнений беременности, родов, послеродового периода, патологии развития плода и новорожденного, при этом эффективность лечения ХЭ не превышает 58-67%.
Клиническая картина хронического эндометрита в значительной степени отражает глубину структурных и функциональных изменений в эндометрии и зависит от этиологического фактора, длительности заболевания и наличия сопутствующей патологии матки. Основной особенностью клинических проявлений хронического эндометрита в настоящее время является нарушение репродуктивной функции - бесплодия, невынашивания беременности. Нередко наблюдаются маточные кровотечения циклического характера, перименструальные кровяные выделения и хроническая тазовая боль. Причиной тазовых болей могут быть ухудшение микроциркуляции в матке на фоне венозного застоя, нарушение трофических процессов в органах малого таза, изменения функционального состояния центральной нервной системы и вегетативно-сегментарные расстройства.
Целью нашего исследования явилась оценка артериального и венозного кровотока матки у женщин с хроническим эндометритом вне обострения, как причины тазовой боли.
Материалы и методы исследования. Под наблюдением находились 140 пациенток репродуктивного возраста (24-34 года) и 20 здоровых женщин для ультразвукового контроля артерий и вен матки. Критериями включения в исследование являлись: подтвержденный диагноз хронического эндометрита, репродуктивный возраст, наличие нарушений репродуктивной функции. Критерии исключения - беременность, онкологические заболевания, эндометриоз, миома матки, опухоли яичников, аномалии развития матки.
Обследование больных, наряду с общепринятыми исследованиями, включало культуральные, гистологические и иммуногистохимические методики, а также ПЦР-диагностику биоптата эндометрия, полученного на 8-10-й день цикла. Для морфологического анализа использовали серийные парафиновые срезы, окрашенные гематоксилином и эозином. Иммуногистохимическое (ИГХ) исследование ткани эндометрия проводили с использованием моноклональных антител к лизоциму, макрофагам CD 68. (Novocastra Lab. Ltd ). Результаты ИГХ реакций оценивали количественным методом, подсчетом в полях зрения при увеличении 1 х400 позитивных клеток. Особое внимание уделяли диагностике хронического эндометрита и определению характера воспаления по методу Е.А. Михниной и соавт. [3]. Согласно методике, в эндометрии иммуногистохимически оценивались лимфоциты, экспрессирующие маркеры естественных киллерных клеток CD 56+, CD 16+ и лимфоциты, экспрессирующие маркер активации HLA-DR+II класса, участвующего в распознавании антигена. По предлагаемому способу, количество клеток с CD 56+, CD 16+, HLA— DR(II)+ от 0 до 10 в поле зрения характерно для эдоровых, при CD 56+ выше 10, и CD 16+, hLa—DR(II)+ от 0 до 10 в поле зрения - диагностируют аутоиммунный хронический эндометрит. При количестве клеток, экспрессирующих CD 16+ и HLA-DR(II)+ выше 10, и CD 56+ от 0 до 10 в поле зрения - хронический эндометрит с обострением или острый эндометрит. Для визуализации лимфоцитов применялись моноклональные антитела и полимерная система детекции EnVision компании DAKO. Подсчет клеток, экспрессирующих исследуемый маркер, осуществлялся в 10 полях зрения при большом увеличении (1х400), высчитывалось среднее значение.
Всем больным проводили интравагинальное ультразвуковое исследование малого таза на сканере Medison «Accuvix V-10» включая цветное допплеровское картирование (ЦДК) и импульсную допплерометрию кровотока в маточных и спиральных артериях с определением индекса резистентности (IR) и систолодиастолического отношения (CDO).
Результаты исследования и их обсуждение
В ходе работы проанализированы особенности нарушений репродуктивной функции у обследованных больных, осложнения и исходы предыдущих беременностей. Полученные данные показали, что 80% (112) женщин страдали бесплодием, чаще вторичным. Невынашивание беременности в анамнезе имели 70% (98) женщин (в основном отмечена потеря беременности в I триместре), внематочную беременность - 3,5% (5), 30% (42) перенесли медицинский аборт, в т.ч. медикаментозный. Среди клинических проявлений заболевания на момент обследования преобладали перименструальные мажущие кровяные выделения, бели. Хроническую тазовую боль как основной симптом имели 20% (28) женщин, остальных беспокоили непостоянные, но повторяющиеся болевые ощущения в нижних отделах живота, не связанные с менструацией, или дисменорея.
В диагностике хронического эндометрита большое значение имело эхографическое исследование. Различные ультразвуковые признаки хронического эндометрита наблюдались у всех женщин: расширение полости матки - у 25% (35), неоднородная эхоструктура эндометрия - у 43% (60), асимметрия стенок эндометрия - у 18% (25), гиперэхогенные включения в базальном слое эндометрия - у 17% (24) пациенток. Культуральный анализ биоптатов эндометрия показал различную микробную и вирусную флору у 80% (112) женщин. Абсолютно преобладали представители ИППП: хламидии - у 20% (22), микоуреаплазмы - у 45% (50), вирус герпеса - у 24% (27), грибы рода кандида - у 11,2% (12) пациенток. Неспецифическая условно-патогенная микрофлора (анаэробные лактобациллы, бактероиды, анаэробные грамположительные кокки) были выделены у 17% (20), Campylobacter fetus - у 2,2% (2) женщин. Микробные ассоциации наблюдались в 68% случаев.
Морфологическое исследование подтверждало хронический эндометрит у большинства больных (70%). При окраске гематоксилином-эозином отмечались воспалительные инфильтраты из круглоклеточных лимфоидных элементов, местами формирующими фолликулоподобные структуры в сочетании с участками очагового фиброза стромы и склеротических изменений стенок спиральных артерий. Воспалительные элементы выявлялись как в функциональном, так и базальном слое эндометрия. У меньшей части женщин ярких морфологических картин не было, но иммуногистохимический анализ подтверждал воспалительные изменения в эндометрии.
При иммуногистохимическом исследовании эндометрия в большинстве случаев наблюдаласъ яркая «хаотичная» реакция на лизоцим в свободных нейтрофилах, базальных и парабазальных клетках желез функционального слоя, апикальной части желез и диффузно среди лейкоцитов стромы с преобладанием в воспалительных инфильтратах и даже в просвете желез (см. рис 1), что подтверждает присутствие инфекции в эндометрии. При отсутствии микрофлоры реакция на лизоцим была менее яркой и менее «хаотичной», фермент обнаруживался в клетках желез функционального слоя, свободных нейтрофилах. Присутствие микробного агента подтверждалось активностью макрофагов CD 68+, до 40-50 в поле зрения. Они располагались на разных уровнях, некоторые клетки встречались в базальном слое эндометрия. Особенно большие скопления макрофагов находились в воспалительных инфильтратах вокруг желез и формирующихся спиральных артерий.
Иммуногистохимическое исследование по методике Е.А. Михниной с соавт. [3], выполненное у 40 женщин, подтвердило наличие хронического эндометрита, у 8 (20%) из них был диагностирован аутоиммунный эндометрит (количество клеток CD 56 колебалось от 25 до 60 в поле зрения).
У каждой третьей больной выявлены допплерометрические признаки нарушения кровотока в маточных и спиральных артериях. Индекс резистентности в этих сосудах соответственно в 1,3 и 1,4 раза превышал показатели здоровых (см. табл. 1). Значения индексов резистентности и систоло-диастолического соотношения в маточной артерии справа и слева были равноценными.
Таблица 1.
Показатели кровотока в маточной и спиральных артериях у женщин с хроническим эндометритом.
| Артерии | IR y больных n=120 | IR у здоровых женщин | CDO у больных n=120 | CDO у здоровых женщин |
| Маточная артерия | 1,09 ± 0,02* | 0,7 ± 0,05 | 3,9 ± 0,03* | 3,0± 0,04 |
| Спиральные артерии | 0.69 ± 0,02* | 0.5 ± 0,05 | 2,9 ± 0,04* | 2,37 ± 0,04 |
Оценка венозного кровотока показала, что типичным состоянием для больных хроническим эндометритом является расширение аркуатных вен матки, которое было выявлено у 80% (112) женщин. Диаметр расширенных вен составлял 4-6 мм (у здоровых - 1-2 мм). Наряду с другими симптомами хронического эндометрита у большинства больных этот признак сопутствовал ощущению тяжести и непостоянным болям в нижних отделах живота, иногда болезненным половым контактам.
Сочетание расширения аркуатных вен и вен параметрия было установлено у 15% (21) больных, имевших хроническую тазовую боль основной жалобой. Степень расширения вен параметрия колебалась от 5 до10 мм (у здоровых - 3-4 мм). Помимо хронической тазовой боли эти женщины всегда отмечали болезненные менструации и диспареунию. Аналогичные симптомы имели 7 пациенток с расширением только вен параметрия (6-10 мм). Изолированного или сочетанного расширения яичниковых вен у больных хроническим эндометритом не было отмечено нами ни в одном случае. Типичные ультразвуковые картины этих нарушений представлены на рисунках 1-4.
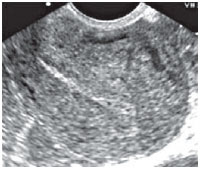
Рисунок 1. Варикозное расширение вен миометрия до 4 мм.
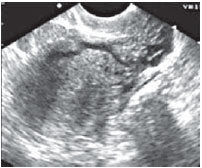
Рисунок 2. Варикозное расширение вен миометрия до 6 мм и параметрия - до 8 мм.
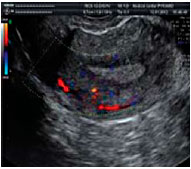
Рисунок 3. Цветное допплеровское картирование расширенных маточных вен.
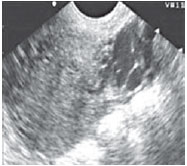
Рисунок 4. Варикозное расширение вен параметрия до 10 мм.
Важно отметить, что расширение аркуатных вен матки коррелировало с обнаружением инфекта в эндометрии(r=0,62, р<0,01), тогда как варикоз вен параметрия - с длительностью течения процесса (r=0,56, р<0,05). Установлена прямая связь между повышением индекса резистентности спиральных артерий и расширением аркуатных вен (r=0,68, p<0,001).
Всем больным была проведена комплексная терапия хронического эндометрита, 120 женщинам в комплекс лечения был включен венотоник - Флебодиа-600 (Франция), 20 пациенток (группа сравнения) его не получали. При выраженном болевом синдроме препарат применяли по 1 таблетке 2 раза в день до значительного уменьшения или исчезновения болевого синдрома, а затем продолжали лечение по 1 таблетке в день до 3-6 мес. Действующим веществом препарата является высокоочищенный диосмин, обладающий выраженным ангиопротективным эффектом за счет сильного венотонизирующего эффекта (снижает растяжимость вен, повышает их тонус, уменьшает венозный застой), улучшения лимфатического дренажа (повышает тонус и частоту сокращения лимфатических капилляров, увеличивает их функциональную плотность, снижает лимфатическое давление), улучшения микроциркуляции (повышает резистентность капилляров, уменьшает их проницаемость). Препарат обладает противовоспалительным действием, блокирует выработку свободных радикалов, синтез простагландинов и тромбоксана. Высокоочищенный диосмин имеет высокую тропность к сосудам, хорошую переносимость, а также дозозависимый эффект, что выгодно отличает его от других венотоников.
Результаты лечения показали, что через 1 мес. лечения уменьшились или исчезли болевые ощущения у всех женщин, предъявлявших жалобы на боли и получавших в комплексе лечения Флебодиа 600. Дисменорея прекратилась у 50% (60) больных, перименструальные кровянистые выделения - у 85% (102) пациенток. У женщин из группы сравнения изменений в болевых ощущениях не произошло. Динамика эхографической картины демонстрировала снижение частоты и степени выраженности присущих ХЭ признаков: расширение полости матки в основной группе после лечения не было установлено ни в одном случае, неоднородная эхоструктура эндометрия сохранилась у 16% (19), асимметрия стенок - у 11% (2) больных. Среди женщин из группы сравнения неоднородная структура эндометрия наблюдалась у 28% (5), гиперэхогенные включения - у 15% (3), ассиметрия стенок матки - у 14% (3).
В процессе лечения снизились, по сравнению с исходными данными, средние значения величин углонезависимых индексов кривых скоростей кровотока в маточных и спиральных артериях у подавляющего большинства женщин, что свидетельствовало о восстановлении кровотока в матке. Положительные изменения кровотока в маточных и спиральных артериях представлены в таблице 2 и на рисунке 5.
Таблица 2.
Показатели кровотока (М+м) в маточной и спиральных артериях у женщин с хроническим эндометритом до и после лечения с применением препарата Флебодиа 600.
| Артерии | IR до лечения, п=120 | IR после лечения c применением Флебодиа, n=120 | IR без применения венотоника, n=20 | CDO до лечения, n=120 | CDO после лечения c применением флебодиа, n=120 | CDO без применения венотоника, n=20 |
| Маточная артерия | 1,09±0,02 | 0,7±0,02* | 0,97±0,02^ | 3,9±0,03 | 3,0±0,02* | 3,7±0,02^ |
| Спиральные артерии | 0,69±0,02 | 0,5±0,02* | 0,63±0,02^ | 2,9±0,04 | 2,3±0,02* | 2,8±0,02^ |
^разница достоверна (р<0,05) по сравнению с результатами после применения Флебодиа 600.
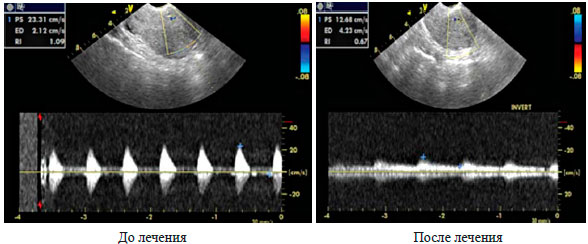
Рисунок 5. Допплерометрия маточной артерии у пациентки с хроническим эндометритом до и после комплексного лечения с включением препарата Флебодиа 600.
Позитивные результаты были получены и при оценке венозного кровотока. Через 1 месяц лечения диаметр аркуатных вен уменьшился на 1-2 мм у 50% (60) больных, вен параметрия - на 2-3 мм у 20 из 28 женщин (71,4%). Нормализация состояния аркуатных вен произошла у большинства женщин (92,40%) через 3 месяца лечения, вен параметрия - через 5-6 месяцев. У женщин, не получавших венотоник, состояние аркуатных вен улучшилось лишь в 21% случаев, диаметр вен параметрия в процессе лечения не изменился. На фоне лечения по мере восстановления кровотока матки произошла санация эндометрия: у 96,9% женщин эндометрий оказался стерильным, лишь у 3 (3,1%) сохранилась персистенция уреаплазм. В группе больных, не получавших венотоник, инфицирование эндометрия условно-патогенной и патогенной микрофлорой сохранилась у 13 из 16 женщин, несмотря на использование антибактериальных и противовирусных средств. Доказательством успешной терапии женщин основной группы явились результаты иммуногистохимического анализа: в строме эндометрия выявлялись единичные макрофаги, лежащие диффузно среди клеток стромы, реакция на лизоцим после лечения стала менее интенсивной. Лейкоциты, позитивные к лизоциму, выявлялись вокруг желез и только в функциональном слое эндометрия. После проведенного курса комплексной терапии с препаратом Флебодиа 600 признаков хронического аутоиммунного эндометрита также обнаружено не было, количество CD56 не превышало 5-7 клеток в поле зрения.
Иммуногистохимическое исследование эндометрия у 20 женщин группы сравнения показало, что в строме эндометрия сохранялись немногочисленные воспалительные инфильтраты из круглоклеточных лимфоидных элементов, формирующих фолликулоподобные структуры в виде скоплений практически у всех больных. Макрофаги CD68 по 20-30 клеток располагались на разных уровнях, большое их скопление отмечалось в воспалительных инфильтратах. У 10 женщин определялось повышение количества CD16, что свидетельствовало о хроническом эндометрите, у шести - сохранились признаки хронического воспаления с аутоиммунным компонентом и лишь у четырех - данных за эндометрит обнаружено не было.
Таким образом, проведенное исследование показало, что хронический эндометрит вне обострения сопровождается значительными нарушениями как артериального, так и венозного кровотока матки. Венозный застой приводит, вероятно, к развитию тканевой гипоксии, затрудняя репаративные процессы в эндометрии. Включение в комплекс лечения венотоника Флебодиа 600 нормализует состояние вен матки и способствует восстановлению артериального кровотока, что создает условия для успешного лечения больных хроническим эндометритом. Патогенетическая обоснованность, хорошая переносимость и эффективность препарата позволяют расширять его использование при лечении воспалительных заболеваний органов малого таза у женщин.
ЛИТЕРАТУРА:
1. Железнов Б.И. Структурные изменения слизистой оболочки матки и функция яичников при хроническом эндометрите. Акуш. и гин. 1977; 4: 3-7.
2. Краснопольский В.И., Серова О.Ф, Титченко Л.И. Лечение хронического эндометрита в прегравидарной подготовке женщин с невынашиванием беременности. М. 2007.
3. Михнина Е.А., Эллиниди В.Н., Давыдова Н.И. [и др.]. Russian Journal of Immunology. 2005; 9 (2): 205p.
4. Сметник В.П., Тумилович Л.Г. Неоперативная гинекология. 3-е изд. М.: МИА. 2005.
5. Сухих Г.Т., Шуршалина А.В. Хронический эндометрит. М.: ГЭОТАР-Медиа. 2010; 64 с.
Комментарии
ПРАКТИКА ПЕДИАТРА
