Сравнительное испытание полусинтетического ТАКСОЛА (паклитаксел) для инъекций в сочетании с доксорубицином и схемы FAC в рамках Фазы III в качестве терапии первой линии у больных с метастатической формой РМЖ
СтатьиЯцек Яссем
Комментарии:
Люка Джианни, доктор медицины
Габриель Хортобади, доктор медицины
Сергей Тюляндин, доктор медицинских наук
Введение
Роль полусинтетического ТАКСОЛА (паклитаксел) для инъекций в лечении рака молочной железы (РМЖ) продолжает расти. Недавние данные показывают, что ТАКСОЛ может обеспечивать более высокую выживаемость больных как при адъювантном лечении, так и при лечении метастатической формы заболевания [1-4]. При адъювантной терапии проведение четырех курсов ТАКСОЛА после четырех курсов доксорубицина и циклофосфамида (АС) достоверно связано с увеличением продолжительности периода без признаков заболевания (отношение риска 0,78 [95%-ый доверительный интервал (ДИ) 0,67-0,91]; Р=0,0022) и общим выживанием (отношение риска 0,74 [95% ДИ 0,60-0,92]; Р=0,0065) при сроке наблюдения 30,1 месяца [1]. Данные испытания по фазе III на больных с метастатической формой заболевания, в котором проводилось сравнение ТАКСОЛА в форме монотерапии со схемой CMFP (циклофосфамид, метотрексат, 5-фторурацил и преднизолон) в качестве терапии первой линии, указывают на лучшую выживаемость больных в группе, получавшей ТАКСОЛ. Среднее выживание (медиана) в группе больных, получавших ТАКСОЛ, составляло 17,3 месяца по сравнению с 13,9 месяцами для больных, получавших схему CMFP (Р=0,025) [2].
В недавно проведенном рандомизированном испытании в рамках фазы III проводилось сравнение комбинированного лечения по схеме доксорубицин+ ТАКСОЛ (АТ) со схемой FAC (5-фторурацил, доксорубицин и циклофосфамид) в качестве терапии первой линии для женщин с метастазирующей формой РМЖ.[3-6]. Результаты этого испытания говорят о преимуществе схемы АТ как в отношении среднего срока (медиана) до начала прогрессии заболевания, так и в отношении общей выживаемости больных [4]. Среднее время (медиана) до начала прогрессии заболевания составляло 8,3 месяца на схеме АТ и 6,2 месяца на схеме FAC (Р=0,034) [4] при общей выживаемости 23 месяца для АТ и 18,3 месяца для FAC (Р=0,006) [4]. В настоящей публикации рассматриваются детали этого исследования и обсуждается потенциальная роль данной формы лечения при метастазирующей форме РМЖ.
История вопроса
Метастазирующая форма РМЖ обычно считается неизлечимой. Поэтому цель лечения, как правило, заключается в том, чтобы обеспечить больной наилучшее возможное качество жизни [7]. Такие схемы лечения, как CMF (циклофосфамид, метотрексат и 5-фторурацил) или FAC дают от 60 до 80% объективных ремиссий и обеспечивают значительное облегчение симптоматики для многих больных [8]. Хотя качество жизни представляется очень важным показателем эффективности лечения, в идеальном случае оно должно гармонично сочетать меры, направленные на улучшение качества жизни и на увеличение количества (т.е. продолжительности) жизни, следовательно, нужно учитывать такие показатели, как время до начала прогрессии опухоли и общий процент выживания [9].
Проведенные в последнее время мета-анализы указывают, что включение в схему лечения антрациклина представляется важным как с точки зрения достижения ремиссии, так и с точки зрения повышения выживаемости у больных с распространенной формой РМЖ. A’Hern и соавт.[10] провели оценку роли доксорубицина в схемах лечения типа Купера (схемы, включающие все или некоторые из следующих компонентов: циклофосфамид, метотрексат, 5-фторурацил, винкристин и преднизолон). Добавление доксорубицина значительно повышает шансы больной на ремиссию (отношение вероятности 0,56 [95% ДИ 0,43-0,73]; Р<0,001) и связано с продлением действия лечения (отношение риска 0,69 [95% ДИ 0,59-0,81]; Р<0,001), а также с увеличением общего срока выживания (отношение риска 0,78 [95% ДИ 0,67-0,90]; Р<0,001). При включении в лечебные схемы доксорубицина продолжительность периода, когда лечение было эффективным, увеличивалась от 5 до 7 месяцев, а средняя выживаемость (медиана) возрастала от 14 до 18 месяцев [10]. Аналогичным образом Fossati и соавт.[11] также обнаружили, что включение антрациклина в схему лечения заметно улучшало процент ремиссии (отношение вероятности 1,30 [95% ДИ 1,16-1,46]) по сравнению со схемами без антрациклина. Однако преимущества схемы, содержащей доксорубицин, следует сопоставить с возможно большей токсичностью такой комбинации [10].
Комбинация полусинтетического ТАКСОЛА (паклитаксел) для инъекций и доксорубицина в качестве терапии первой линии метастатической формы РМЖ представляется логическим выбором, основанным на знании механизма действия каждого агента и неполной перекрестной устойчивости между ними в условиях клинического применения. Общий процент ремиссии для этой комбинации составлял от 47 до 94%. Однако, предметом озабоченности исследователей стало повышение частоты развития застойной сердечной недостаточности, отмеченное в двух испытаниях [12]. Известно, что вероятной причиной повышенной кардиотоксичности может быть влияние ТАКСОЛА на метаболизм доксорубицина [13]. В настоящее время существуют ясные представления о природе фармакокинетического взаимодействия ТАКСОЛА и доксорубицина, а анализ клинических данных позволил выработать рекомендации в отношении безопасного использования этих двух агентов [14,15].
Gianni и соавт.[14] сообщили, что полусинтетический ТАКСОЛ (паклитаксел) для инъекций может оказывать воздействие на метаболизм и выделение доксорубицина и доксорубицинола (основного метаболита доксорубицина), когда оба препарата присутствуют в высоких концентрациях, что и происходит в условиях краткосрочных вливаний ТАКСОЛА непосредственно после болюсного введения доксорубицина; при этом экспозиция доксорубицину увеличивается приблизительно на 30% [8]. Следует отметить, что при 24-часовом интервале между введением доксорубицина и ТАКСОЛА такого повышения экспозиции доксорубицину не наблюдалось [14-15].
В связи с опасениями по поводу кардиотоксичности комбинации ТАКСОЛ+ доксорубицин было проведено исследование характера сердечной деятельности у более чем 900 женщин с распространенной формой РМЖ, включенных в 10 испытаний по применению ТАКСОЛА и доксорубицина [15]. В результате анализа полученных данных был сделан вывод, что ТАКСОЛ и доксорубицин можно безопасно применять вплоть до кумулятивной дозы доксорубицина 340-380 мг/м2, при таких дозах риск кардиотоксичности был не выше, чем при монотерапии доксорубицином. Однако если кумулятивная доза доксорубицина превышает 380 мг/м2, риск кардиотоксичности резко возрастает [9].
В связи с фармакокинетическими взаимодействиями между доксорубицином и ТАКСОЛОМ при их совместном применении, в нескольких клинических испытаниях по оценке ТАКСОЛА (путем 3-часового вливания) и болюсного введения доксорубицина интервал между введениями этих препаратов составлял не менее 4 часов. Идея этого подхода заключалась в том, что если вливание ТАКСОЛА начинается уже после завершения фазы выделения доксорубицина (4-часовой период считается достаточным), то фармакокинетическое взаимодействие между ТАКСОЛОМ и доксорубицином не должно играть такую значительную роль в плане токсичности [9].
Amadori и соавт. провели исследования, в рамках которых они ввели определенный временной интервал между применением доксорубицина и полусинтетического ТАКСОЛА (паклитаксел) для инъекций. На момент планирования этого испытания последовательность введения препаратов (сначала доксорубицин, затем ТАКСОЛ) была основана на результатах доклинических испытаний, указывавших на возможность синергизма или аддитивного эффекта. В исследовании участвовали женщины с распространенной формой РМЖ, исследование выполнялось в две фазы. В Фазе I доксорубицин (50 мг/м2) вводился путем струйной инъекции, после чего через 16 часов проводилось 3-часовое вливание ТАКСОЛА в дозах, варьировавших от 130 до 250 мг/м2. Хотя максимально переносимая доза комбинации не была достигнута, исследователи предпочли перейти к Фазе II. Была использована следующая схема: введение доксорубицина в дозе 50 мг/м2, и через 16 часов введение ТАКСОЛА в дозе 220 мг/м2. Общий процент ремиссий для 32 больных, участвовавших в обеих фазах испытания, составил 78%, а полная ремиссия наблюдалась в 21% случаев. Среднее (медиана) время до начала прогрессии заболевания составляло 9 месяцев. Для 22 из 32 участвовавших больных средняя (медиана) кумулятивная доза доксорубицина составила 400 мг/м2. Отметим, что ни у одной больной не появилось клинических признаков или симптомов кардиотоксичности, и исследователи предполагают, что это могло быть связано с 16-часовым интервалом между введениями двух препаратов [16].
В настоящее время имеется обширная информация о применении ТАКСОЛА и доксорубицина при распространенном РМЖ, исследования продолжаются с целью дальнейшего изучения потенциала этой весьма активной комбинации.
Сравнительное испытание полусинтетического ТАКСОЛА (паклитаксел) для инъекций в сочетании с доксорубицином и схемы FAC в рамках Фазы III в качестве терапии первой линии у больных с метастатической формой рака молочной железы
Схема испытания
Основой для сравнительного испытания по фазе III схемы АТ и схемы FAC у женщин с метастатической формой РМЖ стало исследование Amadori и соавт. [9]. Больных статистически случайным образом распределяли в группы, одна группа получала лечение по схеме АТ (доксорубицин 50 мг/м2 в первый день, ТАКСОЛ в дозе 220 мг/м2 на второй день), вторая группа - по схеме FAC (5-фторурацил 500 мг/м2, доксорубицин 50 мг/м2, циклофосфамид 500 мг/м2); всего восемь курсов с интервалом в три недели. Основная задача исследования заключалась в определении времени до начала прогрессии заболевания, вторая задача состояла в том, чтобы оценить такие показатели эффективности лечения, как процент ремиссий, общая выживаемость, безопасность и качество жизни. Согласно проведенным расчетам, для выявления 50%-ного увеличения среднего (медиана) времени до начала прогрессии заболевания (для контрольной группы 8 месяцев) при предсказательной мощности, равной 80%, было необходимо иметь данные по 260 больным, пригодным для проведения оценки, и 192 соответствующих события [4].
Из испытания были исключены больные, ранее получавшие химиотерапию по поводу метастатической формы заболевания. В испытании могли участвовать больные, получавшие адъювантную химиотерапию по крайней мере за 6 месяцев до включения в группу; однако к участию в испытании не допускались больные, ранее получавшие антрациклины или таксаны. Больные, ранее получавшие гормонотерапию или лучевую терапию, также могли участвовать в испытании. Необходимым условием для участия в испытании было наличие опухоли, которую можно объективно оценить в одном или двух измерениях, функциональный статус по ECOG от 0 до 2 и адекватные функции кроветворения, почек, печени и сердца [4].
Исследование проводились как рандомизированное многоцентровое испытание по фазе III в 29 центрах девяти стран Центральной и Восточной Европы, а также в Израиле. Больные подвергались стратификации в зависимости от предшествующей адъювантной химиотерапии, пораженности костной ткани и центра, где проводилось лечение [4].
Контингент больных
Всего в испытание было включено 267 больных; оценку ремиссии можно было провести у 259 больных. Характеристики больных были хорошо сбалансированы в отношении возраста, функционального статуса, распространения опухолевого процесса и основной локализации заболевания (Таблица 1).
Таблица 1. Характеристики больных [4-5]
| Характеристики | АТ (n=134) |
FAC (n=133) |
| Средний возраст (медиана) (интервал) | 50 (33—70) | 50 (24—74) |
|
Функциональный статус по ECOG (%) 0 |
55 |
47 |
|
Локализация метастазов (%) Легкие |
38 |
42 |
|
Преимущественная локализация заболевания (%) Висцеральная |
64 |
68 |
| АТ=доксорубицин, полусинтетический ТАКСОЛ (паклитаксел) для инъекций; FAC=5-фторурацил, доксорубицин, циклофосфамид. ECOG=Eastern Cooperative Oncology Group (Восточная кооперативная онкологическая группа. |
||
Объем ранее проводившейся терапии также был хорошо сбалансирован для обеих групп испытания (Таблица 2) [4-5].
Таблица 2. Ранее проводившееся лечение [4]
| Лечение | Процент больных | |
| АТ (n=134) |
FAC (n=133) |
|
| Хирургическое лечение | 67 | 70 |
| Гормонотерапия | 34 | 37 |
| Лучевая терапия | 44 | 43 |
| Адъювантная химиотерапия | 44 | 46 |
| Лечения не проводилось | 28 | 26 |
| АТ=доксорубицин, ТАКСОЛ; FAC=5-фторурацил, доксорубицин, циклофосфамид | ||
Лечение
Всего 131 больной проводилось лечение по схеме АТ и 133 больным лечение по схеме FAC. Большинство больных полностью получило восемь запланированных курсов лечения. Для схемы АТ был выполнен 871 курс лечения со средним количеством (медиана) восемь курсов на больного (интервал 1-8). Для схемы FAC было выполнено 853 курса лечения, с таким же, как и при схеме АТ, средним количеством курсов на больного (медиана 8, интервал 1-8) [4].
Ремиссии и выживание
Оценку ремиссий можно было провести у 128 больных в группе АТ и у 131 больной в группе FAC. Все случаи ремиссии рассматривались центральной комиссией. Общий процент ремиссий составлял 68% для группы АТ, что было значительно больше, чем общий процент ремиссий для группы FAC (55%) (Р=0,032). Процент полных ремиссий также был более высоким в группе АТ (19% и 8%, соответственно; Таблица 3) [4].
Таблица 3. Проценты ремиссий [4]
| Результат | Число оцениваемых больных (%) | |
| АТ (n=128) | FAC (n=131) | |
| ПР | 24 (19) | 11 (8) |
| ЧР | 63 (49) | 61 (47) |
| СЗ | 34 (27) | 45 (34) |
| Прогрессия заболевания | 6 (5) | 14 (11) |
| Смерть в ранние сроки, токсичность | 1* (1) | 0 (0) |
| АТ=доксорубицин, полусинтетический ТАКСОЛ (паклитаксел) для инъекций; FAC=5-фторурацил, доксорубицин, циклофосфамид. ПР=полная ремиссия; ЧР=частичная ремиссия; СЗ=стабилизация заболевания *Больная погибла от инфаркта миокарда+септический шок. |
||
Среднее время (медиана) до начала прогрессии заболевания и общая выживаемость также были значительно лучшими в группе АТ. Среднее время (медиана) до начала прогрессии заболевания для группы АТ составляло 8,3 месяца, в то время как в группе FAC - 6,2 месяца (Р=0,034; Рис. 1). Средняя (медиана) общая выживаемость на схеме АТ составляла 23 месяца по сравнению с 18,3 месяцами на схеме FAC (Р=0,006; Рис. 2) [4]. Примечательно, что общая кривая выживаемости для схемы АТ имеет тенденцию к выходу на плато приблизительно через 24 месяца, то есть для некоторых больных выживание может быть относительно долгосрочным [9].
Данные последующего наблюдения показали, что терапия второй линии проводилась у 44% больных в группе АТ и у 48% в группе FAC; однако менее 10% в группе АТ получали лечение второй линии с применением полусинтетического ТАКСОЛА (паклитаксел) для инъекций [9]. 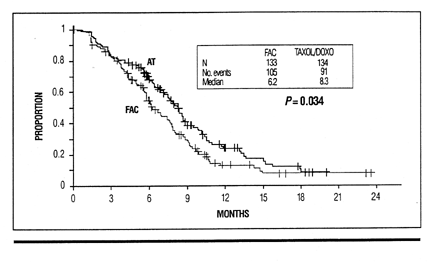
Рис. 1. Время до начала прогрессии заболевания 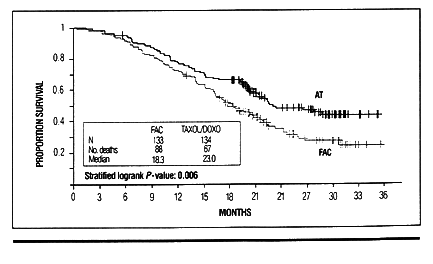
Рис. 2. Общее выживание
При анализе множественных переменных четыре фактора оказались существенными в отношении времени до начала прогрессии заболевания. Эти факторы (и соответственно откорректированные значения Р) представляли собой группу лечения (АТ по сравнению с FAC; Р=0,020), функциональный статус ECOG (2 и 1; Р=0,0009), преимущественная локализация заболевания (висцеральная или невисцеральная; Р=0,042) и время, прошедшее после постановки диагноза (< 24 месяцев или ? 24 месяцев; Р=0,007).В отношении общего выживания существенными факторами были также группа лечения (Р=0,029), основная локализация заболевания (Р=0,002) и время, прошедшее после постановки диагноза (Р=0,004) [4].
Токсичность и безопасность
Нейтропения 4-й степени, артралгия/миалгия степени 3-4 и периферическая нейропатия степени 3-4 значительно чаще наблюдались в группе, получавшей АТ [4], в то время как тошнота и рвота степени 3-4 были более частыми в группе FAC [4]. Следует отметить, что нейтропения 4-й степени обнаруживалась у 62% больных на схеме АТ и 27% больных на схеме FAC. В соответствии с протоколом, факторы роста кроветворной системы, как правило, не использовались [8]. Другие тяжелые токсические эффекты обычно наблюдались менее чем у 10% больных (Таблица 4) [4]. В целом, обе схемы лечения переносились больными относительно хорошо; лишь в немногих случаях необходимо было прекратить лечение или снизить дозы препаратов в связи с токсическими эффектами [9].
Таблица 4. Основные токсические эффекты гематологического
и негематологического характера
| Процент больных | ||
| АТ (n=131) | FAC (n=133) | |
| Нейтропения, степень 3-4 89* 65* | 89* | 65* |
| Фебрильная нейтропения | 8 | 5 |
| Инфекция, степень 3-4 | 2 | 0 |
| Артралгия/миалгия, степень 3-4 | 10* | 0* |
| Периферическая нейропатия, степень 3-4 | 12* | 0* |
| Тошнота/рвота, степень 3-4 | 8** | 18** |
| Диарея, степень 3-4 | 2 | 0 |
| Стоматит, степень 3-4 | 1 | 1 |
| АТ=доксорубицин, полусинтетический ТАКСОЛ (паклитаксел) для инъекций; FAC=5-фторурацил, доксорубицин, циклофосфамид. *Р<0,001 **P=0,028 | ||
Безопасность использованных режимов для функции миокарда подвергалась тщательному мониторингу как на протяжении испытания, так и в течение последующего периода наблюдения (Таблица 5) [4].
Таблица 5. Кардиотоксичность[4]
| АТ Число больных (%) |
FAC Число больных (%) |
|
| Во время испытания | (n=124) | (n=123) |
| ФВЛЖ<50% | 8 (6) | 8 (7) |
| Относительное снижение ФВЛЖ ?20% | 18 (15) | 12 (10) |
| ЗСН | 0 | 1* |
| После испытания/во время последующего наблюдения | ||
| До назначения вторичных антрациклинов | (n=89) | (n=75) |
| ФВЛЖ<50% | 8 (9) | 10 (13) |
| Относительное снижение ФВЛЖ <20% | 19 (21) | 16 (21) |
| ЗСН | 2** | 0 |
| АТ=доксорубицин, полусинтетический ТАКСОЛ (паклитаксел) для инъекций; FAC=5-фторурацил, доксорубицин, циклофосфамид. ФВЛЖ=фракция выброса левого желудочка; ЗСН=застойная сердечная недостаточность *ЗСН 4-й степени (кумулятивная доза доксорубицина 100 мг/м2) при наличии недостаточности печени и почек **СЗН 1-й степени (кумулятивная доза доксорубицина 300 мг/м2) и СЗН 3-й степени (кумулятивная доза доксорубицина 400 мг/м2) |
||
Во время лечения средние значения (медиана) фракции выброса левого желудочка (ФВЛЖ), составлявшие менее 50%, наблюдались у 8 из 124 больных, получавших АТ, и у 8 из 123 больных, получавших FAC. У одной больной в подгруппе FAC в ходе лечения развилась застойная сердечная недостаточность (класс IV по классификации Нью-Йоркской кардиологической ассоциации) после приема кумулятивной дозы доксорубицина 100 мг/м2. На протяжении последующего периода наблюдения у одной больной в подгруппе АТ обнаружилось нарушение сердечной деятельности (класс I по классификации Нью-Йоркской кардиологической ассоциации) после кумулятивной дозы доксорубицина 300 мг/м2, а у второй больной развилась ЗСН класса III после кумулятивной дозы доксорубицина 400 мг/м2. Общая частота ЗСН составляла 1,5% у больных, получавших схему лечения АТ, и менее 1% у больных, получавших схему лечения FAC [4].
Выводы
Исследователи пришли к выводу, что схема, включающая доксорубицин в дозе 50 мг/м2в первый день с последующим введением полусинтетического ТАКСОЛА (паклитаксел) для инъекций в дозе 220 мг/м2 на второй день с интервалом в 3 недели (общее количество восемь курсов) обладала высокой эффективностью у больных женщин с метастатическими формами рака молочной железы, причем общий процент ремиссий составлял 68% по сравнению с 55% на стандартной схеме FAC (Р=0,032). Схема АТ также обнаружила значительные преимущества в отношении среднего (медиана) времени до начала прогрессии заболевания (АТ=8,3 месяца, FAC=6,2 месяца; Р=0,034) и общей выживаемости заболевания (АТ=23 месяца, FAC=18,3 месяца; Р=0,006) [4].
При сравнении схем АТ и FAС было установлено, что применение схемы АТ было связано с более высокой частотой развития нейтропении 4-й степени, однако это не проявлялось в форме повышения частоты тяжелых инфекций или фебрильной нейтропении [4]. Как и можно было ожидать, артралгии/миалгии и периферическая нейропатия степени 3-4 были более частыми в группе АТ, в то время как тошнота и рвота степени 3-4 - в группе FAC[4,9]. Следует отметить, что эти токсические эффекты не ограничивали проведение лечения, поскольку большинство больных получили полностью восемь курсов лечения, и лишь в редких случаях токсические эффекты делали необходимым снижение дозы [9]. Кардиотоксичность была сопоставима для двух испытывавшихся схем и находилась в пределах приемлемой степени риска [4,9].
МНЕНИЯ ИССЛЕДОВАТЕЛЕЙ
Больные в настоящем испытании были стратифицированы только на основании признака метастазов в костях, но не по признаку метастазов во внутренние органы. Является ли такой метод стратификации обычным?
Д-р Тюляндин:
Больные с метастазами только в кости имеют лучший прогноз. Поэтому мы хотели, чтобы в обеих группах была одинаковая доля больных с метастазами только в кости. Больные с метастазами во внутренние органы имеют худший прогноз. Почти две трети больных в обеих группах имели метастазы во внутренние органы. Не было обнаружено статистически достоверных различий между двумя группами лечения в отношении распространения опухоли, локализации опухоли и локализации метастазов. Обе группы были хорошо сбалансированы в отношении характеристик больных [9].
Соответствовали ли ожиданиям проценты ремиссии, полученные в случае схемы FAC, использовавшиеся в качестве контроля?
Д-р Хортобади:
В Онкологическом центре М. Д. Андерсона мы провели лечение приблизительно 1500 больных по схеме FAC и получили общий процент ремиссий 65%, а процент полных ремиссий приблизительно 17%. Однако, большинство этих больных не получало предшествующей адъювантной химиотерапии. В настоящем испытании примерно половине больных ранее проводилась адъювантная химиотерапия, что обусловило меньший процент ремиссий. Кроме того, здесь речь идет о многоцентровом испытании, и это обстоятельство также объясняет более низкий общий процент ремиссий. Поэтому я думаю, что процент ремиссий для контрольной группы на схеме FAC был вполне разумным, это был адекватный контроль[9].
Можете ли вы высказать соображения относительно того, почему в качестве первичного критерия в настоящем испытании было выбрано время до начала прогрессии заболевания?
Д-р Тюляндин:
Хотя при использовании некоторых схем получаются очень высокие проценты ремиссий, важно знать долгосрочные результаты, такие как время до начала прогрессии заболевания и общую выживаемость. Время до начала прогрессии заболевания легко измерить, оно является важным индикатором эффективности лечения не только для больных, которые достигают ремиссии, но и для всех больных, получавших лечение, поскольку сюда включаются больные, заболевание у которых стабилизировалось [9].
Каковы ваши впечатления о выживаемости, достигнутой в настоящем испытании?
Д-р Хортобади:
Для многоцентрового испытания данные по выживаемости в подгруппе, получавшей АТ, выглядят очень хорошо. В Онкологическом центре М. Д. Андерсона мы опубликовали результаты нашего собственного одноцентрового испытания по оценке схемы FAC у больных, которые не получали предшествующей адъювантной терапии, причем среднее время выживания (медиана) составляло 21 месяц. В настоящем испытании предшествующая адъювантная терапия проводилась у 46% больных. Несмотря на это, среднее (медиана) время выживания для контрольной группы составило 18 месяцев, что практически совпадает с нашими собственными данными по схеме FAC, а среднее (медиана) общее время выживания для группы АТ составило 23 месяца, что является весьма впечатляющим результатом [9].
Д-р Яссем:
Целью проведенного испытания была оценка эффективности комбинации препаратов, применение которой могло бы стать шагом вперед в области системного лечения распространенного РМЖ. Я думаю, что мы нашли такую комбинацию. Если посмотреть на кривую выживания, то в случае схемы АТ оказывается лучшим не только медианное выживание: кривая выходит на плато примерно до 36 месяцев. Определенный процент больных выживает в течение длительных сроков; однако мы имеем данные по слишком короткому периоду наблюдения, так что сделать определенные выводы о долгосрочном выживании пока нельзя [9].
При распространенном РМЖ относительно трудно доказать, что какая-то схема лечения эффективнее, чем другая, хорошо известная и эффективная. Поэтому различия в выживаемости, а именно увеличение среднего срока выживания (медиана) на 4,7 месяца для группы, получавшей АТ, является важным результатом этого испытания. Это следует принять во внимание в качестве основы для дальнейших химиотерапевтических испытаний, а также и в повседневной практике [9].
Д-р Джианни:
Результаты испытания произвели на меня положительное впечатление. До настоящего времени исследования полусинтетического ТАКСОЛА (паклитаксел) для инъекций и доксорубицина не имели контрольной группы, и мы не знали, будет ли высокая противоопухолевая активность комбинации ТАКСОЛА и антрациклина реализована в виде улучшения таких показателей как длительность периода свободного от признаков болезни и общее время выживания. Настоящее испытание показывает, что более высокие проценты ремиссий, наблюдавшиеся как нами, так и другими исследователями, действительно сопровождаются улучшением таких показателей, как продолжительность ремиссии, время до начала прогрессии заболевания и общая выживаемость [9].
Настоящая работа является еще одним испытанием, показывающим, что включение полусинтетического ТАКСОЛА (паклитаксел) для инъекций в комбинированную схему обеспечивает преимущества с точки зрения выживания. Это уже наблюдалось при применении ТАКСОЛА в форме монотерапии в сравнении со схемой CMF у больных РМЖ. На основании этих данных врачи в настоящее время могут чувствовать большую уверенность при использовании данного препарата [9].
Промежуток времени между введением доксорубицина и ТАКСОЛА в настоящем испытании составлял 24 часа. Можете ли вы высказать соображения в отношении продолжительности этого интервала?
Д-р Джианни:
Я полагаю, что фактор промежутка времени между введением доксорубицина и ТАКСОЛА «работает» в первые несколько часов. Если ТАКСОЛ вводят после завершения фазы выделения доксорубицина, что составляет около 4 часов, вероятно, что любой потенциальный побочный эффект за счет взаимодействия этих двух препаратов будет столь незначительным, что его даже будет трудно измерить. Я не считаю, что увеличение интервала до значений более 4 часов, например до 6, 8 или 24 часов, будет иметь какое-то значение [9].
Д-р Хортобади:
Судя по данным о фармакокинетическом взаимодействии между двумя этими препаратами, двухчасовой интервал, вероятно, недостаточен. Между введениями препаратов должно пройти несколько часов, однако я не думаю, что есть необходимость в 24-часовом интервале. Четырехчасовой интервал является, вероятно, разумным, а при интервале от 4 до 8 часов введение можно осуществлять в клинике на протяжении одного дня [9].
Каковы аргументы в пользу дозы ТАКСОЛА, составляющей 220 мг/м2, которая использовалась в настоящем испытании?
Д-р Тюляндин:
Это исследование было запланировано прежде, чем мы узнали о результатах исследования CALGB 9342 (Группа по раку и лейкемии В), в котором проводилась оценка различных доз ТАКСОЛА. На основании испытания, проведенного Amadori и соавт., мы знали, что ТАКСОЛ в дозе 220 мг/м2 в форме 3-часового вливания хорошо переносился в комбинации с доксорубицином, и поэтому мы выбрали именно эту дозу [9].
Д-р Яссем:
Выбранная доза основывается на уже имеющемся опыте, и, конечно, можно высказывать соображения относительно того, была бы или нет доза, составляющая 175 мг/м2, столь же эффективна. Однако это трудно доказать [9].
Каковы ваши впечатления относительно токсических эффектов, включая кардиотоксичность, наблюдавшихся в настоящем испытании?
Д-р Яссем:
Обе схемы лечения хорошо переносились больными, и количество больных, выбывших из испытания из-за токсических эффектов, было невелико. Большинство больных получило полные восемь курсов лечения. В случае схемы АТ частота кардиотоксических эффектов была такой же, как и при схеме FAC. Поэтому если FAC считается безопасным режимом с точки зрения кардиотоксичности, то режим АТ также должен считаться приемлемым [9].
Д-р Джианни:
В настоящем испытании отсутствовал избыточный риск кардиотоксичности при применении доксорубицина в дозе до 400 мг/м2. Представляется, что безотносительно к тому, каким образом вы вводите доксорубицин и полусинтетический ТАКСОЛ (паклитаксел) для инъекций, с каким интервалом и при какой продолжительности вливаний - если вы не превышаете дозу доксорубицина 360-380 мг/м2, вы находитесь в безопасной зоне. При введении комбинации ТАКСОЛА и доксорубицина я ограничил бы дозу доксорубицина 360 мг/м2 [9].
Д-р Тюляндин:
Серьезная кардиотоксичность наблюдалась у двух больных (1,5% ) в группе, получавшей схему АТ. Я считаю, это указывает на то, что мы были близки к предельной дозе доксорубицина при cхеме лечения первой линии. Корректная доза доксорубицина во время лечения первой линии по поводу метастатического РМЖ составляет от 300 до 400 мг/м2. Ясно, что стандартным подходом при ведении таких больных должен быть мониторинг деятельности сердца [9].
Ожидаете ли вы, что эта схема лечения будет широко принята?
Д-р Яссем:
Необходимо провести подтверждающие испытания по Фазе III с использованием данной схемы. Однако полученные данные убедительны, и мы в настоящее время имеем эффективный режим лечения с приемлемым профилем токсичности и увеличением общей выживаемости больных, как при использовании стандартной схемы лечения на основе доксорубицина. Вероятно, что некоторые врачи будут применять данную схему лечения в качестве стандартного подхода [9].
Д-р Хортобади:
Я думаю, что врачи будут чувствовать себя более уверенно при использовании комбинированной схемы доксорубицина и полусинтетического ТАКСОЛА (паклитаксел) для инъекций в качестве терапии первой линии [9].
Есть ли у вас какие-либо заключительные замечания касательно настоящего исследования?
Д-р Джианни:
Эти данные четко показывают, что данный комбинированный режим лечения является безопасным, практичным в применении и дает преимущества с точки зрения ремиссий. Мы знаем, что он также имеет дополнительные преимущества в отношении времени до начала прогрессии заболевания, а также выживаемости [9].
Д-р Хортобади:
Мне представляется, что появляется все больше данных, позволяющих предполагать, что мы можем оказывать воздействие на продолжительность выживания и качество жизни у больных метастатической формой заболевания. То обстоятельство, что настоящее испытание было сравнительным, показывает, что преимущество лечения схемой АТ является реальным и что эти новые агенты дают важный вклад в лечение, которое мы можем предложить больным с метастатической формой заболевания [9].
Д-р Тюляндин:
Настоящее испытание является важным шагом вперед. Результаты показывают, что схема АТ дает улучшение не только в отношении процента объективных ремиссий, но также и в отношении долгосрочных результатов, таких как время до начала прогрессии заболевания и выживаемость. Я считаю, что это одно из первых испытаний, которое показало превосходство (объективные ремиссии, Р=0,032; среднее (медиана) время до прогрессии заболевания, Р=0,034; общее выживание, Р=0,006) по сравнению со стандартной терапией на основе доксорубицина при распространенной форме РМЖ [9].
Д-р Яссем:
Биология РМЖ является сходной во всем мире, идет ли речь о Европе, Соединенных Штатах или каких-то других регионах. Вероятно, единственное различие между регионами заключается в том, что у женщин Центральной Европы отмечается более высокий процент заболевания на распространенной стадии по сравнению с женщинами в США. Однако после развития метастатического заболевания положение больной не зависит от того, где она живет. В этом случае мы имеем дело с больными, имеющими плохой прогноз, и чрезвычайно важно иметь хорошую схему лечения для этой категории больных. Результаты настоящего исследования являются шагом вперед в отношении обеспечения более эффективного лечения для больных с этим трудным для лечения заболеванием [9].
Список литературы
1. TAXOL (paclitaxel) Injection Official Prescribing Information, Bristol-Myers Squibb Company, Princeton New Jersey,1999.
2. Bishop JF, Dewar J., Toner GC, et al. Initial paclitaxel improves outcome compared with CMFP combination chemotherapy as front-line therapy in untreated metastatic breast cancer. J Clin Oncol. 1999; 17:2355-2364.
3. Pluzanska A, Jassem J, Jelic S, et al. Randomized open-label phase III multicenter trial comparing TAXOL/doxorubicin (AT) versus 5-fluorouracil/doxorubicin and cyclophosphamide (FAC) as a first line treatment for patients with metastatic breast cancer. Eur J Cancer 1999;35 (suppl 4):5314. Abstract 1260.
4. Pienkowski T. Phase Ill study of doxorubicin/TAXOL versus FAC as first line treatment of patients with metastatic breast cancer. The 22ndAnnual San Antonio, Breast Cancer Symposium. San Antonio, Texas, December 8-11, 1999. Oral presentation.
5. Jassem J. Randomized open-label phase Ill multicenter trial comparing TAXOL/doxorubicin (AT) versus 5-fluorouracil/doxorubicin and cyclophosphamide (FAC) as a first line treatment for patients with metastatic breast cancer. The European Cancer Conference (ECCO) 10, Vienna, Austria, September 12-16, 1999. Oral presentation.
6. Tjulandin SA. Doxorubicin, Paclitaxel vs 5-FU, Doxorubicin, Cyclophosphamide in Metastatic Breast Cancer. Oncology 1999; in press.
7. Coates A, Gebski V. Stat M. et al. Improving the quality of life during chemotherapy for advanced breast cancer. N Engl J Med. 1987;317:1490-1495.
8. Hortobagyi GN. Treatment of breast cancer. N Engl J Med. 1998;339:974-984.
9. Jassem J, Hortobagyi G, Gianni L, Tjulandin. S. Personal communication September 1999, November 1999.
10. A’Hern RP. Smith IE, Ebbs SR. Chemotherapy and survival in advanced breast cancer: the inclusion of doxorubicin in Copper type regimens. BJ Cancer. 1993;67:801-805.
11. Fossati P., Confalonieri C. Torri V, et al. Cytotoxic andhormonal treatment for metastatic breast cancer: a systematic review of published randomized triais involving 31,510 women. J Clin Oncol. 1998; 16:3439-3460.
12. Perez EA. Paclitaxel in breast cancer. Oncology. 1998;3:373-389.
13. Conte PF. Gennari A. Anthracyclines-paclitaxel combinations in the treatment of breast cancer. Ann Oncol. 1 9978:939~9a3
14. Gianni L., Vigano L., Locatelli A, et al. Human pharmacokinetic characterization and in vitro study of the interaction between doxorubicin and paclitaxel in patients with breast cancer. J Clin Oncol. 1997; 15:1906-1915.
15. Gianni L, Dombernowsky P., Sledge G, et al. Cardiac function following combination therapy with Taxol (T) and doxorubicin (A) in advanced breast cancer Proc Am Soc Clin Oncol. 1998;17:115a. Abstract 444.
16. Amadori D., Frassineti GL., Zoli W, et al. A phase I/II study: doxorubicin and paclitaxel (sequential combination) in the treatment of advanced breast cancer. Oncology 1997;11:30-33.
