Вегетативная составляющая при болях цервикокраниальной локализации и обоснование ее патогенетической коррекции
Статьи Напечатано в журнале:Неврология и психиатрия, 12, 2010 Л.А. Медведева, д.м.н., проф. Г.Н. Авакян1*, О.И. Загорулько, А.В. Гнездилов
Научно-консультативный отдел Российского научного центра хирургии им. акад. Б.В. Петровского РАМН; 1кафедра неврологии и нейрохирургии Российского государственного медицинского университета, Москва
Ключевые слова: цервикокраниальные боли, тип болевого синдрома, вегетативные симптомы, терапия, мексидол.
Проведен анализ вегетативной составляющей болевого синдрома у 484 пациентов с болевыми синдромами в области головы и шеи. Частота вегетативных расстройств среди данной категории больных достигает 84,7%. При оценке вегетативных расстройств в отдельных нозологических группах в соответствии с опросником А.М. Вейна вегетативная дизрегуляция имела место при всех типах болевых синдромов, но была наиболее выраженной в случаях мигрени, цервикогенной головной боли, головной боли напряжения и тригеминальной невропатии. Полученные данные свидетельствуют о неполноценности функций церебральных регуляторных механизмов, ответственных за адаптацию организма к изменениям внешней и внутренней среды, и во многом объясняют проявления дезадаптации у больных с болевыми синдромами цервикокраниальной локализации. Применение вегетотропных препаратов в комплексной терапии болей в области головы и шеи является патогенетически обоснованным.
Autonomous component in cervicocranial pains and grounds for its pathogenetic treatment
L.A. Medvedeva, G.N. Avakyan, O.I. Zagorulko, A.V. Gnezdilov
Key words: cervicocranial pain, pain syndrome type, autonomous symptoms, therapy, mexidol.
An analysis of an autonomous component of the pain syndrome has been performed in 484 patients with neck and head pain syndromes. The frequency of autonomous disorders in this cohort reaches 84,7%. Autonomous dysregulation in different nosological groups as assessed with the A.M. Vein questionnaire was seen in all types of pain syndromes but was most distinct in cases of migraine, cervicogenic headache, headache of tension and trigeminal neuropathy. The data obtained suggest the deficiency of brain regulatory mechanism functions responsible for adaptation of the organism to external and internal changes and explain, in large, signs of maladaptation in patients with cervicocranial pain syndromes. The use of vegetotropic drugs in the complex therapy of neck and head pain is pathogenetically substantiated.
Боли цервикокраниальной локализации встречаются в общей популяции с большой частотой - до 85% [8, 14], при этом у 5-30% они приобретают хроническое течение [5, 6, 10, 12, 13], что определяет их не только медико-биологическое, но и социально-экономическое значение. Оценка стоимости лечения пациентов с головными болями (ГБ) в Европе в 2004 г. составила 27 млрд евро и превзошла все неврологические заболевания [11].
По определению Международной ассоциации изучения боли (IASP), боль - это неприятное сенсорное и эмоциональное переживание, связанное с истинным или потенциальным повреждением ткани или описываемое в терминах такого повреждения. Болевая и вегетативная системы являются двумя компонентами нейросенсорной системы и играют важнейшую роль в адаптации организма. Вегетативные нарушения имеют место при всех видах ГБ [7], являясь облигатным синдромом при патологии шейного отдела позвоночника [2] и всегда сопровождают прозопалгии.
Современный мультидисциплинарный подход к изучению патогенеза и лечения болевых синдромов, предусматривает комплексную оценку всех составляющих болевого ощущения. Вегетативная дизрегуляция, присутствуя во всех случаях болевых синдромов цервикокраниальной локализации, способна усиливать, "эмоционально окрашивать" и пролонгировать во времени боль. Адекватная и своевременная диагностика и коррекция вегетативных расстройств позволяет повысить эффективность проводимого лечения.
Цель исследования состояла в оценке выраженности вегетативных расстройств у пациентов с болями цервикокраниальной локализации и обосновании целесообразности применения препарата мексидол для коррекции вегетативных расстройств.
Материал и методы
Обследовали 484 пациентов (141 мужчина и 343 женщины), находившихся на стационарном (123; 25,4%) или амбулаторном (361; 74,6%) лечении в отделении терапии болевых синдромов Российского научного центра хирургии им. акад. Б.В. Петровского РАМН в период с 2005 по 2009 г. с болевыми синдромами цервикокраниальной локализации. Их клиническая характеристика дана в табл. 1.
Таблица 1. Клиническая характеристика пациентов
| Тип болевого синдрома | Число пациентов | Длительность заболевания | Возраст пациентов, годы | М/Ж |
| Мигрень | 32 | 7-26 лет | 21-48 | 0/32 |
| Цервикогенные головные боли | 86 | 3 дня - 8 лет | 29-57 | 37/49 |
| Головные боли напряжения | 138 | 6 мес - 17 лет | 20-50 | 22/116 |
| Невралгия тройничного нерва | 58 | 1 день - 30 лет | 29-82 | 16/42 |
| Невропатия тройничного нерва | 96 | 6 мес - 19 лет | 37-78 | 27/69 |
| Невралгия затылочного нерва | 74 | 2 дня - 1 мес | 18-52 | 39/35 |
Для диагностики болевых синдромов в области головы и шеи были использованы критерии Международного общества по изучению ГБ [9].
Распределение больных по типам болевых синдромов было следующим: мигрень - 7%, цервикогенные ГБ - 18%, ГБ напряжения - 28%, невралгия тройничного нерва - 12%, невропатия тройничного нерва - 20%, невралгия затылочного нерва - 15%.
Критериями исключения явились: декомпенсированная соматическая патология, острые респираторные вирусные инфекции, ранний реконвалесцентный период после перенесенных вирусных инфекций, гемодинамически значимые сосудистые мальформации брахиоцефальных сосудов, очаговые поражения нервной системы и наличие травматических костных дефектов черепа и шейного отдела позвоночника.
Обследование пациентов включало анализ жалоб, анамнеза и клинической картины заболевания, альгологическое тестирование (10-балльная визуальная аналоговая шкала - ВАШ), оценку исходного вегетативного тонуса, вегетативной реактивности и вегетативного обеспечения деятельности. Характер вегетативных нарушений определялся путем подсчета вегетативного индекса Кердо: при полном вегетативном равновесии (эйтония) систем регуляции сердечно-сосудистой системы индекс приравнивался к нулю; при преобладании симпатических влияний значение индекса имело положительный знак, парасимпатических - отрицательный. Межсистемные (кардиореспираторные) отношения оценивались путем определения величины коэффициента Хильдебранта - соотношения числа сердечных сокращений к частоте дыхания. Всем больным проводили нейропсихологическое тестирование. Применяли опросник вегетативных расстройств А.М. Вейна (1998) и Мак-Гилловский болевой опросник, в соответствии с которым психо-эмоциональный компонент боли оценивали по числу выбранных дискрипторов (ЧВД) и ранговому индексу боли (РИБ).
Статистический анализ результатов исследования выполнен с помощью программы SPSS 11.0. Количественные признаки представлены в виде среднего арифметического значения и стандартного отклонения, качественные признаки в виде частоты события (в % к общему числу наблюдений). Межгрупповое сравнение полученных данных проводили с исследованием формы распределения данных и применением параметрических (t-критерий Стьюдента) или непараметрических критериев (χ2, точного критерия Фишера). Анализ связей между выборками выполняли с помощью метода ранговой корреляции по Спирмену. Статистически значимыми считали различия при р<0,05 с учетом доверительного интервала.
Результаты и обсуждение
Анализ возрастных характеристик пациентов, вошедших в исследование, позволяет утверждать, что ГБ и боли в области шеи встречаются чаще среди лиц трудоспособного возраста (подгруппы пациентов с мигренью, ГБ напряжения - ГБН, невралгией затылочного нерва и цервикогенными ГБ - ЦГБ), тогда как тригеминальные боли - распространены преимущественно у пожилых людей (табл. 2).
Таблица 2. Распределение пациентов по возрасту в исследуемых подгруппах
| Подгруппа | Число наблюдений | Средняя | Стандартная ошибка среднего |
| ЦГБ | 86 | 41,28 | 1,17 |
| ГБН | 138 | 34,93 | 0,98 |
| Мигрень | 32 | 31,17 | 2,48 |
| Тригеминальная невропатия | 96 | 60,14 | 1,67 |
| Тригеминальная невралгия | 58 | 53,48 | 2,31 |
| Невралгия затылочного нерва | 74 | 33,25 | 1,56 |
| Итого | 484 | 42,77 | 0,65 |
Все пациенты, включенные в исследование, предъявляли жалобы на боли в области головы и шеи, из них: пациентов с мигренью - 6,6%, с ГБН - 28,5%, с ЦГБ - 17,8%, с тригеминальной невралгией - 12%, с тригеминальной невропатией - 19,8% и невралгией затылочного нерва - 15,3%. Жалобы на ГБ предъявляли 332 (68,6%) пациента, на лицевые боли - 154 (31,8%), на ГБ и боли в шейном отделе позвоночника одновременно - 305 (63%), на ГБ и боли в области лица - 81 (16,7%), на лицевые боли и боли в шейном отделе позвоночника одновременно - 37 (7,6%).
По ВАШ интенсивность боли у пациентов с мигренью составила от 7 до 9 баллов (7,7±1,5), с ЦГБ - от 4 до 7 баллов (5,7±1,8), с ГБН - от 3 до 6 баллов (4,3±1,2). Интенсивность боли в группе пациентов с тригеминальной невралгией - от 7 до 9 баллов (7,5±1,9), тогда как в случае тригеминальной невропатической боли - от 3 до 4 баллов (3,4±0,5). В группе невралгии затылочного нерва этот показатель варьировал в пределах от 4 до 9 баллов (6,2±2,8) (табл. 3).
Таблица 3. Интенсивность боли по ВАШ в исследуемых подгруппах
| Подгруппа | Число наблюдений | Средняя | Стандартная ошибка среднего |
| ЦГБ | 86 | 5,67 | 0,15 |
| ГБН | 138 | 4,32 | 0,11 |
| Мигрень | 32 | 7,69 | 0,21 |
| Тригеминальная невропатия | 96 | 3,39 | 0,05 |
| Тригеминальная невралгия | 58 | 7,48 | 0,17 |
| Невралгия затылочного нерва | 74 | 6,24 | 0,18 |
| Итого | 484 | 5,35 | 0,08 |
Таким образом, наиболее интенсивные боли по ВАШ (более 6 баллов) испытывали пациенты с мигренью, тригеминальной и окципитальной невралгиями. Боли средней интенсивности - от 4,5 до 6 баллов имели место у пациентов с ЦГБ, а в группах ГБН и тригеминальной невропатии болевые ощущения носили умеренный характер - до 4,5 баллов (p<0,05).
У подавляющего числа лиц (371; 76,7%) с цервикокраниальными болевыми синдромами клинически были выявлены признаки вегетативной дизрегуляции, проявляющиеся колебаниями артериального давления - у 109 (22,5%), наличием склонности к тахикардии - у 314 (64,9%), ярко-красным стойким дермографизмом - у 256 (52,9%), наличием сосудистого "ожерелья" - у 86 (17,8%), гипергидрозом ладоней и стоп - у 211 (43,6%), дискинезией желудочно-кишечного тракта - у 98 (20,2%), гипервентиляционным синдромом - у 162 (33,5%), диссомническими расстройствами - у 93 (19,2%) и элементами "панических атак" - у 79 (16,3%) пациентов.
При исследовании исходного вегетативного тонуса симпатикотонический вегетативный тип имели 312 (64,5%) обследованных, тогда как 98 (20,2%) имели склонность к ваготонии, а 74 (15,3%) - имели нормотонию. Определение вегетативной реактивности (при подсчете вегетативного индекса Кердо) позволило выявить гиперсимпатикотонический тип реактивности у 298 (61,6%) больных. Коэффициент Хильдебранта у всех пациентов был в пределах нормы, что свидетельствовало об отсутствии рассогласования в деятельности сердечнососудистой и дыхательной систем. При проведении клиноортостатической пробы у 117 (24,2%) обследованных определено недостаточное обеспечение вегетативной деятельности.
При оценке вегетативных расстройств в отдельных нозологических группах пациентов с болями в области головы и шеи в соответствии с опросником А.М. Вейна вегетативная дизрегуляция имела место при всех типах болевых синдромов, но была наиболее выраженной в случаях мигрени, ЦГБ, ГБН и тригеминальной невропатии (рис. 1).
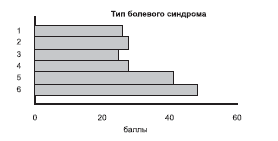
Рис. 1. Показатели вегетативной регуляции в исследуемых подгруппах (в соответствии с опросником А.М. Вейна).
По оси абсцисс - вегетативная регуляция, баллы. Здесь и на рис. 2 и 3: по оси ординат - столбцы соответствуют следующим типам болевого синдрома: 1 - невралгия затылочного нерва; 2 - тригеминальная невропатия; 3 - тригеминальная невралгия; 4 - ГБН; 5 - ЦГБ; 6 - мигрень.
Анализ сенсорно-дискриминативного компонента боли с применением опросника многомерной оценки боли (Мак-Гилла) показал, что по количеству выбранных сенсорных и аффективных дескрипторов на первый план выступили подгруппы пациентов с мигренью, тригеминальной невралгией и ГБН. Исследуемые этих подгрупп были склонны выбирать большее число описательных характеристик, а также более тяжелые регистры интенсивности боли по сенсорной шкале опросника, с высокой частотой выбирая одновременно все предложенные описательные характеристики боли (табл. 4, рис. 2, 3).
Таблица 4. Показатели опросника Мак-Гилла у пациентов с цервикокраниальными болевыми синдромами
| Шкала опросника | Тип болевого синдрома | мигрень (n=32) | ЦГБ (n=86) | ГБН (n=138) | невралгия тройничного нерва (n=58) | невропатия тройничного нерва (n=96) | невралгия затылочного нерва (n=74) |
| Сенсорный ИЧВД | 3,41±0,98 | 3,19±1,04 | 5,39±1,84 | 3,15±0,71 | 6,34±1,53 | 4,58±0,62 |
| Аффективный ИЧВД | 3,54±0,51 | 1,83±0,63 | 4,27±0,73 | 3,62±0,54 | 4,98±1,09 | 1,42±0,41 |
| Суммарный ИЧВД | 6,45±1,44 | 5,10±0,78 | 9,69±1,98 | 6,78±0,93 | 11,41±2,47 | 6,09±0,98 |
| Сенсорный РИБ | 4,58±0,50 | 4,91±0,87 | 5,67±1,16 | 6,48±1,19 | 10,98±2,54 | 3,93±0,74 |
| Аффективный РИБ | 6,15±1,02 | 2,73±0,47 | 7,02±1,14 | 9,81±2,14 | 10,17±2,11 | 2,54±0,49 |
| Суммарный РИБ | 10,76±1,42 | 7,68±1,15 | 12,66±2,24 | 16,55±3,63 | 22,78±4,61 | 6,49±1,13 |
| Эволюативный РИБ | 3,79±0,43 | 2,86±0,38 | 2,21±0,41 | 4,12±0,29 | 3,72±0,71 | 3,80±0,46 |
Примечание. ИЧВД - индекс числа выделенных дескрипторов, РИБ - ранговый индекс боли.
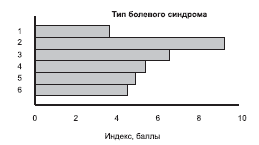
Рис. 2. Сенсорный ранговый индекс боли (в баллах) в подгруппах больных с разными типами болевого синдрома.
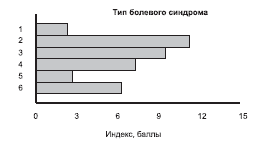
Рис. 3. Аффективный ранговый индекс боли (в баллах) в исследуемых подгруппах больных с разными типами болевого синдрома
Полученные данные свидетельствуют о неполноценности функций церебральных регуляторных механизмов, ответственных за адаптацию организма к изменениям внешней и внутренней среды, и во многом объясняют проявления дезадаптации у больных с болевыми синдромами цервикокраниальной локализации. Вегетативный тонус у пациентов с болями в области головы и шеи характеризуется преобладанием эффектов симпатической нервной системы и нарушением психоэмоционального статуса, которые были более выраженными у пациентов с мигренью, ГБН и тригеминальной невропатией.
Наличие вегетативных расстройств у пациентов с болевыми синдромами в области головы и шеи утяжеляет течение заболевания, что в еще большей степени усугубляет вегетативную дисфункцию. Таким образом, формируется порочный круг: "боли в области головы и шеи сопровождаются вегетативными расстройствами - вегетативные расстройства усугубляют болевой синдром - усиление боли провоцирует еще большую дизрегуляцию вегетативной деятельности". Это диктует необходимость включения в комплексную терапию болей цервикокраниальной локализации вегетотропных средств.
Среди имеющихся вегетотропных средств, большой интерес представляет препарат мексидол (антиоксидант и антигипоксант) с анксиолитическими, транквилизирующими и вегетотропными свойствами [4]. В экспериментальных исследованиях показано выраженное антистрессорное, анксиолитическое действие мексидола при моделировании конфликтной ситуации у крыс, основанной на столкновении питьевой и болевой мотиваций, а также при стрессе ожидания боли. При этом в дозе 50 мг/кг мексидол имеет сходный по глубине анксиолитический эф фект с диазепамом (2 мг/кг), сохраняя при этом адекватность реагирования и не вызывая седативных явлений и миорелаксации [1, 3, 4]. Доказано, что не обладая прямым аффинитетом к бензодиазепиновым и ГАМК-А рецепторам, мексидол оказывает на них модифицирующее действие, усиливая их возможность к связыванию и обладает способностью потенцировать специфическое действие противосудорожных, анксиолитических и транквилизирующих средств [1].
Существенным преимуществом мексидола является то, что он является малотоксичным препаратом, с большой терапевтической широтой, практически не обладает побочными эффектами традиционных нейропсихотропных препаратов, в частности не оказывает седативного, миорелаксантного, стимулирующего, эйфоризирующего действия, а также не имеет побочных эффектов, свойственных многим противосудорожным и нейропротекторным препаратам [4].
Кроме того, модифицирующее влияние мексидола на бензодиазепиновые и ГАМКергические рецепторы обусловливает его способность потенцировать специфическое действие антиконвульсантов и антидепрессантов, являющихся основными лекарственными средствами в лечении первичных ГБ и невропатий, и таким образом, еще раз подтверждает его патогенетическую направленность в комплексном лечении болевых синдромов в области головы и шеи. Литература
1. Вальдман А.В., Воронина Т.А., Смирнов Л.Д. и др. Влияние производных 3-оксипиридина на центральную нервную систему. Бюл экспер биол и мед 1985; ХС1Х: 1: 60-62.
2. Веселовский В.П. Практическая вертеброневрология и мануальная терапия. Рига 1991; 336.
3. Воронина Т.А., Неробкова Л.Н., Маркина Н.В. и др. Возможные механизмы действия мембраноактивных веществ с антиоксидантными свойствами в экстремальных ситуациях. Клеточные механизмы реализации фармакологичекого эффекта. Под ред. С.Б. Середенина. М 1990; 54-77.
4. Воронина Т.А. Антиоксидант мексидол. Основные эффекты и механизм действия. Психофармакол и биол наркология 2001; 1: 2-12.
5. Куцемелов И.Б., Табеева Г.Р. Эпидемиология первичной головной боли (по данным популяционного исследования взрослого населения Ростова-на-Дону). Боль 2004; 4: 5: 25-31.
6. Deyo R.A., Weinstein J.N. Low Back Pain. N Engl J Med 2001; 344: 5: 363370.
7. Dodick D.W. Chronic daily headache. New Eng J Med 2006; 354: 158165.
8. Harden R.N., Bruehl S.P., Gass S. et al. A national survey of Pain management providers. Clin J Pain 2000; 16: 64-72.
9. Headache Classification Subcommittee of the International Headache Society. The international classification of headache disorders, 2nd edition. J Cephalalgia 2004; 24: 1: 1-160.
10. Jensen R. Pathophysiological mechanisms of tension-type headache: a review of epidemiological and experimental studies. J Cephalalgia 1999; 19: 6: 602-621. 11. Lars J.S., Colette A. and On behalf of the Eurolight Steering Committee. Impact of headache in Europe: a review for the Eurolight project. J Headache Pain 2008; 9: 3: 139-146.
12. Lipton R.B., Stewart W.F. Migraine in the United States: a review of epidemiology and health care use. J Neurol 1993; 48: 3: 6-10.
13. Rasmussen B.K. Migraine and tension-type headache in a general population: psychosocial factors. Int J Epidemiol 1992; 21: 1138-1143.
14. Wbeeler A.H. Myofascial pain disorders: theory to therapy. Drugs 2004; 64: 1: 45-62.


