Распространенность и особенности запоров у детей в России: результаты популяционного исследования
СтатьиОпубликовано в журнале:
«ВОПРОСЫ СОВРЕМЕННОЙ ПЕДИАТРИИ», 2010, ТОМ №9, № 4, с. 36-42
С.И. Эрдес, Б.О. Мацукатова
Первый Московский государственный медицинский университет им. И.М. Сеченова
Контактная информация: Эрдес Светлана Ильинична, доктор медицинских наук, профессор кафедры детских болезней Первого Московского медицинского университета им. И.М. Сеченова Адрес: 119992, Москва, ул. Большая Пироговская, д. 19
Статья поступила: 15.07.2010 г., принята к печати: 16.08.2010 г.
Актуальность проблемы запоров обусловлена неуклонным ростом их распространенности среди детей, необходимостью своевременного выявления больных для назначения адекватной терапии. Целью исследования явилось изучение распространенности и клинических особенностей запоров у детей с учетом диагностических критериев Римского консенсуса III. Проведено анкетирование 1216 детей или их родителей в Центральном, Северном и Южном Федеральных Округах РФ. Возраст обследованных составил от 1 мес до 18 лет. Частота запора составила 59%. Выявлена высокая частота функциональных кишечных нарушений: затруднение акта дефекации, длительное пребывание в туалете, переполнение или вздутие живота, ощущение неполного опорожнения кишечника при дефекации, патологические изменения стула. Показано участие спастического компонента в формировании запоров. Выявлена высокая частота осложнений запоров. Кроме того, установлена высокая частота функциональных нарушений у детей с нормальной кратностью дефекаций. Анализ качества жизни детей с запорами показал, что в 2/3 случаев эта патология влияла как на общее состояние пациентов, так и на их повседневную деятельность и учебу. Проведенное исследование подтвердило, что существующие показатели не отражают истинной частоты запоров в детской популяции. Ключевые слова: дети, функциональный запор, распространенность.
В современном мире актуальность проблемы запоров обусловлена неуклонным ростом их распространенности как среди взрослого населения, так и у детей. Запоры влияют на качество жизни пациентов, которое, при отсутствии адекватного изменения образа жизни и коррекции питания, а также соответствующей терапии, прогрессивно снижается. В этой связи проблема своевременной диагностики и лечения пациентов с запорами весьма актуальна.
По данным различных, авторов распространенность запоров среди взрослого населения высокоразвитых стран варьирует от 4 до 45% [1–19], а среди детей — от 0,7 до 34% [20–30]. В систематическом обзоре 21 эпидемиологического исследования G. Peppas и соавт. оценили популяционную частоту запора среди населения Европы и Океании, которая составила 17,1 и 15,3%, соответственно [31].
Согласно данным Международной организации функциональных желудочно-кишечных расстройств (International Foundation for Functional Gastrointestinal Disorders, IFFGD), 3–5% визитов к педиатру обусловлены жалобами на запор [32, 33]. Данные проведенных в последнее десятилетие популяционных исследований показали, что частота запоров у детей сопоставима с таковой у взрослых в большинстве стран Европы и Америки (табл. 1). По результатам шестимесячного наблюдения 482 детей в возрасте 4–17 лет (США) было выявлено, что 22,6% из них страдают запорами, у 4,4% отмечается каломазание, которое в 95% случаев связано с запорами [19]. Сходные данные были получены M. Saps и соавт., которые с помощью специальных вопросников обследовали детей в возрасте 9–11 лет [23]. Обращалось внимание на наличие и тяжесть таких симптомов, как боли в животе, запор, диарея, тошнота, рвота и т. д. Частота запора составила 18% среди всех опрошенных. Еще более высокие оценки распространенности запоров были получены в исследованиях, проведенных в Латинской Америке, некоторых странах Западной Европы и России. В Великобритании, согласно данным D. Yong и соавт., запорами страдали 34% детей в возрасте от 4 до 7 лет [24]. Согласно данным опроса 391 ребенка в возрасте от 8 до 10 лет, проведенного в Бразилии, частота запора составила 28%. Критерием диагностики запора послужило наличие у детей затруднения при дефекации до 2 раз и чаще в неделю, наличие каломазания [26]. Несмотря на недостаток эпидемиологических исследований в развивающихся странах, известны результаты опубликованного в 2009 г. исследования, проведенного в Шри-Ланка S. Rajindrajith и соавт., запоры были выявлены у 10,4% детей и подростков [27]. Данные о частоте запоров, согласно результатам исследований западноевропейских авторов, весьма разнятся. Так, результаты двух исследований, предпринятых в Италии приблизительно в одно и то же время (2004–2005 гг.) дают показатель 0,7% у детей в возрасте от периода новорожденности до 17 лет [21] и 17,6% — от периода новорожденности до возраста 6 мес. [20]. В Швеции, согласно данным анкетного обследования 8 тыс. детей, частота запоров составила 6,5% [25]. Таким образом, очевидно, что полученные данные весьма трудно интерпретировать, прежде всего, вследствие отсутствия единообразных критериев диагностики запоров у детей, и, соответственно, унифицированных вопросников для проведения эпидемиологических исследований. Согласно данным исследований, опубликованным в последние годы в Российской Федерации (РФ), частота запоров у детей составляет около 25–30%. В 2000–2004 гг. в Ставрополе обследованы 267 детей в возрасте от 1 месяца до 7 лет. Частота хронических запоров составила 21–25% [28]. Одно из последних исследований (2007 г.) проведено в Научном центре здоровья детей РАМН и Иркутской областной детской больнице. В результате обследования 887 детей разных возрастных групп (от 2 до 17 лет) хронические запоры диагностированы у 30% обследованных [29]. Очевидно, что запоры у детей имеют место значительно чаще, чем диагностируются. Трудности их выявления обусловлены не только возрастными особенностями нормальной частоты дефекаций у детей, но и необходимостью учета других признаков функциональных нарушений: затруднение и болезненность при дефекации, нарушение характера стула и др. Полноценная диагностика возможна при расширенном обследовании, включая анамнестические, клинические и лабораторно-инструментальные методы исследования.
Таблица 1. Данные эпидемиологических исследований о распространенности запоров у детей
| Исследования (год) | Страна | Возраст детей | Частота запора, % |
| D. Yong (1998) | Великобритания | 4-7 лет | 34 |
| Araujo Sant’Anna (1999) | Бразилия | 8-10 лет | 28 |
| E. Miele (2004) | Италия | 0-12 лет | 0,7 |
| G. Iacono (2005) | Италия | 0-6 мес | 17,6 |
| Т. А. Садовничая (2005) | Россия | 1 мес - 7 лет | 21-25 |
| M. Saps (2006) | США | 9-11 лет | 18 |
| J.F. Ludvigsson (2006) | Швеция | 2,5 года | 6,5 |
| V. Loening-Baucke (2007) | США | 4-17 лет | 22,6 |
| Е.В. Комарова (2007) | Россия | 2-17 лет | 30 |
| S. Rajindrajith (2009) | Шри-Ланка | 3-17 лет | 10,4 |
Целью настоящего исследования явилось изучение распространенности, возрастных и связанных с полом характеристик и клинических особенностей запоров у детей с учетом диагностических критериев Римского консенсуса III.
ПАЦИЕНТЫ И МЕТОДЫ
В исследование включали детей в возрасте от 1 мес. до 18 лет. Исследование проведено в детских поликлиниках Центрального, Северного и Южного Федеральных Округов Российской Федерации. В ходе исследования проводилось анкетирование детей или их родителей во время визита к участковому педиатру. Анкета содержала 21 вопрос, в том числе по выявлению запора с учетом всех диагностических критериев Римского консенсуса III (2005) [30], выраженности симптомов, наследственности, проводимому лечению и субъективной оценке качества жизни. Критериями диагностики хронического запора послужили Римские критерии, так как известно, что запор у 95% детей носит функциональный характер [34]. Этими критериями являются:
- менее 3 дефекаций в неделю;
- затруднение более чем при 1/4 дефекаций;
- вздутие живота или твердый кал более чем при 1/4 дефекаций;
- ощущение незавершенной эвакуации более чем при 1/4 дефекаций;
- чувство аноректальной обструкции/блокады более чем при 1/4 дефекаций;
- мануальная помощь при осуществлении более чем 1/4 дефекаций;
- отсутствие метаболических и эндокринных расстройств.
К критериям наличия запоров также можно отнести схваткообразные боли в животе, императивные, но безрезультатные позывы на дефекацию, чувство тяжести, «распирания» живота, метеоризм, чувство неудовлетворенности после дефекации. Критерием диагностики запора послужило сочетание двух и более симптомов, существующих в течение не менее 2 нед (у грудных детей и дошкольников) или 12 нед — у школьников [30]. Анализ результатов проведенного опроса проведен с использованием пакета программ Microsoft Excel 2003 и STATISTICA 7.0 (StatSoft Inc.).
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Из 1216 включенных в исследование детей мальчиков было 585 (48%), девочек — 631 (52%). Среди всех обследованных детей раннего возраста (от 0 до 3 лет) было 201 (17%), старшего дошкольного (от 4 до 6 лет) — 345 (28%), младшего школьного (от 7 до 12 лет) — 478 (39%), старшего школьного (от 13 до 18 лет) — 191 (16%). Средний возраст составил 7,8 ± 4,3 лет. Поскольку для диагностики запора были выбраны критерии Римского консенсуса III пересмотра, мы предложили респондентам ответить на вопросы, относящиеся к выявлению клинических проявлений функционального запора. Согласно этим критериям хронический запор был выявлен у 718 (59%) опрошенных детей. Изучение семейного анамнеза показало, что более трети всех обследованных детей — 450 (38%), имели близких родственников, страдавших запорами. Сравнительный анализ показал, что дети с запорами чаще имели семейную отягощенность анамнеза по запорам, нежели дети без запоров (49% и 20%, соответственно; р Среди детей, страдающих запором, собственно задержка стула до 3 раз в неделю и реже беспокоила 474 (66%) детей. Обращает внимание, что у детей с запором с высокой частотой регистрировались сопутствующие патологические проявления. Так, на ежедневное затруднение акта дефекации жаловались 102 (14%) ребенка и 476 (66%) — на периодическое. Натуживание при каждом опорожнении кишечника отмечали 79 (11%) детей, периодически возникающее — 510 (71%) детей. Характерным для детей с запором было длительное пребывание в туалете, у 88 (12%) — при каждой дефекации и у 453 (63,1%) — иногда, периодически. У 487 детей (67,8%) отмечался жесткий (крепкий, твердый) стул в течение месяца. Патологический характер стула в виде «овечьего» стула ежедневно отмечали 38 (5,3%) детей, а время от времени — 414 (57,7%). Чувство распирания, переполнения или вздутие живота беспокоили 41 ребенка (5,7%) практически ежедневно, 522 (72,7%) — периодически. У 32 детей (4,5%) отмечалось ощущение неполного опорожнения при каждой дефекации, а у 386 (53,8%) — время от времени.
Настораживает тот факт, что нередко у детей были клинические проявления, которые следует расценивать как осложнения запоров. Так, например, 153 (21,3%) ребенка жаловались на каломазание, причем 23 — ежедневно. Боль в области заднего прохода ощущали 250 (34,8%) детей; а во время дефекации — 26 (3,6%) детей регулярно, 328 (45,7%) — периодически. Наличие прожилок крови при каждом акте дефекации имело место у 14 детей (1,9%), время от времени эти проявления отмечал у себя 121 ребенок (16,9%). Высокая частота вышеперечисленных патологических проявлений является весьма тревожной, если не сказать шокирующей. Она, безусловно, свидетельствует о необходимости тщательного обследования детей с запорами, поскольку с высокой долей вероятности они могут быть проявлением органического или воспалительного заболевания дистальных отделов кишечника. Обращает на себя внимание и тот факт, что в общей сложности родители 159 (22,1%) детей сообщили, что применяют иногда ручное пособие (например, пальцевая эвакуация, поддержка рукой промежности) с целью опорожнить кишечник. Это может свидетельствовать о значимости дисфункции мышц тазового дна в генезе детских запоров.
Лечение детей с запорами должно носить комплексный характер. Большое значение имеет выработка соответствующих поведенческих навыков и стереотипов: тренировка привычки регулярно посещать туалет, документирование каждой дефекации (время, количество, место), правильное «приучение к горшку», поощрение продуктивного сидения в туалете и т. д. Родителям не рекомендуют наказывать и стыдить ребенка за длительное или непродуктивное пребывание в туалете.
При недавно возникших запорах бывает достаточно изменить характер питания. Большое значение в лечении запоров у детей придается правильному сбалансированному питанию. Для профилактики запора ребенок должен получать продукты (по возрасту), содержащие клетчатку и пищевые волокна. Постоянное внимание следует уделять соблюдению питьевого режима. Дополнительно ребенку необходимо давать жидкость с момента получения твердой пищи, содержащей клетчатку и пищевые волокна. С лечебной целью изменялся характер питания у 71% детей с запорами. Примечательно, что из всех опрошенных на вопрос об изменении питания положительно ответили 565 пациентов (48%) или их родителей, при этом детей с запорами среди них оказалось 510 (90%). Таким образом, следует констатировать, что только коррекции питания у подавляющего большинства детей бывает недостаточно для решения имеющейся проблемы. С другой стороны, можно также предположить, что родители и их дети не в полной мере следуют рекомендациям врачей или недостаточно последовательны и упорны при соблюдении диеты.
При длительно существующих запорах кроме диетотерапии показано назначение медикаментозных средств, очистительных и гипертонических клизм, физиотерапии. Медикаментозная терапия включает применение слабительных препаратов, регуляторов моторики, а также пре- и пробиотиков. Слабительные средства используются родителями нередко еще до обращения к врачу, в то время как их применение требует дифференцированного и индивидуализированного подхода. Анализ применения слабительных средств показал, что они использовались более чем половиной пациентов (447 детей — 62%), причем 64 (9%) респондента использовали их регулярно, а 383 (53%) — периодически. Это весьма тревожный факт. Решение о назначении слабительного препарата ребенку может быть принято родителями только совместно с педиатром, ни в коем случае не самостоятельно. Любое слабительное не следует давать ежедневно в течение длительного (месяцами!) времени, дабы не вызвать привыкания. Целью назначения слабительного средства у детей является не только стимуляция дефекации как таковой, но и, что гораздо важнее, выработка правильного физиологического стереотипа регулярной дефекации. С этой точки зрения необходимо еще раз подчеркнуть важность комплексного решения проблемы запора у ребенка, то есть педантичного следования всем требованиям.
На диаграмме (рис. 1) представлен спектр слабительных препаратов, применявшихся у опрошенных детей с целью борьбы с запором. Установлено, что чаще всего использовались препараты лактулозы и натрия пикосульфат (Гутталакс).
Рис. 1. Слабительные средства, применявшиеся детьми с запором
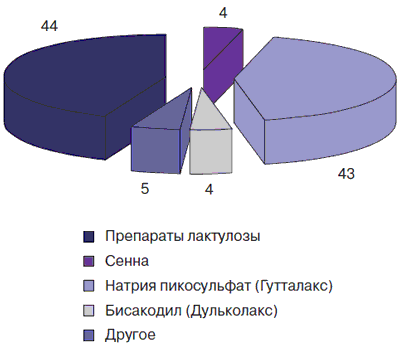
В педиатрической практике в качестве эффективных и безопасных слабительных средств широко используются препараты лактулозы. Она не расщепляется и не всасывается в тонкой кишке. В толстой кишке в процессе бактериального разложения она распадается на короткоцепочечные жирные кислоты (молочную, уксусную, пропионовую, масляную). Это приводит к повышению осмотического давления в просвете кишки. Стимуляция кишечной моторики обеспечивается за счет увеличения объема каловых масс и прямого действия на кишечную стенку. Так как лактулоза не расщепляется в тонкой кишке, ее применение не влияет на электролитный состав крови и не приводит к потере электролитов через желудочно-кишечный тракт. Эти два фактора имеют большое значение у новорожденных и грудных детей, которые склонны к развитию эксикоза [35]. Препарат хорошо переносится, побочные эффекты отмечаются редко. Назначают лактулозу в дозе от 5 до 30 мл 1–2 раза в день натощак, в возрасте до 1 года начальная доза препарата составляет 10 мл, поддерживающая 5 мл. В возрасте от 1 до 6 лет начальная доза составляет 15 мл, поддерживающая — 10 мл, в возрасте 7–14 лет начальная доза составляет 25–30 мл, поддерживающая — 20 мл. Есть сообщения о применении лактулозы курсами продолжительностью до 6 мес с целью стойкого закрепления у детей рефлекса на дефекацию [35].
Другой препарат, натрия пикосульфат (Гутталакс) является слабительным средством местного действия триарилметановой группы. Активная форма препарата, образующаяся путем гидролиза под влиянием кишечных микроорганизмов, непосредственно возбуждает нервные структуры кишечной стенки, в результате чего ускоряется продвижение кишечного содержимого. Препарат действует только на уровне толстой кишки. От молекулы натрия пикосульфата отщепляется сульфатный радикал за счет деятельности обитающих в толстой кишке сульфатазопроизводящих бактерий, и препарат превращается в его активную форму — свободный дифенол. Он стимулирует рецепторы слизистой оболочки толстой кишки и усиливает ее перистальтику. Препарат эффективен при запорах, обусловленных гипотонией и вялой перистальтикой толстой кишки. Он уменьшает всасывание электролитов и воды, усиливает перистальтику кишечника. Гутталакс назначается детям в возрасте 4–10 лет по 5–10 капель вечером; старше 10 лет — по 10–20 капель вечером. Слабительное действие развивается через 6–12 ч после приема, поэтому предпочтительным является назначение препарата вечером, с целью формирования соответствующего физиологического стереотипа утренней дефекации. Безопасность и эффективность натрия пикосульфата подтверждены многочисленными рандомизированными клиническими испытаниями. Жидкая форма препарата натрия пикосульфата обуславливает удобство его применения у детей, она позволяет гибко подбирать оптимальную дозу медикамента, начиная с 4–5 капель. Назначение лекарства детям не вызывает у них негативных реакций, поскольку натрия пикосульфат не имеет ни вкуса, ни запаха, его можно добавлять в пищу или питье. Поскольку, как правило, у каждого пациента имеется несколько причин возникновения запоров, по механизмам развития выделяют запоры, обусловленные расстройствами либо моторики, либо эвакуации. Считается, что первый вариант, характеризующийся замедлением движения каловых масс и, нередко, слабостью внутрибрюшного давления, более характерен для детей старшего возраста и подростков. Нарушение эвакуации из прямой кишки — принято рассматривать как ведущий механизм хронических идиопатических запоров у детей раннего возраста. Однако, по нашему мнению, участие этих и других механизмов в формировании запоров у детей разного возраста окончательно не установлено и требует дальнейших исследований. Это представляется важной в практическом плане задачей, так как определяет особенности терапевтических подходов. В проведенном нами исследовании было обращено внимание на выраженность спастического компонента запоров. Спастические боли в животе во время дефекации беспокоили более половины детей с запорами — 61%, причем регулярно — 5%, время от времени — 56%. «Овечий» стул периодически наблюдался у 63% детей. Полученные нами результаты свидетельствуют об участии спастического компонента в формировании запоров у детей. В связи с этим, необходимы дальнейшие исследования для выяснения возрастных патогенетических особенностей формирования запоров у детей. При спастических запорах, которые могут сопровождаться болями в животе, может быть эффективно назначение спазмолитического средства гиосцина булилбромида (Бускопан). Препарат относится к числу М-холиноблокаторов направленного действия, избирательно подавляющих высвобождение ацетилхолина в области периферических окончаний мускариновых рецепторов 2 и 3 типов [36], которые локализуются преимущественно в стенке желудочно-кишечного тракта, желчного пузыря и билиарных протоках. Одновременно гиосцина булилбромид оказывает ганглиоблокирующее действие, подавляя высвобождение ацетилхолина в спинальных ганглиях, и потому является одним из наиболее мощных спазмолитиков. Будучи четвертичным аммониевым производным, гиосцин-N-бутилбромид не проникает через гематоэнцефалический барьер, в связи с чем антихолинэргическое влияние на ЦНС отсутствует. Абсорбция гиосцина булилбромида при пероральном приеме составляет 3–8%, при ректальном введении — 3%. При этом низкое всасывание не влияет на степень выраженности спазмолитического действия. В связь с белками плазмы крови вступает 3–11% абсорбированного препарата. Максимальная концентрация гиосцина булилбромида в плазме достигается через 1–2 часа после перорального приема. Свидетельством избирательности действия гиосцина булилбромида является высокое его содержание в гладкой мускулатуре, превышающее его концентрацию в плазме крови. Для препарата характерно быстрое наступление спазмолитического действия (через 20-30 мин после приема внутрь) и длительное сохранение эффекта (на протяжении 2-6 ч). Гиосцина булилбромид выводится в неизмененном виде почками: период полувыведения его составляет 4,2 часа. Существенным преимуществом гиосцина булилбромида является низкая биодоступность — лишь небольшое количество лекарственного вещества (0,5%) попадает в системный кровоток. Препарат концентрируется преимущественно в спазмированных участках гладких мышц органов-мишеней. С низкой биодоступностью связана минимальная выраженность системных эффектов препарата. По этому показателю Бускопан выгодно отличается от дротаверина, биодоступность которого составляет 25-91%, что вызывает выраженное системное действие. Избирательность действия препарата является решающим показателем при выборе спазмолитика для применения у детей. Препарат выпускается в таблетках, покрытых оболочкой, и ректальных суппозиториях по 10 мг, что очень удобно для применения в педиатрии. Гиосцина булилбромид назначается детям в возрасте старше 6 лет по 1-2 таблетке (10 мг) 3-5 раз в день или по 1-2 суппозитория (10 мг) 3-5 раз в день per rectum. Средство может применяться как для кратковременного симптоматического лечения боли в животе, так и для длительной курсовой терапии заболеваний, в патогенезе которых ведущую роль играет спазм.
Анкета, использованная в нашем исследовании, содержала также вопросы, касающиеся влияния запоров на состояние здоровья ребенка, его повседневную деятельность и учебу. Предлагалось ответить на вопросы, используя градации признака «не влияет», «немного» или «сильно, в значительной степени». Были получены сходные данные, касающиеся оценки влияния запора на состояние здоровья и жизнедеятельность ребенка (рис. 2). При этом оказалось, что значительное влияние запора на общее состояние здоровья и повседневную деятельность отмечал каждый 4-5 ребенок. Учитывая значимость функциональных нарушений в формировании запоров, мы проанализировали их частоту у детей с нормальной частотой дефекаций (э= 3 в неделю). Группу таких пациентов составили 742 ребенка. Оказалось, что пятая часть таких детей периодически испытывали затруднения при дефекации, несколько меньше — ощущение неполного опорожнения кишечника. У трети детей отмечались спастические боли в животе, причем у небольшого числа детей — регулярно, тогда как в большинстве случае — периодически. Нередко у детей с нормальной частотой дефекаций имели место и нарушения характера стула в виде «овечьего» или жесткого, твердого стула (табл. 2). Полученные результаты еще раз подтверждают, что в диагностике запоров важен учет не только кратности дефекаций, но и других проявлений функциональных нарушений.
Рис. 2. Качество жизни детей с запорами
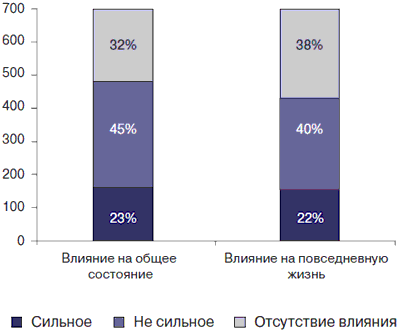
Таблица 2. Симптомы функциональных нарушений у детей без задержки стула (n = 742)
| Признак | Частота, абс. (%) |
| Затруднение дефекации | |
| • при каждом акте | 4 (0,5) |
| • иногда, периодически | 156 (21,0) |
| Наличие жесткого, твердого стула | 104 (14,0) |
| Наличие «овечьего» стула | |
| • при каждом акте | 9 (1,2) |
| • иногда, периодически | 197 (26,5) |
| Спастические боли в животе во время дефекации | |
| • регулярно | 12 (1,6) |
| • иногда, периодически | 235 (31,7) |
| Ощущение неполного опорожнения кишечника | |
| • при каждом акте | 5 (0,7) |
| • иногда, периодически | 131 (17,7) |
| Каломазание | |
| • ежедневно | 5 (0,7) |
| • иногда | 48 (6,5) |
ЗАКЛЮЧЕНИЕ
Согласно результатам проведенного в 2009 г. в Центральном, Северном и Южном Федеральных Округах РФ анкетирования 1216 детей в возрасте от 1 мес до 18 лет, частота хронического запора составила 59%. С целью выявления истинной частоты запоров были использованы критерии Римского консенсуса III пересмотра (2005). Среди детей, страдающих запором, собственно задержка стула до 3 раз в неделю и реже беспокоила 66% обследованных. При этом отмечено, что у детей с запором с высокой частотой регистрировались и другие клинические проявления функциональных нарушений в соответствии с Римскими критериями III. К ним относились такие как затруднение акта дефекации, длительное пребывание в туалете, чувство распирания в животе, его переполнение или вздутие, ощущение неполного опорожнения кишечника при дефекации, патологические изменения стула (твердый, «овечий»). Показано участие спастического компонента в формировании запоров и высокая частота функциональных нарушений у детей с нормальной кратностью дефекаций.
Полученные результаты подтверждают положение о том, что в диагностике запоров важен учет не только кратности дефекаций, но и других проявлений функциональных расстройств. Согласно результатам проведенного опроса детей или их родителей оказалось, что нередко имели место клинические проявления, относящиеся к осложнениям запоров. Анализ качества жизни детей с запорами показал, что в 2/3 случаев эта патология влияла как на общее состояние пациентов, так и на их повседневную деятельность и учебу. В целом, исследование подтвердило, что существующие показатели частоты запоров, согласно данным статистической отчетности, не отражают истинной частоты указанной патологии в детской популяции. Своевременное обследование детей позволит выявлять пациентов с органическими и воспалительными заболеваниями кишечника, а также назначать адекватную терапию для предупреждения возможных осложнений.
ЛИТЕРАТУРА
1. Siproudhis L., Pigot F., Godeberge P. et al. Defecation disorders: a French population survey // Dis Colon Rectum. — 2006; 49: 219–227.
2. Garrigues V., Galvez C., Ortiz V. et al. Prevalence of constipation: agreement among several criteria and evaluation of the diagnostic accuracy of qualifying symptoms and self-reported definition in a population-based survey in Spain // Am J Epidemiol. — 2004; 159: 520–526.
3. Walter S., Hallbook O., Gotthard R. et al. A population-based study on bowel habits in a Swedish community: prevalence of faecal incontinence and constipation // Scand J Gastroenterol. — 2002; 37: 911–916.
4. Haug T. T., Mykletun A., Dahl A. A. Are anxiety and depression related to gastrointestinal symptoms in the general population? // Scand J Gastroenterol. — 2002; 37: 294–298.
5. Frexinos J., Denis P. , Allemand H. et al. Descriptive study of digestive functional symptoms in the French general population // Gastroenterol Clin Biol. — 1998; 22: 785–791.
6. Gaburri M., Bassotti G., Bacci G. et al. Functional gut disorders and health care seeking behavior in an Italian non-patient population // Recenti Prog Med. — 1989; 80: 241–244.
7. Bassotti G., Bellini M., Pucciani F. et al. An extended assessment of bowel habits in a general population // World J Gastroenterol. — 2004; 10: 713–716.
8. Lopez Cara M. A., Tarraga Lopez P. J., Cerdan Oliver M. et al. Constipation in the population over 50 years of age in Albacete province // Rev Esp Enferm Dig. — 2006; 98: 449–459.
9. Kinnunen O. Study of constipation in a geriatric hospital, day hospital, old people's home and at home // Aging. — 1991; 3: 161–170.
10. Bommelaer G., Rouch M., Dapoigny M. et al. Epidemiology of intestinal functional disorders in an apparently healthy population // Gastroenterol Clin Biol. — 1986; 10: 7–12.
11. Texereau P. , Liversain J. M. Epidemiology of intestinal functional disorders // Presse Med. — 1989; 18: 1281–1284.
12. Chin A., Paw M. J., van Poppel M. N., van Mechelen W. Effects of resistance and functional-skills training on habitual activity and constipation among older adults living in long-term care facilities: a randomized controlled trial // BMC Geriatr. — 2006; 6: 9.
13. Ludvigsson J.F. Epidemiological study of constipation and other gastrointestinal symptoms in 8000 children // Acta Paediatr. — 2006; 95: 573–580.
14. Howell S. C., Quine S., Talley N. J. Low social class is linked to upper gastrointestinal symptoms in an Australian sample of urban adults // Scand J Gastroenterol. — 2006; 41: 657–666.
15. Campbell A. J., Busby W. J., Horwath C. C. Factors associated with constipation in a community based sample of people aged 70 years and over // J Epidemiol Community Health. — 1993; 47: 23–26.
16. Bytzer P. , Howell S., Leemon M. et al. Low socioeconomic class is a risk factor for upper and lower gastrointestinal symptoms: a population based study in 15 000 Australian adults // Gut. — 2001; 49: 66–72.
17. Chiarelli P. , Brown W., McElduff P. Constipation in Australian women: prevalence and associated factors // Int Urogynecol J Pelvic Floor Dysfunct. — 2000; 11 (2): 71–78.
18. Talley N. J., Howell S., Poulton R. Obesity and chronic gastrointestinal tract symptoms in young adults: a birth cohort study // Am J Gastroenterol. — 2004; 99: 1807–1814.
19. Loening-Baucke V. Prevalence rates for constipation and faecal and urinary incontinence // Arch Dis Child. — 2007; 92 (6): 486–489.
20. Iacono G., Merolla R., D'Amico D. et al. Gastrointestinal symptoms in infancy: a population-based prospective study // Dig Liver Dis. — 2005; 37: 432–438.
21. Miele E., Simeone D., Marino A. et al. Functional gastrointestinal disorders in children: an Italian prospective survey // Pediatrics. — 2004; 114: 73–78.
22. Soligo M., Salvatore S., Emmanuel A. V. et al. Patterns of constipation in urogynecology: clinical importance and pathophysiologic insights // Am J Obstet Gynecol. — 2006; 195: 50–55.
23. Saps M., Sztainberg M., Di Lorenzo C. A prospective community-based study of gastroenterological symptoms in school-age children // J Pediatr Gastroenterol Nutr. — 2006; 43 (4): 477–482.
24. Yong D., Beattie R. M. Normal bowel habit and prevalence of constipation in primary-school children // Ambulatory Child Health. — 1998; 4: 277–282.
25. Ludvigsson J. F. Epidemiological study of constipation and other gastrointestinal symptoms in 8000 children // Acta Paediatrica. — 2006; 95 (5): 573–580.
26. de Araujo Sant Anna A. M., Calcado A. C. Constipation in school-aged children at public schools in Rio de Janeiro, Brazil // J Pediatr Gastroenterol Nutr. — 1999; 29 (2): 190–193.
27. Rajindrajith S., Devanarayana N. M., Mettananda S. et al. Constipation and functional faecal retention in a group of school children in a district in Sri Lanka // Sri Lanka J Child Health — 2009; 38: 60–64.
28. Садовничая Т. А. Особенности клинической картины хронических запоров у детей дошкольного возраста города Ставрополя. Материалы XII Конгресса детских гастроэнтерологов России, 2005.
29. Комарова Е. В., Петрова А. В., Потапов А. С. и др. Нарушение моторики толстой кишки при хронических запорах у детей // Российский педиатрический журнал. — 2007; 4: 28–30.
30. Taminiau J., Benninga M. Pediatric clinical research will benefit from Rome III // J Pediatr Gastroenterol Nutr. — 2005; 41 (Suppl. 1): 30–31.
31. Peppas G., Alexiou V. G., Mourtzoukou E., Falagas M. E. Epidemiology of constipation in Europe and Oceania: a systematic review // BMC Gastroent. — 2008; 8: 5.
32. Felt B., Brown P. , Coran A. et al. Functional constipation and soiling in children // Clin Farm Pract. — 2004; 6: 709–730.
33. Rubin G., Dale A. Chronic constipation in children // BMJ. — 2006; 333: 1051–1055.
34. Poenaru D., Roblin M., Duce S. et al. The pediatric bowel management clinic: Initial results of a multidisciplinary approach of functional constipation in children // J Pediatr Surg. — 1997; 32 (6): 843–848.
35. Цимбалова Е. Г., Потапов А. С., Баранов К. Н. Хронические запоры у детей // Вопросы современной педиатрии. — 2002; 1 (6): 56–61.
36. Tytgat G. N. Hyoscine butylbromide: a review of its use in the treatment of abdominal cramping and pain // Drugs. — 2007; 67 (9): 1343–1357.
