Железодефицитная анемия беременных
Статьи В.Н.Серов, В.А.Бурлев, Е.Н.Коноводова, Е.В.Жаров, М.Б.Охапкин, М.В.Хитров, И.Н. Ильяшенко, В.О.ЛопухинМосква 2005
VII. ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ БЕРЕМЕННЫХ.
Заключительным этапом ЖДС является железодефицитная анемия, возникающая при снижении гемоглобинового фонда железа и проявляющаяся симптомами анемии и гипосидероза. От 15 до 80 % беременных и 20-40% родильниц страдает ЖДА
С давних пор постановка диагноза анемии основывается на клинических и гематологических признаках, среди которых снижение содержания Нb представляется ведущим. В связи с чем, Центр по контролю за заболеваемостью США (1989) и ВОЗ для диагностики анемии предложили использовать следующие величины уровня Нb, представленные в таблице 3.
Таблица 3. НИЖНЯЯ ГРАНИЦА НОРМАЛЬНОГО ЗНАЧЕНИЯ УРОВНЯ ГЕМОГЛОБИНА У БЕРЕМЕННЫХ.
| ТРИМЕСТР | Центр по контролю за заболеваемостью США (CDC), 1989 | ВОЗ 1989 |
| I | 110 г/л | 110 г/л |
| II | 105 г/л | 105 г/л |
| III | 115 г/л | 110 г/л |
КЛИНИКА ЖДА.
Клинические проявления ЖДА обусловлены, с одной стороны, наличием анемического синдрома, а с другой, - дефицитом железа (гипосидерозом).
Анемический синдром проявляется неспецифическими симптомами. Основные жалобы больных сводятся к слабости, повышенной утомляемости, головокружениям, шуму в ушах, мельканием мушек перед глазами, сердцебиениям, одышке при физической нагрузке.
Клинические проявления гипосидероза обусловлены тканевым ДЖ. В результате снижения активности некоторых железосодержащих тканевых энзимов, в частности цитохромов, появляются изменения в эпителиальных тканях (кожа и ее придатки, слизистые оболочки). Отмечаются: бледность и сухость кожи, ломкость и слоистость ногтей, извращение вкуса, затрудненное глотание сухой и твердой пищи (сидеропеническая дисфагия). К симптомам, связанным с дефицитом железа, относится мышечная слабость (из-за дефицита железосодержащих ферментов).
СТЕПЕНИ ТЯЖЕСТИ ЖДА.
В зависимости от уровня Нb ЖДА принято делить на стадии. Легкая степень анемии характеризуется снижением Hb до 110 -90 г/л; средняя степень - от 89 до 70 г/л; тяжелая - менее 70 г/л.
ДИАГНОСТИКА ЖДА.
Диагностика ЖДА, представляющей собой манифестную форму железодефицитного состояния обычно не вызывает затруднений и основывается на оценке гематологических показателей периферической крови и характеристике морфологии эритроцитов.
В то же время, диагностика у беременных стадий ЖДС, предшествующих ЖДА (прелатентного и латентного ДЖ), на основании только определения гематологических показателей периферической крови затруднена. Для диагностики латентного дефицита железа (ЛДЖ) у беременных и решения вопросов, связанных с назначением препаратов железа, с целью коррекции ЖДС и профилактики ЖДА, необходимо помимо гематологических показателей проводить определение параметров, характеризующих обмен железа (феррокинетические показатели). К феррокинетическим показателям относятся: СФ, СЖ, ТФ, КНТ.
Для диагностики ЖДА используются следующие гематологические показатели: HGB(Hb) - содержание гемоглобина; RBC -количество эритроцитов; Ht (HCT) - гематокрит -отражает долю эритроцитов в общем объеме крови; ЦП -цветной показатель- отражает относительное содержание Нb в эритроците ( при ЖДА ЦП <0,85); MCV( mean corpuscular volume) - средний объем эритроцитов ( норма: 80-95 фл), MCV снижается при ЖДА; MCH ( mean cell hemoglobin) среднее содержание Нb в эритроците (норма: 27-31 пг), при ЖДА MCH<24 пг; MCHC (mean cell Hb concentration) средняя концентрация Нb в эритроците ( норма: 30-38 г/дл), при ЖДА MCHC<33 г/дл; RDW (red cell distribution width) -показатель анизоцитоза эритроцитов ( норма 11,5-14,5%), при ЖДА RDW повышен.
Исследование крови пациента с анемией на автоматическом анализаторе должно дополняться обязательным просмотром мазка периферической крови, при котором выявляются морфологические изменения эритроцитов, характерные для ЖДА: Гипохромия - снижение плотности окраски эритроцитов из-за низкого содержания Нb. В мазке крови преобладают микроциты - эритроциты уменьшенного размера. Отмечаются анизоцитоз ( неодинаковая величина) и пойкилоцитоз (различные формы) эритроцитов
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА.
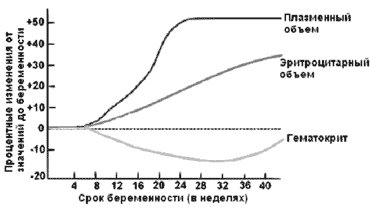
Проводится в первую очередь с физиологическим разведением крови, связанным с увеличением объема циркулирующей крови. В настоящее время, существование физиологической гидремии беременных не вызывает сомнения. При физиологической беременности общее количество плазмы возрастает на 30-50%, а количество эритроцитов и гемоглобина только на 12-18%. Поскольку объем плазмы увеличивается примерно на 1000 мл, а объем эритроцитов только на 300 мл, возникает относительная "анемия", которая достигает максимума в III триместре (hyperplasmia gravidarum). При многоплодной беременности повышение объема крови носит более выраженный характер - 2000-3000 мл. Это приводит к падению содержания гемоглобина примерно до 110 г/л и гематокрита до 0,30. Некоторые авторы считают нижней границей физиологической гемодилюции 100 г/л гемоглобина и 3,0 млн. эритроцитов.
Характерные признаки гемодилюции:
РИСУНОК 3. ДИНАМИКА ПЛАЗМЕННОГО И ЭРИТРОЦИТАРНОГО ОБЪЁМА В ТЕЧЕНИИ БЕРЕМЕННОСТИ.
ПРОФИЛАКТИКА ЖДА У БЕРЕМЕННЫХ.
Данные литературы о необходимости профилактики препаратами железа во время беременности остаются противоречивы. ВОЗ рекомендует 60 мг железа в сутки всем беременным в местности, где распространённость железодефицитной анемии (ЖДА) меньше 20%, и 120 мг - в тех районах, где она превышает этот уровень. Американская коллегия акушеров и гинекологов рекомендует 30 мг элементарного железа в сутки в течение 2-го и 3-его триместров беременности всем пациенткам без определения показателей обмена железа. Рекомендации Норвежского Совета по Здравоохранению базируются на разработанной схеме селективной (беременным с подтверждёнными низкими запасами железа) профилактики препаратами железа у беременных женщин, основанной на раннем (до 12 недель гестации) определении уровня сывороточного ферритина. При уровне СФ >60 мкг/л: препараты железа не показаны; при СФ 20-60 мкг/л: назначение железа необходимо с 20 недель; при СФ<20 мкг/л: препараты железа необходимы с 12-14 недель; при СФ<15 мкг/л показано незамедлительное начало лечения.
Таким образом, в индустриально развитых странах осуществляется селективная профилактика дефицита железа в режиме малых доз. В развивающихся странах распространена рутинная (всем беременным) профилактика препаратами железа во время беременности, которая, к сожалению, не у всех беременных эффективна.
ПРИНЦИПЫ ЛЕЧЕНИЯ ЖДА ПРИ БЕРЕМЕННОСТИ.
1.Подтвердить железодефицитный характер анемии путём определения гематологических (Hb, Ht, RBC MCV, MCH, MCHC) и феррокинетических показателей (сывороточный ферритин, коэффициент насыщения трансферрина железом).
2.Препараты железа обязательно!
3.ПОЛИВИТАМИНЫ обязательно!
4.Недостаточно диеты, состоящей из богатых железом продуктов.
5.Без гемотрансфузий!
6.При ЖДА тяжёлой степени применять РЕКОМБИНАНТНЫЙ ЭРИТРОПОЭТИН после 20 недель беременности, в сочетании с препаратами железа.
7.Преимущественное использование препаратов двухвалентного железа перорально, особенно при отсутствии возможности определения феррокинетических показателей до начала лечения.
8.При наличии показаний для парентерального применения железа - использовать препарат ВЕНОФЕР (Швейцария) - железо (III) в форме гидроксид сахарозного комплекса.
9.Лечение проводить в 2 этапа.
На I этапе, целью которого является восстановление нормального уровня гемоглобина, происходит купирование анемии. Длительность терапии составляет 1,5-2 месяца. Средние суточные дозы элементарного железа на I этапе - 100-120 мг.
На II этапе, получившем название "терапия насыщения", происходит восстановление запасов железа. Терапия на этом этапе длительна и продолжается 2-3 мес. Средняя суточная доза элементарного железа на II этапе - 50-60 мг.
Комментарии
ПРАКТИКА ПЕДИАТРА
