Метод коррекции и профилактики образования рубцов после инвазивных манипуляций
СтатьиОпубликовано в журнале:
Les novelles esthetiques 3/2016
Оксана Владимирова
кандидат медицинских наук, врач-хирург, отделение гнойной хирургии и ожогов ГБУЗ СК «2 ГКБ» (Ставрополь), доцент кафедры общей хирургии СтГМУ (Ставропольского государственного медицинского университета)
Владимир Владимиров
доктор медицинских наук, врач-онколог, Пятигорский онкологический диспансер
Алла Муравьева
кандидат медицинских наук, доцент кафедры анестезиологии, реаниматологии, СМП СтГМУ
Александр Рыбалко
кандидат медицинских наук, заведующий отделением гнойной хирургии и ожогов ГБУЗ СК «2 ГКБ» (Ставрополь)
Аубекир Тоторкулов
врач-хирург, отделение гнойной хирургии и ожогов ГБУЗ СК «2 ГКБ» (Ставрополь)
Михаил Жуков
кандидат медицинских наук, врач
В настоящее время значительно увеличилось количество пациентов, обращающихся за медицинской помощью по поводу различных образований на коже (невусы на лице и шее, папилломы на видимых участках кожи и другие образования). Причиной обращений являются, как правило, эстетические проблемы, реже – дискомфорт или боль. Более 10 лет назад больные приходили к врачу по поводу невуса или папилломы в связи с их воспалением или резким ростом, при этом более 70% пациентов имели липомы и фибромы различного происхождения. Сегодня превалирующей причиной обращения стали косметические дефекты. Беспокойство некосметического характера вызывают невусы, располагающиеся в зонах постоянного контакта и трения с одеждой, которые часто воспаляются, травмируются и кровоточат, а также липомы или фибромы, мешающие при движении и в определенные периоды очень болезненные.
Большинство пациентов с доброкачественными образованиями кожи получают хирургическое лечение. Выбор тактики удаления образований зависит от их типа, расположения на теле, размера, риска формирования косметических дефектов или рецидива, технического оснащения и квалификации врача. Однако на первом месте все же стоит вид невуса, так как не все доброкачественные образования можно удалять одним и тем же способом. Последствием такой операции является чаще всего формирование рубцов и повторный рост удаленной ткани. С учетом того, что пациент, посещая хирурга или косметолога, рассчитывает на идеальный косметический результат, данные последствия крайне нежелательны и приводят к снижению качества жизни и психологическому дискомфорту, то есть недопустимы при выполнении вмешательства с эстетической целью.
Методы
Существует большое количество методов хирургического лечения образований кожи, однако ни один из них не может гарантировать пациенту идеальный результат. Так, длительное время лазерное удаление невусов считалось наиболее безопасным методом в плане развития рецидива и роста рубца в месте операции. Тем не менее после его применения отмечена значительная частота роста видимых, косметически значимых гипертрофических и атрофических рубцов в зонах вмешательства. Наиболее частым методом лечения невусов, фибром, липом, папиллом по-прежнему остается хирургическое иссечение образования с закрытием раны первичными швами, в том числе косметическими, что также не гарантирует отсутствие рубца в дальнейшем. Более того, пластические операции тоже не всегда проходят без последствий.
Рубцы
С точки зрения физиологии образование рубца – это нормальная реакция поврежденных тканей, без которой не обходится ни один живой организм. Рубцовая ткань не является идентичной той ткани, которую заменяет, и обладает более низкими функциональными свойствами.
Все рубцы условно можно разделить:
- на физиологические, или нормотрофические, практически не отличающиеся от здоровой кожи, образование которых можно считать хорошим результатом заживления;
- патологические – атрофические и гипотрофические, гипертрофические и келоидные.
Настоящие келоидные рубцы встречаются редко, чаще всего они наблюдаются у людей с гиперпигментацией и темной кожей. Патологическое рубцеобразование является следствием нарушения формирования соединительной ткани, начинающееся на втором этапе заживления раны и продолжающееся в течение длительного времени – от 9 месяцев до 3 лет, до полного созревания и дифференцировки соединительной ткани. Келоиды созревают и дифференцируются крайне медленно и зачастую окончательного созревания ткани в них так и не происходит.
За последние 10 лет статистика возникновения гипертрофических рубцов значительно не меняется, патологические рубцы по-прежнему наблюдаются у 2–5% популяции. Они не являются экстренной или угрожающей жизни патологией, но приводят к деформациям тканей в зоне повреждения, нарушению функции кожи, эстетическим проблемам, наносят урон качеству жизни пациента.
Поскольку рубцовая ткань начинает формироваться не после заживления раны, а сразу после фазы воспаления, необходимо как можно раньше начинать адекватную реабилитацию и целенаправленную профилактику развития рубцов с созданием оптимальных условий заживления, так как временной фактор и комплексность подхода играют крайне важную роль в результативности проводимых превентивных мероприятий.
Диагностика
Диагностика пластических процессов соединительной ткани не представляет больших трудностей и строится на анамнестических данных и клинических проявлениях. На данный момент имеется большое количество методов специфической диагностики рубцов (УЗИ, дермоскопия, гистологическое исследование), которые позволяют определить тип и динамику их роста. Более трудоемкий процесс – выявление факторов риска, основанное на анамнестических данных, анатомо-физиологических свойствах кожи, особенностях типа образования на ней, месте расположения их на теле, виде или способе оперативного вмешательства, данных о принимаемых медикаментах и т.д. Интерпретация информации проводится по модифицированной Ванкуверской универсальной оценочной шкале по следующим показателям: толщина тканей, равномерность толщины и васкуляризация тканей, пигментация зоны травмы, консистенция, зуд, парестезии и изъязвления, прогрессирование рубца, чувствительность.
С учетом предрасположенности пациента и на основании оценки частоты возникновения выраженных рубцов (более чем в 60% случаев после оперативных вмешательств даже при условии применения аппаратных методик) можно сделать вывод о целесообразности проведения профилактики и раннего лечения.
Собственные исследования
На базе ГБУЗ СК ГКБ №2 Ставрополя и Пятигорского онкологического диспансера проводилось исследование, целью которого было определение эффективности профилактики патологического и косметически значимого рубца после удаления патологических кожных образований.
На протяжении 9 лет под наблюдением находились более 300 пациентов в возрасте от 15 до 56 лет с различными кожными образованиями (фибромы, липомы и т.д.) или травмами, что потребовало наложения первичных швов после оперативных вмешательств. Пациенты были разделены на несколько групп, в которых проводилось различное комплексное лечение.
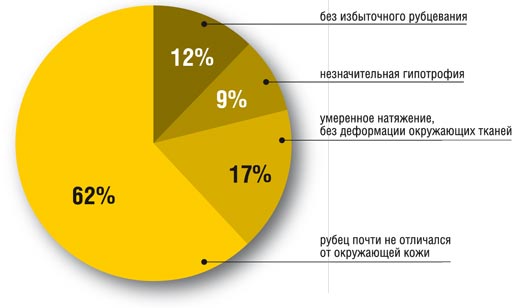
Результаты, полученные через 1 месяц после окончания
лечения препаратом Контрактубекс
Результаты
При сравнительном анализе результатов, которые отслеживались путем проведения диспансеризации пациентов с регулярным осмотром проблемной зоны, нами была определена наиболее эффективная схема профилактики и раннего лечения патологического рубцеобразования, включавшая:
- применение геля Контрактубекс, содержащего гепарин, аллантоин и цепалин;
- одновременную компрессию места оперативного вмешательства.
Так как при некоторых видах удаления образований (например, лазером) заживление идет под струпом, а при иссечении – под первичным натяжением, начинать терапию следует как можно раньше, но не нарушая естественный процесс регенерации. Данная схема лечения применялась у более чем 100 пациентов, из которых 21% составили больные с удаленными образованиями на лице, где, как правило, развиваются атрофические рубцы в отличие от других частей тела.
Контрактубекс применяли, начиная с первых суток после снятия швов или с 5–7 суток после удаления образования кожи с использованием лазера, криодеструкции или других аппаратных методик. Небольшое количество геля наносили 2–3 раза в день (на лице – 1–2 раза в день) на область послеоперационной раны и накрывали ее специальной салфеткой с созданием умеренного давления на ткани. Контрактубекс применяли при отсутствии явлений воспаления и других осложнений раневого процесса.
Перед каждым последующим нанесением геля рекомендовалось остатки средства удалять влажной салфеткой или смывать.
На лице давление не применяли, а, начиная с 12–15-го дня после операции, дополнительно использовали 1 раз в день креммусс с гиалуроновой кислотой, которую наносили на проблемный участок. Некоторые больные в течение первых нескольких суток отмечали незначительный зуд в области раны, проходящий самостоятельно и не требующий медикаментозной коррекции. У одной больной отмечена аллергическая реакция. Других жалоб и побочных эффектов не выявлено.
Длительность применения геля варьировалась в зависимости от получаемого эффекта, степени созревания рубцовой ткани и составляла от 4 месяцев до полутора лет. При этом терапия проводилась регулярно, без длительных перерывов. Ношение давящих пластырей или повязок рекомендовалось на 1 месяц или на 3–5 месяцев в случае агрессивной гиперплазии соединительной ткани. У части больных (около 15% наблюдаемых) давящие повязки не применялись в связи с нежеланием пациентов. В дальнейшем у них отмечено более длительное созревание рубца.
Контроль проводился через 1 месяц, 3 месяца, 9 месяцев и далее. При осмотре через месяц у более чем 62% пациентов признаков избыточного рубцеобразования выявлено не было, ткани эластичные, без натяжения в области зажившей раны. Еще у 17% наблюдаемых отмечалось умеренное натяжение кожи в области послеоперационной раны, при осмотре рубец слабо гипертрофированный, без деформации окружающих тканей, не возвышающийся над уровнем здоровой кожи. У 9% пациентов с послеоперационными ранами на лице наблюдалась незначительная гипотрофия без выраженного косметического дефекта. У оставшихся 12% след от вмешательства не отличался от окружающей кожи уже через 10–12 месяцев.
Выводы
Оценка динамики реорганизации рубца, проведенная путем осмотра, выполнения УЗИ и анкетирования с последующим заполнением таблиц модифицированной Ванкуверской шкалы, показала, что наилучший физиологический и косметический результат и наиболее быстрое созревание рубца отмечено при максимально раннем начале его лечения.
Применение геля Контрактубекс приводит к формированию в месте травмы или операции эластичных, смещаемых, более физиологичных и быстрее созревающих рубцов, что, в свою очередь, дает хороший косметический результат. Контрактубекс рекомендуется как средство профилактики избыточного или гипотрофического рубцеобразования всем пациентам после удаления доброкачественных образований кожи и мягких тканей, а также после других инвазивных вмешательств.
Более чем десятилетний опыт применения данного препарата продемонстрировал хорошую переносимость при его использовании.
Нами разработаны различные комплексные программы профилактики и лечения патологических рубцов и коррекции нормотрофии с целью получения идеального косметического эффекта. В программы входит применение препарата Контрактубекс как наиболее эффективного и комфортного средства комплексного воздействия на ткань при его своевременном использовании после операций и травм.
Рекомендуемая литература
Augusti K.T. Therapeutic values of onion (Allium cepa L.) and garlic (Allium sativum L.), Indian Journal of Experimental Biology. 1996, vol. 34, №7, pp. 634–640.
Beuth J., Hunzelmann N., R. van Leendert, Basten R., Noehle M. and Schneider B. Safety and efficacy of local administration of contractubex to hypertrophic scars in comparison to corticosteroid treatment. Results of a multicenter comparative epidemiological cohort study in Germany, in vivo. 2006, vol. 20, №2, pp. 277–284.
Chanprapaph K., Tanrattanakorn S., Wattanakrai P. and co-authors. Effectiveness of Onion Extract Gel on Surgical Scars in Asians. Dermatology Research and Practice, vol. 2012 (2012).
Cho J.W., Cho S.Y., Lee S.R. and Lee K.S. Onion extract and quercetin induce matrix metalloproteinase-1 in vitro and in vivo, International Journal of Molecular Medicine. 2010, vol. 25, №3, pp. 347–352.
Chung V.Q., Kelley L., Marra D. and Jiang S.B. Onion extract gel versus petrolatum emollient on new surgical scars: a prospective double-blinded study, Dermatologic Surgery. 2006, vol. 32, №2, pp. 193–197.
Clarys P., Alewaeters K., Lambrecht R. and Barel A.O. Skin color measurements: comparison between three instruments: the Chromameter, the DermaSpectrometer and the Mexameter, Skin Research and Technology. 2000, vol. 6, №4, pp. 230–238.
Dirk M. Elston, MD, Chairman, Department of Dermatology, Brooke Army-Wilford Hall Medical Center, Dermatology, Brooke Army Medical Centre Medicine Journal, November 30, 2001, vol. 2, №11.
English R.S. and Shenefelt P.D., Keloids and hypertrophic scars, Dermatologic Surgery. 1999, vol. 25, №8, pp. 631–638.
Gauglitz G.G., Korting H.C., Pavicic T., Ruzicka T. and Jeschke M.G. Hypertrophic scarring and keloids: pathomechanisms and current and emerging treatment strategies, Molecular Medicine. 2011, vol. 17, №1-2, pp. 113–125.
Ho W.S., Ying S. Y., Chan P.C. and Chan H.H. Use of onion extract, heparin, allantoin gel in prevention of scarring in Chinese patients having laser removal of tattoos: a prospective randomized controlled trial, Dermatologic Surgery. 2006, vol. 32, №7, pp. 891–896.
Jackson B.A. and Shelton A.J. Pilot study evaluating topical onion extract as treatment for postsurgical scars, Dermatologic Surgery. 1999, vol. 25, №4, pp. 267–269.
Morganroth P., Wilmot A.C. and Miller C. Over-the-counter scar products for postsurgical patients: disparities between online advertised benefits and evidence regarding efficacy, Journal of the American Academy of Dermatology. 2009, vol. 61, №6, pp. e31–e47.
Niessen F.B., Spauwen P.H.M., Schalkwijk J. and Kon M. On the nature of hypertrophic scars and keloids: a review, Plastic and Reconstructive Surgery. 1999, vol. 104, № 5, pp. 1435–1458.
Ogawa R. Keloid and hypertrophic scarring may result from a mechanoreceptor or mechanosensitive nociceptor disorder, Medical Hypotheses. 2008, vol. 71, №4, pp. 493–500.
Pawlikowska-Pawlega B. and Gawron A. Effect of quercetin on the growth of mouse fibroblast cells in vitro, Polish Journal of Pharmacology. 1995, vol. 47, №6, pp. 531–535.
Rivera E. Acne scarring: a review and current treatment modalities, Journal of the American Academy of Dermatology. 2008, vol. 59, №4, pp. 659–676.
Saulis S., Mogford J.H. and Mustoe T.A. Effect of Mederma on hypertrophic scarring in the rabbit ear model, Plastic and Reconstructive Surgery. 2002, vol. 110, №1, pp. 177–183.
Shaffer J.J., Taylor S.C. and Cook-Bolden F. Keloidal scars: a review with a critical look at therapeutic options, Journal of the American Academy of Dermatology. 2002, vol. 46, №2, pp. S63–S97.
Singer J. and Clark R. A. F. Cutaneous wound healing, New England Journal of Medicine. 1999, vol. 341, №10, pp. 738–746.
Zurada J. M., Kriegel D. and Davis I. C. Topical treatments for hypertrophic scars, Journal of the American Academy of Dermatology. 2006, vol. 55, № 6, pp. 1024–1031.
Zurada JM., Kriegel D., Davis IC. Topical treatments for hypertrophic scars. J Am Acad Dermatol. 2006, Dec. 55(6), pp. 1024-1031.
Владимирова О.В. «Комплексный подход к первичной и вторичной профилактике посттравматических рубцов». Диссертация. Ставр ополь, 2011.
