Особенности микрохирургических операций - Основы реконструктивной пластической микрохирургии
СтатьиОпубликовано в журнале:
Мир Медицины
Издательство "Человек"
представляет:
С.А. Обыденнов, И.В. Фраучи1.3. Особенности микрохирургических операций
| 1.3.1. Предоперационное обследование 1.3.2. Обстановка в операционной 1.3.3. Анестезия. 1.3.4. Температура тела пациента 1.3.5. Возмещение жидкости 1.3.6. Подготовка сосудов к наложению анастомозов 1.3.7. Техника микрососудистого шва 1.3.8. Микрохирургический шов нерва 1.3.9. Спазм сосудов 1.3.10. Послеоперационное наблюдение за больным | Реконструктивные пластические операции с использованием микрососудистой пересадки технически сложны, состоят из четырех самостоятельных этапов: 1) подготовка реципиентного ложа, Свободная пересадка тканей требует филигранной хирургической техники. Необходим тщательный гемостаз, нежное обращение с сосудами. Среднюю продолжительность операции установить трудно. Так, например, первые наши операции продолжались 8-16 часов, в настоящее время продолжительность их составляет от 2,5 до 6 часов. По данным J. May с соавторами (1986), при использовании современных достижений анестезиологии продолжительность операции может составлять 46,5 часов (цитата по А.Е. Белоусову, 1988). В идеальном варианте желательно оперировать двумя бригадами хирургов: одна группа хирургов подготавливает дефект и выделяет реципиентные сосуды, другая формирует лоскут. В некоторых конкретных случаях приходится выполнять этапы операции последовательно. |
1.3.1. Предоперационное обследование
Полное физикальное обследование является необходимой частью предоперационного обследования каждого хирургического больного. Это особенно важно, если предполагается свободная трансплантация ткани, поскольку результаты внимательного осмотра и обследования могут вынудить хирурга изменить донорскую зону или способ реконструкции. Возраст пациента сам по себе не является противопоказанием к пересадке лоскута. Сейчас опытные хирурги могут произвести свободную пересадку тканей достаточно быстро, так что продолжительность анестезии не превысит четырех часов. Тем не менее, следует помнить, что по ходу операции могут возникнуть проблемы, требующие значительного увеличения времени операции, поэтому больные должны быть подготовлены к возможной длительной анестезии. Состояние сосудов больного также должно быть оценено перед операцией. Очень важно знать состояние местного кровотока в зоне дефекта, подлежащего реконструкции. Отсутствие подходящих реципиент-ных сосудов является абсолютным противопоказанием к свободной пересадке тканей. Поэтому особенно тщательно нужно обследовать больных с заболеваниями периферических сосудов. В таких случаях может быть показана ангиография, допплерография. Основным принципом всей хирургии является "пришивание здоровой ткани к здоровой ткани", это также верно и для микрососудистого анастомоза. Следовательно, в случае травмы или инфекции необходимо, чтобы анастомозы были наложены вдали от поврежденной или инфицированной зоны и хорошо от неe отграничены. Такие ситуации часто определяют выбор донорского участка, поскольку в этих случаях желательна длинная сосудистая ножка. При отсутствии у лоскута сосудистой ножки подходящей длины можно использовать аутовенозные вставки.
В случаях явно выраженного атеросклеротического изменения сосудов следует избегать наложения анастомозов в зоне атеросклеротической бляшки, а возможно, и вообще отказаться от операции.
1.3.2. Обстановка в операционной
Хирургия свободных пересадок требует огромного терпения и времени. Оптическое увеличение повышает остроту зрения хирурга и вместе с тем требует более четкой координации движений.
Каждому человеку свойственны нормальные физиологические движения рук, которые проявляются в виде тремора. Полностью устранить тремор невозможно, но его можно уменьшить. Это очень важно для микрохирурга, поскольку тремор затрудняет точные движения, требующиеся, например, при рассечении или сшивании тканей. Для уменьшения тремора за 24 часа до операции следует избегать употребления алкоголя, кофеина, никотина, желательно не подвергаться мышечному напряжению, нервному возбуждению и стрессовым состояниям (Дж.В. Рейньяк, Н.Х. Лоресен, 1986). Готовясь к микрохирургической операции, хирург должен хорошо отдохнуть. Он не должен сам двигать или укладывать больного на операционном столе, избегая сильного напряжения мышц рук.
Важно, чтобы операция проходила в дружеской и свободной атмосфере. В операционной должна быть спокойная управляемая обстановка, без резких или громких звуков. В то же время не возбраняется звучание легкой музыки. Рекомендуется периодически устраивать перерывы.
Во время работы с сосудами и нервами хирурги должны сидеть в удобных позах с хорошим упором для предплечий и кисти. (Р.С. Акчурин, 1978: В. O'Brien, 1977: А.Е. Белоусов 1988).
1.3.3. Анестезия
В настоящее время существует большое количество медикаментов для анестезии, многие из которых влияют на периферическую циркуляцию.
Существует много видов анестезии: общая, регионарная и местная. Регионарная анестезия удобна при операциях на конечностях. (Ю.А. Петренко, 1981) Так, например, эпидуральная анестезия дает эффект симпатической вазодилятации, что снижает до минимума спазм (А.Е. Дубицкий и др., 1981). В нашей практике мы часто используем комбинированное обезболивание. Так, например, при пересадке лоскута широчайшей мышцы спины на нижнюю конечность общий наркоз проводится только для взятия лоскута, а этап операции на ноге выполняется под эпидуральной анестезией. Управляемая гипотония может быть полезна на отдельных этапах операции, но, как только анастомоз наложен, давление должно быть нормализовано для обеспечения максимального пульсового кровотока через него.
Необходим мониторинг жизненно важных функций организма. Очень важным моментом анестезиологического пособия является борьба с болью, поскольку боль может стать причиной рефлекторного спазма мелких сосудов из-за выброса адреналина. Особенно необходимо бороться с болью в послеоперационном периоде. Адекватное использование лекарств, применение регионарной и местной анестезии приносят в этом периоде большую пользу.
1.3.4. Температура тела пациента
Во время операции желателен мониторный контроль температуры больного. В операционной должно быть, насколько возможно, тепло. Необходимо активно согревать больного. Некоторые хирурги используют операционный стол. оснащенный матрацем с водяным подогревом. Больного можно укрыть одеялом: жидкости, вводимые внутривенно, необходимо предварительно подогревать: все жидкости для промывания и орошения также должны быть подогреты.
Поддержание температуры тела жизненно необходимо для сохранения кровотока в лоскуте. Простое поднятие кожного лоскута может вызвать снижение его температуры на 10°С. Даже очень небольшое снижение температуры способно вызвать значительное снижение кровотока, при большем же снижении температуры кроваток может почти прекратиться.
1.3.5. Возмещение жидкости
Снижение объема циркулирующей жидкости приводит к рефлекторному сужению сосудов за счет раздражения вазорецепторов крупных вен. Поэтому необходимо предупреждать и восполнять любую потерю жидкости до наступления рефлекторной вазоконстрикции. Для поддержания водного баланса необходимо постоянно контролировать центральное венозное давление и диурез. Предпочтительна гемодилюция для поддержания высокообъемного пульсирующего кровотока (Гнездилов и др., 1989).
1.3.6. Подготовка сосудов к наложению анастомозов
Во время взятия лоскута питающие его сосуды выделяются отдельно. После того как лоскут перенесен на реципиентное место, он фиксируется одиночными швами так, чтобы донорские и реципиентные сосуды находились без натяжения и, в то же время, без избытка длины, вызывающего перегиб или скручивание сосудов. Наложение анастомозов, как правило, производят под увеличением от 5 до 20 крат. Главное условие, которое обязательно должно соблюдаться, это сшивание сосудов с неповрежденной интимой. Под увеличением 8-10 крат внимательно осматривают просвет сосудов, удаляют поврежденные концы и промывают физиологическим раствором с добавлением гепарина (10Ю МЕ/мл на 250 мл физиологического раствора) для удаления нитей фибрина и форменных элементов крови. Сосуды требуют очень бережного обращения, пинцетами можно захватывать только периадвентициальную ткань. Сaму адвентицию не удаляют, а периадвентициальную ткань тщательно сдвигают и иссекают, чтобы она не мешала при наложении анастомоза.
Как только донорский и реципиентный сосуды готовы, их можно сблизить с помощью регулируемого двойного микрососудистого зажима. Проведение иглы через все слои стенки сосудп должно совпадать с ее кривизной для избежания прорезывания стенки. Гемодинамически более выгодным является анастомоз "конец в конец". Он пригоден только для сосудов одинакового диаметра. Если сосуды имеют неодинаковый диаметр, но с разницей не более чем в 1,5-2 раза, то меньший сосуд необходимо срезать косо под углом. В остальных случаях используют аутовенозную вставку, уменьшающую различия в диаметре, или накладывают анастомоз "конец в бок".
1.3.7. Техника микрососудистого шва
Для успешного выполнения микрохирургических операций хирург должен хорошо владеть теxникой наложения анастомозов сосудов. Методика ручного шва, которую разработал и предложил французский хирург A. Carrel, совершенно не изменилась и применяется по сей день. В литературе постоянно появляются сообщения о разработках новых вариантов механическою шва, о попытках бесшовного соединения сосудов, но на сегодняшний день наилучшие результат получают при выполнении анастомоза вручную.
Чтобы сшить сосуды, хирург должен их хорошо видеть (O'Брайен, 1981). Если хирург испытывает сложности при наложении микрососудистого анастомоза, то это обычно связано с плохим доступом. В отличие от обычной хирургии, микрохирургической техникой нельзя овладеть путем ассисгирования в операционной. Основные навыки должны приобретаться в лаборатории. Будущий микрохирург должен научиться координировать свои движения, наблюдая за инструментом через операционный микроскоп при различном увеличении, и накладывать швы, минимально травмируя ткани.
Анастомоз "конец в конец". Первые два шва накладывают под углом 120 градусов друг к другу, что позволяет "свисать" задней стенке и снижает возможность захватить ее в шов (Cobbett, 1967). Ушивают сначала переднюю стенку, затем переворачивают микрососудистый зажим на 180 градусов и ушивают заднюю стенку. На сосуд с наружным диаметром 1 мм обычно накладывается 7-9 швов (нить 1О/О) (рис. 1-4.). Чем больше диаметр сосуда, тем реже нужно накладывать швы.
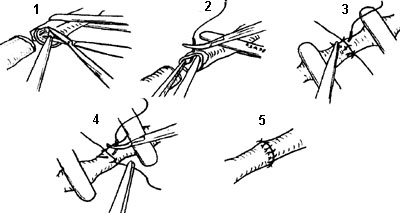
Рис. 1-4. Этапы наложения анастомоза "конец в конец" 1 - удаление периaадвентициальной ткани с зоны наложения анастомоза, 2 - наложение первого шва, 3 - ушивание передней стенки анастомоза, 4 - ушивание задней стенки, 5 - окончательный вид анастомоза.
Анастомоз "конец в бок". Показания к этому виду анастомоза ставятся в основном тогда, когда "выключение" реципиентного сосуда может привести к значительной ишемии кровоснабжаемых им тканей. Реципиентный сосуд пережимают двумя сосудистыми зажимами на достаточном для вшивания донорского сосуда расстоянии и выкраивают в нем соответствующих размеров боковой дефект. А.Е. Белоусов (1988) рекомендует для формирования бокового дефекта предварительно прошивать стенку сосуда нитью в центре этого участка. В отличие от анастомоза "конец в конец", вначале сшивают заднюю стенку, а затем переднюю, начиная с ее середины (рис. 1-5). При восстановлении кровотока прежде снимают дистальные, а затем проксимальные сосудистые зажимы.
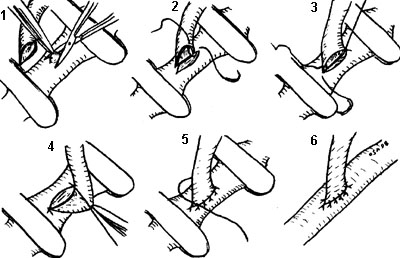
Рис. 1-5. Техника наложения анастомоза "конец в бок". 1 - формирование бокового дефекта, 2, 3 - наложение фиксирующих швов, 4, 5 - ушивание задней стенки, 6 - окончательный вид анастомоза.
После восстановления кровотока герметичность анастомозов оценивают через 3-5 минут. На это время анастомоз можно либо обернуть полоской перчаточной резины (О'Брайен, 1981, А.Е. Белоусов, 1988), либо мягко прижать эту область марлевым тампоном, смоченным физиологическим раствором. Обычно за это время кровотечение из межшовных промежутков прекращается. Продолжение кровотечения говорит о недостаточном количестве швов в зоне анастомоза. Если сосудистые анастомозы выполнены качественно, после пуска кровотока сразу же наблюдается кровоточивость краев лоскута. Тромбоз любого анастомоза до окончания операции всегда связан с технической погрешностью при его выполнении. Единственным способом устранения ошибки является иссечение линии шва и переложение анастомоза.
Начинать наложение анастомозов можно как с артерий, так и с вен. Мы в нашей клинике практически всегда начинаем с анастомоза вен. Тем самым сокращается время пережатия вен клипсами, снижается опасность повреждения интимы и уменьшается вероятность тромбоза венозного анастомоза. Мы описали методику наложения узлового сосудистого шва, который рекомендуется начинающим микрохирургам. Считается, что непрерывный шов приводит к сужению просвета зоны анастомоза. С приобретением опыта статистически достоверных осложнений, связанных с применением непрерывного шва, мы не наблюдали. Зато время наложения анастомозов значительно сокращается.
Предостережения:
1. Опасность тробоза наиболее велика в течение 20 минут после восстановления кровотока по анастомозируемым сосудам.
Это время следует переждать, наблюдая за пульсацией сшитых артерий и кровенаполнением донорской вены. Для проверки проходимости анастомоза можно приводящий конец сосуда пережать пинцетом, вторым пинцетом осторожно "выдоить" кровь из сосуда и пережать его ниже анастомоза. Если теперь снять пинцет с приводящего сосуда, то при проходимом анастомозе можно наблюдать быстрое заполнение сосуда кровью.
2. Замедленная капиллярная реакция тканей пересаживаемого лоскута свидетельствует о неадекватности притока крови, синюшность его свидетельствует о затруднении венозного оттока. Если указанные признаки в течение короткого времени не исчезают, необходимо резецировать тромбировонный анастомоз и переложить его заново.
3. При неправильном наложении анастомоза предупредить тромбоз микрососудов нельзя никаким способом, включая применение антикоагулянтов. Если наступил тромбоз анастомоза, то это свидетельствует либо о грубой технической ошибке при наложении микрососудистых швов, либо о препятствии притока или оттока крови из-за перегиба или перекрута сосудов, сдавления их тканями лоскута.
4. Не следует пытаться накладывать сосудистые швы, особенно на сосуды диаметром менее 5 мм, хирургу, не прошедшему подготовку по микрохирургии.
Основные ошибки:
- Неправильный выбор шовного материала
- Недостаточный доступ и неадекватная мобилизация сосудов
- Чрезмерный захват краев сосуда при наложении шва, что приводит к сужению зоны анастомоза
- Редкие швы, следствием которых является негерметичность анастомоза
- Сильное затягивание узлов, что приводит к прорезыванию стенок сосудов
- Натяжение сшиваемых сосудов также приводит к прорезыванию шва и сужению линии анастомоза.
В реконструктивной пластической микрохирургии необходимость в реиннервации пересаживаемых тканей возникает в 2-х случаях:
- Для восстановления чувствительности аутотрансплантата
- Для восстановления двигательной функции пересаживаемой мышцы.
Для успешной реиннервации пересаживаемых тканей лучше всего использовать интраневральный или периневральный швы.
Шов пучков нерва должен быть узловым, так как он не вызывает сдавления. На каждый сшиваемый пучок нерва достаточно наложить 1-2 шва.
Эпиневральные швы могут использоваться дополнительно для повышения прочности линии шва или как основные, при шве нерва малого диаметра.
Если возникает необходимость в аутонервной вставке при реиннервации пересаживаемой ткани (что нежелательно), то чаще всего используется икроножный нерв.
1.3.9. Спазм сосудов
Одной из наиболее трудных проблем во время микрохирургической пересадки тканей является спазм мелких периферических сосудов. Сильный спазм приводит к остановке кровотока - "no-flow" - и может привести к гибели лоскута. Мы уже упоминали о важности поддержания стабильного водного баланса, температуры и жизненных функций пациента. Применение местной или регионарной анестезии также помогает предупредить спазм. Упоминали также о важности бережного обращения с сосудами и тканями аутотрансплантата. Если спазм наступил в месте предполагаемого анастомоза, некоторые авторы считают, что его можно преодолеть путем осторожной дилятации концов сосудов. При этом происходит временный паралич гладкой мускулатуры сосудов, что предупреждает спазм. Этот прием является спорным, поскольку опровергает положение, гласящее, что интима должна оставаться "интактной". Однако, если произвести дилятацию кончиками гладкого пинцета, и сделать это достаточно осторожно, опасность повреждения интимы будет невелика.
Другим спорным приемом является гидравлическая дилятация - введение гепаринизированной крови под давлением в артерию, питающую лоскут. При этом происходит дилятация сосудистой сети в пределах трансплантата. Конечно, эта процедура не обязательна, однако лоскуты подготовленные этим способом, после наложения анастомозов и снятия зажимов заполняются кровью значительно быстрее обычного.
Очень важен контроль температуры лоскута для предотвращения спазма. Для промывания и орошения во время операции следует использовать только подогретые растворы. Даже простое согревание лоскута может уменьшить сосудистый спазм. При упорном спазме помогает применение некоторых местных анестетиков и спазмолитиков, таких как растворы папаверина, но-шпы, праксилена. Зарубежные хирурги чаще применяют верапамил-гидрохлорид, прикладывая его непосредственно к сосудам.
Несмотря на наличие эффективных лекарственных препаратов, спазм лучше предупредить заранее.
1.3.10. Послеоперационное наблюдение за больным
Послеоперационное наблюдение должно быть таким же пристальным, как операционный мониторинг. Необходимо поддерживать температуру тела и баланс жидкостей. Исключительно важно обезболивание. Больной не должен испытывать чувство тревоги, недомогание. Необходим высокий уровень наблюдения и ухода за больным, что лучше всего достигается в палате интенсивной терапии, где больной должен находиться первые 24-48 часов. Помимо наблюдения за больным, необходимо тщательно контролировать состояние аутотрансплантата. Дежурный хирург или сестра должны постоянно контролировать наличие капиллярной реакции. В специализированных отделениях микрохирургии наблюдение за пациентом и состоянием аутотрансплантата проводится дежурной бригадой. При подозрении на тромбоз артериального или венозного анастомозов необходима срочная операция - тромбэктомия. Возникающие осложнения необходимо корректировать в кратчайшие сроки, пока жизнеспособность лоскута еще сохранена. Если во время операции при пересадке лоскута после снятия сосудистых зажимов все идет гладко, вероятность осложнений невелика. Она увеличивается в тех случаях, когда наблюдались трудности при наложении сосудистых анастомозов во время операции.
Для постоянного мониторинга предложено несколько доступных устройств. Одни работают по принципу фотоплетизмографии, другие основаны на эффекте Допплера. Эти приборы, несомненно, очень удобны, но не могут заменить клинических наблюдений.
Очень важно обучить сестринский персонал оценивать кровообращение в лоскуте по его температуре, реакции капилляров, цвету и тургору.
Нормальные реакция капилляров, цвет, тургор определяют путем исследования идентичной ткани на противоположной стороне.
Снижение температуры лоскута, по сравнению с температурой тела пациента, указывает на артериальную или венозную недостаточность, либо на оба осложнения вместе. Синюшность кожи лоскута, ускоренная капиллярная реакция указывают на неадекватность венозного оттока, и наоборот: побледнение, замедление капиллярной реакции - на артериальную недостаточность.
Сократительную способность мышечных лоскутов можно проверить следующим образом:
- Однократно легко уколите или ущипните мышцу кончиком пинцета - локальное сокращение мышечных волокон свидетельствует о жизнеспособности мышцы
- Мягко поцарапайте обнаженную мышцу кончиком иглы - нормальным является скудное выделение артериальной крови
Приобрести монографию можно, обратившись в Издательство "Человек"
