Хондропротекторы в комплексной терапии болей в спине
СтатьиОпубликовано в журнале:
«Русский медицинский журнал», 2013, №5, с. 1-4 Д.м.н. А.Е. Барулин, д.м.н. О.В. Курушина
Волгоградский государственный медицинский университет
Справедливости ради надо заметить, что вертебро-неврологические заболевания – это мультидисциплинарная проблема, решение которой требует участия многих специалистов, таких как нейрофизиологи, неврологи, альгологи, кинезиологи, мануальные терапевты, травматологи-ортопеды. Связано это, в основном, с тем, что дорсопатии являются многофакторными и полиэтиологическими заболеваниями.
В клинической практике врачей-неврологов в настоящее время формируется парадоксальная тенденция: количество методов и способов диагностики болевых расстройств увеличивается ежегодно, но при этом также возрастает терапевтическая резистентность данных расстройств и их распространенность в популяции.
При этом парадоксальной становится ситуация: расходы на лекарственную терапию боли в спине растут быстрее, чем расходы на обращения в отделения экстренной медицинской помощи, ведение стационарных и амбулаторных больных [Altman R., 2009].
Считается, что дорсопатия по характеру вовлечения структур имеет практически всегда следующие компоненты: мышечный – 100%, фасциально-связочный – 75%, суставной – 50% и лишь дискогенный компонент – 2,5% [Иваничев Г.А., 2010].
Большой интерес в понимании причин развития дорсопатий вызывает теория многофакторности развития, согласно которой для данного заболевания необходима генетическая предрасположенность, а для его проявлений – воздействие различных средовых факторов. В настоящее время к наиболее изученным факторам риска возникновения дорсопатий и их неврологических проявлений относят: женский пол, средний возраст, травму позвоночника в анамнезе, наследственность, тяжелые и несбалансированные физические нагрузки, длительное нахождение в вынужденной и нефизиологической позе, монотонную работу, курение, ожирение, неудовлетворенность профессиональной деятельностью и т.д.
Несмотря на все разнообразие факторов, практически во всех теориях развития дорсопатий фигурируют два основных аспекта: декомпенсация в трофических системах и перегрузки позвоночно-двигательных сегментов (ПДС). Локальные перегрузки ПДС возникают под воздействием как экзогенных (перегрузки в быту, на производстве), так и эндогенных (врожденные особенности функционирования мышечно-связочного аппарата) факторов. Все это является еще и предопределяющим условием для разрушающего воздействия на хрящевую ткань, с вовлечением как межпозвонковых дисков, так и межпозвонковых суставов.
Хрящевая ткань представляет собой разновидность соединительной ткани и внешне напоминает гель. Толщина хряща составляет 1–7 мм и зависит от типа сустава и его функциональной нагрузки. Суставной хрящ представляет собой высокоспециализированную хрящевую ткань, покрытую надхрящницей, которая выполняет в организме две важнейшие функции – обеспечивает скольжение суставных поверхностей, а также равномерно распределяет нагрузку при воздействии механических факторов, снижая тем самым травмирующий эффект при движении.
В межпозвоночных дисках, подвижных сочленениях находится волокнистая, или фиброзная, хрящевая ткань. Ее межклеточное вещество содержит параллельно направленные коллагеновые пучки, которые составляют до 97%, постепенно разрыхляющиеся и переходящие в гиалиновый хрящ. Кроме коллагеновых волокон ее межклеточное вещество, или внеклеточный матрикс, состоит из основного вещества, включающего до 70% воды, гиалуроновой кислоты и протеогликанов – около 10–20%. Целостность этой матрицы, соответственно, определяет биомеханические свойства суставного хряща. Структура протеогликана обеспечивает очень высокую гидрофобность, что в сочетании с низкой вязкостью делает его идеальной молекулой для противодействия нагрузке на сустав.
Хрящ не имеет нервных окончаний и сосудов. Его питание осуществляется пассивно из синовиальной жидкости и сосудов подлежащей кости, которая носит название субхондральная кость. Поэтому, по мере старения организма, в хрящевой ткани уменьшаются концентрация протеогликанов и связанная с ними гидрофильность ткани. Ослабляются процессы размножения хондробластов и молодых хондроцитов.
Ряд авторов считают, что дегенеративная болезнь диска и артроз фасеточных суставов являются главными компонентами формирования остеоартроза позвоночника.
Тем не менее, по данным Kendall N., Linton S., Main C., 1997; Оssrau G., 2008; Zaproudina N., 2009, суть диагностики вертеброневрологической патологии в западноевропейской практике сводится в основном к «сортировке» пациентов со специфическими и неспецифическими болями путем выявления так называемых «красных флажков», при необходимости проводятся дополнительные методы исследования (рентгенологическое исследование позвоночника, рентгеновская компьютерная (КТ) или магнитно-резонансная (МРТ) томография позвоночника, общий и биохимический анализ крови и др.).
У пожилых пациентов (чаще, чем в популяции) боль в спине может быть обусловлена невертеброгенными причинами. Заболевания внутренних органов сопровождаются в ряде случаев отраженной болью в спине. Необходимо дифференцировать с заболеваниями почек и мочевыводящих путей, поджелудочной железы, ретроверсией и опущением матки, объемными и воспалительными процессами в малом тазу и т.д. И в случае возможных данных заболеваний требуется принципиально иное лечение.
Лечение неспецифических болей в спине
Учитывая, что врач часто сталкивается с затруднениями в оценке эффективности и объективизации результатов лечения, начнем с клинических критериев эффективности лечения:
- Изменение интенсивности болевых ощущений (по шкале ВАШ).
- Изменение качественных (вербальных) характеристик боли.
- Изменение площади рисунка боли.
- Наличие «светлых» безболевых промежутков в течение суток.
- Изменение болезненности тканей при пальпации.
- Изменение степени мышечного напряжения.
- Динамика гнездного уплотнения в мышцах.
- Изменение функции (увеличение объема движений) пораженного отдела туловища и конечностей (шея, поясница, плечевой, тазобедренный сустав).
- Изменение функции пораженного корешка или нерва (уменьшение степени пареза, нарушений чувствительности).
Использование данных рекомендаций позволяет наглядно демонстрировать динамику состояния пациента в процессе лечения, что дает возможность и врачу, и, что немаловажно, пациенту (учитывая психологические аспекты) видеть результаты проведенного лечения. Прежде чем приступать к лечению, необходимо вспомнить нецелесообразные методы:
- чередование приема НПВП, анальгетиков и др.;
- неадекватные комбинации препаратов;
- внутривенное введение анестетиков (новокаин, лидокаин);
- системное введение кортикостероидов;
- одно- или двукратное применение чрескожных лекарственных форм;
- локальное введение сложных комбинаций препаратов.
Пациенту необходимо дать адекватную информацию о заболевании и убедить его в доброкачественности состояния.
В рекомендациях Европейского симпозиума, посвященного проблеме боли в спине, важное место выделено советам по активизации больных в период острой боли (это положение имеет доказательную базу А). В случаях без компрессии корешка постельный режим не должен превышать 48 ч. С точки зрения доказательной медицины ранняя активизация больных в момент периода острой боли дает:
- быстрый регресс боли;
- оптимальные условия для реституции поврежденных тканей (мышц, сухожилий, межостистых связок, диска и др.);
- быстрейшее выздоровление;
- предупреждение инвалидизации.
Постельный режим отрицательно сказывается на результатах терапии.
Двигательный рацион должен расширяться постепенно, в начальный период с ограничением физической активности (поднятие тяжестей, наклоны, длительное сидение и т.д.). Необходимо научить пациента правильно совершать движения. Раннее возвращение к привычному для больного уровню двигательной активности способствует более быстрому купированию боли и предупреждает ее хронизацию. Предикторами хронизации болевого синдрома являются [Valat J. et al., 2000]:
- наличие корешковых нарушений;
- длительное пребывание на постельном режиме;
- избыточные физические нагрузки;
- психосоциальные факторы (эмоциональные): ощущение беспомощности, безвыходности и т.д.
Учитывая мировой опыт, комбинированную анальгетическую терапию боли рекомендуют применять многие официальные медицинские организации, в частности ВОЗ, Американская ассоциация боли, дополняя при этом ее введением хондропротективных препаратов.
Хондропротекторы
Это препараты, обладающие симптом-модифицирующим действием (уменьшают боль и способствуют улучшению функции суставов и позвоночника) и структурно-модифицирующим эффектом (задерживают или приостанавливают прогрессирование дегенеративно-дистрофического процесса). Данная группа препаратов включена в рекомендации российских и зарубежных руководств по лечению остеоартроза и иных дегенеративно-дистрофических заболеваний.
Принимая во внимание родство патогенетических механизмов дегенеративных процессов позвоночника и крупных суставов, в настоящее время в базисную терапию стали все чаще включать препараты, обладающие хондропротективной активностью.
В комплексном лечении хронических неспецифических болей в области спины у пациентов с клиническими признаками спондилоартроза («фасеточный синдром») целесообразным является включение препаратов группы хондропротекторов, замедляющих процессы дегенерации хрящевой ткани.
На основании международных критериев выделено несколько химических соединений, используемых для лечения остеоартроза крупных и мелких суставов, в т.ч. позвоночника.
Препараты со структурно-модифицирующими свойствами:
- Глюкозамина сульфат.
- Хондроитина сульфат.
- Комбинированные препараты хондроитин сульфат + глюкозамин.
- Неомыляемые вещества сои и авокадо.
- Биоактивный концентрат из мелкой морской рыбы.
- Препараты гиалуроновой кислоты.
- Стронция ранелат.
- Имбирь (стандартизованный препарат экстракта Zingler officinale и Alpinia galanga).
- Эстрогены.
Наиболее изученными на сегодняшней день являются хондроитина сульфат и глюкозамин.
Хондроитина сульфат – гетерогенная группа соединений, имеющих различную молекулярную массу и удельный вес. Особенностью хондроитина является его способность сохранять воду в толще хряща в виде водных полостей, создающих хорошую амортизацию и поглощающих удары, что в итоге повышает прочность соединительной ткани.
Впервые применение хондропротекторов (хондроитина сульфата) при хронической болях в спине было предпринято в исследовании Christensen K.D., Bucci L.R. в 1989 г., в котором была продемонстрирована их эффективность. Эффективность применения хондроитина сульфата подтверждена в таких исследованиях, как STOPP, GUIDE. Данные, приведенные в рекомендациях Международного научно-исследовательского общества по проблемам остеоартрита (OARSI), показывают, что уровень доказательности данного препарата повышается. Однако практически не существует работ, направленных на изучение локального введения препаратов с включением в региональный кровоток. Ввиду вышеизложенного на базе кафедры неврологии, нейрохирургии с курсом медицинской генетики Волгоградского государственного медицинского университета было проведено исследование «Хондроитина сульфат (Хондрогард) в комплексном лечении болевых синдромов в области спины».
Все группы были стратифицированы по возрастному, гендерному признакам и соматотипам. При формировании групп был применен способ случайного распределения пациентов (рандомизация). Общими критериями включения для всех групп являлись: наличие мышечно-рефлекторных проявлений дорсопатий различных отделов позвоночника, подострый период заболевания.
Общие критерии исключения: наличие органических заболеваний нервной системы, психических заболеваний, травм головного мозга и позвоночника в анамнезе, соматические заболевания в стадии декомпенсации. Дополнительные критерия исключения для группы пациентов: секвестрированные грыжи и грыжи дисков более 8 мм; выраженная гипермобильность, спондилолистезы более 5 мм; наличие деструктивных изменений в телах позвонков.
В исследовании для группы пациентов были использованы диагностические критерии Международной классификации болезней 10-го пересмотра (МКБ-10) (ВОЗ, 1984).
Возрастной диапазон обследуемых варьировал от 35 до 55 лет включительно, что соответствовало второй группе зрелого возраста. По характеру трудовой деятельности больные распределились следующим образом: лица, занимающиеся физическим трудом, – 23,1%, служащие – 76,9%. Анализ занятости больных показал, что гиподинамия, статические нагрузки, позозависимые положения, работа за компьютером, профессиональные и психоэмоциональные перегрузки в последние годы выходят на ведущее место среди причин развития заболеваний позвоночника и мягких тканей.
Разделение пациентов на группы по способу введения хондроитина сульфата (Хондрогард):
- 1-я группа (30 пациентов). Хондрогард был назначен ежедневно по 2,0 мл, с разделением этой дозы на 2 инъекции паравертебрально внутримышечно. Курс лечения продолжался 10 дней. Плюс к этому назначена традиционная фармакотерапия.
- 2-я группа (30 пациентов) получала Хондрогард по 2,0 мл внутримышечно ежедневно на протяжении 10 дней. Дополнительно – традиционная фармакотерапия.
- 3-я группа. Традиционная фармакотерапия.
Все пациенты неоднократно в течение предыдущих лет принимали лечение: амбулаторно, стационарно, а также проходили санаторно-курортное лечение.
Интенсивность болевого синдрома оценивалась по визуальной аналоговой шкале – ВАШ (Association for the Study of Pain, 1986). Количественная оценка миогенного болевого синдрома осуществлялась с помощью балльной оценки по Хабирову.
Оценивались обзорные рентгенограммы отделов позвоночника. Для уточнения патологических изменений костных структур позвоночника и изучения структурных изменений в межпозвонковых дисках, спинном мозге проводилась МРТ.
Методика введения препарата. В первый день для определения чувствительности и переносимости вводилось 100 мг (1 мл) Хондрогарда. Доза распределялась на 2 точки инъекций, расположенные в паравертебральных зонах. В последующие дни препарат вводился в дозе 200 мг (2,0 мл) в 4 точки. Выбор точек введения зависел от локализации болевого синдрома и определялся с помощью исследования вертеброневрологического статуса и пальпации триггерных точек. Пример введения в триггерные точки представлен на рисунке 1.
Рис. 1. Точки введения препарата:1 – шейный отдел; 2 – поясничный отдел; 3 – точки введения КПС
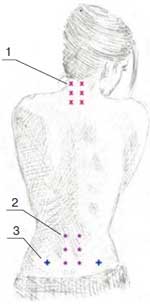
Необходимо отметить, что препарат вводился внутримышечно, что обеспечивало его быстрое распределение в регионарном кровотоке. Как известно, при внутримышечном введении он обнаруживается в крови в значительных концентрациях уже через 30 мин. после инъекции. Максимальная концентрация (Сmах) Хондрогарда в плазме достигается через 1 ч, затем постепенно снижается в течение 2 сут. Однако выбор точек, наиболее приближенных к патогенной зоне, обеспечивает максимальную концентрацию именно в синовиальной жидкости пораженных суставов.
Хондрогард накапливается, главным образом, в хрящевой ткани суставов. Синовиальная оболочка не является препятствием для проникновения препарата в полость сустава.
В экспериментах показано, что через 15 мин. после внутримышечной инъекции хондроитина сульфат обнаруживается в синовиальной жидкости, затем проникает в суставной хрящ, где его Сmах достигается через 48 ч.
При введении Хондрогард можно сочетать с анестетиками, например с раствором новокаина 0,25% – 10 мл, что обеспечивает дополнительный обезболивающий эффект. В таком случае дополнительно комплекс препаратов можно вводить в точки максимальной болезненности, которые выявляются у каждого пациента.
Курс терапии Хондрогардом зависит от степени выраженности изменений и может составлять от 10 до 20 паравертебральных внутримышечных инъекций, которые проводятся через день.
Следует отметить, что введение препарата Хондрогард не сопровождалось серьезными нежелательными явлениями. Препарат обладает высоким профилем безопасности, что подчеркивается рекомендациями EULAR, которая рассматривает хондроитина сульфат в качестве одного из самых безопасных лекарственных препаратов терапии остеоартроза. Местные побочные явления (небольшие гематомы в месте введения препарата, болезненные уплотнения в месте инъекции, чувство жара после инъекции) возникали редко и никогда не приводили к отказу пациента от продолжения лечения.
Результаты
Все пациенты хорошо переносили терапию. Из побочных явлений были выявлены только геморрагии в месте инъекций у 3 пациентов.
- В первой группе в среднем к 3–4 сут. пациенты отметили уменьшение болей по ходу позвоночника, а также скованности по утрам.
- К 9–10-м суткам пациенты этих групп отметили увеличение подвижности пораженных суставов и позвоночника, а также уменьшение крепитации при движении.
- Во второй группе эффект от проводимой терапии пациенты стали отмечать к 6–7-му дню лечения.
- На 10-й день все пациенты отмечали также значительное уменьшение боли, утренней скованности и увеличение подвижности.
- В третьей группе пациенты также отметили улучшение состояния, пройдя десятидневный курс традиционной фармакотерапии, но уменьшение болевого синдрома отмечали лишь на 9-й день, при этом сохранялась утренняя скованность и лишь незначительное увеличение объема движений в позвоночнике.
Выводы
Хондроитина сульфат (Хондрогард) целесообразно вводить паравертебрально и (или) локально возле крупного сустава (внутримышечно), что позволяет быстрее и эффективнее достигать его максимальных концентраций в региональном кровотоке пораженных участков опорно-двигательного аппарата, а это приводит к укорочению сроков нетрудоспособности и повышению эффективности лечения.
