Опыт применения препарата Тенотен детский в терапии гиперактивного мочевого пузыря у детей
СтатьиОпубликовано в журнале:
Практическая медицина ‘9 (85) декабрь 2014 г.
В.Ф. Прусаков1, Г.М. Джанумова2
1 Казанская государственная медицинская академия, 420012, г. Казань, ул. Бутлерова, д. 36
2 Детская городская клиническая больница № 9 им. Г.Н. Сперанского, 123317, г. Москва, Шмитовский проезд, д. 29
Прусаков Владимир Федорович — доктор медицинских наук, профессор, заведующий кафедрой детской неврологии
Джанумова Галина Михайловна — кандидат медицинских наук, врач-невролог Гиперактивный мочевой пузырь (ГАМП) — клинический синдром, проявляющийся поллакиурией, императивными позывами и императивным недержанием мочи различной степени выраженности, учащенным мочеиспусканием, дневным недержанием мочи и энурезом, в основе которого лежит гиперактивность детрузора нейрогенного или идиопатического характера. Статья посвящена изучению эффективности и безопасности успокаивающего препарата Тенотен детский в лечении ГАМП. Описаны результаты сравнительного исследования результатов лечения 120 детей 3-12 лет с ГАМП, которые получали Тенотен детский (n=60) и Пикамилон (n=60). Эффективность лечения оценивали по клиническим показателям (по динамике суммарного балла расстройств мочеиспускания и частоты опорожнения мочевого пузыря в течение суток). Тенотен детский показал более высокую эффективность в отношении всех проявлений ГАМП: императивных позывов, дневного недержания мочи, энуреза. Кроме того, была отмечена высокая безопасность препарата в виде хорошей переносимости и отсутствия побочных эффектов.
Ключевые слова: гиперактивный мочевой пузырь у детей, Тенотен детский, энурез, дети.
Experience of treatment hyperactive bladder in children with the drug Tenoten kid
V.F. Prusakov1, G.M. Dzhanumova2
1 Kazan State Medical Academy, 36 Butlerov St., Kazan, Russian Federation, 420012 2 Children City Clinical Hospital № 9 named after G.N. Speranskiy, 29 Shmitovsky driveway, Moscow, Russian Federation, 123317
Prusakov V.F. — D. Med. Sc., Professor, Head of the Department of child neurology
Dzhanumova G.M. — Cand. Med. Sc., neurologist Hyperactive bladder (HB) — a clinical syndrome that is evident with pollakiuria, imperative desires and urgency urinary incontinence of various manifestation rate, frequent urination, daytime urinary incontinence and enuresis, which is based on detrusor overactivity of neurogenic or idiopathic nature. This article studies the efficacy and safety of an anti-anxiety drug Tenoten kid in the treatment of HB. The results of a comparative study of results of treatment of 120 children 3-12 years old with HB who were on Tenoten kid (n=60) and Pikamilon (n=60) are described. Therapeutic effectiveness was evaluated by clinical parameters (by changes in the total score of urination disorder and urinary bladder’s emptying rates during a day). Tenoten kid demonstrated higher effectiveness against all manifestations of hyperactive bladder: urgency, daytime urinary incontinence, enuresis. Also, there was a high safety of the drug in the form of high tolerability and absence of side effects.
Key words: hyperactive bladder in children, Tenoten kid, enuresis, children.
Гиперактивный мочевой пузырь (ГАМП) — дисфункция мочевого пузыря (МП), которая клинически характеризуется полным или неполным синдромом императивного мочеиспускания [1]. Термин «ГАМП» был введен Международным обществом по изучению проблемы удержания мочи (International Continence Society [ICS]). Этиология и патогенез ГАМП достаточно сложны и до конца не изучены. Способность детрузора поддерживать низкое давление в полости мочевого пузыря обеспечивается тесным взаимодействием между симпатическим, парасимпатическим и соматическим отделами центральной и периферической нервной системы. Нарушение функций этих отделов сопровождается возникновением непроизвольных спонтанных сокращений детрузора, которые в зависимости от своей интенсивности проявляются различным образом — от ощущения резкого непреодолимого желания опорожнить мочевой пузырь (императивный позыв) до невозможности этот позыв сдерживать (императивное недержание мочи). Результаты многолетних исследований [2, 3] позволяют утверждать, что этот процесс обусловлен гипоталамо-гипофизарной дисфункцией и задержкой созревания центров системы регуляции акта мочеиспускания. Об этом свидетельствуют общемозговые нарушения биоэлектрической активности головного мозга, отклонения в биоритме «сон-бодрствование», нарушения деятельности вегетативной нервной системы. Современные исследования подтверждают, что ГАМП является результатом нарушения не только в парасимпатическом отделе вегетативной нервной системы. В формировании патологического процесса в МП также принимает участие и симпатический отдел, который находится в состоянии гиперактивности и гипертонуса. Действие симпатического звена реализуется, в частности, через альфа-адренорецепторы, широко представленные в сосудистой системе, в том числе в сосудах МП, и приводит к спазму последних, и соответственно к нарушениям пузырного кровообращения. Таким образом, идиопатический гиперактивный мочевой пузырь у детей можно представить как одно, наиболее яркое проявление сложного симптомокомплекса расстройства вегетативной нервной системы. Кроме того, отмечаются выраженные сдвиги в большинстве звеньев эндокринной системы (гипофизарно-надпочечниковой, гипофизарно-половой, соматотропино-образующей, регулирующей водно-солевой баланс и др.). Некоторые зарубежные исследователи среди причин возникновения гиперактивности детрузора в детском возрасте отмечают привычное и часто социально провоцированное сдерживание естественного позыва на мочеиспускание, в результате чего фактор обструкции приводит к появлению вторичных функциональных изменений мочевого пузыря и формированию спастического тазового дна. Исследования патофизиологических механизмов ГАМП подтверждают, что нарушение кровоснабжения мочевого пузыря, тканевая гипоксия и нарушения метаболизма детрузора являются важнейшими патогенетическими звеньями расстройств мочеиспускания [4]. У детей с гиперактивным мочевым пузырем описаны признаки полисистемной митохондриальной дисфункции, также играющие значительную роль в развитии расстройств мочеиспускания [5].
По данным Т.В. Отпущенниковой [6], дети с энурезом имеют особенности эмоционально-волевой сферы: в 65% случаев у них отмечаются различные комбинации эмоциональных расстройств, астеноневротических проявлений, расстройств двигательной ативности; в 80% — эмоциональная лабильность; в 45% — признак «меня не любят»; в 36% — чувство одиночества; в 20% — неуверенность в себе; 52% детей нуждаются в психологической и медикаментозной коррекции поведения.
У детей к 3-4 годам жизни устанавливается характерный для зрелого возраста тип мочеиспускания, и только к 12-14 годам полностью завершается формирование сложной нервно-мышечной системы регуляции нижних мочевых путей. Специалисты считают, что к 14 годам расстройства мочеиспускания остаются не более чем у 2% пациентов независимо от проводимой терапии [7]. Но, учитывая негативное влияние нарушений мочеиспускания на качество жизни ребенка, его социальную адаптацию, их необходимо своевременно диагностировать и лечить. Клиническими симптомами ГАМП являются расстройства мочеиспускания в виде поллакиурии (учащенного мочеиспускания малыми порциями), императивных позывов и императивного недержания мочи различной степени выраженности, часто в сочетании с непроизвольным недержанием мочи в ночное время.
Для диагностики расстройства мочеиспускания у детей с ГАМП проводится клиническая оценка с регистрацией ритма спонтанных мочеиспусканий в течение 2-3 дней и их анализ с помощью специальной таблицы с подсчетом суммы баллов, отражающих степень выраженности симптомов. В зависимости от величины суммарного балла выделяется три степени тяжести расстройств мочеиспускания: 0-10 баллов — легкая степень, 11-20 баллов — средняя степень, более 20 — тяжелая степень (табл. 1) [8]. Необходимо проведение лабораторных исследований мочи и крови, а также УЗИ почек и мочевых путей, определение остаточной мочи, урофлоуметрия. При выявлении урологической патологии (цистит, пиелонефрит и др.) назначается дополнительное углубленное урологическое обследование (рентген-радиологическое — микционная цистография, внутривенная урография, динамическая и статическая нефроцистография; цистоскопия).
Большинство методов лечения ГАМП являются симптоматическими и направлены на увеличение накопительной способности мочевого пузыря и подавление неконтролируемых сокращений детрузора. Их можно разделить на режимные мероприятия (следует избегать переохлаждения, переутомления, стрессовых ситуаций, соблюдать режим пробуждения, использовать мочевые алармы); немедикаментозные (поведенческая психотерапия с мотивацией ребенка к выполнению правил поведения, упражнения на расслабление мышц тазового дна, биологическая обратная связь для обучения больного управлению функцией мочевого пузыря, физиотерапевтические — иглорефлексотерапия, магнитотерапия, лазеротерапия; диетотерапия — значительное ограничение приема жидкости) [9]; медикаментозные (использование фармакологических препаратов различных групп); оперативные (в настоящее время используются редко).
Фармакотерапия ГАМП
При сопутствующих невротических расстройствах, сопровождающихся повышенной тревожностью, эмоциональной неустойчивостью, показано применение транквилизаторов. Однако длительность назначения транквилизаторов в первую очередь бензодиазепиновой группы (диазепам, феназепам) не должно превышать двух недель в связи с возможностью формирования синдрома зависимости и значимых побочных эффектов в виде поведенческой токсичности: заторможенности, сонливости, снижения концентрации внимания. В случае выраженных аффективных расстройств (депрессии) назначаются антидепрессанты (амитриптилин, мелипрамин), но их применение также ограничено в связи с появлением побочных антихолинергических эффектов в виде сухости слизистых, запоров, учащения сердцебиений и др. Применение М-холинолитиков, блокирующих холинорецепторы детрузора при ГАМП направлено на ограничение гиперчувствительности МП у детей. Они обладают прямым антихолинергическим эффектом и оказывают спазмолитическое действие на гладкую мускулатуру мочевого пузыря, снижают тонус детрузора и тем самым способствуют улучшению его адаптационной или резервуарной функции. Однако прием препаратов сопровождается побочными эффектами: сухостью слизистых, запором, снижением остроты зрения, когнитивными нарушениями. При диагностике первичного энуреза используется вазопрессин (аналог природного антидиуретического гормона (АДГ), способствующий уменьшению образования мочи. При выявлении органической церебральной патологии в патогенезе ГАМП у детей показана ноотропная (Ноотропил, Фенибут) и метаболическая (Пикамилон, Элькар, Глицин) терапия, улучшающая кровоснабжение и биоэнергетику мочевого пузыря [10]. Проведенное ранее исследование по изучению эффективности препарата с анксиолитическим и вегетостабилизирующим действиями Тенотена детского при лечении вторичного ночного энуреза у детей показало существенное снижение или полное исчезновение эпизодов ночного энуреза у большинства детей, а также уменьшение уровня тревожности. Позитивная динамика клинических симптомов сопровождалась тенденцией к нормализации спектрально-когерентных показателей ЭЭГ [11]. Тенотен детский создан на основе релиз-активных антител к мозгоспецифическому белку S-100. Тенотен детский оказывает успокаивающее, противотревожное (анксиолитическое) действия, не вызывая нежелательных гипногенного и миорелаксантного эффектов. Он улучшает переносимость психоэмоциональных нагрузок.
Целью настоящей работы была сравнительная оценка эффективности препаратов Тенотен детский (1 табл. 3 раза в день) и Пикамилон (1 табл. 3 раза в день), метаболического средства, традиционно используемого в терапии различных клинических вариантов ГАМП у детей.
Материал и методы исследования
Было изучено 120 детей в возрасте от 3 до 12 лет (46 девочек и 74 мальчика) с диагнозом энурез и императивное недержание мочи. Для более объективной оценки возрастных различий в клинике ГАМП и оценки эффективности лекарственной терапии дети были поделены на две группы: 3-6 и 7-10 лет. У обследуемых детей данные урологические нарушения в возрастных группах также оказались наиболее значимыми и в совокупности составили соответственно 73 и 28%. Этот факт подтверждает данные исследователей о большей тяжести ГАМП у детей младшего возраста. Были сформированы: Группа А — дети с гиперактивным мочевым пузырем — 60 человек (24 мальчика и 46 девочек), которые получали лечение препаратом Тенотен детский по 1 табл. 3 раза в день. В этой группе по возрастному признаку было выделено две подгруппы: А1 — дети, страдающие ГАМП, в возрасте с 3 до 6 лет и А2 — в возрасте с 7 до 12 лет. Группа Б — 60 детей (22 мальчика и 48 девочек) с той же клинической картиной получала лечение Пикамилоном (препаратом метаболической группы) по 1 табл. 3 раза в день. При этом выделялась подгруппа Б1 — дети в возрасте 3-6 лет и подгруппа Б2 — с 7 до 12 лет. Длительность терапии в обеих группах составила 8 недель.
При включении детей в исследование оценивались анамнестические данные, соматический и неврологический статус, интеллектуальный уровень и состояние психоэмоциональной сферы. Перед назначением терапии были проведены параклинические исследования: общий анализ крови, общий и суточный анализы мочи, анализ мочи на бактериурию, УЗИ почек и мочевого пузыря, биохимия крови (электролиты, мочевина, креатинин, протеинограмма). При необходимости проводились: цистометрия, цистоскопия, цистоуретрография, экскреторная урография, а также рентгенологическое исследование позвоночника, электромиография, ЭЭГ. Диагноз ГАМП и тяжесть нарушения мочеиспускания определялась по сокращенному варианту квалиметрической (балльной) таблицы Е.Л. Вишневского (табл. 1), которая оценивает следующие параметры:
- Императивные позывы на мочеиспускание,
- Императивное недержание мочи,
- Непроизвольное мочеиспускание во время сна,
- Мочеиспускание по частоте.
Таблица 1.
Оценка синдрома императивного мочеиспускания (ГАМП)
| Симптомы | Состояние | Баллы |
| 1. Императивный позыв на мочеиспускание | Нет | 0 |
| Не каждый день | 1 | |
| Каждый день — 1-2 раза | 2 | |
| Каждый день — несколько раз | 3 | |
| 2. Императивное недержание мочи | Нет | 0 |
| Не каждый день | 1 | |
| Каждый день — 1-2 раза | 2 | |
| Каждый день — несколько раз | 3 | |
| 3. Непроизвольное мочеиспускание во время сна | Нет | 0 |
| Не каждый месяц | 1 | |
| Несколько раз в месяц | 5 | |
| Несколько раз в неделю | 10 | |
| Каждую ночь — 1 раз | 15 | |
| Каждую ночь — несколько раз | 20 | |
| 4. Ритм спонтанных мочеиспусканий | Число мочеиспусканий в сутки | |
| 5-8 | 0 | |
| 9-10 | 1 | |
| 11-12 | 2 | |
| 13-14 | 3 | |
| 15-16 | 4 | |
| 17-18 | 5 | |
| 19-20 | 6 | |
| 20 и более раз | 7 | |
В зависимости от величины суммарного балла выделялось три степени тяжести расстройства мочеиспускания: 0-10 баллов — легкая степень тяжести, 11-20 — средняя степень и более 20 — тяжелая степень.
Общая оценка эффективности терапии ГАМП проводилась по динамике показателей недержания мочи днем и/или ночью: полный ответ — при исчезновении более чем 90% эпизодов недержания мочи и энуреза; частичный (улучшение) — при уменьшении числа эпизодов недержания мочи и энуреза на 50-90%; отсутствие ответа (резистентность) — в случае уменьшения числа эпизодов недержания мочи и энуреза менее чем на 50%.
Полученные анамнестические данные свидетельствуют о том, что большинство детей различных возрастных групп имели отягощенный антенатальный анамнез по инфекциям (у 28% детей). У 36% детей в перинатальном периоде диагностировалось ишемически-гипоксическое поражение ЦНС, по поводу которого они наблюдались и лечились на первом году жизни у невролога.
Распределение симптомов ГАМП в группах по возрастам (в баллах) отражено в таблице 2. Средний суммарный балл в основной группе составил — 12,8, а средний суммарный балл в контрольной группе — 12,95, т.е. по тяжести их можно было отнести к средней степени по квалиметрической (балльной) таблице Е.Л. Вишневского. Внутригрупповой возрастной анализ показал, что у детей 3-6 лет выраженность расстройств мочеиспускания более значима: общий балл на 27,4% выше, чем у детей 7-12 лет в основной группе и на 17,1% — в контрольной. Особенно это касается симптомов императивного позыва на мочеиспускание, где разница достигает 33,3 и 56,6% соответственно в основной и контрольной группах, а также императивного недержания мочи, различие в выраженности которого составила 36,1 и 20,9% в исследуемых группах. С возрастом частота встречаемости этих признаков ГАМП у детей снижается. В то же время такой симптом, как непроизвольное мочеиспускание во время сна, практически с равной частотой встречается в возрасте 3-6 и 7-12 лет.
Таблица 2.
Распределение симптомов ГАМП в группах по возрастам (в баллах)
| Группы | Возраст | Императивный позыв на мочеиспускание | Императив. недержание мочи | Непроизвольное мочеиспускание во время сна | Число мочеиспусканий в сутки | Общий балл | Средний общий балл |
| Основная (Тенотен детский) | 3-6 лет (n-30) | (n-19) 1,2 | (n-16) 0,83 | (n-30) 9,6 | (n-30) 3,2 | 14,83 | 12,8 |
| 7-12 лет (n-30) | (n-7) 0,43 | (n-7) 0,53 | (n-22) 7,0 | (n-30) 2,8 | 10,76 | ||
| Контрольная (Пикамилон) | 3-6 лет (n-30) | (n-19) 1,06 | (n-14) 0,67 | (n-30) 8,8 | (n-30) 2,9 | 14,16 | 12,95 |
| 7-12 лет (n-30) | (n-9) 0,6 | (n-6) 0,57 | (n-22) 8,0 | (n-30) 2,57 | 11,74 |
Результаты восьминедельной терапии Тенотеном детским и Пикамилоном отражены в таблице 3. Анализ динамики симптомов ГАМП в группах в зависимости от возраста показал, что терапия Тенотеном детским была наиболее эффективной в отношении дневных эпизодов императивных позывов и мочеиспусканий. Так, средний бал, оценивающий частоту императивных позывов в возрасте 3-6 лет в основной группе, снизился с 1,2 до 0,4 (на 66,7%). Практически полный ответ с исчезновением признака был отмечен у 10 из 19 детей, имеющих его в начале терапии. В контрольной одновозрастной группе Пикамилон был также достаточно эффективен: средний балл снизился с 1,06 до 0,4 (на 62%), однако полное исчезновение симптома отметили только 8 из 19 пациентов. Положительная динамика была получена у детей 3-6 лет и в отношении дневного недержания мочи: в основной группе средний балл снизился с 0,83 до 0,26 (на 68,7%), а в контрольной — с 0,67 до 0,28 баллов (на 58,2%). При этом прием Тенотена детского приводил к полному регрессу признака у 10 из 16 пациентов, а терапия Пикамилоном у 5 из 14 детей.
Таблица 3.
Распределение симптомов (в баллах) и их динамика (разница от исходного балла в %) ГАМП в группах по возрастам после проведенной терапии
| Группы | Возраст | Императивный позыв на мочеиспускание (баллы и % снижения от исходного) | Императивное недержание мочи днем (баллы и % снижения от исходного) | Непроизвольное мочеиспускание во время сна (баллы и % снижения от исходного) | Число мочеиспусканий в сутки | Общий балл | Средний общий балл и % снижения от исходного) |
| Основная (Тенотен детский) | 3-6 лет (n-30) | 0,4 (66,7%) | 0,26 (68,7%) | 3,8 (60,4%) | 2,4 (25%) | 6,86 | 5,33 (58,4%) |
| 7-12 лет (n-30) | 0,08 (81,4%) | 0,12 (77,4%) | 1,8 (74,3%) | 1,8 (35,7%) | 3,8 | ||
| Контрольная (Пикамилон) | 3-6 лет (n-30) | 0,4 (62%) | 0,28 (58,2%) | 3,8 (56,8 %) | 2,3 (20,7%) | 6,78 | 6,23 (47,6%) |
| 7-12 лет (n-30) | 0,18 (70%) | 0,21 (63,2%) | 3,4 (57,5%) | 1,9 (26,1%) | 5,69 |
В более старших по возрасту подгруппах детей — 7-12 лет дневные симптомы ГАМП также претерпели положительную динамику, но она была более значимой: средний балл, характеризующий частоту императивных позывов в основной группе снизился с 0,43 до 0,08 (на 81,4%), в контрольной одновозрастной группе отмечалось снижение с 0,6 до 0,18 баллов (на 70%). Достаточно эффективной терапия Тенотеном детским у детей 7-12 лет была и в отношении императивного недержания: среднегрупповой балл снизился с 0,53 до 0,12 (на 81,1%), в то время как Пикамилон снизил этот показатель с 0,57 до 0,21 балла (на 63,2%) (рис. 1).
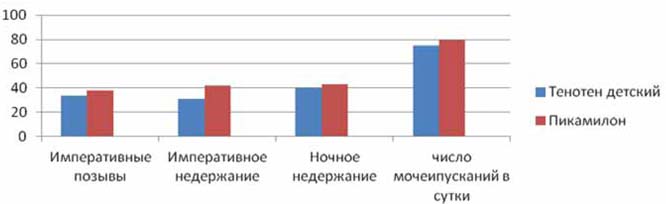
Рисунок 1.
Выраженность симптомов ГАМП в результате терапии в подгруппе 3-6 лет (% от исходного балла)
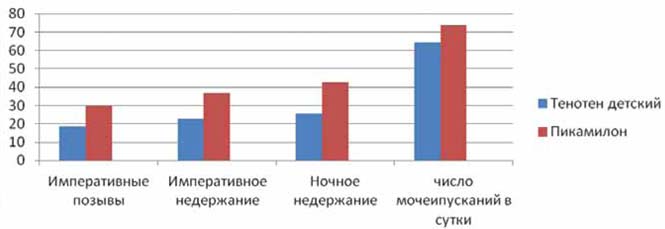
Рисунок 2.
Выраженность симптомов ГАМП в результате терапии в подгруппе 7-12 лет (% от исходного балла)
В сравнении с «дневными» симптомами ГАМП энурез оказался более стойким в отношении проводимой терапии, но при этом также отмечалось возрастное различие в терапевтической резистентности указанных симптомов. У детей 3-6 лет Тенотен детский способствовал снижению частоты ночного недержания, выраженной средним групповым баллом, с 9,6 до 3,8 (на 60,4%). Пикамилон несколько уступал в эффективности по данному симптому — средний балл снизился с 8,8 до 3,8 (на 57%). В подгруппах старших детей 7-12 лет это снижение было более значимо: в основной с 7,0 до 1,8 баллов (на 74,3%), а в контрольной — с 8,0 до 3,4 (на 57,5%).
Таким образом, число мочеиспусканий в сутки (выраженное средним групповым баллом) у детей младшей возрастной подгруппы 3-6 лет снизилось соответственно: в основной группе с 3,2 до 2,4 (на 25%) и в контрольной — с 2,9 до 2,3 (на 20,7%). В более старшей подгруппе детей 7-12 лет этот показатель изменился более значительно: у детей, принимавших Тенотен детский, среднегрупповой балл снизился с 2,8 до 1,8 (на 35,7%), прием Пикамилона изменил этот показатель с 2,57 до 1,9 (на 26,1%).
Таким образом, межгрупповой анализ динамики клинических симптомов ГАМП показал достаточно высокую терапевтическую эффективность Тенотена детского как в отношении дневных признаков (императивных позывов и императивного недержания), так и энуреза; однако исчезновение или уменьшение частоты дневных симптомов у исследуемых детей было более заметным. При этом в старшей возрастной подгруппе (7-12 лет) терапевтический ответ был наиболее выражен. Средний общий балл частоты расстройств мочеиспускания в основной группе снизился на 58,4%, что по квалиметрической (балльной) таблице можно расценивать как улучшение состояния. Пикамилон также оказался эффективным в терапии гиперативного мочевого пузыря у детей в отношении симптомов дневного и ночного недержания мочи, особенно в более старшей подгруппе (7-12 лет). Однако, если учесть снижение среднего общего балла в контрольной группе в целом по квалиметрической (балльной) таблице, то значение терапевтической эффективности Пикамилона несколько ниже (на 2,4%) значения «улучшение состояния».
Прием Тенотена детского ни в одном случае не вызывал нежелательных побочных эффектов, связанных с фармакологическим действием препарата, только у одного ребенка была выявлена лактазная недостаточность, что потребовало отмены терапии. У двух детей, принимавших Пикамилон, были зафиксированы повышенная раздражительность, двигательное возбуждение и нарушение сна.
Выводы
- Тенотен детский показан детям с симптомами гиперактивного мочевого пузыря в любом возрасте.
- Тенотен детский в сравнении с Пикамилоном по квалиметрической (балльной) таблице в целом показал более высокую эффективность (58,4 против 47,6%) в отношении всех проявлений ГАМП: императивных позывов, дневного недержания мочи, энуреза.
- Наиболее значимый терапевтический эффект был отмечен в группе детей, принимавших Тенотен детский, с симптомами ночного недержания мочи в возрасте 7-12 лет.
- Тенотен детский показал хорошую переносимость и отсутствие побочных эффектов на протяжении всего курсового лечения.
Литература
- Вишневский Е.Л. Синдром гиперактивного мочевого пузыря у детей // Вопросы современной педиатрии. — 2007. — Т. 6, № 2. — С 63-70.
- Морозов С.Л. Современные представления о иейрогенной дисфункции мочевого пузыря // Российский вестник перинатологии и педиатрии. — 2013. — Т. 58, № 4. — С. 24-29.
- Зоркин С.Н., Гусарова Т.Н., Борисова С.А. Нейрогеииый мочевой пузырь у детей. Возможности фармакотерапии // Лечащий врач. — 2009. — № 1. — С. 37-44.
- Белоусова И.С. Обоснование и эффективность метаболической терапии у детей с нейрогенной дисфункцией мочевого пузыря: автореф. дис. … канд. мед. наук. — 2005. — 27 с.
- Нижегородцева Т.В., Ершова С.А., Игнатова М.С., Новиков П.В. Митохондриальные дисфункции при наследственных и приобретенных заболеваниях почек у детей // I Всероссийский конгресс «Современные технологии в педиатрии и детской хирургии». — М., 2002. — С. 471-472.
- Отпущенникова Т.В. Обоснование лечебной тактики у детей больных энурезом с различными вариантами дисфункций мочевого пузыря: автореф. дис. … канд. мед. наук. — М., 2004. — 26 с.
- Заваденко Н.Н. Энурез: классификация, патогенез, диагностика и лечение // Невролог. журнал. — 2001. — № 2. — С. 42-46.
- Вишневский E.Л., Панин А.П., Игнатьев P.O., Никитин С.С. Дневник мочеиспусканий у практически здоровых детей // Российский вестник перинатологии и педиатрии. — 2010. — Т. 55, № 1. — С. 65-69.
- Вишневский Е.Л. Диагностика и лечение нейрогенных дисфункций мочевого пузыря у детей // Педиатрия. — 1997. — № 3. — С. 27-30.
- Verpoorten С., Buyse С.М. The neurogenic bladder: medical treatment // Pediatr. Nephrol. — 2008. — Vol. 23, № 5. — P. 717-725.
- Джанумова Г.М., Будкевич А.В., Иванов Л.Б. Тенотен детский в терапии ночного энуреза у детей // Неврология, нейропсихиатрия, психосоматика. — 2010. — № 4. — С. 27-30.
