Как добиться максимальной эффективности медикаментозной терапии гастроэзофагеальной рефлюксной болезни
СтатьиОпубликовано в журнале:
«Фарматека», 2008, №13, с. 76-80
В.Д. Пасечников, Д.В. Пасечников
ГОУ ВПО СГМА, Ставрополь
Представлены современные стратегии лечения гастроэзофагеальной рефлюксной болезни (ГЭРБ) и методы ее диагностики. Обсуждаются результаты применения при ГЭРБ ингибиторов протонной помпы (ИПП), являющихся “золотым” стандартом лечения этого заболевания. Рассматривается терапия осложненной формы ГЭРБ и ее экстрапищеводных проявлений. Обсуждается проблема рефрактерности к ИПП при лечении ГЭРБ и пути ее преодоления.
Стратегии терапии ГЭРБ болезни и алгоритм ее диагностики
В конце 1980-х г г. терапия ГЭРБ стала ассоциироваться с назначением ингибиторов протонной помпы (ИПП), которые вскоре стали “золотым” стандартом лечения, вытеснив антациды, блокаторы холинергических и гистаминовых Н2-ре-цепторов.
Существует две стратегии назначения лечения больным ГЭРБ. В западных странах чаще используют стратегию “treat and test” (терапия и последующая диагностика). В целях экономии всем больным с типичными проявлениями ГЭРБ (изжога и регургитация) назначаются ИПП без предшествующего обследования. Поскольку распространенность предракового состояния слизистой оболочки пищевода (пищевод Барретта, специфическая цилиндрическая метаплазия эпителия пищевода) в западной популяции достаточно велика, этот подход позволяет улучшить распознавание дисплазии пищевода (с последующей эволюцией изменений в каскаде гистологических процессов от цилиндрической метаплазии до аденокарциномы). При наличии воспаления (эзофагита) морфологу сложно дифференцировать воспалительные изменения от дисплазии; проведенный курс ИПП, снижая интенсивность воспаления, повышает точность диагноза.
Другая стратегия – “test and treat” (диагностика патологического процесса и последующая терапия) – чаще используется в странах с развивающейся экономикой, включая Россию. Однако на деле даже в России достаточно случаев, когда ИПП назначаются больным ГЭРБ по “симптоматическим” показаниям без уточнения диагноза, или же больные сами принимают ИПП по советам родственников и знакомых.
Современный алгоритм диагностики ГЭРБ приведен на рис. 1. Рекомендуется последовательное проведение эндоскопического исследования пищевода, 24-часовой внутрипросветной манометрии и 24-часовой рН-метрии/рН-импеданс-мониторинга, позволяющее установить форму ГЭРБ и диагностировать функциональную изжогу, не являющуюся вариантом неэрозивной рефлюксной болезни (НЭРБ). В случае отсутствия 24-часовой рН-метрии/рН-импедансометрии возможно использование теста с ИПП, но при отрицательном тесте, а также в случае рефрактерности к назначенной терапии выяснение причин этого невозможно без использования указанных современных диагностических методов.
Рис. 1. Алгоритм диагностики ГЭРБ с использованием современных диагностических средств [1]
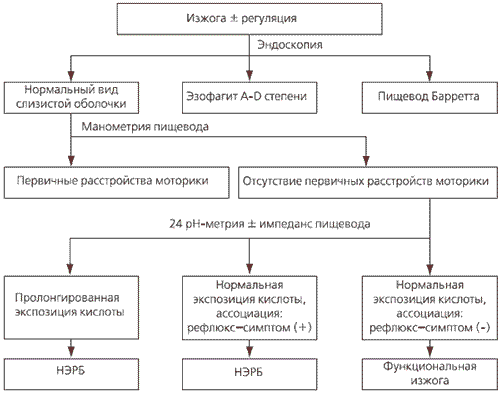
Оценка эффективности терапии ГЭРБ с использованием методики ”конечных точек”
Для оценки эффективности терапии часто используется метод “конечных точек”, например оценка выживаемости пациентов с опухолевыми заболеваниями после использования тех или иных методов терапии. ГЭРБ у большинства пациентов рассматривается как доброкачественное заболевание. Поскольку ее симптомы отмечаются минимум раз в неделю и обусловливают снижение качества жизни, а также принимая во внимание то обстоятельство, что НЭРБ является наиболее распространенной формой ГЭРБ, в последние 10 лет в качестве первичной ”конечной точки” при оценке эффективности терапии у большинства пациентов рассматривается облегчение симптоматики заболевания. Однако у больных ГЭРБ могут развиваться тяжелые повреждения слизистой оболочки пищевода и осложнения.
Проведено несколько исследований, оценивавших смертность, связанную с наличием ГЭРБ. Так, в Финляндии было проведено популяционное ретроспективное исследование смертности вследствие ГЭРБ с 1987 по 2000 г. [2]. За этот период ежегодная смертность значительно увеличилась: с 0,18 до 0,46 на 100 тыс. населения. За тот же период времени значительно увеличилось использование ИПП и Н2-блокаторов гистамина, а также ежегодное количество антирефлюксных хирургических операций. Из 213 умерших в результате причин, связанных с ГЭРБ, 180 – получали медикаментозную терапию, у 4 из них смерть была обусловлена проведением диагностической или лечебной эндоскопии. Другими причинами смерти в указанной группе были пищеводные кровотечения (n = 82), аспирационная пневмония (n = 41), перфорация язвы (n = 41), разрыв пищевода (n = 15) и стриктуры пищевода (n = 13). Антирефлюксные хирургические вмешательства являлись причиной смерти в 33 случаях (24 – ранние осложнения, 9 – поздние).
В исследовании не было данных о частоте аденокарциномы пищевода, связанной с ГЭРБ. Риск развития ГЭРБ-ассоциированного рака дыхательных путей также представляет значительный интерес. Недавно опубликовано исследование Vaezi M.F. и соавт. [3], выполненное по типу случай–контроль, в котором оценивалось возможное влияние факторов риска (курение, алкоголь и ГЭРБ) на развитие рака гортани. В исследование были включены 96 больных с вновь развившимися случаями рака гортани и 192 субъекта контрольной группы, сравнимых по полу, возрасту и принадлежности к этническим группам. Авторы установили, что курение (отношение шансов [ОШ] – 6,08; 95 % доверительный интервал [ДИ] – 2,82–13,10) и наличие у больного ГЭРБ (ОШ – 2,11; 95 % ДИ – 1,16–3,85) оказались независимыми факторами риска рака гортани при многовариантном анализе. Уместно отметить, что для подтверждения полученных данных необходимы проспективные исследования, т. к. ретроспективные имеют определенные ограничения. Однако в любом случае клиницисты не должны забывать о потенциально тяжелых осложнениях ГЭРБ, несмотря на их низкую частоту в общей структуре заболеваемости. Целью терапии также является достижение заживления умеренно выраженных и тяжелых повреждений пищевода.
Модификация стиля жизни и использование безрецептурных препаратов в терапии ГЭРБ
Для лечения ГЭРБ предложено значительное число вариантов модификации диеты и стиля жизни. Для пациентов с мягким течением заболевания такие модификации нередко являются первой линией терапии и зачастую дополнением к ИПП. Существуют ли доказательства эффективности данного подхода с позиций медицины, основанной на доказательствах? В недавнем исследовании, проведенном с учетом принципов доказательной медицины, показано, что курение, прием алкоголя, употребление шоколада, жирной пищи и цитрусовых вызывают симптомы ГЭРБ или увеличивают количество рефлюксных эпизодов. Однако нет твердых доказательств того, что отказ от этих вредных привычек и продуктов предсказуемо снижает вероятность развития симптомов ГЭРБ. В исследованиях типа случай–контроль показано, что достоверно с улучшением клинического течения ГЭРБ ассоциируются только подъем головного конца кровати, лежачее положение на левом боку и снижение массы тела [4].
Использование безрецептурных лекарственных средств (антацидов и Н2-блокаторов) весьма эффективно при лечении легких и редких эпизодов изжоги, особенно если они связаны с вредными привычками и погрешностями в диете. Антациды быстро уменьшают симптомы изжоги, что является основной причиной их популярности при лечении ГЭРБ с мягким интермиттирующим течением. Безрецептурные препараты Н2-блокаторов имеют большую продолжительность эффекта (6–10 часов), хотя начало их действия не такое быстрое, как у антацидов. С практической точки зрения они особенно полезны, когда принимаются до воздействия потенциально рефлюксогенных стимулов, таких как грубая пища, употребление пищи на ночь или при физических упражнениях [5].
Ингибиторы протонной помпы
Этот класс препаратов значительно уменьшает секрецию соляной кислоты в желудке посредством ингибирования конечного этапа транспорта протонов – H+/K+-АТФазы (кислотной помпы). ИПП поддерживают внутрижелудочный уровень рН В другом систематическом обзоре института Cochrane установлено, что терапия ИПП оказалась более эффективной, чем плацебо и Н2-блокаторы при НЭРБ и в случае с неидентифицированными формами ГЭРБ, хотя этот эффект не был столь выразителен как в случае с эрозивной формой ГЭРБ [7].
В недавно проведенном метаанализе установлено, что ИПП более надежно поддерживают ремиссию эзофагита, чем Н2-блокаторы, в течение 6–12 месяцев [8]. В мета-анализ было включено 10 рандомизированных исследований, частота рецидивов эзофагита при применении ИПП составила 22 %, Н2-блокаторов – 58 %, при этом показатель NNT был равен 2,5 (95 % ДИ – 2,0–3,4).
Возникает вопрос: являются ли все современные ИПП одинаковыми? Известно, что между ними существуют различия в фармакокинетике и фармакодинамике с точки зрения влиянии пищи и антацидов на биодоступность, потенциальных взаимодействий с другими лекарствами [9, 10], но далеко не всегда имеются доказательства того, что эти часто трудноуловимые различия действительно являются клинически значимыми.
Уместно привести заключения, сделанные на основе нескольких мета-анализов, включивших законченные клинические исследования: если ИПП применялись для лечения различных кислотозависимых заболеваний в эквивалентных дозах, все сравниваемые агенты продемонстрировали одинаковую эффективность [9, 11–13].
Эксперты Национального института высокого клинического качества (NICE; Великобритания) не делают различий между ИПП, за исключением обоснованной цены и утвержденных показаний к применению [14]. Выбор клинициста в пользу одного ИПП в сравнении с другими скорее всего базируется на его личной интерпретации клинической важности небольших различий между ИПП и силе доказательств, базирующихся на качестве и количестве проведенных клинических исследований [11].
Однако недавно опубликованы результаты больших рандомизированных исследований (1000–2500 пациентов), в которых отмечено, что с точки зрения заживления эзофагита 40 мг эзомепразола эффективнее, чем 20 мг омепразола и 30 мг лансопразола [12]. Нам не кажется сомнительной методика статистического анализа, показавшего преимущество эзомепразола при сравниваемых дозировках, но корректно ли сравнивать 40 мг эзомепразола с вдвое меньшей дозой омепразола или в 1,3 раза меньшей дозой лансопразола? По нашему мнению, выводы этого исследования говорят не о преимуществе эзомепразола как нового представителя семейства ИПП над “старыми” препаратами (омепразолом и лансопразолом), а о преимуществе дозировки 40 мг над дозировками 20 и 30 мг соответственно. Сравнение фармакологической и клинической эффективности ИПП может быть корректным, только когда проводится на основе оценки эквивалентных доз [13]. В качестве иллюстрации приведем два исследования: в первом из них сравнивалось кислотосупрессивное действие 20 мг рабепразола и 20 мг эзомепразола. Показано, что назначение 20 мг рабепразола более эффективно снижало кислотообразование, чем 20 мг эзомепразола, как после приема однократной дозы, так и при повторных назначениях [17]. Во втором исследовании Wilder-Smith С.Н. и соавт. [18] продемонстрировали различия в контроле кислотообразующей функции желудка у здоровых добровольцев при использовании 40 мг эзомепразола, 20 мг рабепразола и 30 мг лансопразола. Эффект эзомепразола был выше, чем у рабепразола и лансопразола. Но ведь в данном исследовании сравнивались дозы, различающиеся ровно вдвое (40 мг эзомепразола и 20 мг рабепразола)! В российском исследовании была подтверждена одинаково высокая эффективность омепразола (Омеза), рабепразола (Париет) и эзомепразола (Нексиум) при лечение рефлюкс-эзофагита, обеспечившая заживление дефектов слизистой оболочки в течение 4–8 недель [19].
Терапия осложненной формы ГЭРБ и ее экстрапищеводных проявлений
Расширение использования ИПП в клинической практике привело к снижению частоты рецидивирующих стриктур пищевода [20], а поддерживающая терапия ИПП после бужирования пищевода, обусловленного наличием фиброзных колец (осложнение рефлюкс-эзофагита), привела к снижению риска рецидивов [21].
Эффективность терапии ИПП при лечении ГЭРБ с экстрапищеводными проявлениями достаточно вариабельна. Существуют два системных обзора, свидетельствующих, что пациенты с синдромом боли, не ассоциированной с заболеванием сердца, отвечают на прием ИПП лучше, чем на плацебо [22, 23]. Jaspersen D. и соавт. [24] сообщили о клиническом течении экстрапищеводных симптомов ГЭРБ, лечившихся различными ИПП в рамках исследования ProGerd. Показано, что такие проявления ГЭРБ, как хронический кашель и ларингиальные симптомы, разрешились за два года на фоне применения ИПП у 63 и 74 % больных соответственно.
Показано, что у больных ГЭРБ имеются выраженные расстройства сна, приводящие к снижению активности и продуктивности у работающих лиц. Предикторами этих расстройств являются ночные симптомы заболевания (изжога и пароксизмальный кашель). Назначение омепразола (Омеза) приводило к полному разрешению кашля у небольшого числа больных и устранению изжоги у существенно большего количества пациентов. В целом лечение Омезом способствовало улучшению качества сна и продуктивности работы примерно в 40–50 % случаев [25].
Несмотря на успехи в лечении, наблюдавшиеся в отдельных исследованиях, системные обзоры не содержат убедительных данных об эффективности агрессивного подавления кислотообразования с помощью ИПП при таких экстрапищеводных расстройствах, как кашель [26], астма [27], оториноларингологические расстройства [28].
Рефрактерность к ИПП при терапии ГЭРБ
Клинический опыт показывает, что, несмотря на назначение ИПП дважды в день, у 10–30 % пациентов симптомы ГЭРБ могут частично или полностью сохраняться. Более того, у них могут появиться новые симптомы и отмечаться отрицательная динамика заживления повреждений слизистой оболочки при рефлюкс-эзофагите. Таких пациентов с эрозивной или неэрозивной формами ГЭРБ называют “не отвечающими на терапию ИПП” (PPI non-responders), т. е. рефрактерными к проводимой терапии.
С чем связана эта рефрактерность и как вести таких пациентов? Причину рефрактерности следует выяснять шаг за шагом, придерживаясь определенного алгоритма. На первом этапе следует выяснить режим приема препарата. Известно, что в 25–42 % случаев неэффективность терапии связана с однократным приемом всей суточной дозы ИПП утром [29]. Врач также должен исключить такую причину рефрактерности к проводимой терапии, как недостаточная приверженность пациента назначенному лечению (пропуски приемов, самостоятельное сокращение дозы, нарушения режима приемов). Следует учитывать, что иногда сами врачи рекомендуют неправильный прием ИПП при ГЭРБ. В США в одном из исследований показано, что около 70 % врачей общей практики и 20 % гастроэнтерологов советуют пациентам принимать всю дозу ИПП во время приготовления ко сну лежа в кровати, не считая, что связь с приемом пищи может быть крайне важным условием эффективности терапии [29]. Если приверженность к терапии высокая и при опросе пациентов подтверждается своевременный прием ИПП, а симптомы заболевания сохраняются, вполне резонно попытаться перейти на прием ИПП следующего поколения [30]. Однако усилить ответ на терапию можно и другим способом – посредством назначения суточной дозы в два приема (за полчаса до завтрака и за полчаса до ужина) [31].
Схема с двукратным приемом ИПП (Омез 20 мг за полчаса до завтрака и за полчаса до ужина) обеспечивает наилучший контроль кислотности в желудке и, следовательно, уменьшение контакта слизистой оболочки пищевода с кислым содержимым.
Пациенты, у которых не удается таким образом уменьшить резистентность к терапии ИПП, формируют группу больных с рефрактерной ГЭРБ [32]. Как показано на рис. 2, критическим тестом в алгоритме диагностики причин рефрактерной ГЭРБ является эндоскопия, разделяющая больных на пациентов с эзофагитом и без него. У значительной части пациентов, рефрактерных к терапии ИПП, эзофагит не выявляется. Им с целью поиска причин рефрактерности проводят 24-часовую рН-метрию на фоне приема ИПП и рН-импеданс-мониторинг для диагностики некислотных или слабокислотных рефлюксов. Обсуждается возможное наличие у указанных больных таких заболеваний, как ахалазия, гастропарез, функциональная изжога.
Рис. 2. Алгоритм диагностики причин рефрактерности к ИПП при терапии ГЭРБ
ЛИТЕРАТУРА 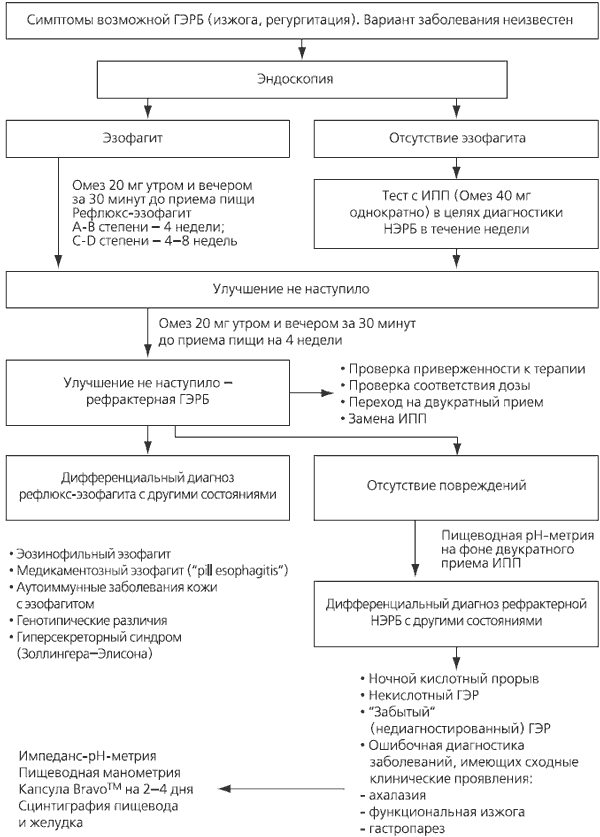
1. Winter JW, Heading RC. The nonerosive reflux dis-ease–gastroesophageal reflux disease controversy. Curr Opin Gastroenterol 2008;24:509–15.
2. Rantanen TK, Sihvo EI, Rasanen JV, et al. Gastro-esophageal reflux disease as a cause of death is increasing: analysis of fatal cases after medical and surgical treatment. Am J Gastroenterol 2006;102:246–53.
3. Vaezi MF, Qadeer MA, Lopez R, et al. Laryngeal cancer and gastroesophageal reflux disease: a case–control study. Am J Med 2006;119:768–76.
4. Kaltenback T, Crockett S, Gerson LB. Are lifestyle measures effective in patients with gastroesopha-geal reflux disease? An evidence-based approach. Arch Intern Med 2006;166:965–71.
5. Richter JE. Gastrooesophageal reflux disease. Best Pract Res Clin Gastroentero 2007;21(4): 609–31.
6. Moayyedi P, Talley N. Gastroesophageal reflux disease. Lancet 2006;367:2086–100.
7. van Pinxteren B, Numans ME, Bonis PA, et al. Short term treatment with proton pump inhibitors, H2RAs and prokinetics for gastro-oesophageal reflux disease-like symptoms and endoscopy negative reflux disease. Cochrane Database Syst Rev 2004;3:CD002095.
8. Donnellan C, Sharma N, Preston C, et al. Medical treatments for the maintenance therapy of reflux oesophagitis and endoscopic negative reflux disease. Cochrane Database Syst Rev 2004; 3: CD003245.
9. Stedman CAM, Barclay ML. Comparison of the pharmacokinetics, acid suppression and efficacy of proton pump inhibitors. Aliment Pharmacol Ther 2000;14:963–78.
10. McColl KEL, Kennerley P. Proton pump inhibitors – differences emerge in the hepatic metabolism. Digest Liver Dis 2002;34:461–67.
11. Thomson ABR. Are the orally administered proton pump inhibitors equivalent& A comparison of lan-soprazole, omeprazole, pantoprazole, and rab-eprazole. Curr Gastroenterol Rep 2000;2: 482–93.
12. Langman MJS. Which PPI? Gut 2001;49:309–10.
13. Cromer W, Horbach S, Luhmann R. Relative efficacies of gastric proton pump inhibitors: their clinical and pharmacological basis. Pharmacology 1999;59:57–77.
14. Guidance on the use of proton pump inhibitors in the treatment of dyspepsia: NICE, UK: Technology Appraisal Guidance № 7, 2000 [http://www. NICE. org. uk].
15. Gralnek IM, Dulai GS, Fennerty MB, et al. Esome-prazole versus other proton pump inhibitors in erosive esophagitis: a meta-analysis of randomized clinical trials. Clin Gastroenterol Hepatol 2006;4:1452–58.
16. Yacyshyn BR, Thomson AB. The clinical importance of proton pump inhibitor pharmacokinetics. Digestion 2002;66:67–78.
17. Warrington S, Baisley K, Boyce M, et al. Effects of rabeprazole, 20 mg, or esomeprazole, 20 mg, on 24-h intragastric pH and serum gastrin in healthy subjects. Aliment Pharmacol Ther 2002;16: 1301–07.
18. Wilder-Smith CH, Rohss K, Nilsson-Pieschl C, et al. Esomeprazole 40 mg provides improved intraga-stric acid control as compared with lansoprazole 30 mg and rabeprazole 20 mg in healthy volunteers. Digestion 2003;68(4):184–88.
19. Масловский Л.В., Минушкин О.Н. Терапевтические аспекты гастроэзофагеальной рефлюкс-ной болезни // Эффективная фармакотерапия в гастроэнтерологии. 2008. № 1. C. 2–7.
20. Guda NM, Vakil N. Proton pump inhibitors and the time trends for esophageal dilatation. Am J Gastro-enterol 2004;99:797–800.
21. Sgouros SN, Vlachogiannakos J, Karamanolis G, et al. Long-term acid suppression therapy may prevent the relapse of lower esophageal (Schat-zki's) rings: a prospective, randomized, placebo-controlled study. Am J Gastroenterol 2005; 100:1929–34.
22. Cremmini F, Wise J, Moayyedi P, et al. Diagnostic and therapeutic use of proton pump inhibitors in noncardiac chest pain: a meta-analysis. Am J Ga-stroenterol 2005;100:1226–32.
23. Wang WH, Huang JQ, Zheng GK, et al. Is proton pump inhibitor testing an effective approach to diagnose gastroesophageal reflux disease in patients with non-cardiac chest pain? A meta-analysis. Arch Intern Med 2005;165: 1222–28.
24. Jaspersen D, Labenz J, Willich SN, et al. Long-term clinical course of extraoesophageal manifestations in patients with gastro-oesophageal reflux disease: a prospective follow-up analysis based on the Pro-GERD study. Dig Liver Dis 2006;38:233–38.
25. Пасечников В.Д., Малахова Т.В., Ковалева Н.А. и др. Эффективность терапии омепразолом ночных симптомов и расстройств сна у больных гастроэзофагеальной рефлюксной болезнью // Известия высших учебных заведений. Северокавказский регион. Естественные науки. Актуальные проблемы гастроэнтерологии (спецвыпуск). 2006. С. 52–56.
26. Chang AB, Lasserson TJ, Gaffney J, et al. Gastroes-ophageal reflux disease for prolonged non-specific cough in children and adults. Cochrane Database Syst Rev 2005;2:CD004823.
27. Gibson PG, Henry RI, Coughlan JL. Gastro-oes-ophageal reflux treatment for adults and children. Cochrane Database Syst Rev 2003;1: CD001496.
28. Qadeer MA, Philips CO, Lopez AR, et al. Proton pump inhibitor therapy suspected GERD-related chronic laryngitis: a meta-analysis of randomized controlled trials. Am J Gastroenterol 2006; 101:2646–54.
29. Barrison AF, Jarke LA, Weinberg MD, et al. Patterns of proton pump inhibitors in clinical practice. Am J Med 2001;111:469–73.
30. Fass R, Sontag SJ, Traxler B, et al. Treatment of patients with persistent heartburn symtoms: a double blind randomized trial. Clin Gastroenterol Hepa-tol 2006;4:50–56.
31. Martinez SD, Malagon IB, Garewal HS, et al. Non-erosive reflux disease, acid reflux and symptom pattern. Aliment Pharmacol Ther 2003; 17:537–45.
32. Richter JE. The patient with refractory gastroes-ophageal reflux disease. Dis Esophagus 2006;19:443–47.
