Современные аспекты применения антигистаминных препаратов у детей
Статьи Опубликовано в журнале:
«РМЖ »№ 14, 2015 К.б.н. С.С. Сологова, к.ф.н. В.В. Тарасов
ГБОУ ВПО «Первый МГМУ имени И.М. Сеченова» Минздрава России
Антигистаминные средства – это лекарственные средства, полностью или частично угнетающие действие гистамина. Гистамин является одним из важнейших медиаторов различных физиологических и патологических процессов в организме, в т. ч. аллергических реакций. Освобождение гистамина из гранул тучных клеток происходит под действием различных физических и химических раздражителей, но наиболее активно – при взаимодействии аллергена с антителами на поверхности тучных клеток. Гистамин, высвобождаемый тучными клетками в ходе аллергических реакций, взаимодействует преимущественно с Н1-рецепто-рами. Повышение его концентрации вызывает спазм гладких мышц и бронхов, расширение кровеносных сосудов, увеличение проницаемости сосудистой стенки, выход плазмы из сосудистого русла, отек тканей, снижение артериального давления и т. д. [1, 2].
В течение последних лет увеличивается число больных с бронхиальной астмой (БА), аллергическими ринитами, атопическим дерматитом (АД). Эти состояния, как правило, не являются жизнеугрожающими, однако требуют активного терапевтического вмешательства, которое должно быть эффективным, безопасным и хорошо переносимым пациентами.
Целесообразность применения антигистаминных препаратов при различных аллергических заболеваниях (крапивнице, АД, аллергическом рините, конъюнктивите и др.) обусловлена широким спектром эффектов гистамина [2, 3].
Блокаторы Н1-рецепторов предупреждают развитие и облегчают течение аллергических реакций. Данная группа лекарственных препаратов предотвращает или устраняет избыточные физиологические эффекты эндогенного гистамина в организме путем снижения его концентрации в тканях, а также с помощью блокады гистаминовых рецепторов. Большинство используемых антигистаминных средств обладают рядом специфических фармакологических свойств, таких как противоаллергическое, противозудное, противоэкссудативное, антиспастическое, антихолинергическое, седативно-снотворное и др., а также уменьшают проницаемость капилляров, предупреждают развитие отека тканей, снимают спазмы гладкой мускулатуры [2, 3].
История создания и применения антигистаминных препаратов начинается с 1930х г г. и тесно связана со временем, когда в 1907 г. был осуществлен синтез гистамина из имидазолпропионовой кислоты [Windaus А., Vogt W.]. В 1910 г. гистамин был извлечен из спорыньи [4]. Тогда же был показан путь образования гистамина из гистидина под влиянием фермента декарбоксилазы [Ackermann D.].
В этом же году было установлено фармакологическое действие гистамина на животных, что позволило рассматривать его как важный физиологический медиатор. Серия исследований, выполненных в 1920-е гг., позволила сформулировать представление о том, что гистамин является важнейшим посредником таких аллергических проявлений, как анафилактический шок, риниты, БА, крапивница [5].
C этого момента стало очевидным, что средства, обладающие противогистаминным действием, должны со временем стать широко используемыми противоаллергическими лекарственными препаратами. В 1937 г. после синтеза D. Bovet и А. Staub первых антагонистов гистамина появилось понятие «гистаминовый рецептор». При взаимодействии с такими рецепторами гистамин реализует свою биологическую активность [6]. Изучаемые D. Bovet и А. Staub вещества хотя и обладали антигистаминными свойствами, но не могли быть еще использованы в клинической практике из-за их высокой токсичности. В 1942 г. В.N. Halpern получены первые антигистаминные вещества, применимые у человека: фенбензамин и пириламин малеат [7–9].
Вслед за этим стали появляться новые противогистаминные препараты, доступные для использования в клинике. Позже очень большая группа этих средств получила название противогистаминных препаратов 1-го поколения (или классических антигистаминных препаратов). В 1966 г. получены доказательства гетерогенности клеточных рецепторов гистамина, а затем сформулировано понятие о гистаминовых рецепторах 1-го и 2-го типов (Н1- и Н2-рецепторы) и показано, что стимуляция последних ответственна за желудочную секрецию соляной кислоты. Позже были описаны Н3- и Н4-рецепторы. Н3-рецепторы выполняют функцию чувствительных к гистамину пресинаптических рецепторов, представленных в основном в головном мозге на гистаминергических нервах, и являются ауторецепторами, регулирующими синтез и высвобождение гистамина из пресинаптических нервных окончаний. Есть также данные о том, что эти рецепторы могут участвовать и в гетерорецепторной пресинаптической модуляции высвобождения других медиаторов (норадреналина, допамина, ацетилхолина, 5-гидрокситриптамина).
Недавно идентифицированный Н4-рецептор, родственный Н3-рецептору, представлен в костном мозге, тимусе, на моноцитах и гранулоцитах периферической крови, в селезенке, легких, печени, кишечнике. Хотя функция этого рецептора изучена пока недостаточно, можно с уверенностью считать, что он вовлекается в разные иммунологические реакции организма. Например, Н4-рецептор участвует в хемотаксисе и мобилизации ионов Са2+ в тучных клетках, в контроле вызванной гистамином секреции интерлейкина-16 из CD16+ Т-клеток, в продукции лейкотриена В4 и опосредуемом тучными клетками скоплении нейтрофилов в плевральной полости, вызванном зимозаном в условиях in vivo у мышей [7].
В течение последних лет список данных средств постоянно пополняется, синтезируются новые соединения блокаторов Н1-гистаминовых рецепторов, которые, проявляя выраженный антигистаминный эффект, отличаются особенностями фармакокинетических и фармакодинамических свойств.
Несмотря на появление антигистаминных препаратов 2-го поколения, препараты 1-го поколения и впредь будут оставаться в арсенале средств для широкого применения в связи с:
– постоянным получением новых клинических данных на основании длительного опыта использования этих препаратов и возможности дифференцированного подхода к их назначению;
– наличием у Н1-антагонистов 1-го поколения некоторых фармакологических эффектов (таких как антисеротониновая активность, седативное действие, анти-холинергическое действие и др.)
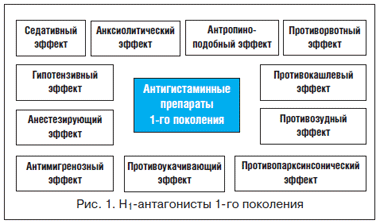
Супрастин является классическим антигистамин-ным препаратом 1-го поколения, обладающим выраженным антигистаминным и М-холинолитическим эффектами. В последние годы появились новые данные о механизмах действия Супрастина, благодаря которым он нашел широкое применение в практике врачей.
Так, в 2003 г. в апрельском номере журнала J Allergy Clin Immunol был опубликован метаанализ сравнительных исследований по изучению седативного действия Н1-блокаторов 1-го и 2-го поколений. По мнению авторов данной публикации, разница по частоте седативного действия между антигистаминными препаратами 1-го и 2-го поколений не является столь существенной, как предполагалось ранее [10].
Данные 18 клинических исследований показали, что результаты исследований значительно варьировали, причем уровень седации в некоторых исследованиях у пациентов, принимавших препараты 1-го поколения, был ниже, чем у пациентов, принимавших плацебо или антигистаминные препараты 2-го поколения.
Появились новые данные о фармакокинетике антигистаминных препаратов 1-го поколения: в частности, стало известно, что этот показатель у хлорфенирами-на, бромфенирамина и гидроксизина у взрослых превышает 14–20 ч, поэтому их можно применять 1 или 2 р./сут без снижения эффективности и с уменьшением частоты побочных эффектов [11, 12].
Супрастин является представителем классических антигистаминных препаратов 1-го поколения и назначается при аллергических заболеваниях, таких как крапивница, сывороточная болезнь, ангионевротический отек, поллиноз (сенная лихорадка), аллергические ри-нопатии, аллергические конъюнктивиты, контактный дерматит, острая и хроническая экзема, лекарственные сыпи, зудящие дерматозы, зуд при укусах насекомых.
Появились публикации об эффективности Супрастина при других патологиях: например, у лиц, страдающих аллергией, или при таких состояниях, когда назначение этого препарата является патогенетически обоснованным.
ОРВИ
В настоящее время продолжается дискуссия о необходимости включения антигистаминных препаратов в комплекс терапии гриппа и острых респираторных вирусных инфекций (ОРВИ). В исследованиях, которые были проведены в 2001 г. в Питсбурге (США), было установлено, что гистамин играет значительную роль в возникновении и выраженности симптомов гриппа. Со 2-го дня от начала гриппа на пике симптомов заболевания отмечается достоверно высокий уровень гистамина в крови [13, 14].
Результаты проведенного в 2003 г. метаанализа по изучению клинической эффективности антигистаминных препаратов для лечения гриппа и ОРВИ, включающего 22 рандомизированных клинических исследования, в которых антигистаминные препараты выступали в качестве монотерапии, и 13 испытаний, при которых антигистаминные препараты комбинировали с деконгестантами (общее количество исследуемых – 8930 человек, включая детей разного возраста и взрослых), показали, что использование антигистаминных препаратов в комплексной терапии ОРВИ и гриппа имеет клиническую эффективность, проявляющуюся улучшением носового дыхания, уменьшением ринореи, чихания [14, 15].
Результаты проведенного в 2008 г. метаанализа по изучению эффективности антигистаминных препаратов для лечения длительного кашля у детей, включающего 793 ребенка, показали их клиническую эффективность, проявляющуюся в уменьшении продолжительности кашля [14, 16].
Результаты проведенного в 2005 г. метаанализа по изучению клинической эффективности антигистаминных препаратов для лечения кашля при гриппе и ОРВИ у детей показали, что использование антигистаминных препаратов 1-го поколения в комплексе с деконгестантами у детей старшего возраста имеет клиническую эффективность, проявляющуюся в сокращении продолжительности кашля, заложенности носа, ринореи.
Антигистаминные препараты 2-го, 3-го поколений неэффективны при кашле [14, 17]. В отличие от Н1-блокаторов 2-го поколения и препаратов 1-го поколения, не обладающих холинолити-ческой активностью (мебгидролин и хифенадин), механизм действия Супрастина связан как с его способностью блокировать Н1-гистаминовые рецепторы, так и с конкурентным антагонизмом по отношению к мускариновым рецепторам, которые опосредуют парасимпатическую стимуляцию секреции назальных желез и вазодилатацию. Кроме того, благодаря способности проникать через гематоэнцефалический барьер Супрастин оказывает влияние на рецепторные образования продолговатого мозга и гипоталамуса и воздействует на центр чихания, блокируя парасимпатический каскад в отношении назальных желез и сосудов. Клинически Супрастин при ОРВИ эффективно уменьшает такие симптомы ринита, как отек слизистой оболочки и заложенность носа, ринорею, зуд и чихание [12, 18].
Назначение Супрастина 2 р./сут в суточной дозе 50 мг (по 25 мг на прием) в течение 5 дней уже на 2-й день приема уменьшает заложенность и выделения из носа, чихание. На 4–5-е сут лечения Супрастином практически восстанавливается носовое дыхание, прекращаются выделения из носа, чихание и зуд в носу .
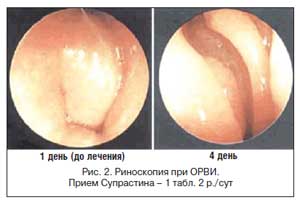
Анализ динамики заболевания в сопоставимых по полу, возрасту и характеру патологического процесса группах показал, что у пациентов, получавших Супрастин, симптомы ринита регрессируют в 1,6–2,3 раза быстрее, чем в группе пациентов, получавших витамины и растительные препараты. На фоне купирования проявлений ринита происходит улучшение общего состояния пациента, снижается интенсивность болей в горле, уменьшается выраженность кашлевого синдрома, обусловленного затеканием в гортань и трахею отделяемого из носовой полости . Кроме того, применение Супрастина позволяет в определенных случаях избежать использования назальных сосудосуживающих препаратов, которые при продолжительном применении могут явиться причиной медикаментозного ринита.
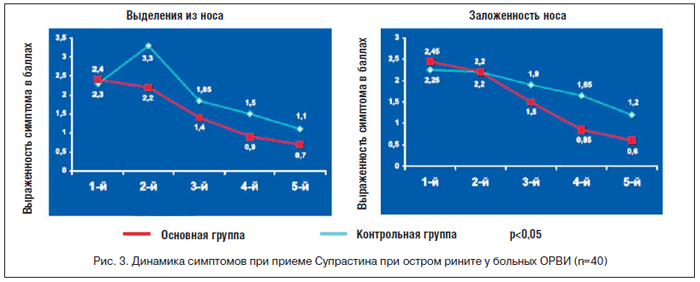
Пациентам, уже использующим назальные деконгестанты, удается значительно снизить кратность их применения (на 40%) [12, 19].
Астма
Вопрос о возможном применении антигистаминных препаратов при БА возник вскоре после их внедрения в клиническую практику (1940–1950 гг.): их стали применять при любых аллергических процессах, включая БА. Однако вскоре появились работы, указывающие не только на отсутствие клинического эффекта антигистаминных препаратов при БА, но и на ухудшение состояния больных, затруднение отделения мокроты (1950–1955 гг.).
Исследования, проведенные в 1980–1990 г г. (Schulle и др.), показали, что клиническое значение антиастматического действия антигистаминных препаратов невелико, однако и информация о побочном действии не подтвердилась. Было высказано мнение, что антигистаминные препараты при БА назначаются в тех случаях, когда имеются симптомы других сопутствующих аллергических заболеваний.
Сегодня позиция Американской академии аллергии и иммунологии в отношении использования антигистаминных препаратов при лечении БА такова: не являясь препаратами первой линии, препараты тем не менее не противопоказаны больным с БА с сопутствующими аллергическими заболеваниями (например, с аллергическим ринитом). В последние годы стало известно, что многие антигистаминные препараты, в т. ч. оказывающие двойное (холинолитическое и антигистаминное) действие, при применении у больных БА дают положительный эффект в связи с их бронхолитическими свойствами [11, 12].
Кроме того, БА у детей до 5-летнего возраста сопровождается гиперсекрецией мокроты, связанной с физиологическими особенностями раннего возраста. В такой ситуации многие практикующие врачи рекомендуют использовать Супрастин для уменьшения выделения мокроты [12].
Профилактика острого подскладочного ларингита («ложный круп») у детей при острых респираторных инфекциях Супрастин как антигистаминный препарат назначается при ОРВИ, поскольку в механизме развития отека слизистой оболочки гортани, особенно при «ложном крупе», аллергический компонент играет важную роль. Кроме того, Супрастин обладает М-холинолитическим эффектом, за счет которого он также устраняет отек слизистой оболочки. Существенно для детской практики то, что Супрастин разрешен к использованию у детей начиная с 1-го мес. жизни [12].
АД и другие зудящие аллергодерматозы (экземы, хроническая рецидивирующая крапивница и др.)
Главным и неизменным симптомом аллергодерматозов, прежде всего АД, является зуд кожи. Дискомфорт, связанный с кожным зудом, приводит к выраженным нарушениям сна, повседневной деятельности, социальных взаимоотношений [20]. Применение антагонистов Н1-рецепторов в качестве базисных препаратов для лечения АД обосновано важнейшей ролью гистамина в механизме кожного зуда при АД, который приводит к повреждению кожи, образованию эрозий, экскориаций, корок, лихенификации, рубцов, гипер- и гипопигментации и, как следствие, к увеличению высвобождения медиаторов воспаления, которые в свою очередь усиливают его; формируется зудо-чесоточный цикл .
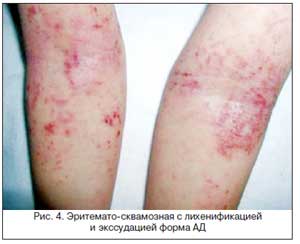
Зуд приводит к нарушению сна и развитию невротического состояния. В связи с этим кожный зуд в значительной степени влияет на качество жизни пациентов и определяет степень тяжести и течение АД [20, 21].
Наличие седативного эффекта делает антигистаминные препараты 1-го поколения незаменимыми в некоторых клинических ситуациях, например, при АД, сопровождающемся изнурительным кожным зудом, усиливающимся в ночное время и существенно нарушающим сон. Существование инъекционной формы этих препаратов позволяет включать их в дезинтоксикационные схемы у больных тяжелыми формами АД. Могут вводиться парентерально – в/м, в острых тяжелых случаях в/в (под контролем врача), что особенно важно в лечении детей, пациентов, страдающих тяжелыми и распространенными формами аллергодерматозов и имеющих сопутствующую патологию желудочно-кишечного тракта [20].
Ведущий американский дерматолог, профессор Гарвардского университета Т. Фицпатрик также рекомендует при выраженном зуде отдавать предпочтение антигистаминным препаратам с седативным действием [12, 22].
По мнению французского аллерголога А. Дидье, для лечения аллергии не только антигистаминное, но и антихолинергическое действие является необходимым. «Высвобождение ацетилхолина и субстанции Р из пресинаптических нервных окончаний может поддерживать реакцию аллергического воспаления на уровне холинергической нервной системы в поздней фазе анафилактической реакции. Антихолинергическое действие блокирует позднюю фазу анафилактической реакции (отсутствует у селективных антигистаминов) [12, 23].
ЛОР-заболевания
При остром среднем отите Супрастин уменьшает отечность слизистой оболочки барабанной полости и слуховой трубы. Благодаря холинолитическому эффекту препарат улучшает аэрацию барабанной полости, восстанавливая функцию слуховой трубы.
При синуситах Супрастин улучшает дренажную функцию естественных соустий, уменьшая отек слизистой оболочки полости носа и околоносовых пазух (за счет М-холинолитического механизма действия) и воспаление (за счет антигистаминного механизма действия) [12].
Острые аллергические реакции (крапивница, отек Квинке, анафилактический шок)
В последние годы отмечается увеличение числа аллергических заболеваний, в т. ч. острых аллергических реакций и состояний, нередко угрожающих жизни больного и требующих неотложной помощи [24, 25]. Наиболее тяжелым проявлением системных аллергических реакций является анафилактический шок [26, 27]. В случае, когда необходимо парентеральное введение антигистаминных лекарственных препаратов, наличие инъекционной формы Супрастина определяет его выбор в качестве препарата первого ряда. При анафилактическом шоке после введения адреналина Супрастин вводится в/в медленно (по 1–2 мл 2% раствора), обязательным условием является контроль уровня систолического артериального давления, которое не должно быть ниже 90 мм рт. ст. [12].
Супрастин предусматривает широкий диапазон используемых терапевтических доз, не накапливается в сыворотке крови, поэтому не вызывает передозировку при длительном применении. Для Супрастина характерны быстрое наступление эффекта и кратковременность (в т. ч. побочного) действия. При этом Супрастин может комбинироваться с неседативными Н1-блокаторами с целью увеличения продолжительности противоаллергического действия [20].
Заключение
Использование в клинической практике антигистаминных препаратов 1-го поколения не утратило своей актуальности. Многолетний положительный опыт широкого применения Супрастина у детей дает основание утверждать, что препарат имеет широкие показания для использования в различных областях практической медицины и остается надежным и испытанным средством для лечения аллергических и инфекционно-воспалительных заболеваний органов дыхательных путей у детей.
Литература
1. Харкевич Д.А. Фармакология: учебник для вузов. 11-е изд., испр. и доп. М.: ГЭОТАР-Ме-диа, 2013. 760 с.
2. Клиническая фармакология и фармакотерапия / под ред. В.Г. Кукеса, А.К. Стародубцева. М.: ГЭОТАР-Медиа, 2012. 832 с.
3. Клиническая фармакология: национальное руководство (Серия «Национальные руководства»). М.: ГЭОТАР-Медиа, 2014. 976 с.
4. De la Cuadra J., Teruel M., Teixido P. et al. Assessment of the wheal size and skin blood flow of the erythema induced by histamine and its modification with cetirizine and ebastine: a crossover, double-blind study // Dermatology. 1994. Vol. 188 (2). Р. 131–134.
5. Rihoux J.-P., Ghys L., Coulie P. Compared peripheral HI inhibiting effects of cetirizine 2 HCL and Loratadine // Annals of Allergy. 1990. Vol. 65 (2). Р. 139–142.
6. Сергеев П.В., Шимановский H.Д. Рецепторы физиологически активных веществ. М.: Медицина, 1987.
7. Гущин И.С. Антигистаминные препараты: Пособие для врачей. М.: Aventis Pharma, 2000. 55 с.
8. Порошина Ю.А. Специфическая диагностика, клиника и специфическая десенсибилизация поллинозов (сенной лихорадки): Дисс. … канд. мед. наук. М., 1965.
9. Nelson H.S., Knoetzer J., Bucher B. Effect of distance between sites and region of the body on results of skin prick tests // The Journal of Allergy and Clinical Immunology Online. 1996. Vol. 97. Р. 2.
10. Bender BG, Berning S, Dudden R, Milgrom H, Tran ZV. Sedation and performance impairment of diphenhydramine and second-generation antihistamines: a meta-analysis. National Jewish Medical and Research Center, Denver, CO 80206, USA // J Allergy Clin Immunol. 2003 Apr. Vol. 111 (4). Р. 770–776.
11. Паттерсон Р. Аллергические болезни: диагностика и лечение. М.: Гэотар-Медицина, 2000. С. 80–84.
12. Морозова С.В., Лусс Л.В. Хлоропирамин: современные аспекты применения // Вопросы современной педиатрии. 2007. Т. 6. № 1. С. 137–139.
13. Skoner D., Gentile D.A., Fireman P. et al. Urinary histamine metabolite during experemental influenza infection // Ann. Allergy, Asthma and Immunol. 2001. Vol. 87. № 4. P. 303–306.
14. Крамарев С.А. Симптоматическая терапия гриппа и орви у детей // Новости медицины и фармации. 2010. № 16 (336).
15. Sutter A.I., Lemiengre M., Campbel H., Mackinnon H.F. // Antihistamines for the common cold // Cohrane Detabase Syst Rev. 2003. Vol. 3. CD001267.
16. Chang A.B., Peake J., McElrea M.S. // Anti-Histamines for prolonged non-specific cough in chikdren // The Cochrane Library, 2008.
17. Arroll B. Non-antibiotic treatments for upper-respiratory tract infections // Respir. Med. 2005. Vol. 99. P. 1477–1484.
18. Muether P.S., Gwaltney J.M.Jr. Variant effect of first- and second-generation antihistamines as clues to their mechanism of action on the sneeze reflex in the common cold // Clin Infect Dis. 2001 Nov 1. Vol. 33 (9). Р. 1483–1488.
19. Стремоухов А.А., Мищенко Е.Б. Лечение ринита при острых респираторных вирусных инфекциях антигистаминными препаратами первого поколения // Лечащий врач. 2003. № 2. С.77.
20. Кожевников С.А., Максимов М.Л. Рациональный подход к терапии атопического дерматита у детей // Русский медицинский журнал. Педиатрия. № 3. С. 137–142.
21. Steinhoff M., Bienenstock J., Schmelz M. Neurophysiological, neuroimmunological and ne-uroendocrine basis of pruritus // J. Invest. Dermatol. 2006. Vol. 126. P. 1705–1718.
22. Fitzpatrick T.B. et al. Clinical Dermatology McGraw-Hill, 1999.
23. Didier А., Doussau-Thuron S., Murris-Espin М. Service de Pneumonologie et Allergologie, CHR Rangueil, Toulouse, France CTR. 2000. Vol. 61. № 11. Р. 770–780.
24. Аллергические болезни у детей: Руководство для врачей / под ред. М.Я. Студеникина, И.И. Балаболкина. М.: Медицина, 1998. 381 с.
25. Matasar M.J., Neugut A.I. Epidemiology of anaphylaxis in the United States // Curr. Allergy Asthma Rep. 2003. Vol. 3. № 1. P. 55–59.
26. Горячкина Л.А. Анафилактический шок: Пособие для врачей. М., 2000. 34 с.
27. Неотложные состояния у детей: Справочник / под ред. Ю.Е. Вельтищева, Б.А. Кобринско-го. М.: Медицина, 1994. 231 с.
