Диуретики в современной терапии хронической сердечной недостаточности
СтатьиОпубликовано в журнале:
Клиническая фармакология и терапия, 2006, 15 (5) С.В.Моисеев, В.В.Фомин
Кафедра терапии и профзаболеваний ММА им. И.М.Сеченова
Распространенность сердечной недостаточности в европейской популяции составляет от 0,4 до 2%. Частота ее быстро увеличивается с возрастом. В отличие от других распространенных сердечно-сосудистых заболеваний, смертность от сердечной недостаточности, скорректированная по возрасту, также повышается. Если не удается установить причину сердечной недостаточности, то прогноз неблагоприятный. Около половины больных с этим диагнозом умирают в течение 4 лет, а среди пациентов с тяжелой сердечной недостаточностью летальность в течение 1 года превышает 50% [1]. К числу основных достижений в изучении сердечной недостаточности можно отнести установление патогенетической роли нейрогуморальных систем, которое позволило коренным образом пересмотреть подходы к лечению этого состояния. В настоящее время большое внимание уделяется не только купированию симптомов, но и профилактике прогрессирования сердечной недостаточности и смерти. С этой целью чаще всего используют ингибиторы ангиотензинпревращающего фермента (АПФ) и β-адреноблокаторы. Среди последних доказанной эффективностью у больных сердечной недостаточностью обладают карведилол, метопролол и бисопролол. Хотя блокаторы нейрогуморальных систем улучшают прогноз больных сердечной недостаточностью и задерживают ее прогрессирование, они обычно не оказывают непосредственного влияния на клинические проявления этого состояния. Более то-го, неосторожное применение β-адреноблокаторов при декомпенсации сердечной недостаточности может при-вести к нарастанию симптомов за счет отрицательного инотропного действия, в то время как ингибиторы АПФ нередко вызывают артериальную гипотонию. В связи с этим назначение блокаторов нейрогуморальных систем не отменяет необходимость в использовании стандартных средств, прежде всего диуретиков. Важность адекватной диуретической терапии демонстрирует следующее наблюдение.
Больной В., 48 лет, инженер, обратился в клинику в феврале 2006 года с жалобами на одышку при ходьбе по ровному месту, приступы удушья, возникающие в положении лежа, сердцебиения, выраженные отеки ног, периодически тупые ноющие боли в области сердца, не снимающиеся нитроглицерином, тяжесть в правом подреберье. Одышка появилась около 2 лет назад. Первоначально она возникала только при подъеме по лестнице, однако постепенно нарастала. Иногда беспокоили боли в области сердца, не связанные с физической нагрузкой. При обследовании по месту жительства АД 125/80 мм рт. ст. Уровень общего холестерина сыворотки 152 мг/дл. На ЭКГ блокада левой ножки пучка Гиса. При эхокардиографии выявлена умеренная дилатация левого желудочка и снижение фракции выброса до 43%. Диагностированы ИБС, стенокардия II функционального класса, атеросклероз с поражением коронарных артерий. Проводилась терапия изосорбида динитратом в дозе 20 мг два раза в день и эналаприлом в дозе 5 мг/сут без особого эффекта. Ухудшение состояния с лета прошлого года: усилилась одышка, появились приступы сердечной астмы, утомляемость, отеки ног, увеличение живота, уменьшилось количество выделяемой мочи. Кардиолог в поликлинике расценил развитие сердечной недостаточности как следствие ИБС. От госпитализации больной отказался. К терапии были добавлены дигоксин в дозе 0,25 мг/сут, фуросемид по 40 мг через день, доза эналаприла увеличена до 10 мг/сут. В результате лечения самочувствие улучшилось: уменьшились одышка и отеки, улучшился сон, увеличился диурез.
Спустя 2-3 месяца вновь отмечено ухудшение состояния. Беспокоила одышка при небольшой физической нагрузке, определялись распространенные отеки, асцит. Больной ежедневно принимал фуросемид по 80 мг, однако добиться существенного увеличения диуреза не удавалось. На фоне активной диуретической терапии наблюдалось снижение уровня калия до 3,2 ммоль/л. Доза эналаприла была увеличена до 20 мг/сут, но затем ее пришлось снизить из-за артериальной гипотонии (90/55 мм рт. ст.). После присоединения спиронолактона в дозе 100 мг/сут отеки несколько уменьшились, однако выраженная одышка, приступы сердечной астмы и склонность к гипокалиемии сохранялись.
При поступлении в клинику состояние средней тяжести. Ортопноэ. Цианоз лица. Выраженные отеки ног. В легких выслушиваются незвонкие мелкопузырчатые хрипы в нижних отделах легких. Частота сердечных сокращений 92 в минуту. АД 110/70 мм рт. ст. Тоны сердца глухие, систолический шум на верхушке сердца. Живот увеличен в объеме за счет свободной жидкости. Размер печени по Курлову 10/4-10-8 см. Селезенка не увеличена. На ЭКГ блокада левой ножки пучка Гиса. При рентгенографии выявлено увеличение сердца в размерах, усиление легочного рисунка за счет застоя жидкости. При эхокардиографии обнаружены дилатация всех камер сердца (диастолический размер левого желудочка 7,3 см) и снижение фракции выброса левого желудочка до 23% (рис. 1). Уровень калия крови — 3,3 ммоль/л, общего холестерина сыворотки — 128 мг/дл, холестерина липопротеидов низкой плотности 82 мг/дл.
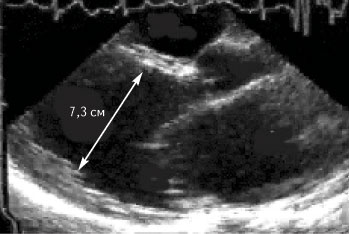
Рис. 1. Выраженная дилатация левых камер сердца на эхокардиограмме
Таким образом, у больного была выявлена картина дилатационного поражения сердца, которое характеризовалось значительным ухудшением насосной функции левого желудочка и тяжелой сердечной недостаточностью, рефрактерной к проводимой терапии. При отсутствии артериальной гипертонии и порока сердца в таких случаях в первую очередь следует исключать ИБС и алкогольную кардиомиопатию. Диагноз атеросклероза коронарных артерий представлялся маловероятным, учитывая отсутствие стенокардии и инфаркта миокарда в анамнезе, а также основных факторов риска, хотя исключить этот диагноз можно только с помощью коронарной ангиографии. По словам больного и его родственников, алкоголь практически не употребляет. Возможными причинами дилатационного поражения сердца являются также миокардит, эндокринные (гипотиреоз, акромегалия), системные (саркоидоз, наследственный гемохроматоз, системная склеродермия), нейромышечные заболевания, лучевая терапия, прием антрациклинов. Данных в пользу указанных заболеваний получено не было. Следует отметить, что исключить миокардит на основании клинической картины сложно, однако выполнение биопсии миокарда не представлялось возможным. Диагностирована дилатационная кардиомиопатия, хроническая сердечная недостаточность III функционального класса.
В клинике проводилось внутривенное введение дигоксина и фуросемида, увеличены дозы эналаприла до 20 мг/сут и спиронолактона до 150 мг/сут. В последующем фуросемид был заменен на торасемид (Диувер) в дозе 20 мг/сут. В результате лечения значительно уменьшились одышка и размеры печени, прекратились приступы сердечной астмы, практически полностью прошли отеки. Уровень калия повысился до 4 ммоль/л. После выписки продолжал прием дигоксина в дозе 0,25 мг/сут, торасемида в дозе 20 мг 2-3 раза в неделю, эналаприла в дозе 20 мг/сут. Спиронолактон был постепенно отменен. При этом уровень калия оставался нормальным. При применении торасемида отсутствовала проблема срочного диуреза, развивавшегося в первые 2 ч после приема фуросемида. Начата терапия карведилолом в дозе 3,125 мг два раза в сутки, которую постепенно увеличили до 25 мг два раза в сутки. При амбулаторном обследовании через 2 месяца состояние остается стабильным. Беспокоит умеренно выраженная одышка, однако отеки отсутствуют. При эхокардиографии выявлено уменьшение диастолического размера левого желудочка до 6,5 см и увеличение фракции выброса до 32%.
Дилатационная кардиомиопатия - это тяжелое заболевание сердечной мышцы, которое обычно характеризуется прогрессирующим течением. Этиология его остается неизвестной, поэтому лечение предполагает применение патогенетических средств, позволяющих уменьшить проявления сердечной недостаточности и задержать ее прогрессирование. В терминальной стадии показана трансплантация сердца. Всем больным следует назначать ингибиторы АПФ и β-адреноблокаторы, однако при нарастании застойной сердечной недостаточности ключевое значение имеет адекватная диуретическая терапия. В руководстве Европейского общества кардиологов по диагностике и лечению сердечной недостаточности содержатся следующие рекомендации по применению диуретиков [1]:
При наличии задержки жидкости, сопровождающейся застоем крови в легких или периферическими отеками, диуретики являются необходимым компонентом симптоматического лечения сердечной недостаточности. Их применение приводит к быстрому уменьшению одышки и увеличению толерантности к физической нагрузке (класс рекомендации I, уровень доказанности А),
В контролируемых рандомизированных исследованиях влияние диуретиков на симптомы и выживаемость больных не изучалось. Диуретики следует всегда назначать в комбинации с ингибиторами АПФ и β-адреноблокаторами (класс рекомендации I, уровень доказанности С).
Таким образом, эксперты рекомендуют назначать диуретики всем больным сердечной недостаточностью II-IV функционального класса. Влияние мочегонных средств на выживаемость таких пациентов не изучалось в длительных контролируемых исследованиях, однако их проведение нецелесообразно и неэтично, учитывая явный симптоматический эффект препаратов этой группы. Кроме того, протоколы всех исследований ингибиторов АПФ и β-адреноблокаторов у больных застойной сердечной недостаточностью предполагали обязательное применение стандартных средств, прежде всего диуретиков. В связи с этим монотерапия ингибитором АПФ или β-адреноблокатором обоснована только у больных с бессимптомной дисфункцией левого желудочка, например, после инфаркта миокарда.
При легкой сердечной недостаточности могут быть назначены тиазидные диуретики, однако по мере прогрессирования нарушений кровообращения обычно требуется применение петлевого диуретика. В эквивалентных дозах все петлевые диуретики вызывают сопоставимое увеличение диуреза. Снижение их эффективности может быть связано с ухудшением функции почек или нарушением всасывания фуросемида в желудочно-кишечном тракте. Возможные подходы к преодолению резистентности к петлевым диуретикам включают в себя увеличение их дозы, внутривенное введение (в том числе путем непрерывной инфузии), присоединение тиазида или спиронолактона (особенно при наличии гипокалиемии несмотря на прием ингибитора АПФ). В рекомендациях Европейского общества кардиологов (2005 г.) указано, что при снижении эффективности фуросемида его можно заменить на торасемид, так как биодоступность последнего не снижается у больных сердечной недостаточностью. Приведенное наблюдение подтверждает, что применение торасемида позволяет улучшить результаты лечения тяжелой сердечной недостаточности.
Главным преимуществом торасемида (Диувера) является высокая биодоступность, которая в разных исследованиях составляла 79-91% и превосходила таковую фуросемида (53%) [2]. Высокая и предсказуемая биодоступность определяет "надежность" диуретического действия торасемида. Торасемид обладает достаточно длительным периодом полувыведения (3-5 ч), в то время как длительность периода полувыведения фуросемида, буметанида и пиретанида составляет около 1 ч [2]. Благодаря этому торасемид действует длительнее фуросемида. Торасемид биотрансформируется в печени с образованием нескольких метаболитов. Только 25% дозы выводится с мочой в неизмененном виде (против 60-65% при приеме фуросемида и буметанида). В связи с этим фармакокинетика торасемида существенно не зависит от функции почек, в то время как период полувыведения фуросемида увеличивается у больных почечной недостаточностью. Этот факт имеет важное значение, так как при наличии выраженного застоя крови по большому кругу кровообращения функция почек обычно ухудшается. Действие торасемида, как и других петлевых диуретиков, начинается быстро. При внутривенном введении оно достигает пика в течение 15 мин. Доза торасемида 10-20 мг эквивалента 40 мг фуросемида. При увеличении дозы (до 200 мг) наблюдалось линейное повышение диуретической активности.
К настоящему времени опубликованы результаты ряда контролируемых клинических исследований торасемида, в которых его сравнивали с фуросемидом. Например, в самом крупном исследовании TORIC (Torasemide In Congestive Heart Failure) изучали эффективность и безопасность торасемида 10 мг/сут и фуросемида 40 мг/сут или других диуретиков у 1377 больных хронической сердечной недостаточностью II-III функционального класса [3]. Торасемид по эффективности имел достоверные преимущества перед фуросемидом/другими диуретиками. Так, функциональный класс по NYHA уменьшился у 45,8 и 37,2% больных двух групп соответственно (р=0,00017; рис. 2). Более того, лечение торасемидом привело к 2-кратному снижению летальности больных по сравнению с контролем (с 4,5 до 2,2%; р<0,05).
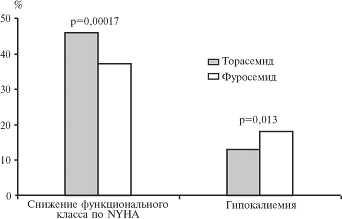
Рис. 2. Эффективность и безопасность торасемида и фуросемида в исследовании TORIC (% больных)
Сходные результаты были получены и в других сравнительных исследованиях. Например, в 12-месячном исследовании у 234 больных частота госпитализаций по поводу сердечной недостаточности при лечении торасемидом была в два раза ниже, чем в группе фуросемида (17 и 39% соответственно; р<0,01) [4]. Применение торасемида сопровождалось также снижением частоты госпитализаций по поводу сердечно-сосудистых причин (44 и 59%; р=0,03) и длительности пребывания в стационаре в связи с сердечной недостаточностью (106 и 296 дней; р=0,02). В проспективном рандомизированном исследовании у 237 больных сердечной недостаточностью 9-месячная терапия торасемидом обеспечивала более значительное снижение функционального класса и улучшение качества жизни больных, хотя частота госпитализаций по поводу сердечной недостаточности достоверно не отличалась между группами больных торасемида и фуросемида [5].
Как и все петлевые диуретики, торасемид действует на восходящую часть петли Генле, где он ингибирует реабсорбцию натрия и хлоридов. В отличие от фуросемида, торасемид блокирует также эффекты альдостерона и, соответственно, в меньшей степени усиливает экскрецию калия [1]. Это препятствует развитию гипокалиемии, которая является одним из главных побочных эффектов петлевых и тиазидных диуретиков, что подтверждает и наше наблюдение. В острых пробах увеличение доз торасемида сопровождалось линейным ростом диуреза и экскреции натрия и хлоридов, в то время как сходные изменения выведения калия выявлены не были [1]. В клинических исследованиях торасемид оказывал минимальное влияние на сывороточный уровень калия, который оставался стабильным даже при длительном применении препарата в дозах 5-20 мг. В исследовании TORIC частота гипокалиемии при лечении торасемидом была значительно ниже, чем при использовании других диуретиков (р=0,013).
Блокада рецепторов альдостерона под действием торасемида не только снижает риск развития гипокалиемии, но теоретически может препятствовать прогрессирующему ремоделированию левого желудочка. M.Yamato и соавт. [6] в рандомизированном открытом 6-месячном исследовании сопоставили эффективность торасемида и фуросемида у 50 больных хронической сердечной недостаточностью II-Ш функционального класса, которые не ответили на лечение фуросемидом в низкой дозе и ингибиторами АПФ. Пациентов основной группы переводили на торасемид в дозе 4-8 мг/сут, в то время как больные группы сравнения продолжали прием фуросемида в прежней дозе (20-40 мг/сут). Терапия торасемидом в течение 6 мес привела к снижению конечного диастолического размера (р<0,005) и индекса массы миокарда левого желудочка (р<0,005), улучшению параметров его наполнения в диастолу, а также снижению концентрации натрийуретического пептида (р<0,001) и увеличению активности ренина (р<0,005) и альдостерона (р<0,001) плазмы. В группе фуросемида сходные изменения отсутствовали. По мнению авторов, они могли объясняться блокадой рецепторов альдостерона под действием торасемида.
Целесообразность присоединения карведилола - неселективного β-адреноблокатора, оказывающего также блокирующее действие на a1-адренорецепторы - к терапии мочегонными средствами, сердечными гликозидами и ингибиторами АПФ была продемонстрирована в исследовании COPERNICUS, в которое были включены 2289 пациентов с фракцией выброса левого желудочка менее 25% [7]. Длительность терапии карведилолом (целевая доза 25 мг два раза в сутки) или плацебо составляла в среднем 10,4 мес. В группе карведилола риск смерти от любых причин снизился на 35% (р=0,00013), а смерти или госпитализации - на 24% (р<0,001). Результаты лечения были сопоставимыми в различных подгруппах больных, в том числе с недавно развившейся декомпенсацией сердечной недостаточности. Благоприятный эффект карведилола проявлялся уже в первые несколько недель после начала терапии.
Лечение тяжелой сердечной недостаточности представляет собой трудную задачу. По мере прогрессирования основного заболевания первоначальный ответ на лечение нередко уменьшается или утрачивается. Важное значение для профилактики эпизодов декомпенсации хронической сердечной недостаточности имеет применение ингибиторов АПФ и β-адреноблокаторов, причем последние могут вызвать регресс ремоделирования левого желудочка. Лечение β-адреноблокаторами следует начинать с низких доз (например, карведилол назначают по 3,125 мг два раза в сутки), которые постепенно увеличивают под контролем частоты сердечных сокращений и АД. Хотя сведений о возможном влиянии диуретиков на естественное течение застойной сердечной недостаточности нет, тем не менее, их симптоматический эффект и способность улучшить толерантность к физической нагрузке и качество жизни не вызывают сомнения. Препаратами выбора остаются петлевые диуретики, обладающие мощной мочегонной активностью. Калийсберегающие диуретики используют лишь в качестве дополнения к петлевым диуретикам, если терапия ингибиторами АПФ не позволяет избежать гипокалиемии или справиться со вторичным гиперальдостеронизмом. Хотя все петлевые диуретики вызывают сопоставимое увеличение диуреза в эквивалентных дозах, тем не менее, их эффективность может ухудшиться при нарушении всасывания в желудочно-кишечном тракте (в результате отека слизистой оболочки) или функции почек. В связи с этим при выборе препарата следует учитывать особенности его фармакокинетики и фармакодинамики. По сравнению с фуросемидом торасемид обладает высокой и предсказуемой биодоступностью, более длительным периодом полувыведения и оказывает стабильное диуретическое действие. Эти свойства определяют его повышенную эффективность у больных сердечной недостаточностью, которая продемонстрирована в ряде контролируемых клинических исследований. Немаловажным преимуществом торасемида является пониженный риск гипокалиемии, которая нередко ограничивает диуретическую терапию. Нельзя исключить, что этот препарат обладает свойствами ингибитора эндогенных гормональных систем за счет блокады альдостероновых рецепторов. Наше наблюдение подтверждает перечисленные преимущества торасемида, который в России известен под названием Диувер. Его широкое применение позволит избежать многих проблем, возникающих при лечении сердечной недостаточности фуросемидом, таких как рефрактерность, срочный диурез, гипокалиемия.
