Рациональная местная антибактериальная терапия при синуситах у детей
СтатьиОпубликовано в журнале:
Российская оториноларингология »» №2(15) 2005
Е.П. Карпова
Российская медицинская академия последипломного образования (Зав. каф. детской оториноларингологии)
Из практики
Синусит у детей является доминирующей патологией как стационара, так и амбулаторной практики. За последние годы частота распространения заболеваний носа и околоносовых пазух у детей составляет 28-30% среди всех заболеваний верхнего отдела дыхательных путей [1]. Причем 50% детей, став взрослыми, продолжают болеть этими болезнями. Ежегодно число больных с воспалением околоносовых пазух увеличивается в среднем на 1,5—2%. Значительно выросло число осложнений. Так, по данным М.Р. Богомильского, Т.И. Гаращенко (2001) синуситы у детей до 3 лет в 94,7% случаев протекают с осложнениями, 10—22% из которых составляют гнойно-септические орбитальные процессы с возможным исходом в слепоту, в 2,1% случаев при синусите у детей до 3 лет развиваются внутричерепные осложнения. Риногенные внутричерепные осложнения встречаются в 15 раз реже отогенных. При отсутствии своевременной диагностики возможен летальный исход. По данным В.Ф. Учайкина, О.В. Шамшевой (1998) у 43,2% детей синуситы сопровождаются острой пневмонией, а у 20,3% детей диагностируется хроническая пневмония.
Рост воспалительных поражений околоносовых пазух и снижение эффективности лечения в первую очередь связаны с повышением аллергического фона населения, снижением специфической и неспецифической резистентности организма, повышением частоты эпидемий гриппа, вирулентностью патогенной микрофлоры, появлением резистентных штаммов в результате несвоевременного прекращения лечения, массового неконтролируемого применения антибиотиков [3, 5, 7].
По данным статистики болезней США (1999) хронический синусит в этой стране стал самым распространенным заболеванием, обогнав по частоте выявляемости болезни сердечно-сосудистой системы и опорно-двигательного аппарата. Американское национальное бюро исследований (US National Health Interview Survey) выявило, что синусит является наиболее частым хроническим заболеванием, которым страдают 14% американцев, отмечено 18 млн. посещений в год. Общая стоимость лечения рино-синусита, включая диагностические исследования и хирургическую помощь, в среднем, 5,8 млрд долларов в год, причем 1,8 млрд приходится на детей до 12 лет [8].
Важно подчеркнуть, не только медико-биологическую, но и социально-экономическую значимость данной проблемы. Разработаны и изучаются анкеты качества жизни больных детей, страдающих синуситом. Исследования по влиянию симптомов риносинусита на качество жизни пациента, выявили, что оно снижается значительнее, чем при хронической обструктивной болезни легких и даже при ишемической болезни сердца [7, 8].
Лечение больных с воспалительными заболеваниями слизистой оболочки полости носа, в особенности хроническими, стало достаточно сложным. Ученые стран Запада придерживаются мнения о системном применении антибиотикотерапии как средства первого ряда выбора при остром синусите [7, 9] В нашей стране в последние годы дискутируется рациональность назначения при остром и обострении хронического риносинусита антибактериальной терапии системно [2, 4]. Аргументами против назначения эмпирической системной антибактериальной терапии являются широкая распространенность устойчивых штаммов, невозможность их быстрой идентификации, все возрастающий риск развития побочных реакций, в том числе аллергических, трудность проведения дифференциального диагноза между бактериальной и вирусной природой заболевания, увеличивающееся количество грибковых синуситов и, наконец, высокая стоимость препаратов [4]. Исследования, выполненные И.Е. Ельковым и А. А. Хабаровым (1991), показали, что при воспалении поступление лекарственного вещества из кровяного русла в слизистую оболочку носа и околоносовых пазух резко снижается. Причиной является высокое внутритканевое давление, при котором происходит сдавление капилляров, снижение кровотока и фильтрации. Поэтому оптимальное лечебное воздействие препарата достигается при его введении непосредственно в очаг воспаления.Наиболее часто из местных методов воздействия используются:
- промывание полости носа,
- пункция и орошение синуса,
- носовые капли и аэрозоли,
- метод перемещения по Proetz,
- метод YAMIK[3].
При этом применяемый препарат должен воздействовать на основные бактериальные штаммы, которые в последние годы претерпели значительные изменения. У большинства больных преобладает полифлора. Необходимо внедрение в клиническую практику лекарственных препаратов с одной стороны максимально широкого антимикробного спектра действия, с другой — которые бы могли быть применены местно.
К сожалению, отсутствует официальное разрешение для применения антибиотиков в растворе для воздействия на слизистую оболочку полости носа и параназальных синусов. Однако, на практике и в литературе имеется огромное количество работ, посвященных использованию антибиотиков местно с положительным результатом.
Одними из антибиотиков, обладающих широким антимикробным спектром являются аминогли-козиды. В оториноларингологии аминогликозидные антибиотики применяются редко из-за их потенциальной ототоксичности. Однако, в настоящее время появилась уникальная возможность использовать весь потенциал аминогликозидных антибиотиков и в то же время не опасаться их ототоксического действия, так как ряд препаратов вводится не системно, а исключительно местно. Низкая системная адсорбция препарата полностью исключает ототоксическое действие. К таким препаратам относится препарат «Полидекса с фенилэфрином» («Лаборатория Бушара-Рекордати», Франция).
Препарат «Полидекса с фенилэфрином» включает антибиотики разных классов неомицин и поли-миксин, кортикостероидный препарат дексаметазон и сосудосуживающий препарат фенилэфрин. Терапевтическое действие назального спрея «Полидекса с фенилэфрином» обусловлено противомикробным действием антибиотиков двух различных групп, перекрывающих по своему спектру действия все основные возбудители заболеваний полости носа, носоглотки и околоносовых пазух, противовоспалительным эффектом дексаметазона на слизистую оболочку полости носа, а также сосудосуживающим действием фенилэфрина, уменьшающим отек слизистой оболочки как полости носа, так и носоглотки.
Данный препарат рекомендуют распылять в полости носа взрослым и детям. Однако, состав препарата и его действие заставляют задуматься о возможности его применения введением в околоносовые пазухи. Дозы неомицина сульфата (6500 ед) и доза полимиксина В сульфата (10000 ед), содержащиеся в 1 мл раствора препарата «Полидекса с фенилэфрином», намного ниже дозы, разрешенной для введения внутрь (для неомицина— 500000 ЕД, полимиксина В - 24000 ЕД/кг) (В.Н. Коваленко, А.П. Викторова (1999). При этом надо учесть, что кровоснабжение слизистой оболочки верхнечелюстных пазух и всасывательная способность значительно менее интенсивны, чем слизистой оболочки кишечника. Доза дексаметазона в 1 мл - 0,25мг (терапевтическая суточная доза для детей 3 мг/кг веса). Доза фенилэфрина в 1 мл - 2,5 мг (разре-шенная суточная доза для внутримышечной инъек-ции — 50 мг). Таким образом, возможно применение препарата «Полидекса с фенилэфрином» путем вве-дения в верхнечелюстную пазуху без какого-либо токсического действия на организм.
Целью настоящего исследования явилась оценка клинической эффективности препарата «Полидекса с фенилэфрином» при лечении обострения хроничес-кого гнойного верхнечелюстного синусита у детей.
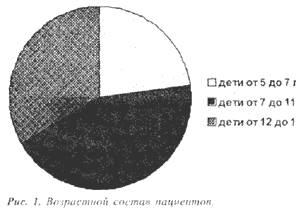
Для достижения поставленной цели было про-ведено комплексное обследование и лечение 57 детей с обострением хронического гнойного верхнечелюс-тного синусита в возрасте от 5 до 15 лет. При анализе полученных данных наиболее часто данная патология выявлена в группе детей от 7 до 11 лет (Рис. 1)
Диагноз ставился на основании данных анам-неза (дети ранее лечились в стационарах 2 и более раз по поводу верхнечелюстного синусита), жалоб (местных: затруднение носового дыхания, гнойное отделяемое, нарушение обоняния, головные и лице-вые боли; общих: длительный, упорный кашель усиливающийся при пробуждении, гнусавость, бы-страя утомляемость, длительный субфебрилитет), эндоскопических данных (наличие в среднем носо-вом ходе гнойной полоски) рентгенологических данных (затемнение тотальное - у 48 чел. и частич-ное - у 9 чел.).
Детям, имеющим выраженные изменения ар-хитектоники полости носа, приводящие к развитию риносинусита (деформации перегородки носа: на-личие гребней, шипов, аномалии строения и поло-жения средней носовой раковины, крючковидного отростка, решетчатой буллы и др.) подбирался ин-дивидуальный лечебный алгоритм и проводилась хирургическая коррекция.
С соблюдением принципа рандомизации сформированы три группы:
1 (исследуемая) группа (24чел) - дети, в комплекслечения которых включали введение в пазухи препарата «Полидекса с фенилэфрином» (предварительно 0,25 мл (5 капель) разводили в 2 мл физиологического раствора) и местно распыляли данный препарат в полости носа 2 раза в день. Системно антибактериальную терапию не назначали.
2 (исследуемая) группа (16 чел) - дети, в комплексном лечении которых дополнительно к стандартной терапии проводили пункции верхнечелюстных пазух с последующим введением препарата «Полидекса с фенилэфрином».
3 (контрольная) группа (17 чел) - дети, получавшие стандартное лечение: системная эмпирическая антибактериальная терапия, сосудосуживающие препараты, муколитики, дренирование верхнечелюстных пазух пункцией с последующим промыванием физиологическим раствором.
Оценку клинической эффективности проводили на основании клинических данных (динамики таких показателей, как головная боль, затруднение носового дыхания, количество отделяемого из носа, отек слизистой оболочки, ее гиперемия и инфильтрация), динамики функциональных параметров слизистой оболочки полости носа (определение транспортной функции мерцательного эпителия (ТФМЭ) пищевым сахарином, дыхательной функции с помощью ринопневмотахиметрии), позволяющих оценить сравнительную эффективность лечения в исследуемой и контрольной группах.
Оценку проводили по 10 балльной визуальной шкале на 7,14 день лечения и катанамнестически через 6 месяцев, через 1 год и через 1,5 года. За 0 принимали отсутствие данного симптома, за 10 баллов - его максимальное проявление.
Оценивали динамику показателей в анализе периферической крови (при поступлении отмечался лейкоцитоз со сдвигом лейкоцитарной формулы влево).
Статистическую обработку проводили с использованием пакета программ для ПК «Microsoft Excel 7.0» «Biostat».
Все больные дети и родители отмечали хорошую переносимость препарата - каких-либо неприятных ощущений и раздражения слизистой оболочки полости носа и глотки не испытывали. Положительные результаты получены во всех группах.
Анализ динамики субъективных признаков заболевания в процессе лечения показал, что уже в первые 7 дней наблюдали значительный регресс заболевания, при этом быстрее других регрессировала головная боль, дольше всего сохранялось нарушение обоняния. Наиболее выраженной была динамика этих показателей у детей 1 группы — у 20 человек (83,3%) и 2 группы - у 13 (81,6%), в 3 группе - у 11 (64,7%). Ринорея исчезла в 1 группе — у 10 (41,7%), во 2 группе - у 7(43,7%), в 3 группе - у 5 (29,4%). При риноскопии на 7 день отмечалась положительная динамика во всех трех группах: уменьшилась отечность слизистой оболочки полости носа, уменьшилось количество отделяемого. При повторном обследовании на 14 день и 21 день регресс патологических признаков в группах оказался более значительным.
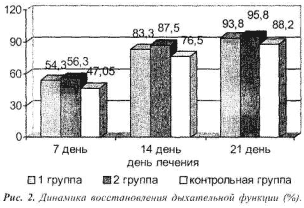
По результатам нашего исследования показатель дыхательной функции статистически достоверно повышался (р=0,01) после 7 дней лечения. Число детей со значительным улучшением дыхательной функции в 1 группе - у 13 (54,3%), во 2 - у 9 (56,3%), в 3 -у 8 (47,05%). К 14 дню: в 1 группе - у 20 (83,3%), во 2 - у 14 (87,5%), в 3 - у 13 (76,5%). К 21 дню: в 1 группе - у 23 (93,8%), во 2 группе - у 15 (95,8%), в 3-у 15 (88,2%) (Рис. 2).
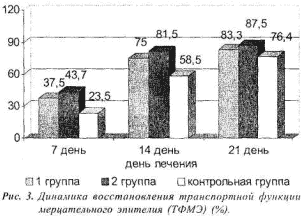
В исследуемых группах наблюдали более быстрое по сравнению с контрольной группой восстановление транспортной функции мерцательного эпителия. Показатель ТФМЭ к 7 дню стал нормальным у 9 (37,5%) в 1 группе, во 2 группе - у 7 (43,7%), в 3 группе - только у 4 человек (23,5%). К 14 дню - в 1 группе-у 18(75%), во 2-у 13(81,5%), в З-у 10 (58,5%). К 21 дню у детей 1 группы - у 20 (83,3%), во 2 - у 14 (87,5%), в 3 только у 13 (76,4%) (Рис. 3).
Уже на 7 сутки во всех группах детей нормализовались показатели в анализах периферической крови.
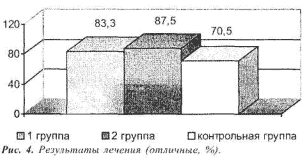
У большинства больных исследуемых и контрольной групп получены отличные и хорошие результаты. Отличные результаты достигнуты в 1 группе- у 20 (83,3%), во 2 - у 14 (87,5%) и в 3 - у 12 (70,5%) человек (Рис. 4).
При катанамнестическом наблюдении в течение 1,5 лет у детей исследуемых групп не отмечено ни одного рецидива. У детей контрольной группы рецидив отмечен у 3 (17,6%) человек.
Таким образом, эффективным является лечение во всех изучаемых группах больных. Клиническая эффективность проводимой терапии в 1 и 2 исследуемых группах примерно одинаковая и выше, чем в контрольной группе. Это позволяет предположить, что можно не назначать системную эмпирическую антибактериальную терапию детям с обострением хронического гнойного верхнечелюстного синусита, а проводить местную терапию, включающую пункции верхнечелюстных пазух с введением препарата «Полидекса с фенилэфрином».
Так же можно сделать вывод, что применение у детей препарата «Полидекса с фенилэфрином» в виде назального спрея и внутрипазушно позволяет добиться выраженного, стойкого клинического эффекта, подтвержденного катанамнестически, что свидетельствует о его высокой терапевтической эффективности и позволяет рекомендовать его для широкого применения в комплексном лечении обострения гнойного хронического синусита.
ЛИТЕРАТУРА
1. Богомильский М.Р. Детская оториноларингология / М.Р. Богомильский, В.Р. Чистякова. М: ГЭОТАР-МЕД, 2001-430 с.
2. Козлов B.C. Местная антимикробная и противовоспалительная терапия риносинуитов/ B.C. КозловII Мат. международного конгресса «Инфекция и аллергия носа».-Ярос-лавль, 2001.-С. 37-39.
3. Козлов B.C. Синуситы: современный взгляд на проблему/B.C. Козлов, В.В. Шиленкова, А.А. Шиленков//Consiliummedicum.-2003.-T5, №4.-С. 212-219.
4. Лопатин А.С. Острый риносинусит: нужна ли системнаяантибактериальная терапия / А.С. Лопатин // Мат. международного конгресса «Инфекция и аллергия носа». -Ярославль, 2001.-С. 37-39.
5. Пальчун В.Т. Синусит / В.Т. Пальчун. Л.А. Лучихин.-М.:Здоровье, 2001.-Т 1.-75 с.
6. Пискунов Г.З. Клиническая ринология / Г.З. Пискунов,С.З. Пискунов.-М.: Миклош, 2002.-390 с.
7. Assesing the quality of the life for the patients with chronicrhinosinusitis using the « rhinosinusitis disability index / D.S. Birch,H.A. Saleh, T. Wodehouse et all. // Rhinology.-2001 .-Vol.39,N4.--P. 191-196.
8. Benninger M.S. The development of the rhinosinusitis disability index / M.S. Benninger, B.A. Senior // Arch OtolaryngolHead Neck Surg.-1997.-Vol.123.-P. 1175-1179.
9. Kennedy D.W. Acute vs. chronic sinusitis: etiology, management, and outcomes /D.W. Kennedy, E.R. Thaler //Infec. Bis.Cain. Pract.-1997.-Vol.6.-P. 49-58.
