Эффективность комбинированного лечения острого среднего отита
СтатьиОпубликовано в журнале:
Российская оториноларингология № 2 (63) 2013
Д.м.н., проф. С.Д. Полякова, к.м.н. Е.А. Некрасова
Институт последипломного медицинского образования Воронежской государственной медицинской академии им. Н.Н. Бурденко
Efficiency of combination therapy for acute otitis media
S.D. Polyakova, E.A. Nekrasova
Проведена оценка клинической эффективности лечения 60 больных с затяжным течением острого среднего отита (ОСО) в возрасте от 18 до 60 лет, у которых имелись остаточные воспалительные явления барабанной перепонки и наличие экссудата в барабанной полости. Пациенты были объединены в 2 группы по 30 человек, которым проводилось одинаковое базовое консервативное лечение, больным 1-й группы дополнительно назначали эреспал (фенспирид) по 80 мг 3 раза в день в течение 2 нед. Обследование больных включало клинические, эндоскопические, аудиометрические методы исследования, а также изучение транспортной функции мерцательного эпителия (ТФМЭ) слизистой оболочки носа. Полученные результаты свидетельствуют о преимушестве дополнительного назначения эреспала при лечении катаральной стадии острого среднего отита.
Ключевые слова: острый срелний отит, слуховая труба, экссулат барабанной полости, транспортная функция мерцательного эпителия, отомикроскопия.
The clinical efficiency of treatment was evaluated in 60 patients aged 18 to 60 years with protracted acute otitis media (AOM) who had residual tympanic membrane inflammation and exudates in the tympanic cavity. The patients were divided into 2 groups of 30 each, who received equal basic medical treatment; Group 1 patients were additionally given eurespal (fenspiride) 80 mg thrice daily for 2 weeks. The patients were examined by clinical, endoscopic, and audiometric studies; the transport function of the nasal ciliated epithelium was also explored. The findings suggest the benefits of the additional use of eurespal in the treatment of the catarrhal stage of AOM.
Key words: acute otitis media, eustachian tube, tympanic cavity exudates, transport function of the ciliated epithelium, otomi-croscopy.
В эпоху развитой антибиотикотерапии количество осложненных форм острого среднего отита (ОСО) не уменьшается, свидетельством чего является увеличение числа лиц, нуждающихся в госпитализации. Так, количество больных с затяжным течением ОСО трудоспособного возраста, находившихся на стационарном лечении в сурдологическом отделении Воронежской областной клинической больницы, в 2005 г. составило 230, в 2006 — 236, в 2007 - 260, в 2008 - 271, в 2009 - 298 человек. В стационар, как правило, направлялись больные, которым на поликлиническом этапе не удалось полностью купировать воспалительные явления в ухе и восстановить слух. Проведенный анализ анамнеза показал, что всем больным, независимо от стадии заболевания на догоспитальном этапе врачом-оториноларингологом назначались ушные капли, системные антибиотики, при наличии острого ринита — деконгестанты. Из системных антибактериальных препаратов чаще назначались цефалоспорины I и III поколений — 43,0% пациентов; 38,0% больных получали комбинацию амоксициллина с ингибиторами беталактамаз; 17% — фторхинолоны II поколения (ципрофлоксацин). Необоснованность назначения антибиотиков фторхинолонового ряда II поколения свидетельствует о недостаточной осведомленности врачей о микрофлоре, имеющей место при ОСО, а также ее резистентности к антибактериальным препаратам.
В настоящее время в этиологии ОСО доминирующей бактериальной флорой являются Streptococcus pneumoniae и Haemophilus influenzae, встречающиеся, по данным разных авторов [1—3], у 46—60% больных и резистентные к фторхинолонам II поколения. Учитывая, что после проведенного лечения купировалось только острое воспаление, а полного выздоровления не отмечалось и заболевание принимало затяжное течение, следует считать такую тактику ведения больных неэффективной. Более того, у 218 (16,8%) из всех обратившихся за эти годы больных после применения ушных капель имелись явления наружного отита.
К сожалению, практикующие врачи не всегда учитывают тот факт, что раннее назначение антибиотиков при ОСО тормозит развитие местной иммунной защиты, при этом снижается продукция антител в условиях недостаточного антигенного раздражения из-за отсутствия инфекционного агента [4—6], воспалительный процесс в слизистой оболочке среднего уха продолжается в «стерильных» условиях или же в условиях вторичной инфекции [7—9].
В патогенезе ОСО важную роль играют пути проникновения инфекции. Наиболее частый — транстубарный. Слизистая оболочка носа, носоглотки, слуховой трубы и мезотимпанума барабанной полости имеет единую структурно-функциональную систему и покрыта псевдомногослойным эпителием, основу которого составляют мерцательные клетки с многочисленными ресничками и бокаловидные клетки, выделяющие мукоидный секрет. Мукоцилиарная система — система защиты среднего уха от инородных микротел, обломков собственных клеток и т.д. Воспалительный процесс, развившийся в верхних дыхательных путях, распространяется на слизистую оболочку слуховой трубы, в результате чего движение цилий мерцательного эпителия снижается и инфекция проникает в барабанную полость. Слизистая оболочка барабанной полости имеет хорошо развитую сосудистую сеть. При воздействии медиаторов воспаления экссудата, появившегося в результате отрицательного давления в барабанной полости (гистамина, цитокинов, простагландинов, лейкотриенов и др.), сосуды слизистой оболочки расширяются, повышается их проницаемость, жидкая часть плазмы крови выходит за пределы сосудистого русла в ткани [10]. В результате воспалительный отек нарастает, блокируется и тимпанальное устье слуховой трубы, что приводит к полному прекращению эвакуации экссудата из барабанной полости. Поэтому для того, чтобы разорвать этот порочный круг, в первую очередь необходимо восстановить проходимость слуховой трубы, тем самым обеспечивая отток экссудата из барабанной полости.
Эффективной методикой локального воздействия на глоточное устье слуховой трубы является ее катетеризация с последующим транстубарным введением муколитиков и глюкокортикостероидов в барабанную полость. Из медикаментозных средств, опосредованно влияющих на воспаленную слизистую оболочку среднего уха, предпочтение следует отдавать препаратам, не вызывающим иммуносупрессию как местного, так и системного характера. На наш взгляд, таким препаратом является эреспал (фенспирид), который имеет ряд преимуществ перед другими препаратами, обладающими противовоспалительными свойствами. Фенспирид действует преимущественно на сосудистую фазу воспаления, активизирует механизмы самоочищения барабанной полости, снижает продукцию провоспалительных медиаторов и свободных радикалов. По механизму своего действия эреспал близок к кортикостероидам. В тоже время в отличие от кортикостероидов, не влияет на функцию системы гипоталамус—гипофиз-надпочечники и поэтому лишен хорошо известных побочных эффектов, которые характерны для гормональной терапии. Способность эреспала блокировать H1-гистаминовые и a1-адренергические рецепторы позволяет оказывать ингибирующее действие на синтез и секрецию цитокинов [11]. Этим обусловлено его спазмолитическое и секретолитическое действие, уменьшение отека тканей. Перечисленные эффекты препарата позволили предположить его позитивное действие при назначении на катаральной стадии ОСО.
Цель настоящей работы — определение клинической эффективности комплексной терапии ОСО, включающей эреспал (фенспирид).
Методика исследования
Под наблюдением находились 60 больных с затяжным течением ОСО в возрасте от 18 до 60 лет (26 мужчин и 34 женщины), у которых имелись остаточные воспалительные явления барабанной перепонки и наличие экссудата в барабанной полости. Пациенты были разделены на 2 группы по 30 человек, которым проводилось одинаковое базовое консервативное лечение, включающее транстубарное введение лидазы и дексаметазона, муколитиков per os, а также физиотерапию. Пациенты 1-й группы дополнительно получали эреспал по 80 мг 3 раза в день в течение 2 нед, больным 2-й группы проводилась только базовая терапия.
Обследование больных включало клинические, эндоскопические, аудиометрические методы исследования, а также изучение транспортной функции мерцательного эпителия (ТФМЭ) слизистой оболочки носа с использованием полимерной растворимой пленки с метиленовым синим и сахарином [12]. Для контроля был взят показатель мукоцилиарного транспорта 20 здоровых лиц в возрасте 20—22 года, который составил 17,9±2,26 мин.
Динамика клинических симптомов оценивалась по следующим критериям: чувство заложенности в ухе, степень отечности слизистой оболочки глоточного устья слуховой трубы, степень проходимости слуховой трубы, наличие выпота в барабанной полости, снижение слуха, и обозначалась, в зависимости от выраженности симптома в баллах от 3 до 0. Проходимость слуховой трубы I степени оценивалась как 0 баллов, II степени — 1, III степени — 2, IV степени — 4. Клиническая эффективность по сумме баллов и состояние двигательной функции мерцательного эпителия слизистой оболочки полости носа оценивались на 4-, 7- и 14-е сутки после начала лечения.
До лечения основными жалобами всех больных было снижение слуха, чувство заложенности в ухе. При эндоскопическом исследовании носа и носоглотки определялся выраженный отек в области трубных валиков. При отомикроскопии барабанная перепонка чаще была утолщенной, мутной (69% пациентов), у остальных — желтоватого цвета с уровнем жидкости.
Снижение слуха определялось после записи тональной аудиограммы согласно международной классификации: I степень — 26—40 дБ, II степень — 41—55 дБ, III степень — 56—70 дБ, IV степень —71—90 дБ. При аудиометрическом обследовании тугоухость I степени имела место у 23 (76,7%) пациентов 1-й группы и 22 (73,3%) — 2-й, II степени — соответственно у 7 (23,4%) и 8 (26,7%). Тимпанограмма типа В регистрировалась в 81,6% случаев, в остальных — определялся тип С.
У всех больных до начала лечения ТФМЭ была замедлена (28,6±2,6 мин), что подтверждает факт угнетения цилиарной активности при воспалении.
Результаты исследования
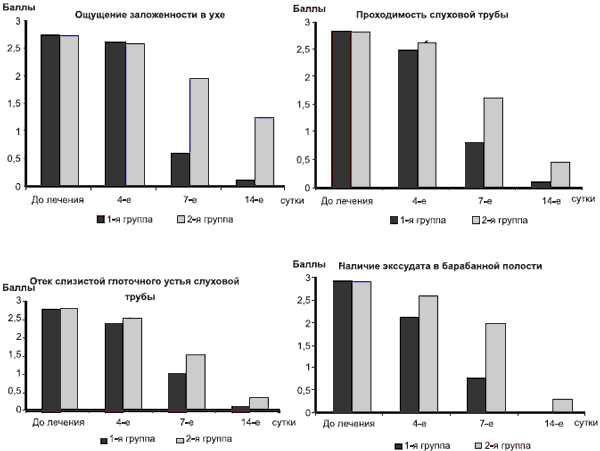
Динамика клинических симптомов представлена на рис. 1. На 4-е сутки все больные отметили субъективное улучшение слуха, чувство заложенности в ухе беспокоило меньше. Выраженность клинических симптомов по сумме баллов в обеих группах достоверно не отличалась от исходных данных (11,39 баллов в 1-й группе и 11,32 во 2-й) и составила соответственно 9,75 и 10,4 балла (см. рис. 1).
Рис. 1. Динамика клинических симптомов у больных ОСО.
Достоверная активизация ТФМЭ (рРис. 2. Динамика показателей транспортной функции мукоцилиарного эпителия больных ОСО.
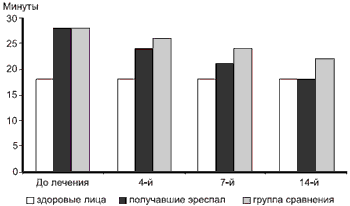
К 7-м суткам ощущение заложенности в ухе практически отсутствовало у пациентов, получавших эреспал (1-я группа), проходимость слуховой трубы восстановилась у 18 больных, у остальных была снижена незначительно. Положительная достоверная динамика по сумме баллов (7,14; pТФМЭ значительно улучшилась в 1-й группе и составила 21,13±0,48 мин. Во 2-й группе активизация ТФМЭ была также достоверной от исходного уровня (рЧто касается клинических проявлений, безусловный приоритет был отмечен после дополнительного назначения эреспала, так как чувство заложенности в ухе на 14-й день отметили только 2 пациента (4 — в группе сравнения), у остальных слух восстановился, что было подтверждено аудиометрически: костно-воздушный интервал был перекрыт во всех случаях, на тимпанограммах регистрировался тип А. Во 2-й группе на аудиограммах костно-воздушный интервал на высоких частотах сохранялся у 6 пациентов, на тимпанограммах тип В определялся у 5 человек и у одного — тип С. Проходимость слуховой трубы в 1-й группе восстановилась у 29 человек и была I степени, у одного наблюдаемого — II степени, у пациентов, получавших только базовую терапию, проходимость I степени определялась у 26 и II степени — у 4.
При эндоскопическом исследовании глоточного устья слуховой трубы определялось значительное уменьшение отека слизистой оболочки у пациентов, получавших дополнительно эреспал, уже на 4-е сутки и полное отсутствие отека на 14-е сутки — у 96,7% пациентов, в то время как во 2-й группе заметное снижение отечности регистрировалось только на 7-е сутки, а стихание воспаления на 14-й день имело место у 73,3%.
Выводы
1. Результаты наблюдения подтвердили более быстрое наступление клинического эффекта при включении эреспала (фенспирид) в комплекс терапии катаральной и экссудативной стадий острого среднего отита.
2. Противовоспалительное, спазмолитическое и секретолитическое действие эреспала у больных с катаральными формами острого среднего отита способствовало более выраженной активизации функции мукоцилиарного транспорта слизистой оболочки носа, носоглотки и слуховой трубы.
ЛИТЕРАТУРА
1. Гуров А.В., Владимирская О. С. Этиологически значимые возбудители гнойно-септической патологии JIOP-органов и их антибиотикочувствительность. Вестн оторинолар 2007;5:9—10 (приложение).
2. Давыдова А.П., Голованова И.И., Григоренко Е.Н. Острый средний отит у детей: особенности течения и диагностики. Рос оторинолар 2009;3:40:45-50.
3. Сидоренко СВ. Новые возможности и области применения фторхинолонов, проблемы резистентности. Антибиот и химиотер 2003;3/1:12— 19.
4. Falcone G., Campa M. Bacterial interference with the immune response. Microbial perturbation of host defenses. New-York: Academic Press 1981;185—194.
5. Hauser W.; Remington J. Effect of antibiotica on the immune response. Am J Med 1982;72:711-716.
6. Forseni M., Hansson G.K., Bagger-Sjoback D. et al. Infiltration of immunocompetent cells in the middle ear during acute otitis media: a temporal study. Am J Otol 1999;20:2:152-157.
7. Fim D.J., De Maria T.F. Panel discussion: Pathogenesis of otitis media. Bacteriology and immunology. Laryngoscope 1982;92:3:278—286.
8. Hozawa K. Histochemical analyses of local immune system in the middle ear. J Otolaryngol Jap 1988;91:3:323—327.
9. Begue P., Quinet P., Denoyelle F et al. Pharmacokinetic study of antibiotics in otitis. Ann Otolaryngol Chir Cervicofac 1993;110:7:393-398.
10. Himi Г., Suzuki Г., Kodama H. et. al. Immunologic characteristics of cytokines in otitis media with effusion. Ann Otol Rhinol Laryngol 1992; 157:Sup-pl:21—25.
11. Evrard Y., Kato В., Bodinier M.C, Chapelain B. Fenspiride and inflammation in experimental pharmacology. Eur Resp Rev 1991;l:Rev 2:93—100.
12. Пискунов С.З., Завьялов Ф.Н., Ерофеева Л.ГГ. Исследование мукоцилиарной транспортной системы слизистой оболочки носа у здоровых лиц. Рос ринол 1995;3—4:60—62.
Комментарии
ПРАКТИКА ПЕДИАТРА
