Лечение болей в спине: новые возможности ступенчатой терапии
СтатьиОпубликовано в журнале:
«Справочник поликлинического врача», 2009, № 2, с. 60-63
В.В.Алексеев, А.В.Алексеев
Кафедра нервных болезней ММА им. И.М.Сеченова
Боли в спине занимают лидирующее положение по количеству дней нетрудоспособности среди работающего населения. Показано, что до 80% людей в течение жизни испытывают боли в пояснично-крестцовой области. В 13,8% случаев длительность таких болей составляет не менее 2 нед в течение предшествующих опросу 6 мес, 17% пациентов страдают хроническими болями, а 11% испытывают социальную дезадаптацию из-за болевого синдрома.
Известно, что выраженность дегенеративных изменений позвоночника не коррелирует с клинической картиной, поэтому их наличие не должно определять ни лечебной, ни экспертной тактики. Более того, в подавляющем большинстве случаев отмечается рецидивирующее течение болей в пояснице при постоянной сохранности патологических изменений анатомических структур позвоночника, а отсутствие корреляции болевого синдрома с размером и локализацией межпозвоночной грыжи стало вполне нормальной ситуацией врачебной практики.
Так, у асимптомных обследованных в возрасте от 25 до 39 лет более чем в 35% случаев, а в группе старше 60 лет – в 100% случаев по данным магнитно-резонансной томографии (МРТ) выявлялись протрузии дисков, по крайней мере на одном уровне. Асимптомные грыжи дисков по данным компьютерной томографии – КТ, МРТ, миелографии встречаются в 30–40% случаев.
Серьезным препятствием уже на подступах к проблеме патофизиологии болей пояснично-крестцовой локализации является невозможность в большинстве случаев точно установить источник болевой импульсации. Отчасти это обусловлено сложностью строения и функционирования структур пояснично-крестцовой области, включающих кости, суставы, связки, жировую ткань, несколько слоев мышц, периферические нервы, нервные корешки, чувствительные и вегетативные ганглии, а также спинной мозг. Каждая из этих структур отвечает на повреждение единственным в своем роде способом реагирования на травму – выбросом биохимически и иммунологически активных медиаторов, стимулирующих чувствительные рецепторы. Это в свою очередь запускает очень сложные и еще не до конца изученные нейрофизиологические механизмы формирования ощущения боли.
Наиболее распространенной причиной формирования болевого синдрома в нижней части спины является остеоартроз (ОА) фасеточных суставов позвоночника, являющегося причиной болевой афферентации с последующим рефлекторным вовлечением мышц.
ОА рассматривается как группа заболеваний, имеющих различную этиологию, но приводящих к однотипному биологическому, морфологическому и клиническому исходу. ОА – самое распространенное дегенеративное заболевание суставов, в основе которого лежит поражение гиалинового хряща и субхондральных отделов костей, хотя гипертрофии подвергаются и все остальные ткани внутри и вокруг пораженных суставов. Обычно первые, клинически асимптомные изменения появляются во 2-м или 3-м десятилетии жизни, а к 70-летнему возрасту они отмечаются практически у всех. В 40 лет те или иные патологические изменения в опорных суставах имеются почти у всех людей, хотя клинические симптомы отмечаются лишь у немногих. Заболеванию одинаково подвержены и мужчины и женщины, но у мужчин оно начинается раньше. Несмотря на то, что ОА собирательное понятие, общие патофизиологические, морфологические и клинические проявления ОА, его гетерогенность позволяют различать первичный (идиопатический) ОА, т. е. проявления естественного биологического старения, и вторичный (когда известен причинный фактор). Первичный ОА развивается в периферических суставах, особенно часто в дистальных и проксимальных межфаланговых суставах кистей, 1-м запястно-пястном, 1-м плюснефаланговом, тазобедренном и коленном суставах, межпозвоночных дисках и суставах позвоночника, особенно шейного и поясничного отделов. Вторичный ОА вызывают многие факторы, например, любые причины, приводящие к изменениям в микроокружении хондроцитов, могут вызывать такие процессы на уровне клеток и тканей, которые формируют «общий конечный путь» развития болезни. К этим факторам относятся: врожденные аномалии суставов, генетические дефекты, инфекционные, метаболические, эндокринные и неврологические заболевания; любой патологический процесс, приводящий к повреждению нормальной структуры и функции гиалинового хряща (ревматоидный артрит, подагра, хондрокальциноз и т.д.); острые и хронические травмы (включая переломы) или окружающих его тканей (например, длительная перегрузка сустава или группы суставов у лиц некоторых профессий – работников литейного производства или угольных шахт, водителей автобусов).
Клинические проявления ОА начинаются незаметно и постепенно, как невоспалительное заболевание, обычно поражающее только один или небольшое число суставов. Самый ранний симптом – боль, обычно усиливающаяся при нагрузке на суставы. Отмечается также утренняя скованность после периода покоя, но она длится недолго (не более 15–30 мин) и ослабевает в результате движений. По мере прогрессирования болезни объем движений постепенно уменьшается, развиваются сгибательные контрактуры, возникает болезненность, а иногда крепитация или ощущение трения в суставе. Весьма характерно увеличение пораженного сустава, вызываемое пролиферативными реакциями со стороны хряща, кости, сухожилий, связок и капсулы, а также синовиальной оболочки, где со временем появляются признаки хронического воспаления. По мере растяжения связок нарастает нестабильность сустава и усиливается локальная боль, обусловленная раздражением рецепторов растянутой суставной капсулой, формируется состояние гипералгезии.
Гипералгезия является усиленным ответом на нормальный болевой стимул и состоит из двух компонентов: первичной и вторичной. Первичная гипералгезия связана с местом повреждения тканей и возникает первично (в основном) от сенситизированных ноцицепторов. Ноцицепторы становятся чувствительными за счет веществ высвобождающихся в месте повреждения. Эти вещества, включающие моноамины (серотонин и гистамин), нейроактивные пептиды (вещество Р и кальцитонин ген родственный пептид), кинины и брадикинины, продукты метаболизма арахидоновой кислоты (простагландины и лейкотриены), цитокины и др. Имеется также категория ноцицепторов, называемых спящими или молчащими, которые в норме неактивны, но становятся активными вслед за тканевым повреждением (под влиянием эндогенных субстанций, связанных с повреждением). Вследствие тканевого повреждения, афферентный вход в спинной мозг значимо возрастает, что ведет к развитию вторичной гипералгезии.
В центральной нервной системе, увеличившийся афферентный вход от сенситизированных ноцицепторов и вновь активированных молчащих афферентов, ведет к увеличению высвобождения нейроактивных активирующих аминокислот и пептидов в задних рогах спинного мозга. Как следствие этого процесса, возбудимость центральных нейронов второго порядка увеличивается. В результате происходит расширение зоны периферической ткани, из которой может продуцироваться боль (вторичная гипералгезия). В дополнение физиологически нормальная или подпороговая афферентация от кожной поверхности, соответствующей проекции повреждения, является теперь болевой из-за увеличения возбудимости центральных нейронов (аллодиния). Это изменение центральной возбудимости относится к понятию – центральная сенситизация и рассматривается как принципиально ответственная за развитие вторичной гипералгезии.
Ноцицептивная афферентация при болях, обусловленных поражением суставов позвоночника, осуществляется в результате выброса альгогенных соединений (ионы водорода и калия, серотонин, гистамин, простагландины, брадикинин, субстанция Р) в межклеточную жидкость, окружающую ноцицепторы. Эти вещества играют ключевую роль в формировании боли, обусловленной, повреждением, ишемией и воспалением. Кроме прямого возбуждающего действия на мембраны ноцицепторов, имеется непрямой механизм, связанный с нарушением локальной микроциркуляции. Повышенная проницаемость капилляров способствует экстравазации таких активных веществ, как кинины плазмы и серотонин. Это в свою очередь нарушает физиологическую и химическую среду вокруг ноцицепторов и усиливает их возбуждение. Продолжающийся выброс медиаторов воспаления может вызывать длительную импульсацию с развитием сенситизации ноцицептивных нейронов и формированием «вторичной гипералгезии» поврежденной ткани, способствующей хронизации патологического процесса.
Повышение чувствительности первичного ноцицептора в пораженной периферической ткани приводит к повышению активности нейронов, посылающих импульсацию в спинной мозг и ЦНС, однако необходимо подчеркнуть, что в очаге воспаления может генерироваться спонтанная электрическая активность, обусловливающая стойкий болевой синдром. Таким мощным индуктором болевой чувствительности являются провоспалительные компоненты: брадикинины, гистамин, нейрокинины, оксид азота, которые обычно обнаруживаются в очаге воспаления. Простагландины сами по себе не являются модераторами боли, они лишь повышают чувствительность ноцицепторов к различным стимулам, а их накопление коррелирует с развитием интенсивности воспаления и гипералгезией. Простагландины как бы опосредуют вовлечение «спящих» ноцицепторов в процесс формирования вторичной воспалительной гипералгезии и периферической сенситизации. С тех пор, как было установлено значение ЦОГ-2 в каскаде превращения арахидоновой кислоты в провоспалительные простагландины, интерес к ее роли в развитии болевого стимула и снижении боли при подавлении ЦОГ-2 существенно возрос. Исследования показали, что активность ЦОГ-2 в развитии гипералгезий действительно, играет большую роль. Показано, что ЦОГ-2 может индуцироваться и в спинном мозге после развития периферического воспаления, а селективные ингибиторы ЦОГ-2, непосредственно воздействующие на поясничный отдел спинного мозга, прекращают воспалительную гипералгезию. При воспалительной реакции на периферии в спинномозговой жидкости повышается уровень простагландинов, которые проявляют чрезвычайную чувствительность к ингибиции ЦОГ-2.
Совокупность этих процессов с клинической точки зрения можно представить как синдромы компрессионного поражения пояснично-крестцовых корешков и рефлекторные: миофасциальные, мышечно-тонические, поражение связочного и суставного аппарата позвоночника.
Наиболее часто в клинической практике встречаются рефлекторные болевые синдромы. Особенностью болевых синдромов поясничного отдела позвоночника является сочетание рефлекторных мышечно-тонических и миофасциальных синдромов с изменениями в эмоциональной сфере, которые способствуют хронизации состояния.
Подходы к лечению люмбоишиалгического синдрома включают перечень препаратов от простых или комбинированных анальгетиков до оперативного вмешательства. Препаратами первого ряда в этом перечне являются нестероидные противовоспалительные препараты (НПВП).
НПВП представляют собой гетерогенную группу, в которую входит не менее ста веществ, относящихся к нескольким основным химическим группам (производные салициловой, индоловой, пропионовой, гетероарилуксусной, энолиоковой кислот). К сожалению, «химическая» классификация мало полезна для прогнозирования как клинической эффективности, так и выраженности различных побочных эффектов препаратов. Непрекращающиеся исследования в области синтеза новых НПВП связаны именно с неудовлетворенностью критерием отношения «риск/польза» при их использовании. В целом, количество пациентов, у которых отмечаются побочные эффекты, достигает 25%, в то время как у 5% пациентов могут развиться опасные для жизни осложнения. Закономерность их появления обусловлена механизмом действия НПВП. Механизм действия НПВП состоит в ингибировании циклооксигеназы (ЦОГ) – ключевого фермента в каскаде метаболизма арахидоновой кислоты, которая является предшественником простагландинов (ПГ), простациклинов и тромбоксанов. В настоящее время выделены два изофермента ЦОГ. ЦОГ-1 является структурным ферментом, постоянно присутствующим в большинстве тканей, участвуя в регуляции множества физиологических процессов. ЦОГ-2 в норме в большинстве тканей не присутствует, ее экспрессия увеличивается на фоне воспаления, приводя к повышению уровня провоспалительных субстанций (простагландины групп F и I). Именно ингибирование ЦОГ-2 рассматривается как один из важнейших механизмов противовоспалительной, анальгетической активности, а ингибирование ЦОГ-1 – как механизм развития большинства побочных эффектов. Кроме того, имеются экспериментальные исследования, показавшие, что ЦОГ-2 ингибиторы обладают центральным действием, проявляющимся подавлением развития центральной сенситизации.
На сегодняшний день наиболее известным селективным ЦОГ-2 ингибитором в инъекционной форме является мелоксикам (мовалис). Результаты клинического применения этой формы свидетельствуют о достаточно низкой частоте развития побочных гастроэнтерологических осложнений и достаточной эффективности в лечении люмбоишиалгического синдрома.
Исходя из известных данных нами было проведено двухэтапное исследование эффективности мовалиса при хронических рецидивирующих болях в спине. Первый этап включал анализ результатов ступенчатого курсового лечения (инъекции и последующий оральный прием 15 мг мелоксикама), второй – анализ интенсивности, частоты и длительности болевого синдрома в течение последующих двух лет.
Исследование проводилось в 5 российских регионах. Обследовано 767 пациентов в возрасте 49,0±13,5 лет, среди которых было 57,4% женщин и 42,6% мужчин. В исследование не включались пациенты, имеющие повышенную чувствительность к препаратам из группы НПВП, язвенную болезнь в стадии обострения, почечную или печеночную недостаточность, беременность или кормление грудью, нарушения гемостаза или применение антикоагулянтов.
В результате обследования у 571 (74,4%) пациента выявлена клиническая картина люмбоишиалгического синдрома (доминирование мышечно-суставного синдрома) у 193 (25,2%) пациентов – признаки радикулопатии (чувствительные расстройства корешкового типа, мышечная слабость, изменение рефлексов), с другой патологией, в картине которой наблюдался люмбоишиалгический синдром – 0,4% (3 пациента). Средняя длительность заболевания – 45,2±75,3 мес, средняя длительность обострения – 1,0±1,5 мес.
Структура исследования включала оценку исходного состояния пациентов по показателям: спонтанная боль, боль при движении, степень ограничения двигательной функции (каждый показатель по 10-балльной шкале). В соответствии с протоколом исследования оценка тех же показателей производилась через 1 ч после 1-й инъекции 15 мг мелоксикама (1-й визит) и 3-й инъекции препарата (2-й визит), которые делались в течение 3 дней. Эти же показатели оценивались в конце 2-й или 3–4-й недели перорального применения препарата в дозе 15 мг (3-й визит). Конкретный срок лечения при оральном применении препарата определялся на основании клинических критериев, исходя из желания достичь максимального эффекта у каждого конкретного пациента. Полученные изменения регистрируемых показателей фиксировались в протоколе, в котором отражались также анамнестические данные, характеристики физикального обследования и затем обрабатывались статистически. Больным также проводились: постизометрическая релаксация, вакуумный и ручной массаж, лечебная физкультура, блокады триггерных зон с местными анестетиками.
Целесообразность контрольной группы нивелировалась предшествующим опытом применения НПВП. Из 767 обследованных пациентов 361 (47%) принимал ранее какой-либо из НПВП, прием которых был прекращен по одной из следующих причин: 8,3% отмечали наличие побочных явлений, 35,5% – отсутствие ожидаемого эффекта, 5,7% указывали другие причины, в том числе финансовые. Результаты исследования представлены в таблице.
Динамика оцениваемых показателей в процессе курсового лечения
| Показатель | Курс терапии | |||||
| фон | 1-й визит | фон | 2-й визит | фон | 3-й визит | |
| Спонтанная боль | 5,0 | 3,1* | 3,2 | 1,8* | 1,9 | 0,7* |
| Боль при движении | 6,7 | 4,4* | 4,5 | 2,8* | 2,8 | 1,3* |
| Нарушение функции | 4,7 | 3,3* | 3,1 | 2,0* | 2,0 | 0,7* |
| р<0,001 | ||||||
На фоне курсового лечения хотя бы одно из побочных явлений отмечалось у 4,7% пациентов (36 человек), однако их появление в ряде случаев носило характер субъективных ощущений и прямым образом связать с проводимой терапией не представлялось возможным.
Результаты эффективности лечения подвергались оценке как со стороны исследователей, так и со стороны пациентов. Исследовательской группой эффективность лечения мовалисом оценена следующим образом: очень хорошая – 41%; хорошая – 50,6%; удовлетворительная – 6,7%; плохая – 1,7%. В оценке эффективности лечения пациентом рубрика «очень хорошая» ими не использовалась. Как хороший эффект лечения отметили 78% пациентов; удовлетворительный – 20,5%; неудовлетворительный – 1,5%.
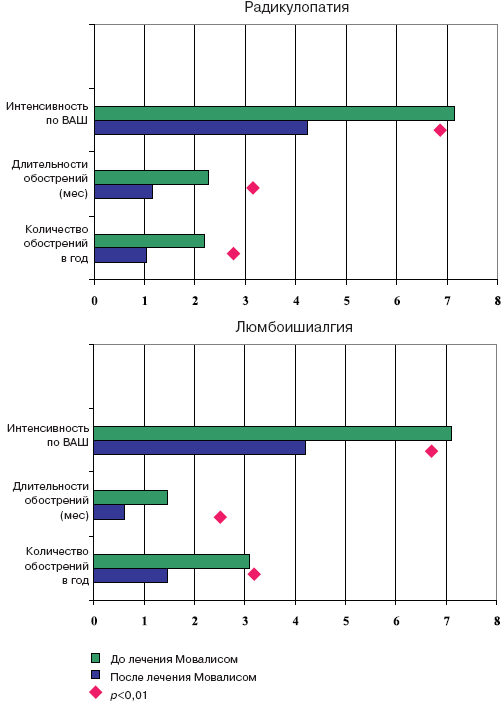
Во втором этапе исследования приняли участие 362 пациента, средний возраст которых был 51,5±14,3 года, такого же полового состава. С диагнозом люмбоишиалгия – 88,4%, радикулопатия – 11,6%.
Результаты опроса пациентов (см. рисунок 1) показали, что частота, длительность и интенсивность болевого синдрома в последующие 2 года после курса лечения мовалисом (повторный курс провел 31 пациент) снизились в среднем на 50%, не зависимо от клинического доминирования люмбоишиалгического синдрома или радикулопатии.
Результаты катамнестического опроса.
Подобный отдаленный результат можно было бы объяснить существованием механизмов воздействия ЦОГ-2 ингибиторов на центральные системы болевой памяти, что подтверждено пока только в экспериментальных работах. Реализация такого воздействия представляется связанной с системой так называемого нейроматрикса, т. е. церебральной пространственной нейрональной организацией, содержащей сенсорный образ тела. Клиническими моделями такой системы являются фантомные боли в ампутированной конечности и боли в ногах у пациентов с параплегией при полном травматическом разрыве спинного мозга.
Таким образом, представленные результаты исследования показали достаточную эффективность инъекционной формы ЦОГ-2 ингибитора – Мовалиса, закрепляемую последующим пероральным применением препарата, который оказался эффективным и безопасным в комплексной терапии болей в спине, обусловленных мышечно-тоническим, миофасциальным синдромом или компрессионной радикулопатией. Причем эффективность курсового лечения пролонгируется в последующие годы, подчеркивая вероятное воздействие мовалиса на центральные механизмы болевого синдрома, что определяет устойчивость положительного результата лечения.


