Пациент высокого кардиоваскулярного риска: от органопротекции к улучшению прогноза
СтатьиВ.В. Скибицкий
Кафедра госпитальной терапии ГБОУ ВПО Кубанский государственный медицинский университет Минздравсоцразвития РФ, Краснодар Резюме
Терапия пациентов высокого кардиоваскулярного риска базируется на применении блокаторов ренин-ангиотензиновой системы: ингибиторах ангиотензинпревращающего фермента и антагонистов рецепторов ангиотензина II (сартанах). Выбор между представителями этих двух классов определяется конкретной клинической ситуацией и способностью препарата обеспечивать органопротекцию и улучшение прогноза. Лозартан является одним из сартанов, продемонстрировавших свою эффективность у пациентов высокого риска. В крупных клинических исследованиях (LIFE, RENAAL, HEAAL) доказана способность лозартана улучшать прогноз у больных с артериальной гипертонией и гипертрофией левого желудочка, хроническими заболеваниями почек, хронической сердечной недостаточностью. Кроме того, лозартан обладает выраженными кардио-, нефро- и вазопротективными свойствами, что позволяет рекомендовать его в большинстве клинических ситуаций, в том числе для лечения пациентов высокого риска. Одним из качественных генериков лозартана является Лозап – препарат с собственной доказательной базой, подтверждающей его органопротективные свойства.
Ключевые слова: пациент высокого риска, органопротекция, лозартан.
Сведения об авторах
Скибицкий Виталий Викентьевич – д-р мед. наук, проф., зав. каф. госпитальной терапии ГБОУ ВПО Кубанский государственный медицинский университет
В последние десятилетия сердечно-сосудистые заболевания (ССЗ) прочно удерживают лидирующие позиции среди всех причин смертности в экономически развитых странах, в том числе и в России. В связи с этим одной из приоритетных задач здравоохранения является раннее выявление и адекватное лечение пациентов с высоким риском кардиоваскулярных осложнений. Актуальность данной задачи продиктована и тем, что население России смело можно отнести к популяции высокого риска. Согласно данным эпидемиологических исследований в нашей стране у 57 млн человек имеется гиперхолестеринемия, 50 млн курят, 20 млн страдают ожирением [1]. Кроме того, более чем у 40 млн россиян диагностируется артериальная гипертония (АГ). Вместе с тем каждый из перечисленных факторов риска редко встречается изолированно. В большинстве случаев имеется их сочетание, что закономерно ведет к существенному увеличению риска и частоты развития фатальных и нефатальных сердечно-сосудистых осложнений: инфаркта миокарда, инсульта, сердечной недостаточности, внезапной коронарной смерти и других. В связи с этим важными направлениями предупреждения сердечно-сосудистых катастроф и улучшения прогноза является борьба с факторами риска и прежде всего эффективный контроль АГ. Современные российские и европейские рекомендации по ведению больных АГ постулируют в качестве основных задач терапии контроль артериального давления (АД), коррекцию дислипидемии, ожирения и других факторов риска, обеспечение органопротекции и лечение ассоциированных клинических состояний [2, 3]. Одна из ключевых позиций в рекомендациях – необходимость применения антигипертензивных препаратов, способных не только снижать АД, но и обладать выраженными кардио-, нефро-, ангио- и церебропротективными свойствами, а также улучшать прогноз, особенно у пациентов с высоким кардиоваскулярным риском. Результаты большого количества исследований свидетельствуют, что таким требованиям в наибольшей степени отвечают блокаторы ренин-ангиотензин-альдостероновой системы (РААС). Поэтому в настоящее время ведение пациента высокого риска невозможно без использования в качестве базовой терапии ингибиторов ангиотензинпревращающего фермента (ИАПФ) или блокаторов рецепторов к ангиотензину II (сартанов).
Как правило, выбор между представителями этих классов определяется конкретной клинической ситуацией. Вместе с тем важным преимуществом сартанов является отличная переносимость и высокая приверженность терапии. Первым представителем сартанов, доказавшим свою эффективность у пациентов высокого риска, был лозартан. Многоцентровое рандомизированное исследование LIFE (Losartan Intervention For Endpoint reduction in hypertension study), включавшее 9193 пациентов с АГ и гипертрофией левого желудочка (ГЛЖ), стало одним из важнейших исследований, продемонстрировавших эффективное воздействие лозартана на «жесткие» конечные точки при АГ [4]. Согласно результатам этого исследования применение лозартана в сравнении с пациентами, получавшими b-блокатор (атенолол), сопровождалось достоверно более значимым регрессом ГЛЖ (количественные значения электрокардиографических признаков гипертрофии уменьшились относительно исходных значений на 10,2% в группе лозартана и на 4,4% в группе атенолола; р<0,0001). Причем это различие не зависело от влияния исследуемых препаратов на АД, поскольку антигипертензивный эффект лозартана и атенолола оказался сопоставимым. Следует отметить, что у больных АГ ГЛЖ считается одним из самых важных факторов риска сердечно-сосудистых осложнений и смерти от кардиоваскулярных причин [5].
Кроме того, в исследовании LIFE была доказана возможность улучшения прогноза у пациентов с АГ при использовании сартана. В группе лозартана имело место достоверное (р=0,021) снижение риска развития инфаркта миокарда, инсульта и смерти от кардиоваскулярных причин на 13% (рис. 1). Важно и то, что у больных с сахарным диабетом (СД) типа 2 и АГ лозартан уменьшал риск развития сердечно-сосудистых осложнений и смерти от них на 25% (р=0,031), а также обеспечивал снижение общей смертности на 39% (р=0,001). Более того, на фоне применения лозартана риск развития новых случаев СД снизился на 25% (р<0,001). Важным фактором, обеспечивающим позитивные эффекты лозартана, являлось использование оптимальной дозы препарата, которая составила в среднем 82 мг/сут.
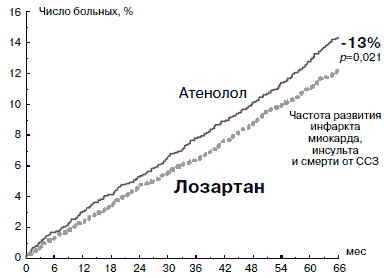
Рис. 1. Результаты исследования LIFE: частота достижения основного комбинированного показателя (развитие инфаркта миокарда, инсульта, смерти от ССЗ).
В ходе анализа результатов исследования был обнаружен целый ряд дополнительных органопротективных эффектов лозартана. Так, в группе пациентов, получавших сартан, отмечалось уменьшение толщины комплекса интима–медиа сонных артерий на 7,9%, а в группе атенолола – на 1,7% (различия между группами были достоверными; р<0,05). В подгруппе пациентов без исходной фибрилляции предсердий терапия, основанная на лозартане, обеспечивала снижение частоты ее возникновения на 33% (р=0,001). Еще одним клиническим эффектом лозартана, обнаруженным в исследовании LIFE, являлось и достоверное снижение уровня мочевой кислоты сыворотки крови на 29% (р=0,004). В настоящее время лозартан – единственный представитель своего класса с доказанной способностью влиять на гиперурикемию [6, 7]. Способность лозартана снижать уровень мочевой кислоты имеет важное значение для пациентов с кардиоваскулярной патологией, так как уровень мочевой кислоты является независимым фактором риска развития ишемической болезни сердца и смертности от сердечно-сосудистых причин [8].
Нефропротективные свойства лозартана были убедительно продемонстрированы в крупном рандомизированном исследовании RENAAL (Reduction of Endpoints in NIDDM with the AII Antagonist Losartan), в котором принимали участие 1513 больных с АГ, СД типа 2 и нефропатией [9]. Добавление лозартана в оптимальной суточной дозе к проводимой антигипертензивной терапии сопровождалось снижением риска удвоения уровня сывороточного креатинина на 25% (р=0,006) и вероятности развития терминальной почечной недостаточности (ТПН) на 28% (р=0,002). Кроме того, в группе лозартана на 35% уменьшилась выраженность протеинурии (р<0,001). Нефропротективный эффект лозартана не был связан с собственно антигипертензивным эффектом, так как степень снижения АД была сопоставимой в группе сартана и контрольной группе пациентов, получавших другую гипотензивную терапию [10]. Важно и то, что у пациентов с СД типа 2 применение лозартана сопровождается уменьшением оксидативного стресса и улучшением эндотелиальной функции [11]. Многие факторы риска, а также СД и сопровождающая его гипергликемия, способствуют значимому ухудшению функции эндотелия, что обусловливает развитие и прогрессирование атеросклероза и его осложнений. Поэтому возможность восстановления эндотелиальной функции, в том числе при использовании сартана, является одной из задач при лечении больных высокого риска, в том числе с нарушениями углеводного обмена.
Позитивные результаты исследования RENAAL во многом обусловлены применением оптимальной дозы сартана – 71% пациентов получали лозартан 100 мг/сут. Данный факт подтверждается данными исследования ROAD, в котором у пациентов с хронической болезнью почек оценивалось влияние стандартной и высокой дозы лозартана на функцию почек. В группе пациентов, принимавших лозартан 100 мг/сут, первичная конечная точка (время до удвоения сывороточного креатинина, развитие ТПН или смерти) развивалась на 53% реже по сравнению с группой, принимавшей 50 мг/сут (p=0,022) при сопоставимой гипотензивной эффективности [12].
Нельзя не отметить эффективность применения лозартана и у пациентов с хронической сердечной недостаточностью (ХСН). В крупном исследовании ELITE II оценивали влияние лозартана и ИАПФ каптоприла на общую смертность, риск развития внезапной смерти и тяжелых осложнений ХСН. Препараты продемонстрировали одинаковое влияние на прогноз больных ХСН. Однако лечение лозартаном ассоциировалось с меньшей частотой побочных эффектов (9,7% против 14,7%, p<0,001) [13]. В относительно недавно завершившемся исследовании HEAAL было продемонстрировано преимущество больших доз лозартана для дополнительной органопротекции: у пациентов с ХСН и систолической дисфункцией левого желудочка (ЛЖ) высокая доза лозартана 150 мг/сут более существенно снижает частоту смертельных исходов от всех причин или госпитализации по поводу сердечной недостаточности по сравнению с лозартаном в дозе 50 мг/сут (р=0,027) [14].
Таким образом, лозартан обладает доказанными кардио-, вазо- и нефропротективным эффектами, а также обеспечивает улучшение прогноза у пациентов высокого риска: с АГ, ГЛЖ, СД типа 2. Кроме того, при наличии ХСН лозартан также способен улучшить прогноз и снизить частоту госпитализаций по поводу декомпенсации недостаточности кровообращения.
Безусловно, результаты больших рандомизированных клинических исследований получены при использовании оригинальных препаратов. Однако реалии настоящего времени таковы, что адекватное лечение пациентов с кардиоваскулярной патологией немыслимо без применения генериков. Не секрет, что на фармацевтическом рынке России генерические препараты занимают около 80% от всех лекарственных средств. В данной ситуации задачей клинициста является выбор качественного генерика. Одним из хорошо зарекомендовавших себя генериков лозартана является препарат Лозап (Zentiva). Современные требования к генерическим препаратам предполагают наличие не только доказанной биоэквивалентности между оригиналом и генериком, но и клинических исследований, доказавших эффективность воспроизведенного лекарственного средства в реальной практике. Лозап доказал высокую антигипертензивную эффективность и прекрасную переносимость лечения в крупном рандомизированном исследовании CORD, включавшем 7829 пациентов с АГ. Целью исследования было сравнение эффективности и переносимости Лозапа и ИАПФ (рамиприла) [15].
Согласно дизайну исследования пациенты были рандомизированы в 2 группы – А и Б. В группу А включены пациенты, у которых на фоне применения различных ИАПФ уровень АД составлял <160/100 мм рт. ст. Их без «отмывочного» периода просто переводили на Лозап 50 мг 1 раз в сутки. Если АД было >140/90 мм рт. ст., то дозу лозартана титровали до 100 мг, а также при необходимости добавляли гидрохлортиазид.
В группе Б после «отмывочного» периода одной половине пациентов назначили Лозап, другой – ИАПФ. Длительность наблюдения составила около 1 года. Через 12мес в группе А назначение Лозапа вместо ИАПФ привело к дополнительному снижению АД со 147,4±14,8/87,7±9,3 мм рт. ст. до 133,7±11,3/79,1±7,06 мм рт. ст. (p<0,001).
В группе Б подгруппе Лозапа АД снизилось cо 156,5±13,1/93,4±8,8 до 134,55±11,3/80,16±6,6 мм рт. ст. (p<0,001), а в подгруппе ИАПФ – со 155,9±13,1/93,0±8,9 до 134,1±11,2/81,5±6,8 мм рт. ст. (p<0,001). Следовательно, Лозап и ИАПФ одинаково эффективно снижали АД. Кроме того, предупреждение развития сердечно-сосудистых событий (инсульты, инфаркты, смертельные исходы, новые случаи СД) оказалось сопоставимым в группе сартана и АПФ, что еще раз подтверждает высокую эффективность Лозапа.
Побочные эффекты и их количество были сопоставимы в обеих подгруппах за исключением сухого кашля, который в 8 раз чаще развивался у пациентов, принимавших ИАПФ.
Исследование CORD показало, что перевод пациентов с ИАПФ на лозартан эффективен и безопасен; сартан и ИАПФ обладают равной антигипертензивной эффективностью, но лечение Лозапом сопровождается меньшим количеством побочных эффектов [15].
С позиции практикующего врача важным является наличие именно российских исследований, доказавших эффективность генерика на отечественной популяции больных. В одном из российских исследований была продемонстрирована способность Лозапа не только контролировать уровень АД, но и обеспечивать регресс гипертрофии и диастолической дисфункции ЛЖ у пациентов с АГ (рис. 2) [16].
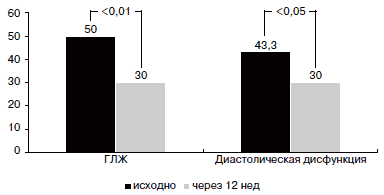
Рис. 2. Влияние Лозапа на гипертрофию и диастолическую функцию миокарда ЛЖ.
Таким образом, ключевую позицию в лечении пациентов высокого риска занимают блокаторы РААС и, в частности, сартаны. Одним из самых изученных представителей данного класса является лозартан. По крайней мере в двух крупных рандомизированных исследованиях, LIFE и RENAAL, доказаны органопротективные свойства лозартана: способность обеспечивать регресс ГЛЖ, гипертрофии сосудистой стенки и замедлять прогрессирование диабетической нефропатии. Кроме того, терапия лозартаном сопровождается уменьшением риска развития таких грозных кардиоваскулярных осложнений, как инсульт, инфаркт миокарда, а также сердечно-сосудистой смертности. Вместе с тем в современных экономических условиях особенно остро стоит вопрос применения качественных и доступных генерических препаратов. Одним из таких генериков с доказанной в клинических исследованиях эффективностью является Лозап.
Нельзя не отметить возможность успешного применения у пациентов высокого риска и других представителей класса сартанов: кандесартана, ирбесартана, валсартана, эпросартана, телмисартана и олмесартана. Каждый из этих препаратов обладает органопротективными свойствами, а для большинства из них в крупных клинических исследованиях доказана способность улучшать прогноз (VALIANT, CHARM, SCOPE, ONTARGET, VALUE, Val-HeFT, MOSES, MORE, CALM, MARVAL, DROP, SMART, IDNT и др.).
Вместе с тем лечение пациентов высокого риска не может ограничиваться только использованием блокаторов РААС (сартанов и ИАПФ). Терапия АГ обязательно должна быть комбинированной и включать другие классы антигипертензивных препаратов (диуретики, антагонисты кальция, β-адреноблокаторы), которые также должны обеспечивать органопротекцию и предупреждение кардиоваскулярных осложнений.
Кроме того, понятия «высокий кардиоваскулярный риск» и «лечение пациентов высокого риска» неразрывно связаны с необходимостью применения статинов. Тактика лечения пациентов с высоким риском предполагает рутинное назначение статинов независимо от исходного уровня показателей липидного спектра, так как в данной ситуации статины доказано улучшают прогноз, предотвращают инфаркт миокарда, инсульт и снижают смертность у широкого круга пациентов (с ИБС, в том числе инфарктом миокарда, АГ, СД др.). Именно поэтому в странах Европы и США статины справедливо относят к категории «жизнеспасающих препаратов» (LIFE-saving drugs), а их применение сравнивают с «истинным страхованием жизни и вложением денег в последующие годы жизни».
Таким образом, для решения стратегических задач ведения больного высокого риска необходим комплексный подход, включающий профилактические мероприятия, направленные на коррекцию таких факторов риска, как курение, ожирение, гиподинамия, активное («агрессивное») использование комбинированной антигипертензивной терапии, статинов и антиагрегантов с доказанной эффективностью в отношении улучшения прогноза, а также более широкое применение в ряде случаев интервенционных методов лечения (реваскуляризации миокарда при коронарном атеросклерозе). Только при такой многовекторной направленности профилактических и лечебных мероприятий можно рассчитывать на успехи в снижении сердечно-сосудистой смертности, и прежде всего у пациентов высокого риска.
Литература
Комментарии
ПРАКТИКА ПЕДИАТРА
