Бронхиальная астма у детей. Клинические рекомендации (часть 2)
Статьи
Опубликовано в журнале:
«Практика педиатра», сентябрь 2008, с. 7-18
Л.Д. Горячкина, Н.И. Ильина, Л.С. Намазова, Л.М. Огородова, И.В. Сидоренко, Г.И. Смирнова, Б.А. Черняк
Главной целью лечения больных бронхиальной астмой является достижение и длительное поддержание контроля над заболеванием. Лечение должно начинаться с оценки текущего контроля над астмой, а объем терапии – регулярно пересматриваться, чтобы обеспечить достижение этого контроля.
Лечение бронхиальной астмы (БА) включает:
- Элиминационные мероприятия, направленные на уменьшение или исключение воздействия причинных аллергенов (см. часть 1; «Практика педиатра», май 2008 года).
- Фармакотерапию.
- Аллерген-специфическую иммунотерапию (АСИТ).
- Обучение больных.
ФАРМАКОТЕРАПИЯ
Для лечения БА у детей используют препараты, которые можно разделить на две большие группы:
- Средства базисной (поддерживающей, противовоспалительной) терапии.
- Симптоматические средства.
К препаратам базисной терапии относятся:
- лекарственные средства (ЛС) с противовоспалительным и/или профилактическим эффектом (глюкокортикостероиды (ГКС), антилейкотриеновые препараты, кромоны, анти-IgE-препараты);
- длительно действующие бронходилататоры (длительно действующие β2-адреномиметики, препараты теофиллина с медленным высвобождением).
Наибольшая клиническая и патогенетическая эффективность показана при использовании ингаляционных ГКС (ИГКС). Все средства базисной противовоспалительной терапии принимаются ежедневно и длительно. Принцип регулярности использования базисных препаратов позволяет достигать контроля над болезнью. Необходимо отметить, что в нашей стране для базисной терапии БА у детей с использованием комбинированных препаратов, содержащих ИГКС (с 12-часовым перерывом), зарегистрирован лишь режим стабильного дозирования. Другие схемы использования комбинированных препаратов у детей не разрешены.
К симптоматическим средствам относятся:
- ингаляционные короткодействующие β2-адреномиметики;
- антихолинергические препараты;
- препараты теофиллина с немедленным высвобождением;
- пероральные короткодействующие β2-адреномиметики.
Симптоматические препараты также называют средствами «скорой помощи». Их необходимо использовать для устранения бронхообструкции и сопутствующих ей острых симптомов (свистящие хрипы, чувство стеснения в груди, кашель). Данный режим применения лекарственных средств называется «по требованию».
ПУТИ ДОСТАВКИ ЛЕКАРСТВ
Препараты для лечения БА вводят различными путями: пероральным, парентеральным и ингаляционным (последний предпочтительнее). При выборе устройства для ингаляции учитывают эффективность доставки ЛС, стоимость/эффективность, удобство применения и возраст пациента (табл. 1). У детей для ингаляций используются три типа устройств: небулайзеры, дозирующие аэрозольные ингаляторы (ДАИ) и порошковые ингаляторы.
Таблица 1. Средства доставки лекарств при БА (возрастные приоритеты)
| Средство | Рекомендуемая возрастная группа |
Комментарии |
| Дозирующий аэрозольный ингалятор (ДАИ) | > 5 лет | Сложно координировать момент вдоха и нажатия на клапан баллончика (особенно детям). Около 80% дозы оседает в ротоглотке, необходимо полоскание полости рта после каждой ингаляции с целью снижения системной абсорбции |
| ДАИ, активируемый вдохом | > 5 лет | Применение данного средства доставки показано пациентам, не способным координировать момент вдоха и нажатия на клапан обычных ДАИ. Не может быть использован ни с одним из существующих спейсеров, кроме «оптимизатора» для данного типа ингаляторов |
| Порошковый ингалятор (ПИ) | ≥ 5 лет | При правильной технике использования эффективность ингаляции может быть выше, чем при применении ДАИ. Необходимо полоскать полость рта после каждого применения |
| Спейсер | > 4 лет < 4 лет при применении лицевой маски |
Использование спейсера снижает оседание препарата в ротоглотке, позволяет применять ДАИ с большей эффективностью, в случае наличия маски (в комплекте со спейсером) может быть использован у детей младше 4 лет |
| Небулайзер | < 2 лет (пациенты любого возраста, которые не могут использовать спейсер или спейсер/лицевую маску) |
Оптимальное средство доставки ЛС для использования в специализированных отделениях и отделениях интенсивной терапии, а также при оказании неотложной помощи, так как требует наименьших усилий от пациента и врача |
ПРОТИВОВОСПАЛИТЕЛЬНЫЕ (БАЗИСНЫЕ) ПРЕПАРАТЫ
I. Ингаляционные глюкокортикостероиды и комбинированные средства, содержащие ИГКС
В настоящее время ИГКС являются самыми эффективными препаратами для контроля БА, поэтому их рекомендуют для лечения персистирующей БА любой степени тяжестиА. У детей школьного возраста, страдающих БА, поддерживающая терапия ИГКС позволяет контролировать симптомы БА, уменьшает частоту обострений и количество госпитализаций, повышает качество жизни, улучшает функцию внешнего дыхания, снижает гиперреактивность бронхов и уменьшает бронхоконстрикцию при физической нагрузкеА. Применение ИГКС у детей дошкольного возраста, страдающих БА, приводит к клинически значимому улучшению состояния, включая балльную оценку дневного и ночного кашля, свистящего дыхания и одышки, физической активности, применения препаратов неотложного действия и использования ресурсов системы здравоохранения.
У детей применяют следующие ИГКС: беклометазон, флутиказон, будесонид. Дозы препаратов, используемых для базисной терапии, разделяют на низкие, средние и высокие. Прием ИГКС в низких дозах является безопасным, при назначении более высоких доз необходимо помнить о возможности развития побочных эффектов. Эквипотентные дозы, представленные в таблице 2, выработаны эмпирически, поэтому при выборе и смене ИГКС следует учитывать индивидуальные особенности пациента (ответ на терапию).
Таблица 2. Эквипотентные суточные дозы ИГКС
| Препарат* | Низкие суточные дозы (мкг) |
Средние суточные дозы (мкг) |
Высокие суточные дозы (мкг) |
|
Дозы для детей младше 12 лет |
|||
| Беклометазона дипропионат | 100–200 | > 200–400 | > 400 |
| Будесонид | 100–200 | > 200–400 | > 400 |
| Флутиказон | 100–200 | > 200–500 | > 500 |
|
Дозы для детей старше 12 лет |
|||
| Беклометазона дипропионат | 200–500 | > 500–1000 | > 1000–2000 |
| Будесонид | 200–400 | > 400–800 | > 800–1600 |
| Флутиказон | 100–250 | > 250–500 | > 500–1000 |
*Сопоставления препаратов основаны на данных об их сравнительной эффективности.
ИГКС входят в состав комбинированных препаратов для лечения БА. Такими препаратами являются Серетид (сальметерол + флутиказона пропионат) и Симбикорт (формотерол + будесонид). В большом количестве клинических исследований показано, что комбинация длительно действующих β2-адреномиметиков и ИГКС в низкой дозе более эффективна, чем увеличение дозы последнего. Комбинированная терапия сальметерол + флутиказон (в одном ингаляторе) способствует лучшему контролю БА, чем длительно действующий β2-адреномиметик и ИГКС в отдельных ингаляторах. На фоне длительной терапии сальметерол + флутиказон практически у каждого второго пациента можно достичь полного контроля БА (по данным исследования, включавшего пациентов в возрасте 12 лет и старше). Также отмечается значительное улучшение показателей эффективности терапии (ПСВ, ОФВ1, частоты обострений, качества жизни). В том случае, если применение низких доз ИГКС у детей не позволяет достичь контроля над БА, рекомендован переход на терапию комбинированным препаратом, что может быть хорошей альтернативой повышению дозы ИГКС. Это было показано в новом проспективном многоцентровом двойном слепом рандомизированном исследовании в параллельных группах продолжительностью 12 недель, где сравнивали эффективность комбинации сальметерол + флутиказон (в дозе 50/100 мкг 2 раза в сутки) и в 2 раза более высокой дозы флутиказона пропионата (200 мкг 2 раза в сутки) у 303 детей 4–11 лет с сохраняющимися симптомами БА, несмотря на предшествующую терапию низкими дозами ИГКС. Оказалось, что регулярное применение комбинации сальметерол + флутиказон (Серетид) предотвращает симптомы и обеспечивает достижение контроля над астмой так же эффективно, как и вдвое большая доза ИГКС. Лечение Серетидом сопровождается более выраженным улучшением функции легких и снижением потребности в препаратах для облегчения симптомов астмы при хорошей переносимости: в группе Серетида прирост утренней ПСВ на 46% выше, а число детей с полным отсутствием потребности в «спасательной терапии» на 53% больше, чем в группе флутиказона. Терапия с использованием комбинации формотерол + будесонид в составе одного ингалятора обеспечивает лучший контроль симптомов БА по сравнению с одним будесонидом у пациентов, у которых ранее ИГКС не обеспечивали контроля симптомов.
Влияние ИГКС на рост
Неконтролируемая или тяжелая БА замедляет рост детей и уменьшает итоговый рост. Ни в одном из продолжительных контролируемых исследований не показано никакого статистически или клинически значимого влияния на рост терапии ИКГ в дозе 100–200 мкг/сутки. Замедление линейного роста возможно при длительном назначении любого ИГКС в высокой дозе. Однако дети с БА, получающие ИГКС, достигают нормального роста, хотя иногда позднее, чем другие дети.
Влияние ИГКС на костную ткань
Ни в одном исследовании не было показано статистически значимого увеличения риска переломов костей у детей, получающих ИГКС.
Влияние ИГКС на гипоталамо-гипофизарно-надпочечниковую систему
Терапия ИГКС в дозе ИГКС и кандидоз полости рта
Клинически выраженная молочница отмечается редко и, вероятно, связана с сопутствующей терапией антибиотиками, применением высоких доз ИГКС и большой частотой ингаляций. Использование спейсеров и полоскание рта уменьшает частоту кандидоза.
Другие побочные эффекты
На фоне регулярной базисной противовоспалительной терапии не отмечено увеличения риска катаракты и туберкулеза.
II. Антагонисты лейкотриеновых рецепторов
Антилейкотриеновые препараты (зафирлукаст, монтелукаст) обеспечивают частичную защиту от бронхоспазма, вызванного физической нагрузкой, в течение нескольких часов после приема. Добавление антилейкотриеновых препаратов к лечению в случае недостаточной эффективности низких доз ИГКС обеспечивает умеренное клиническое улучшение, в том числе статистически значимое уменьшение частоты обострений. Клиническая эффективность терапии антилейкотриеновыми препаратами была показана у детей в возрасте > 5 лет при всех степенях тяжести БА, однако обычно эти препараты по эффективности уступают ИГКС в низких дозах. Антилейкотриеновые препараты можно использовать для усиления терапии у детей при среднетяжелой БА в тех случаях, когда заболевание недостаточно контролируется применением низких доз ИГКС. При использовании антагонистов лейкотриеновых рецепторов в качестве монотерапии у больных с тяжелой и среднетяжелой БА отмечают умеренное улучшение функции легких (у детей 6 лет и старше) и контроля БА (у детей 2 лет и старше)B. Зафирлукаст обладает умеренной эффективностью в отношении функции внешнего дыхания у детей 12 лет и старше со среднетяжелой и тяжелой БАА.
III. Кромоны
Недокромил и кромоглициевая кислота менее эффективна, чем ИГКС, в отношении клинических симптомов, функции внешнего дыхания, БА физического усилия, гиперреактивности дыхательных путей. Длительная терапия кромоглициевой кислотой при БА у детей по эффективности не отличается значительно от плацебоА. Недокромил, назначенный перед физической нагрузкой, позволяет уменьшить тяжесть и продолжительность вызванной ею бронхоконстрикции. Кромоны противопоказаны при обострении БА, когда требуется интенсивная терапия бронхорасширяющими препаратами быстрого действия. Роль кромонов в базисной терапии БА у детей (особенно у дошкольников) ограничена, в связи с отсутствием доказательств их эффективности. Проведенный в 2000 году метаанализ не позволил сделать однозначный вывод об эффективности кромоглициевой кислоты как средства базисной терапии БА у детейB. Следует помнить, что препараты данной группы не могут быть использованы для стартовой терапии среднетяжелой и тяжелой астмы. Применение кромонов в качестве базисной терапии возможно у пациентов с полным контролем симптомов БА. Кромоны не следует сочетать с β2-агонистами длительного действия, так как применение данных препаратов без ИГКС повышает риск смерти от астмы.
IV. Анти-IgE-препараты
Это принципиально новый класс ЛС, используемых сегодня для улучшения контроля над тяжелой персистирующей атопической БА. Омализумаб – наиболее изученный, первый и единственный рекомендованный к применению у детей старше 12 лет препарат. Высокая стоимость лечения омализумабом, а также необходимость ежемесячных визитов к врачу для инъекционного введения препарата оправданны у больных, нуждающихся в повторных госпитализациях, экстренной медицинской помощи, применяющих высокие дозы ингаляционных и/или системных ГКС.
V. Метилксантины длительного действия
Теофиллин значительно более эффективен, чем плацебо, для контроля БА и улучшения функции легких даже в дозах ниже обычно рекомендуемого терапевтического диапазонаА. Однако применение теофиллинов для лечения БА у детей проблематично из-за возможности тяжелых быстро возникающих (сердечная аритмия, смерть) и отсроченных (нарушение поведения, проблемы в обучении) побочных эффектов. В связи с чем применение теофиллинов возможно только под строгим фармакодинамическим контролем.
VI. Длительно действующие β2-агонисты Ингаляционные β2-адреномиметики длительного действия
Препараты этой группы эффективны для поддержания контроля БА (рис. 1). На постоянной основе их применяют только в комбинации с ИГКС и назначают только тогда, когда стандартные начальные дозы ИГКС не позволяют достичь контроля БА. Эффект этих препаратов сохраняется на протяжении 12 часов. Формотерол в виде ингаляций оказывает свое терапевтическое действие (расслабление гладкой мускулатуры бронхов) через 3 минуты, максимальный эффект развивается через 30–60 минут после ингаляции. Сальметерол начинает действовать относительно медленно, значимый эффект отмечают через 10–20 минут после ингаляции однократной дозы (50 мкг), а эффект, сопоставимый с таковым после приема сальбутамола, развивается через 30 минут. Из-за медленного начала действия сальметерол не следует назначать для купирования острых симптомов БА. Так как действие формотерола развивается быстрее, чем действие сальметерола, это позволяет использовать формотерол не только для профилактики, но и для купирования симптомов БА. Однако, согласно рекомендациям GINA 2006, длительнодействующие β2-адреномиметики могут быть использованы только у больных, уже получающих регулярную поддерживающую терапию ИГКС.
Рисунок 1. Классификация β2-агонистов
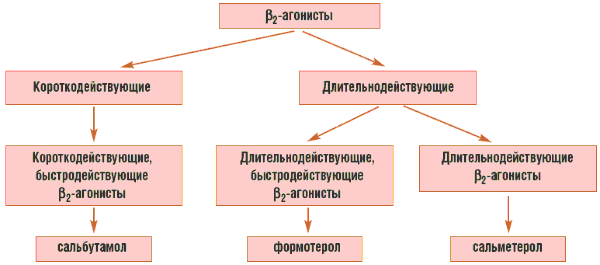
Дети хорошо переносят лечение ингаляционными β2-адреномиметиками длительного действия даже при продолжительном применении, а их побочные эффекты сопоставимы с таковыми β2-адреномиметиков короткого действия (в случае их применения по требованию). Препараты данной группы следует назначать только совместно с базисной терапией ИГКС, так как монотерапия β2-адреномиметиками длительного действия без ИГКС увеличивает вероятность смерти больных! Вследствие противоречивых данных о влиянии на обострения БА эти средства не являются препаратами выбора для пациентов, нуждающихся в назначении двух и более средств поддерживающей терапии.
Пероральные β2-адреномиметики длительного действия
Препараты этой группы включают лекарственные формы сальбутамола длительного действия. Эти ЛС могут помочь в контроле ночных симптомов БА. Их можно использовать в дополнение к ИГКС, если последние в стандартных дозах не обеспечивают достаточного контроля ночных симптомов. Возможные побочные эффекты включают стимуляцию сердечно-сосудистой системы, тревогу и тремор. В нашей стране в педиатрии препараты данной группы используются редко.
VII. Антихолинергические препараты
Ингаляционные антихолинергические средства не рекомендованы для длительного применения (базисной терапии) у детей с БА.
VIII. Системные ГКС
Несмотря на то что системные ГКС эффективны в отношении БА, необходимо учитывать развитие нежелательных явлений при длительной терапии, таких как угнетение гипоталамо-гипофизарно-надпочечниковой системы, увеличение массы тела, стероидный диабет, катаракта, АГ, задержка роста, иммунносупрессия, остеопороз, психические расстройства. Учитывая риск побочных эффектов при длительном применении, пероральные ГКС следует использовать у детей с астмой только в случае развития тяжелых обострений, как на фоне вирусной инфекции, так и в ее отсутствие.
СРЕДСТВА НЕОТЛОЖНОЙ ТЕРАПИИ
Ингаляционные β2-адреномиметики быстрого действия (короткодействующие β2-агонисты) самые эффективные из существующих бронхолитиков, они являются препаратами выбора для лечения острого бронхоспазмаА (рис. 1). К данной группе препаратов относятся сальбутамол, фенотерол и тербуталин (табл. 3).
Таблица 3. Препараты неотложной помощи при БА
| Препарат | Доза | Побочные эффекты | Комментарии |
|
β2-адреномиметики |
|||
| Сальбутамол (ДАИ) | 1 доза – 100 мкг По 1–2 ингаляции до 4 раз в день |
Тахикардия, тремор, головная боль, раздражительность |
Рекомендованы только в режиме «по требованию» |
| Сальбутамол (раствор для небулайзерной терапии) |
2,5 мг/2,5 мл | ||
| Фенотерол (ДАИ) | 1 доза – 100 мкг По 1–2 ингаляции до 4 раз в день |
||
| Фенотерол (раствор для небулайзерной терапии) |
1 мг/мл | ||
|
Антихолинергические препараты |
|||
| Ипратропия бромид (ДАИ) с 4 лет | 1 доза – 20 мкг По 2–3 ингаляции до 4 раз в день |
Незначительная сухость и неприятный вкус во рту |
Преимущественно применяется у детей до 2 лет |
| Ипратропия бромид (раствор для небулайзерной терапии) | 250 мкг/мл | ||
|
Комбинированные препараты |
|||
| Фенотерол + ипратропия бромид (ДАИ) | По 2 ингаляции до 4 раз в день | Тахикардия, тремор, головная боль, раздражительность, незначительная сухость и неприятный вкус во рту |
Характерны побочные эффекты, указанные для каждого из входящих в состав комбинации средств |
| Фенотерол + ипратропия бромид (раствор для небулайзерной терапии) |
1–2 мл | ||
|
Теофиллин короткого действия |
|||
| Эуфиллин в любой лекарственной форме | 150 мг > 3 лет по 12–24 мг/кг/сут |
Тошнота, рвота, головная боль, тахикардия, нарушения сердечного ритма |
В настоящее время Использование эуфиллина у детей для купирования симптомов БА не оправдано |
Антихолинергические средства имеют ограниченную роль в лечении БА у детей. В метаанализе исследований ипратропиума бромида в комбинации с β2-агонистами при обострении БА показано, что применение антихолинергического препарата сопровождается статистически значимым (хотя и умеренным) улучшением функции легких и снижением риска госпитализации.
ДОСТИЖЕНИЕ КОНТРОЛЯ НАД АСТМОЙ
В процессе лечения должна проводиться постоянная оценка и коррекция терапии на основе изменений уровня контроля над астмой. Весь цикл терапии включает:
- оценку уровня контроля над БА;
- лечение, направленное на достижение контроля;
- лечение с целью поддержания контроля.
Оценка уровня контроля над БА
Контроль над БА является комплексным понятием, включающим совокупность следующих показателей:
- минимальное количество или отсутствие (≤ 2 эпизодов в неделю) дневных симптомов БА;
- отсутствие ограничений в повседневной активности и физических нагрузках;
- отсутствие ночных симптомов и пробуждений из-за БА;
- минимальная потребность или отсутствие потребности (≤ 2 эпизодов в неделю) в бронхолитиках короткого действия;
- нормальные или практически нормальные показатели функции легких;
- отсутствие обострений БА.
В соответствии с GINA 2006, выделяют три уровня контроля над БА: контролируемую, частично контролируемую и неконтролируемую БА. В настоящее время разработано несколько инструментов для интегральной оценки уровня контроля над БА. Одним из таких инструментов является Тест по контролю над бронхиальной астмой у детей (Childhood Asthma Control Test) в возрасте 4–11 лет – валидизированный опросник, позволяющий врачу и пациенту (родителю) быстро оценить выраженность проявлений БА и потребность в увеличении объема терапии. Тест состоит из 7 вопросов, причем вопросы 1–4 предназначены для ребенка (4-балльная оценочная шкала ответов: от 0 до 3 баллов), а вопросы 5–7 – для родителей (6-балльная шкала: от 0 до 5 баллов). Результатом теста является сумма оценок за все ответы в баллах (максимальная оценка – 27 баллов). Оценка 20 баллов и выше соответствует контролируемой астме, 19 баллов и ниже означает, что астма контролируется недостаточно эффективно; пациенту рекомендуется воспользоваться помощью врача для пересмотра плана лечения. В этом случае необходимо также расспросить ребенка и его родителей о препаратах для ежедневного применения, чтобы убедиться в правильности техники ингаляций и соблюдении режима лечения. Осуществить тестирование по контролю над астмой можно на сайте www.astmatest.ru.
Лечение, направленное на поддержание контроля
Выбор медикаментозной терапии зависит от текущего уровня контроля над астмой и текущей терапии пациента. Так, если текущая терапия не обеспечивает контроля над БА, необходимо увеличивать объем терапии (переходить на более высокую ступень) до достижения контроля. В случае сохранения контроля над БА в течение 3 месяцев и более возможно уменьшение объема поддерживающей терапии с целью достижения минимального объема терапии и наименьших доз препаратов, достаточных для поддержания контроля. В случае достижения частичного контроля над БА следует рассмотреть возможность увеличения объема терапии с учетом наличия более эффективных подходов к лечению (т.е. возможности увеличения доз или добавления других препаратов), их безопасности, стоимости и удовлетворенности пациента достигнутым уровнем контроля.
Большинство препаратов для лечения БА отличаются благоприятными сочетаниями польза/риск по сравнению со средствами для лечения других хронических заболеваний. Каждая ступень включает варианты терапии, которые могут служить альтернативами при выборе поддерживающей терапии БА, хотя и не являются одинаковыми по эффективности. Объем терапии возрастает от ступени 2 к ступени 5; хотя на ступени 5 выбор лечения зависит также от доступности и безопасности лекарственных препаратов. У большинства больных с симптомами персистирующей БА, ранее не получавших поддерживающей терапии, лечение следует начинать со ступени 2. Если симптомы БА при первичном осмотре чрезвычайно выражены и указывают на отсутствие контроля, лечение необходимо начинать со ступени 3 (табл. 4). На каждой ступени терапии пациенты должны использовать препараты для быстрого облегчения симптомов БА (бронходилататоры быстрого действия). Однако регулярное использование препаратов для облегчения симптомов является одним из признаков неконтролируемой БА, указывающим на необходимость увеличения объема поддерживающей терапии. Поэтому уменьшение или отсутствие потребности в препаратах неотложной терапии является важной целью лечения и критерием эффективности терапии.
Таблица 4. Соответствие ступеней терапии клиническим характеристикам БА
| Ступени терапии | Клиническая характеристика пациентов |
| Ступень 1 | Кратковременные (до нескольких часов) симптомы БА в дневное время (кашель, свистящие хрипы, одышка возникающие ≤ 2 раз в неделю или еще более редкие ночные симптомы). В межприступный период – отсутствуют проявления БА и ночные пробуждения, функция легких в пределах нормы. ПСВ ≥ 80% от должных значений |
| Ступень 2 | Симптомы БА чаще 1 раза в неделю, но реже 1 раза в день. Обострения могут нарушать активность пациентов и ночной сон. Ночные симптомы чаще 2 раз в месяц. Функциональные показатели внешнего дыхания в пределах возрастной нормы. В межприступный период – отсутствуют проявления БА и ночные пробуждения, переносимость физической нагрузки не снижена. ПСВ ≥ 80% от должных значений |
| Ступень 3 | Симптомы БА отмечаются ежедневно. Обострения нарушают физическую активность ребенка и ночной сон. Ночные симптомы чаще 1 раза в неделю. В межприступном периоде отмечаются эпизодические симптомы, сохраняются изменения функции внешнего дыхания. Переносимость физической нагрузки может быть снижена. ПСВ 60–80% от должных значений |
| Ступень 4 | Частое (несколько раз в неделю или ежедневно, по несколько раз в день) появление симптомов БА, частые ночные приступы удушья. Частые обострения заболевания (1 раз в 1–2 месяца). Ограничение физической активности и выраженные нарушения функции внешнего дыхания. В периоде ремиссии сохраняются клинико-функциональные проявления бронхиальной обструкции. ПСВ ≤ 60% от должных значений |
| Ступень 5 | Ежедневные дневные и ночные симптомы, по несколько раз в день. Выраженное ограничение физической активности. Выраженные нарушения функции легких. Частые обострения (1 раз в месяц и чаще). В периоде ремиссии сохраняются выраженные клинико-функциональные проявления бронхиальной обструкции. ПСВ < 60% от должных значений |
Ступень 1, включающая применение препаратов для облегчения симптомов по потребности, предназначена только для пациентов, не получавших поддерживающей терапии. В случае более частого появления симптомов или эпизодического ухудшения состояния пациентам показана регулярная поддерживающая терапия (в дополнение к препаратам для облегчения симптомов по потребности.
Ступени 2–5 включают комбинацию препарата для облегчения симптомов (по потребности) с регулярной поддерживающей терапией. В качестве начальной поддерживающей терапии БА у больных любого возраста на ступени 2 рекомендуются ИГКС в низкой дозе. Альтернативными средствами являются ингаляционные антихолинергические препараты, пероральные β2-агонисты короткого действия или теофиллин короткого действия. Однако для этих препаратов характерно более медленное начало действия и более высокая частота побочных эффектов.
На ступени 3 рекомендуется назначать комбинацию ИГКС в низкой дозе с ингаляционным (β2-агонистом длительного действия в виде фиксированной комбинации. Благодаря аддитивному эффекту комбинированной терапии пациентам обычно оказывается достаточно назначения низких доз ИГКС; увеличение дозы ИГКС требуется только пациентам, у которых контроль над БА не был достигнут через 3–4 месяца терапии. Показано, что β2-агонист длительного действия формотерол, для которого характерно быстрое начало действия при применении в виде монотерапии или в составе фиксированной комбинации с будесонидом, не менее эффективен для купирования острых проявлений БА, чем β2-агонисты короткого действия. Однако монотерапия формотеролом для облегчения симптомов не рекомендуется, и этот препарат должен всегда использоваться только вместе с ИГКС. У всех детей, а в особенности у детей в возрасте 5 лет и младше, комбинированная терапия изучена в меньшей степени, чем у взрослых. Однако в недавнем исследовании показано, что добавление β2-агониста длительного действия более эффективно, чем увеличение дозы ИГКС. Вторым вариантом терапии является увеличение доз ИГКС до средних доз. Больным любого возраста, получающим средние или высокие дозы ИГКС с помощью ДАИ, рекомендовано применение спейсера для улучшения доставки препарата в дыхательные пути, снижения риска орофарингеальных побочных эффектов и системной абсорбции препарата. Еще одним альтернативным вариантом терапии на ступени 3 является комбинация ИГКС в низкой дозе с антилейкотриеновым препаратом. Вместо антилейкотриенового препарата возможно назначение низкой дозы теофиллина замедленного высвобождения. Эти варианты терапии не исследовались у детей в возрасте 5 лет и младше.
Выбор препаратов на ступени 4 зависит от предшествующих назначений на ступенях 2 и 3. Однако порядок добавления дополнительных препаратов должен быть основан на доказательствах их сравнительной эффективности, полученных в клинических исследованиях. Больных, у которых не был достигнут контроль над БА на ступени 3, следует направлять (если есть возможность) к специалисту в области лечения БА с целью исключения альтернативных диагнозов и/или причин БА, трудно поддающейся терапии. Предпочтительным подходом к лечению на ступени 4 является использование комбинации ГКС в средней или высокой дозе с ингаляционным β2-агонистом длительного действия. Длительное применение ИГКС в высоких дозах сопровождается повышенным риском развития побочных эффектов.
Терапия ступени 5 требуется пациентам, у которых не достигнут эффект лечения на фоне применения высоких доз ИГКС в комбинации с β2-агонистами длительного действия и другими препаратами для поддерживающей терапии. Добавление перорального ГКС к другим препаратам для поддерживающей терапии может увеличивать эффект лечения, но сопровождается тяжелыми нежелательными явлениями. Больной должен быть предупрежден о риске развития побочных эффектов; также необходимо рассмотреть возможность всех других альтернатив терапии БА.
Схемы уменьшения объема базисной терапии БА
Если контроль над БА достигнут на фоне базисной терапии комбинацией ИГКС и β2-агониста длительного действия и поддерживается не менее 3 месяцев, можно начинать постепенное уменьшение ее объема: снижения дозы ИГКС не более чем на 50% в течение 3 месяцев при продолжении терапии β2-агонистом длительного действия. При сохранении полного контроля на фоне терапии низкими дозами ИГКС и β2-агонистом длительного действия 2 раза в сутки следует отменить последний и продолжать терапию ИГКСB. Достижение контроля на фоне применения кромонов не требует редукции их дозы.
Другая схема уменьшения объема базисной терапии у больных, получающих ИГКС и β2-агонист длительного действия и, предполагает отмену последнего на первом этапе при продолжении монотерапией ИГКС в такой же дозе, какая содержалась в фиксированной комбинации. В последующем постепенно снижать дозу ИГКС не более чем на 50% в течение 3 месяцев при условии сохранения полного контроля над БА. Монотерапия β2-агонистом длительного действия без ИГКС недопустима, так как может сопровождаться увеличением риска смерти больных БА. Прекращение поддерживающей терапии возможно, если полный контроль над БА сохраняется при использовании минимальной дозы противовоспалительного препарата, отсутствии рецидива симптомов в течение одного годаD.
При уменьшении объема противовоспалительной терапии следует учитывать спектр чувствительности пациентов к аллергенам. Например, перед сезоном цветения у пациентов с БА и пыльцевой сенсибилизацией категорически нельзя уменьшать дозы применяемых базисных средств, напротив, объем противовоспалительной терапии на этот период следует увеличить!
Увеличение объема базисной терапии в ответ на утрату контроля над астмой
Объем терапии следует увеличивать при утрате контроля над БА (увеличении частоты и тяжести симптомов БА, потребности в ингаляции β2-агонистов в течение 1–2 дней, снижении показателей пикфлоуметрии или ухудшении переносимости физической нагрузки). Объем терапии БА регулируется в течение года в соответствии со спектром сенсибилизации причиннозначимых аллергенов. Для купирования у больных БА остро возникших нарушений бронхиальной проходимости используют сочетание бронхолитических (β2-агонисты, антихолинергические препараты, метилксантины) и ГКС препаратов. Предпочтение следует отдавать ингаляционным формам доставки, позволяющим достичь быстрого эффекта при минимальном общем воздействии на организм ребенка.
Имеющиеся рекомендации по уменьшению доз различных препаратов базисной терапии могут иметь достаточно высокий уровень доказательности (преимущественно B), но основываются на данных исследований, в которых оценивали только клинические показатели (симптомы, ОФВ1) и не определяли влияние уменьшенного объема терапии на активность воспаления и структурные изменения при астме. Таким образом, рекомендации по снижению объема терапии требуют проведения дальнейших исследований, направленных на оценку процессов, лежащих в основе заболевания, а не только клинических проявлений.
ОБУЧЕНИЕ ПАЦИЕНТА
Образование является необходимой составной частью комплексной программы лечения детей с БА, и подразумевает установление партнерства между пациентом, его семьей и медицинским работником.
Задачи образовательных программ:
- информирование о необходимости элиминационных мероприятий;
- обучение технике использования ЛС;
- информирование об основах фрамакотерапии;
- обучение мониторингу симптомов заболевания, пикфлуометрии (у детей старше 5 лет), ведению дневника самоконтроля;
- составлению индивидуального плана действий при обострении.
ПРОГНОЗ
У детей с повторяющимися эпизодами свистящих хрипов на фоне ОРВИ, не имеющих признаков атопии и атопических заболеваний в семейном анамнезе, симптомы БА обычно исчезают в дошкольном возрасте и в дальнейшем не развиваются, хотя могут сохраняться минимальные изменения функции легких и бронхиальная гиперреактивность. При возникновении свистящих хрипов в раннем возрасте (до 2 лет) в отсутствие других проявлений семейной атопии вероятность того, что симптомы будут сохраняться и в более позднем возрасте, невелика. У детей раннего возраста с частыми эпизодами свистящих хрипов, БА в семейном анамнезе и проявлениями атопии, риск развития БА в возрасте 6 лет значительно увеличивается. Мужской пол является фактором риска для возникновения БА в препубертатном периоде, однако существует большая вероятность того, что по достижению взрослого возраста заболевание исчезнет. Женский пол является фактором риска персистирования БА во взрослом возрасте.
Сведения об авторах:
Людмила Александровна Горячкина, заведующая кафедрой аллергологии ГОУ ДПО «Российская медицинская академия последипломного образования» Росздрава, профессор, д-р мед. наук
Наталья Ивановна Ильина, главный врач ГНЦ РФ «Институт иммунологии» ФМБА, профессор, д-р мед. наук, заслуженный врач РФ
Лейла Сеймуровна Намазова, директор НИИ профилактической педиатрии и восстановительного лечения ГУ Научного центра здоровья детей РАМН, заведующая кафедрой аллергологии и клинической иммунологии ФППО педиатров ГОУ ВПО «Московская медицинская академия им. И.М. Сеченова» Росздрава, член Исполкома Союза педиатров России и Европейского общества педиатров, профессор, д-р мед. наук, главный редактор журнала «Педиатрическая фармакология»
Людмила Михайловна Огородова, проректор по научной работе и последипломной подготовке, заведующая кафедрой факультетской педиатрии с курсом детских болезней лечебного факультета ГОУ ВПО «Сибирская государственная медицинская академия» Росздрава, член-корреспондент РАМН, д-р мед. наук, профессор
Ирина Валентиновна Сидоренко, главный аллерголог комитета здравоохранения г. Москвы, доцент, канд. мед. наук
Галина Ивановна Смирнова, профессор, кафедра педиатрии ГОУ ВПО «Московская медицинская академия им. И.М. Сеченова» Росздрава, д-р мед. наук
Борис Анатольевич Черняк, заведующий кафедрой аллергологии и пульмонологии, ГОУ ДПО «Иркутский государственный институт усовершенствования врачей» Росздрава
