Заболеваемость коклюшем в москве и организация мероприятий по ее снижению
Статьи
 Тетракок
Тетракок
Адсорбированная вакцина для профилактики дифтерии, коклюша, столбняка и полиомиелита Д.Т.Кок
Пентаксим
|
№5 (35) сентябрь - октябрь 2004 г.
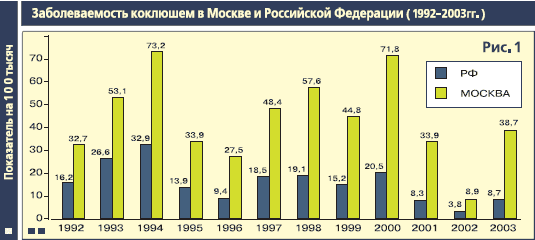
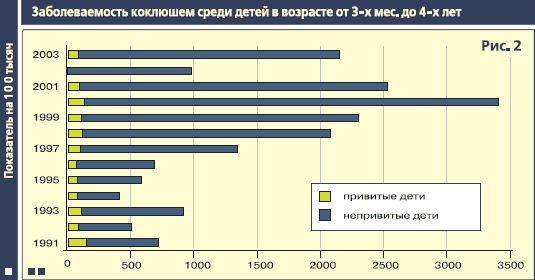
Заболеваемость коклюшем в Москве и организация мероприятий по ее снижению И.Н. Лыткина, Г.Г. Чистякова, Н.Н. Филатов Эпидемический процесс коклюшной инфекции в Москве на протяжении всего периода наблюдения за данной инфекцией, как до введения массовой иммунизации, так и после, всегда характеризовался высоким уровнем заболеваемости, по сравнению со среднероссийскими показателями (рис 1). Это связано с рядом объективных причин, в том числе с тем, что Москва является мегаполисом, где имеют место значительные миграционные процессы, высокая плотность населения, усиливающие интенсивность эпидемического процесса инфекций с воздушно-капельным механизмом передачи. До введения массовой иммунизации в годы периодических подъемов показатели достигали значений 575,0 на 100 тысяч населения. Основное число заболевших составляли дети до 5 лет. Особенностью эпидпроцесса коклюшной инфекции в конце 20 века и начале 21 века является то, что эпидемические подъемы заболеваемости 90-х годов носили менее интенсивный характер, чем в начале и середине 80-х годов. Кроме того, периодические подъемы и спады заболеваемости происходят на фоне достаточно высокого охвата вакцинацией детей в возрасте от 6 до 12 месяцев. За последние 10 лет этот показатель вырос с 34,4% в 1994 г. до 92,4% в 2003 г. Удельный вес детей, получивших ревакцинацию против коклюша к 4-м годам, составил в 2003 г. 97%. По состоянию на 1 января 2004 года в Москве количество непривитых от этой инфекции составило 6,5 тысяч детей в возрасте от 3-х месяцев до 4 лет (2,6% от общего числа детей данной возрастной группы). Охват вакцинацией против коклюша детского населения в возрасте от 6 до 12 месяцев составил 92,4%, ревакцинацией к 3-м годам - 95,7%. По административным округам города эти показатели колеблются от 77,1% до 96,3%. Показатели заболеваемости привитых детей в десятки раз ниже, чем у непривитых (рис.2).
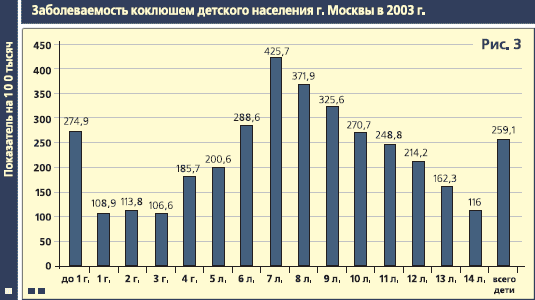
С 2003 г. в Москве отмечается очередной подъем заболеваемости коклюшем, показатель составил 38,67 на 100 тысяч населения данного возраста, в том числе, среди детского населения - 259,11 против 63,56 в 2002 году, что выше в 3,9 раза уровня заболеваемости прошлого года. Как и в предыдущие годы, эпидемический процесс коклюша в городе характеризуется:
Среди заболевших коклюшем в 2003 году, доля детей составила 97,2%. Характеризуя клиническую картину заболевания, необходимо отметить, что среди детей младших возрастных групп (до 4-х лет) коклюш в основном протекает в среднетяжелой и тяжелой форме. По-прежнему продолжают регистрироваться очаги с вторичными случаями заболеваний в организованных детских коллективах, с числом заболевших от 5 до 20 и более человек, причем большинство очагов выявлено в общеобразовательных школах. В последние годы их доля в общей структуре очагов составляет около 75%. Это объясняется недостаточной напряженностью и продолжительностью поствакцинального иммунитета у детей и накоплением значительного числа неиммунных детей (свыше 50%) к семилетнему возрасту, что ведет к "повзрослению" инфекции, смещению заболеваемости на старшие возрастные группы детского населения, наряду с сохраняющейся высокой заболеваемостью детей первого года жизни. Указанный выше факт требует проведения углубленного анализа сложившейся ситуации с целью корректировки профилактических мероприятий: в первую очередь, пересмотра календаря профилактических прививок для обеспечения эффективной защиты контингентов риска. Необходимо отметить, что истинная заболеваемость коклюшем значительно выше за счет так называемой, недиагностированной коклюшной инфекции (легких и стертых клинических форм). Отсутствие бактериологического обследования всех длительно (свыше 5-7 дней) кашляющих или проведение его на поздних сроках заболевания (после 15 дня болезни в период минимального выделения возбудителя коклюша) приводит к достаточно низкому проценту выявляемости возбудителя инфекции. При обследованиях с диагностической целью данный показатель в Москве в 2003 г. составил 10,5%, при обследовании по эпидемическим показаниям - 3,3%. Уровень бактериологического подтверждения диагноза коклюша в г. Москве составляет в среднем 84%. Эпидемиологический надзор за циркуляцией возбудителя коклюша показывает, что в последние годы преобладающим штаммом является серовариант 1.0.3 B. pertussis, на долю которого приходится около 85% из общего числа выделенных возбудителей коклюша. Обращает на себя внимание достаточно высокий удельный вес циркуляции сероварианта 1.2.3 (до 10%), который преимущественно выделялся в допрививочный период, что, безусловно, является неблагоприятным прогностическим признаком. Вместе с тем, бактериологический метод исследования недостаточно чувствителен и требует значительного времени для его проведения. При позднем обращении за медицинской помощью и обследовании после 14-го дня с момента заболевания не выявляется около 20% больных стертыми и атипичными формами коклюша. Еще в 1996 году в г. Москве на базе 5 поликлиник проведена апробация метода ПЦР-диагностики коклюшной инфекции. Результаты диагностических исследований показали, что данный метод в 3 раза чувствительнее бактериологического и позволяет выявлять возбудителей на поздних стадиях заболевания. В настоящее время, с учетом роста заболеваемости и увеличения числа очагов с вторичными случаями заболевания, целесообразно использовать ПЦР-диагностику при обследовании контактных в очагах инфекции, а также больных с подозрением на коклюш. К сожалению, данный метод диагностики коклюша не получил пока широкого применения в практике здравоохранения города. Противоэпидемические мероприятия, регламентированные действующими нормативно-директивными документами Минздрава России, изданными в 80-е годы, не были адекватны особенностям эпидемического процесса коклюша в современных условиях. В целях оптимизации эпидемиологического надзора за коклюшем и организации профилактических и противоэпидемических мероприятий, с учетом особенностей течения эпидемиологического процесса в Москве в современных условиях, нами, совместно со специалистами Департамента здравоохранения, был подготовлен приказ от 25.11.02 г. № 539/230 "О мерах по совершенствованию профилактики коклюша". В данном приказе предусмотрено проведение противоэпидемических мероприятий в организованных коллективах детей в возрасте до 14 лет; сокращены сроки разобщения контактных с 25 до 14 дней, а также ряд других мероприятий, направленных на предупреждение распространения инфекции. В последующем основные положения приказа были включены в санитарно-эпидемиологические правила СП Минздрава России 3.1.2.1320-03 "Профилактика коклюшной инфекции". Литература: © И.Н. Лыткина, Г.Г. Чистякова, Н.Н. Филатов, 2004 |