Клиническая оценка использования чреспищеводной электрокардиостимуляции для купирования впервые выявленного трепетания предсердий I-го типа
СтатьиОпубликовано в журнале:
"Российский кардиологический журнал"
»» N 3 2008
Олесин А.И., Смолин З.Ю., Коновалова О.А., Шабров А.В.
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова, кафедра госпитальной терапии лечебного факультета с курсом клинической фармакологии, семейной медицины и клинической лабораторной диагностики Резюме
С 1996 по 2007 гг. наблюдалось 1283 больных ишемической болезнью сердца с впервые выявленными приступами трепетания предсердий (ТП). Всем больным купирование ТП проводили с помощью чреспищеводной электрокардиостимуляции (ЧПЭКС). Синусовый ритм при применении ЧПЭКС был восстановлен у 83,48% больных, причем у 67,33% при проведении стимуляции без антиаритмической терапии (ААТ), а у остальных – после проведения до ЧПЭКС предварительной ААТ, причем наилучший положительный эффект наблюдался при применении до стимуляции амиодарона или его комбинации с хинидином-дурулес. Только у 2,88% больных после ЧПЭКС сохранялось ТП или ФП.
Ключевые слова: трепетание предсердий, чреспищеводная электрокардиостимуляция, антиаритмическая терапия.
В международных и Российских рекомендациях 2001 и 2005 гг. по лечению трепетания предсердий (ТП) I типа отмечается, что для его купирования показано использование предсердной стимуляции – внутрисердечной или чреспищеводной электрокардиостимуляции (ЧПЭКС), или электроимпульсной терапии, в том числе у больных ишемической болезнью сердца (ИБС) [6,11]. Однако оценки эффективности использования ЧПЭКС для купирования впервые выявленных приступов ТП I типа у больных ИБС как при монотерапии, так и при применении в комбинации с антиаритмической терапией (ААТ) в зависимости от длительности аритмии до начала лечения, в доступной нам литературе обнаружено не было.
Цель исследования – проведение упомянутой оценки.
Материал и методы
С 1996 по 2007 гг. наблюдалось 1283 больных ИБС с впервые выявленными, электрокардиографически документированными, приступами ТП I типа в возрасте от 43 до 75 лет (в среднем – 55,4±3,1 года). У 963(75,06%) больных была выявлена гипертоническая болезнь, у 1195(93,14%) – ИБС: стенокардия II-III функционального класса; у 459(35,78%) – инфаркт миокарда (ИМ) в анамнезе. Диагноз гипертонической болезни и ИБС основывался на критериях ВОЗ. Хроническую сердечную недостаточность III функционального класса по классификации NYHA диагностировали у 1155(90,02%) больных.
Всем больным, помимо общеклинического обследования, для исключения наличия внутрисердечных тромбов проводили трансторакальную эхокардиографию с помощью эхокардиографа SIM-5000, а при необходимости – чреспищеводную эхокардиографию по общепринятым методикам [9].
Всем больным, в том числе, перенесших ИМ проводилась базисная антиангинальная терапия, включающая нитраты пролонгированного действия, антиагреганты, ингибиторы ангиотензинпревращающего фермента. Купирование ТП проводили с помощью ЧПЭКС кардиостимуляторами ЭКСП-Д, ЭКСН-04 и УЭКС “Восток” по ранее описанной методике [5]. Стимуляцию начинали с частотой, которая на 10 имп/мин превышала частоту волн f-f ТП, в течение 10–30 {залповая сверхчастая стимуляция (ЗСС) в режиме overdrive pacing} [1,2,11]. Если после прекращения ЧПЭКС ТП сохранялось, то стимуляцию повторяли, причем каждый раз частоту импульсов увеличивали на 10 имп/мин вплоть до восстановления синусового ритма или возникновения фибрилляции предсердий (ФП), или до достижения частоты ЧПЭКС 1200 имп/мин [1,5,12]. В тех случаях, когда ТП сохранялось при применении ЗСС, использовалась медленно нарастающая сверхчастая ЧПЭКС (МНСС) по ранее описанной методике [5], причем исходная частота стимуляции также на 10 имп/мин превышала частоту волн f-f ТП. При длительности ТП до 48 ч в качестве антикоагулянтной терапии использовали гепарин, а более 48 ч – непрямые антикоагулянты (варфарин, фенилин или синкумар) до достижения МНО в пределах 2,0–3,0. Всем больным проводилась урежающая терапия бета-адреноблокаторами (пропранолол, метопролол, атенолол) или антагонистами кальция (верапамил или дилтиазем) в сочетании (по показаниям) с дигоксином. На первом этапе всем больным проводилась ЧПЭКС на фоне использования урежаюшей терапии. Следует отметить, что при длительности ТП менее 48 ч ЧПЭКС проводилась без использования урежающей терапии. При сохранении ТП после первой стимуляции перед повторным проведением ЧПЭКС применяли антиаритмические препараты: при длительности аритмии менее 48 ч внутривенно вводился новокаинамид в дозе 1,0–2,0 г или пропафенон, вводимый внутривенно в дозе 140 мг или используемый перорально в дозе 600–900 мг, а более 48 ч (после отмены урежающей терапии) – пропафенон или хинидиндурулес в сочетании с верапамилом, или соталол, или амиодарон, а при сохранении ТП после стимуляции комбинировался амиодарон с хинидином-дурулес или пропафеноном, или соталолом, причем дозы используемых препаратов были аналогичны рекомендованным для фармакологической кардиоверсии ФП [10]. При сохранении ТП после ЧПЭКС, при предварительном применении препаратов I класса, перед повторной стимуляцией использовался амиодарон. Для исключения аритмогенного действия ААТ, особенно при применении препаратов Ic подкласса, всем больным до и сразу после ЧПЭКС проводилось суточное мониторирование ЭКГ с помощью аппарата “Кардиотехника-4000” (АОЗТ “Инкарт” НИИ кардиологии МЗ РФ, Санкт-Петербург) [1,2,3,4,6]. Эффективность ЧПЭКС оценивали как положительную, если купирование ТП наблюдалось сразу после окончания стимуляции или восстанавливался синусовый ритм через период ФП после ЧПЭКС, но не превышающий 24 ч (без применения ААТ после стимуляции) [1,2,3,11]. Отсутствием эффекта ЧПЭКС считали, когда после стимуляции наблюдалась устойчивая ФП (продолжительностью более 24 ч) или сохранялось ТП.
Статистическая обработка полученных результатов проводилась на ПЭВМ с использованием критерия “t” Стьюдента, c2 и стандартных пакетов программ “Statistica”, версия 11.0.
Результаты и обсуждение
У 462(36,01%) больных продолжительность ТП до начала лечения составляла 3–48 ч (в среднем – 22,5±2,7 ч), а у остальных – от 3 суток до 6 месяцев (в среднем – 3,2±0,3 месяца).
Эффективность использования ЧПЭКС для купирования ТП представлена в табл. 1. Как видно из таблицы, синусовый ритм при применении ЧПЭКС был восстановлен у 1071(83,48%) из всех обследованных больных. У 716(55,81%) из 1283 больных после проведения ЧПЭКС (на фоне урежающей терапии) наблюдалось восстановление синусового ритма как сразу после стимуляции, так и через период ФП, в то время как у остальных после стимуляции ТП было переведено в ФП, причем у 175(13,64%) из них был восстановлен синусовый ритм при проведении фармакологической кардиоверсии (препаратами I и /или III классов), а у 499(38,89%) больных наблюдалась трансформация ФП в ТП. Следует отметить, эффективность ЧПЭКС у больных с восстановлением синусового ритма сразу после стимуляции при длительности ТП до начала лечения до 48 ч и более 48 ч составила 233(50,43%) и 229(49,57%) соответственно (p>0,05). При использовании антиаритмических препаратов перед ЧПЭКС синусовый ритм сразу после проведения стимуляции восстановился у 191(29,25%) больных, у остальных – через период ФП. Наилучший положительный эффект ЧПЭКС после проведения предварительной ААТ перед стимуляцией наблюдался при применении амиодарона или его комбинации с хинидином-дурулес. У 1027(80,05%) больных для купирования ТП была использована ЗСС, а у остальных – МНСС, причем при применении последней у всех больных МНСС ТП перешло в ФП. Частота ЗСС у больных с восстановлением синусового ритма сразу после ЧПЭКС составила 326±23 имп/мин, а при восстановлении синусового ритма через период ФП – 369±21 имп/мин (р > 0,05), в то время как при сохранении ФП более 24 ч после ЧПЭКС – 578±29 имп/мин соответственно (р Таблица 1
Эффективность использования ЧПЭКС для купирования ТП
| Эффективность ЧПЭКС | I | II | Всего n=1283 | |||
|---|---|---|---|---|---|---|
| Терапия | Абс. | % | Абс. | % | Абс. | % |
| Урежающая терапия, n=1283 | 462 | 36,02 | 254 | 19,79 | 716 | 55,81 |
| Новокаинамид, n=124 | 26 | 20,97 | 10 | 8,06 | 36 | 29,03 |
| Пропафенон, n=179 | 52 | 29,05 | 34 | 18,99 | 86 | 48,04 |
| Хинидин-дурулес, n = 66 | 23 | 34,85 | 16 | 24,24 | 39 | 59,09 |
| Соталол, n = 86 | 18 | 20,93 | 14 | 16,27 | 32 | 37,21 |
| Амиодарон, n = 166 | 9 | 41,57 | 74 | 44,58* | 143 | 86,14* |
| Амиодарон+хинидин-дурулес, n = 14 | 5 | 35,71 | 8 | 57,14* | 13 | 92,86* |
| Амиодарон+пропафенон, n = 10 | 1 | 10,00 | 1 | 10,00 | 2 | 20,00 |
| Амиодарон +соталол, n = 10 | 3 | 30,00 | 1 | 10,00 | 4 | 40,00 |
| Всего, n=1283 | 659 | 51,36 | 412 | 32,11 | 1071 | 83,48 |
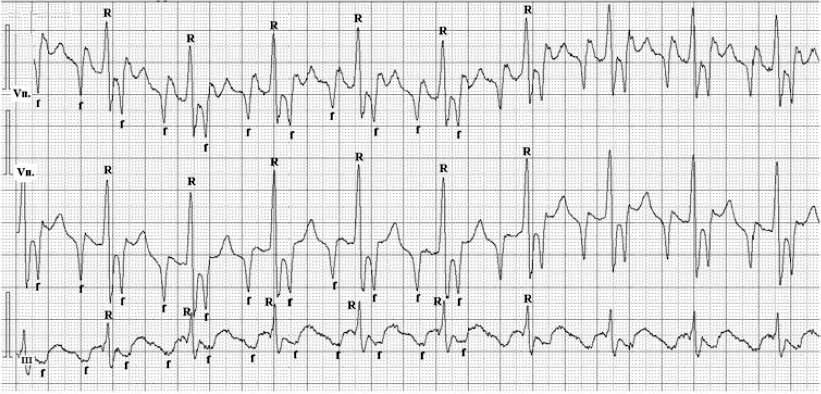
Рис. 1. ЭКГ больного А., 55 лет. ТП с проведением 2:1. Скорость регистрации ЭКГ 50 мм/с.
Vп. – чреспищеводные отведения ЭКГ, III – третье стандартное отведение ЭКГ; f-f – волны ТП. Частота желудочковых сокращений 130 ударов в минуту, частота волн f-f – 260 в минуту; R – зубец R комплекса QRS.
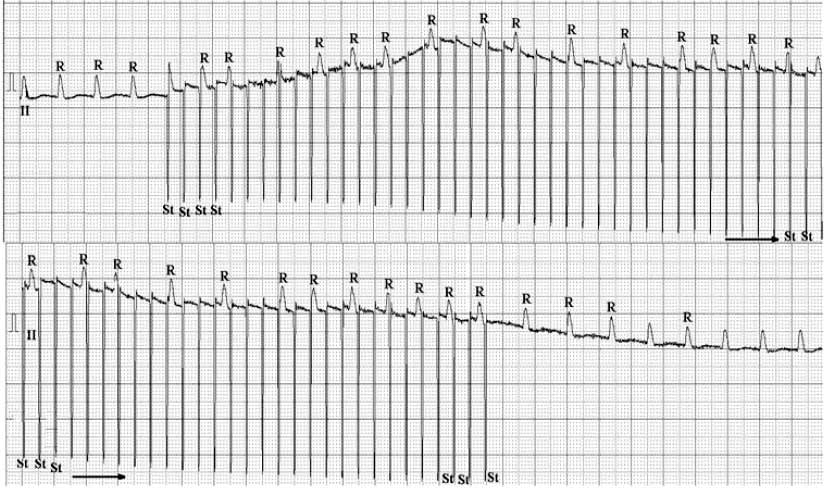
Рис. 2. ЭКГ больного А., 55 лет. ТП с проведением 2:1. Скорость регистрации ЭКГ 25 мм/с.
II – второе стандартное отведение ЭКГ. Частота желудочковых сокращений 130 ударов в минуту; R – зубец R комплекса QRS.
После проведения сверхчастой стимуляции с использованием ЧПЭКС (St) в режиме overdrive pacing с частотой 293 имп/ мин, что на 12,7% больше частоты волн f-f ТП, отмечается появление неравномерного проведения возбуждения, а при прекращении стимуляции вновь регистрируется исходная электрокардиограмма – ТП с проведением 2:1. Стрелкой указано продолжение регистрации ЭКГ.
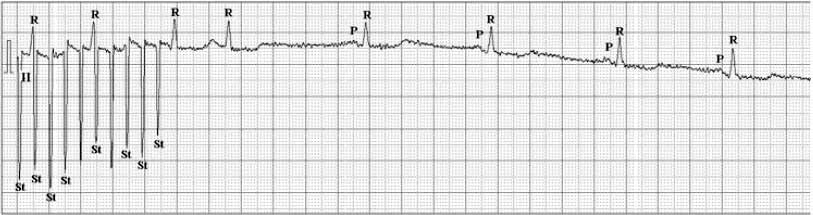
Рис. 3. Купирование ТП с помощью ЧПЭКС у больного А., 55 лет. Скорость регистрации ЭКГ 50 мм/с.
II – второе стандартное отведение ЭКГ. После проведения сверхчастой стимуляции с использованием ЧПЭКС с частотой 310 имп/мин, что на 19,23% больше частоты волн f-f ТП– сразу после последнего электростимула (St) регистрируется регулярный синусовый ритм с частотой желудочковых сокращений 75 ударов в минуту; Р – волна Р синусового ритма, R – зубец R комплекса QRS.
В настоящее время известно, что в основе ТП лежит “macro re-entry”, которое развивается в области кавотрикуспидального перешейка (истмуса), расположенного между нижней полой веной и кольцом трикуспидального клапана, при котором циркуляция волны “re-entry” отмечается вокруг нижней полой вены [1-4,6-8,11]. Электростимуляцией обычно купируется ТП I типа, а при ТП II типа этот метод неэффективен [1-4,6,11]. Большинство авторов расценивают эффект стимуляции как положительный, если купирование ТП наблюдалось сразу после ее прекращения или восстанавливался синусовый ритм через период ФП, но не превышающей 24 ч (без применения ААТ после стимуляции) [1-4,11].
Соотношение частоты выявления ФП и ТП составляет, по данным разных авторов, 10:1 [1-4,6]. Однако, несмотря на успешное лечение различными кардиохирургическими методами этих аритмий [14,6,7], всем больным ИБС с впервые выявленными приступами ТП пока их невозможно применить. Поэтому у всех больных ИБС при выявлении первого приступа ТП I типа для предупреждения развития аритмогенной кардиомиопатии необходимо попытаться купировать эту аритмию или перевести ее в ФП с меньшей частотой желудочковых сокращений, в частности, используя для этого различные виды кардиостимуляции [1-5,7,11,12]. Основным аргументом для раннего купирования первого приступа ТП, может служить тот факт, что эта аритмия при рецидивировании может поддерживаться не только из-за прогрессирующей дилатации предсердий и желудочков, но и вследствие увеличения неравномерной рефрактерности сердечной мышцы предсердий [1,2,4,6,8].
На эффективность ЧПЭКС, при ее использовании для купирования ТП I типа у больных ИБС, влияют, с одной стороны, расстояние между электродами и их площадь, длительность импульса и сила тока стимуляции и, с другой стороны, электрофизиологические свойства миокарда предсердий, длительность аритмии до начала лечения [1,2,5]. Вероятно, этим объясняется высокая вариабельность эффективности использования этого метода у больных ИБС с ТП I типа: синусовый ритм восстанавливается в 20–95% случаев, ТП переводится в ФП с меньшей частотой желудочковых сокращений в 10–70% случаев и не удается купировать эту аритмию в 7–20% случаев [1-4, 6, 11]. Кроме того, при проведении ЧПЭКС у больных с ТП I типа достаточно трудно судить по данным ЭКГ эффективна стимуляция или нет. По нашим данным, косвенным показателем эффективности ЧПЭКС при проведении ЗСС в режиме overdrive pacing при ТП является появление или усугубление неравномерного атриовентрикулярного проведения, причем частота стимуляции в среднем на 15,32% была больше частоты волн f-f ТП. Следует отметить, что появление или усугубление неравномерного атриовентрикулярного проведения у больных ТП при проведении ЧПЭКС может быть связано как с увеличением поступления импульсов через атриовентрикулярный узел из правого предсердия в результате ТП, так и с возбуждением левого предсердия при ЧПЭКС или с появлением конкурентного проведения импульсов за счет активации левого предсердия при стимуляции.
Результаты настоящего исследования показали, что синусовый ритм при применении ЧПЭКС был восстановлен у 83,48% больных. У 80,05% больных для купирования ТП была использована ЗСС, а у остальных – при ее неэфективности – МНСС, причем у всех больных при применении МНСС ТП перешло в ФП. Кроме того, была выявлена отрицательная корреляция между частотой волн f-f и восстановлением синусового ритма сразу после ЧПЭКС, (r = – 0,93), причем наибольшее замедление частоты волн f-f наблюдалось после предварительного использования (до ЧПЭКС) таких антиаритмических препаратов, как амиодарон или его комбинация с хинидином-дурулес.
Для купирования ТП I типа с помощью кардиостимуляции, по данным разных авторов, необходимо наличие участка невозбудимой ткани, расположенной между движущимся фронтом круговой волны и ее “хвостом” (так называемое “возбудимое окно или щель”), причем проникновение стимула облегчается, если петля re-entry достаточно велика [1-4]. Кроме того, для купирования ТП необходимо увеличение частоты стимуляции в сравнении с временем проведения по кругу re-entry, причем при увеличении частоты стимуляции повышается вероятность проникновения стимула в участок невозбудимой ткани петли re-entry за счет укорочения рефрактерного периода клеток [1-4]. Следует отметить, что наилучшие результаты по восстановлению синусового ритма отмечаются при превышении частоты стимуляции на 15–25% частоты волн f-f ТП [1-4]. Нами были получены сходные данные.
Эффективность ЧПЭКС у больных с восстановлением синусового ритма сразу после стимуляции при продолжительности ТП до начала лечения менее и более 48 ч достоверно не различалась и составила 50,43% и 49,57% соответственно. При длительности ТП более 48 ч наибольшая эффективность ЧПЭКС отмечалась при предварительном использовании (до стимуляции) таких антиаритмических препаратов, как амиодарон или его комбинация с хинидином-дурулес, составившие 86,14% и 92,86% соответственно, причем восстановление синусового ритма наблюдалось чаще через период ФП и для ее купирования была использована как ЗСС, так и МНСС. Следует отметить, что продолжительность ФП, развившейся после ЧПЭКС до восстановления синусового ритма, была в среднем на 73,90% меньше у больных с проводимой до стимуляции ААТ в сравнении с урежающей терапией (бета-адреноблокаторами или антагонистами кальция в сочетании, по показаниям, с дигоксином). Повышение эффективности ЧПЭКС после применения ААТ, по-видимому, объясняется, с одной стороны, уменьшением частоты волн f-f ТП вследствие замедления проведения по предсердиям, а также за счет увеличения “возбудимого окна”, при котором стимулам легче проникнуть в круг reentry, с другой – за счет ААТ, применяемой до ЧПЭКС, которая способствует более быстрой конверсии ФП, развившейся после стимуляции, в синусовый ритм.
У всех больных ИБС с впервые выявленным приступом ТП I типа, по-видимому, необходимо попытаться купировать эту аритмию или перевести ее в ФП с меньшей частотой желудочковых сокращений. С клинической точки зрения эта лечебная тактика косвенно подтверждается полученными нами результатами: синусовый ритм при применении ЧПЭКС, в том числе в сочетании с ААТ, был восстановлен у 83,48% больных; у 13,64% больных с ФП, развившейся после стимуляции при предварительном проведении только урежающей терапии, аритмия была купирована путем фармакологической кардиоверсии и только у 2,88% больных сохранялись ТП или ФП. Следует отметить, что отсутствие эффекта как ЧПЭКС, так и комбинации с ААТ, возможно, связано с формированием (до начала терапии) постоянной формы ТП (ФП). Кроме того, при длительности ТП I типа у больных ИБС более 48 ч, вероятно, целесообразно сразу применять ААТ, в частности, использовать кордарон, так как таким больным показано назначение непрямых антикоагулянтов (варфарина) и необходимо несколько дней до достижения целевых значений МНО (от 2 до 3), а за этот период ТП может купироваться или произойдет урежение желудочкового ритма. В последующем, при применении ЧПЭКС у этих больных на фоне проводимой ААТ, согласно нашим данным, отмечается достоверно чаще восстановление синусового ритма, а при отсутствии эффекта – трансформация ТП в ФП, но с меньшей частотой желудочковых сокращений.
Таким образом, синусовый ритм при применении ЧПЭКС для купирования впервые выявленного ТП I типа у больных ИБС был восстановлен у 83,48% больных. Эффективность ЧПЭКС у больных с восстановлением синусового ритма сразу после стимуляции при длительности впервые выявленного ТП I типа у больных ИБС до начала лечения менее и более 48 ч составила 50,43% и 49,57% соответственно. При длительности ТП I типа у больных ИБС более 48 ч наибольшая эффективность ЧПЭКС отмечалась при предварительном использовании (до стимуляции) амиодарона или его комбинации с хинидином-дурулес, составившая 86,14% и 92,86% соответственно.
Выводы
- Синусовый ритм при применении ЧПЭКС для купирования впервые выявленного ТП I типа у больных ИБС был восстановлен у 83,48% больных, причем у 43,38% и 23,85% из них соответственно, после проведения ЧПЭКС наблюдалось восстановление синусового ритма сразу после стимуляции или через период ФП на фоне использования урежающей терапии бета адреноблокаторами или антагонистами кальция в сочетании, по показаниям, с дигоксином. У остальных больных синусовый ритм был восстановлен с помощью этого метода при предварительном проведении (до стимуляции) ААТ I и (или) III классов.
- Минимальная эффективная частота залповой стимуляции в режиме overdrive pacing впервые выявленного ТП I типа у больных ИБС отмечалась при появлении или усугублении неравномерного атриовентрикулярного проведения и в среднем на 15,32% была больше частоты волн f-f ТП.
- У 80,05% больных для купирования впервые выявленного ТП I типа у больных ИБС была использована ЗСС, а у остальных – МНСС, причем у всех больных при применении МНСС ТП перешло в ФП. У 13,64% больных с трансформацией ТП в ФП после ЧПЭКС, используемой на фоне урежающей терапии, синусовый ритм был восстановлен с помощью ААТ и только у 2,88% больных после стимуляции сохранялось ТП или ФП.
- При длительности ТП I типа у этих больных более 48 ч, наряду с проводимой антикоагулянтной терапией, целесообразно сразу применять ААТ, в частности, использовать кордарон, так как при последующем проведении ЧПЭКС ТП купируется сразу после стимуляции или через период ФП, причем ее продолжительность до нормализации ритма в среднем на 73,90% меньше в сравнении с длительностью этой аритмии при проведении урежающей терапии.
Литература
- Клиническая кардиология. Пер с англ. под ред. В.Н. Хирманова. – 2-е издание, перераб. и доп. – М.; СПб.: “Издательство БИНОМ” – “Невский Диалект”, 2002. – 672 с.
- Кушаковский М.С. Аритмии сердца: Руководство для врачей. – СПб: ООО “Издательство Фолиант”, 2004. – 672 с.
- Мазур Н.А. Пароксизмальные тахикардии.– М.: ИД Медпрактика. – М, 2005. – 252 с.
- Мерцательная аритмия/Под редакцией С.А. Бойцова. – СПб.: “ЭЛБИ_СПб”, 2001. – 335 с.
- Олесин А.И., Шабров А.В., Разумова Т.В., Александров В.С. Использование различных режимов кардиостимуляции для выбора противорецидивной терапии пароксизмов мерцания и трепетания предсердий у больных ишемической болезнью// Тер. архив.-2000.-№ 11.-С.39–43.
- Рекомендации Всероссийского научного общества специалистов по клинической электрофизиологии, аритмологии и кардиостимуляции по проведению клинических электрофизиологических исследований, катетерной абляции и имплантации антиаритмических устройств. – “Издательский дом “Золотой Абрикос”. – Москва, 2005. –238 с.
- Da Costa A., Thvenin J., Roche F. et al. Results from the LoireArdЁche-Drґme-IsЁre-Puy-de-Dґme (LADIP) trial on atrial flutter, a multicentric prospective randomized study comparing amiodarone and radiofrequency ablation after the first episode of symptomatic atrial flutter // Circulation. – 2006. – Vol. 114, № 6. – Р. 1676–1681.
- Gong Y., Xie F., Stein K.M. et al. Mechanism underlying initiation of paroxysmal atrial flutter/atrial fibrillation by ectopic foci: a simulation study// Circulation. – 2007. – Vol.115, № 6. –Р. 2094–2102.
- Feigenbaum H. Echocardiography.- 5th Ed.Philadelphia, Lea and Fibiger, 1994.- 695 p.
- Fuster V., Ryden L.E., Asinger R.W et al. ACC/AHA/ESC guidelines for the manangment of patients with atrial fibrillation: executive summary: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and the European Society of Cardiology Committee for practice Guidelines and Polisy Conference // J. Am. Coll. Cardiol. – 2001. – Vol.38, N 8. – P. 1231 –1265.
- Saoudi N., Cosio F., Waldo A. et al. A classification of atrial flutter and regular atrial tachycardia according to electrophysiological mechanisms and anatomical bases; a Statement from a Joint Expert Group from The Working Group of Arrhythmias of the European Society of Cardiology and the North American Society of Pacing and Electrophysiology. // Eur. Heart J. – 2001. – Vol.22, № 6. – Р. 1162–1182.
- Shlevkov N., Yang A., Schrickel J.W. et al. Role of high frequency atrial pacing for the termination of acute atrial fibrillation and atypical atrial flutter.// Pacing. Clin. Electrophysiol. – 2007. – Vol.30,№ 3. – Р. 322–332.
Abstract
In total, 1283 patients with coronary heart disease and fist-diagnosed atrial flutter (AFL) episodes were followed up from 1996 to 2007. In all participants, AF was treated with transoesophageal electrocardiostimulation (TOECS). Sinus rhythm was restored in 83,48%: in 67,3% without any antiarrhythmic therapy (AAT), and in others – with AAT before TOECS. The best effect was observed in patients receiving amiodarone or its combination with chinidin durules. Only in 2,88%, AFL or atrial fibrillation remained after TOECS.
Keywords: Atrial flutter, transoesophageal electrocardiostimulation, antiarrhythmic therapy.
