Геморрой
СтатьиОпубликовано в журнале:
«Медицинский совет», 2010, №9-10, с. 13-18
А.И.ПАРФЕНОВ, д.м.н., профессор, Центральный НИИ гастроэнтерологии, Москва
Геморрой — гипертрофия кавернозных вен прямокишечного сплетения прямой кишки — является наиболее частым проктологическим заболеванием и проявляется болью, кровотечениями из прямой кишки. Термин «геморрой» обозначает кровотечение. Этим названием издревле называют заболевания прямокишечных вен, наиболее типичное проявление которых — варикозное расширение вен прямокишечного сплетения и истечение крови из прямой кишки.
Ключевые слова: прямая кишка, вены, воспаление, боль, кровотечение, тромбоз, геморрой, лечение
Геморрой одинаково часто встречается у мужчин и женщин среднего и пожилого возраста. Распространенность геморроя составляет приблизительно 120 случаев на 1000 взрослого населения, что позволяет его считать наиболее частым заболеванием. Среди проктологических заболеваний на долю геморроя приходится от 34 до 41%.
К заболеванию предрасполагают такие факторы, как малоподвижный образ жизни, беременность и роды, длительный запор, тяжелая физическая работа, связанная с поднятием тяжестей, привычка к употреблению острой и пряной пищи, заболевания органов малого таза, обусловливающие сдавление отводящих вен, а также отсутствие клапанов у отводящих вен прямокишечного сплетения.
В патогенезе геморроя ведущую роль играют гемодинамический и мышечно-дистрофический факторы. В основе нарушений гемодинамики лежит превышение притока артериальной крови над венозным оттоком по кавернозным венам. В результате последние увеличиваются, что приводит к формированию узлов. Большое значение имеет дистрофия продольной мышцы подслизистой основы прямой кишки и связки Паркса, расположенных в межсфинктерном пространстве анального канала. Эти структуры образуют фиброзно-мышечный каркас внутренних геморроидальных узлов и удерживают их в анальном канале выше аноректальной линии. Под действием вышеперечисленных неблагоприятных факторов происходит увеличение размера геморроидальных узлов, их смещение в дистальном направлении, а в конечном итоге выпадение из анального канала.
Геморрой может быть первичным и вторичным. Возникновение первичного геморроя объясняется врожденной предрасположенностью. Причиной вторичного геморроя является нарушение оттока крови из прямокишечных венозных сплетений при портальной гипертензии, застое в нижней полой вене, сердечной недостаточности, длительном запоре, сидячем образе жизни, тяжелой физической работе.
Различают наружный и внутренний геморрой. При наружном геморрое происходит расширение вен наружного прямокишечного сплетения, лежащего под кожей вокруг заднего прохода. В результате образуются геморроидальные узлы, которые в виде кожных складок (бахромок) свисают снаружи по краю анального кольца. Такие узлы могут увеличиваться и приобретать форму крупных лепестков. Набухая, они создают неудобства при ходьбе, могут вызывать раздражение кожи заднего прохода, мацерацию и зуд. Кроме того, наружные геморроидальные узлы (особенно, если они располагаются по задней полуокружности заднего прохода) часто способствуют образованию трещин. Обычно трещина начинается в основании узла и, как правило, не поддается консервативному лечению.
При наружном геморрое может развиться острый тромбофлебит геморроидального узла. При этом в области заднего прохода появляется округлое плотное образование в форме лесного ореха (рис. 1). Острая боль держится 7—10 дней, затем постепенно стихает. Однако уплотнение (тромб) иногда остается на долгое время.
Рисунок 1. Аноскопия. Острый тромбофлебит геморроидального узла
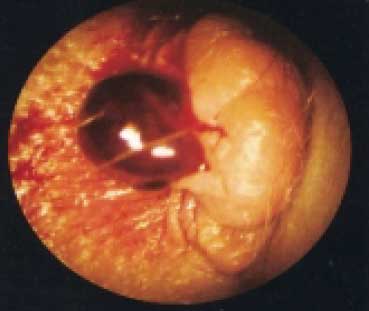
При внутреннем геморрое происходит варикозное расширение вен прямокишечного сплетения, которое располагается под слизистой оболочкой самого нижнего отдела прямой кишки выше заднепроходно-кожной линии.
Внутренние геморроидальные узлы, если они не выпадают из заднепроходного отверстия, можно обнаружить, лишь проводя специальный осмотр прямой кишки. Как правило, они имеют округлую или веретенообразную форму, широкое основание, покрыты гладкой слизистой оболочкой и при сдавлении пальцем опорожняются (рис. 2).
Рисунок 2. Аноскопия. Внутренний геморрой
Лишь в сравнительно редких (запущенных) случаях геморроидальные узлы имеют мелкобугристую поверхность, напоминая по виду тутовую ягоду или малину. Внутренние геморроидальные узлы даже при выраженном расширении безболезненны, боль появляется только при их ущемлении и инфицировании. Наружные геморроидальные узлы чаще болезненны, так как в зоне их формирования имеются нервные окончания.
У лиц пожилого возраста вены внутреннего прямокишечного сплетения почти всегда варикозно расширены. Однако такая возрастная особенность еще не является геморроем и лишь демонстрирует явную предрасположенность к его развитию.
Основными симптомами геморроя являются: кровотечения из прямой кишки при дефекации (51%), выпадение узлов наружу через задний проход (37%), зуд и дискомфорт в заднем проходе (5—7%), боль и периодически возникающее воспаление с отеком узлов, их тромбозом, а иногда и гангреной. Кровотечение при дефекации — наиболее типичный и частый признак геморроя. Преимущественно оно происходит из внутренних геморроидальных узлов. Количество крови, выделяемой во время дефекации, может варьировать в широких пределах — от скудного окрашивания туалетной бумаги до обильных кровопотерь, требующих подчас неотложного переливания крови. Обычно кровь имеет ярко-красный цвет, однако изредка может быть фиолетовой и даже темной (если скапливается в кишке до начала дефекации).
Выделение темной крови в виде сгустков может происходить в самом начале дефекации. Некоторые больные отмечают, что кровотечение при дефекации происходит у них в виде брызжущей струи (что характерно для внутреннего геморроя).
Геморрой может протекать хронически или в виде острого приступа. Острый геморрой развивается при тромбозе геморроидальных узлов, после чего в узле и окружающих тканях развивается воспалительный процесс.
Клиническое течение острого геморроя имеет три стадии (Воробьев Г.И. и др., 2001).
1. Тромбоз наружных и внутренних геморроидальных узлов без воспалительного процесса.
2. Тромбоз, осложненный воспалением геморроидальных узлов.
3. Тромбоз геморроидальных узлов, осложненный воспалением подкожной клетчатки и перианальной кожи.
При обострении геморроя первично поражаются внутренние узлы, а наружные вовлекаются в процесс вследствие распространения воспалительной инфильтрации на область заднего прохода. Гораздо реже встречается изолированное воспаление отдельных наружных геморроидальных узлов. При этом в области одного из наружных узлов можно наблюдать округлый или овальный тромб, весьма болезненный при надавливании.
Приступ обострения геморроя характеризуется резкой болью при дефекации, ходьбе, а иногда даже при незначительных движениях. Некоторые больные настолько страдают от боли, что им приходится принимать болеутоляющие средства. Интенсивная боль в заднем проходе свидетельствует об ущемлении геморроидальных узлов, осложнении тромбозом или о появлении анальной трещины.
Воспаление внутренних геморроидальных узлов обычно сопровождается яркой клинической картиной. Выпавшие геморроидальные узлы набухают, увеличиваются, в связи с чем заднепроходный канал расширяется, а задний проход зияет. Больного беспокоит сильная пульсирующая боль. Может повыситься температура тела и появиться озноб. Наружные геморроидальные узлы сами по себе воспаляются редко, но почти всегда вовлекаются в процесс при воспалении внутренних узлов.
Выпадение внутренних узлов происходит довольно часто. Они могут выпадать во время испражнения и вправляться самостоятельно или с помощью пальца. В дальнейшем выпадение узлов происходит даже при легком натуживании. Следует отметить, что выпадение узлов нередко сопровождается расслаблением тонуса наружного сфинктера. Затем причиной выпадения узлов является уже его расслабление. Последующее нарушение тонуса наружного жома приводит к тому, что узлы начинают выпадать при малейшем физическом напряжении, даже при ходьбе.
Появление при внутреннем кровоточащем геморрое жалоб на боль во время и после дефекации позволяет предположить наличие трещины заднего прохода.
У большинства больных отмечается продолжительный анамнез заболевания — до 20 лет и более. Пациентов, осведомленных о характере своего недуга, не очень беспокоят периодически возникающие кровотечения. Лишь в случаях обильной кровопотери или частых обострений заболевания они соглашаются на проведение операции.
В зависимости от степени увеличения узлов и сопровождающих симптомов Ж.М.Юхвидова (1984 г.) выделила следующие стадии геморроя.
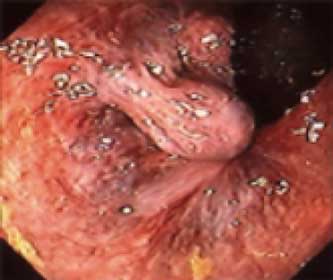
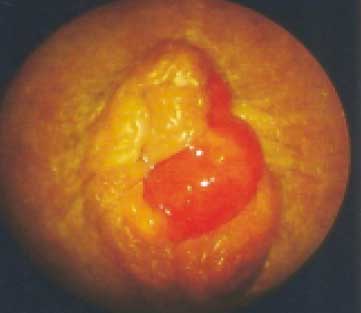
I стадия — узлы слегка возвышаются над слизистой оболочкой прямой кишки, исчезают при надавливании (рис. 3). При дефекации узел может выпадать из заднего прохода, но самопроизвольно вправляется. Боль, как правило, отсутствует, но кровотечения возможны.
Рисунок 3. Аноскопия. Геморрой, I стадия
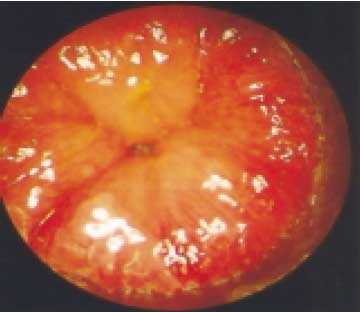
II стадия — геморроидальные узлы выпадают после каждого акта дефекации, их приходится вправлять руками. Узлы часто травмируются, воспаляются, иногда некротизируются (рис. 4). Характерны рецидивирующая боль, снижение тонуса сфинктера заднего прохода.
Рисунок 4. Аноскопия. Геморрой, II стадия
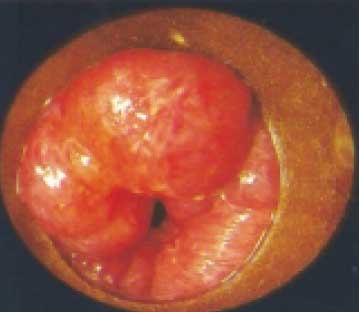
III стадия геморроя отличается большим размером узлов и невозможностью их самостоятельного вправления при выпадении (рис. 5). Они появляются при кашле, натуживании, чихании. Узлы постепенно подвергаются фиброзным изменениям, часто кровоточат.
Рисунок 5. Аноскопия. Геморрой, анальный пролапс, III стадия
Диагноз устанавливают на основании проктологического исследования с использованием ректального зеркала и ректоскопа. Одного пальцевого исследования недостаточно, так как неосложненные внутренние геморроидальные узлы не пальпируются. Необходимо выяснить возможную связь геморроя с основным заболеванием, попутно оценив состояние сердечно-сосудистой системы и печени.
Причину любого кишечного кровотечения необходимо выяснить при инструментальном исследовании. Только после исключения у больного полипов, рака, язвенного колита и других заболеваний толстой кишки врач имеет право связать причину ректальных кровотечений с выявленным геморроем. Для рака прямой, сигмовидной кишки более типично выделение грязной кровянистой слизи или темных сгустков как до начала дефекации, так и смешанных с калом. Учитывая то, что рак прямой и ободочной кишки довольно распространен, во всех случаях кровотечений из прямой кишки следует обязательно провести детальное пальцевое исследование, колоноскопию или рентгенологическое исследование толстой кишки (ирригоскопию).
В случае спавшихся наружных геморроидальных узлов дифференциальную диагностику проводят с пролапсом слизистой оболочки заднего прохода и прямой кишки. Иногда геморроидальный узел может быть похож на полип.
Неосложненный геморрой. Начальные стадии хронического геморроя и острое течение заболевания являются показанием для консервативного лечения. Местное лечение должно быть направлено на устранение боли, связанной с тромбозом или воспалением геморроидальных узлов, и кровотечения. Для этого применяют флеботропные препараты, улучшающие тонус вен и микроциркуляцию в кавернозных тельцах. Хороший эффект дает детралекс. По наблюдениям Г.И.Воробьева и соавт. (2001), лечение этим препаратом позволяет более чем в 2 раза сократить продолжительность обострений и в 1,5 раза уменьшить тяжесть обострений.
Боль при геморрое чаще связана с ущемлением тромбированного геморроидального узла или возникновением острой анальной трещины.
При остром воспалении геморроидальных узлов лечение проводят по следующей схеме. Необходимо соблюдение строгого постельного режима в течение 7—14 дней. Стул желательно задержать на 4—5 дней. Для этого при склонности к запору достаточно назначить бесшлаковую диету: белковый омлет, мясной говяжий бульон, отварное мясо, провернутое через мясорубку, слизистую рисовую или продельную кашу (на воде с небольшим кусочком масла), белые сухари (3—4 сухаря в день) и обильное питье (4—6 стаканов едва подслащенного чая).
В первые 2 дня к месту воспаленных узлов прикладывают холодные примочки из слабого раствора перманганата калия. Ватные тампоны, смоченные в этом растворе, прикладывают к воспаленным узлам через каждые 15 минут в течение 1,5—2 часов (3—4 сеанса в день). Для устранения воспаления назначают нестероидные противовоспалительные препараты (диклофенак, кетопрофен и др.). На область заднего прохода и воспаленных узлов накладывают широкий компресс с мазью Вишневского, который оставляют на 2 дня. Начиная с 4—5 дня делают ежедневные ванночки с перманганатом калия (34°С), свечи и компрессы с мазью Вишневского.
Для устранения неприятных симптомов показаны суппозитории, обладающие местным обезболивающим и противовоспалительным эффектом (Ультрапрокт, Интендис). В состав Ультрапрокта входит 2 компонента — противовоспалительный и обезболивающий. В отличие от ряда других препаратов, Ультрапрокт оказывает как быстрое действие, устраняя неприятные симптомы уже в течение первого часа после применения, так и стойкий длительный эффект, тем самым обеспечивая купирование симптомов на долгое время. Этот эффект обусловлен противовоспалительным компонентом. Второй компонент — цинхокаин — местный анестетик, специально созданный для эпителия заднего прохода. При этом, в отличие от препаратов, содержащих другие анестетики цинхокаин практически не всасывается в системный кровоток, тем самым риск побочных эффектов минимален.
В зависимости от локализации заболевания применяются различные формы Ультрапрокта. Суппозитории применяются при локализации процесса непосредственно в прямой кишке: внутреннем геморрое и проктите. При наружном геморрое, поверхностных трещинах заднего прохода, анальном зуде, перианальном нейродермите можно использовать мазь Ультрапрокт перианально. Для анального использования существует специальная насадка с аппликатором. Ультрапрокт очень удобен в применении — свечи — 1 раз в сутки, мазь 2 раза в сутки, что повышает взаимопонимание между пациентом и врачом.
Препарат можно применять всем, за исключением детей до 4-х лет и в I триместре беременности, для которых в принципе острые проблемы с прямой кишкой не характерны. Наличие двух лекарственных форм Ультрапрокта (свечи и мазь), позволяет выбрать именно ту форму препарата, которая наилучшим образом подходит для пациента. Чрезвычайно важно следить за работой кишечника. Если акт дефекации сопровождается некоторым натуживанием, необходимо рекомендовать больному принять перед сном чайную ложку лактулозы (дюфалак), вазелинового масла. В случаях упорного запора следует прибегнуть к очистительной клизме. Следует помнить, что обильно смазанный вазелином наконечник клизмы должен быть проведен в заднепроходный канал по здоровой стенке заднепроходного отверстия, чтобы не задеть плотный болезненный узел. Очистительная клизма в этих случаях имеет определенные преимущества перед слабительными средствами, так как она способствует расслаблению сфинктера и лучшему очищению кишечника.
Геморроидальные кровотечения. Непрекращающееся в течение 1 часа кровотечение является признаком острого процесса. Для его устранения можно применять свечи, содержащие адреналин. Кроме того, Г.И.Воробьев и соавт. (2001) рекомендуют местные гемостатические средства, состоящие из фибриногена и тромбина. При введении в задний проход они рассасываются, образуя фибриновую пленку. Свечи вводят 2 раза в сутки (на ночь и после стула). Внутрь назначают 10%-ный раствор кальция хлорида (по 1 ст. л. 4—5 раз в сутки).
Малоинвазивные методы лечения геморроя. Типичную геморроидэктомию в настоящее время выполняют относительно редко. В основном применяют малоинвазивные способы лечения (склеротерапию, инфракрасную фотокоагуляцию геморроидальных узлов, лигирование латексными кольцами, электрокоагуляцию и др.).
Острый тромбофлебит геморроидальных вен. При остром тромбофлебите геморроидального узла лечебные мероприятия должны быть направлены на рассасывание тромба. В течение первых 3—4 дней заболевания больной должен соблюдать постельный режим. Пища должна быть не раздражающей. Необходимо полностью исключить алкоголь.
При тромбозе геморроидальных узлов назначают антикоагулянты местного действия: гепатромбин Г, нигепан, левосин, левомеколь. Особенно хорошо зарекомендовал себя гепатромбин Г, состоящий из гепарина, преднизолона и анестетика полидоканола. По наблюдениям Г.И.Воробьева и соавт. (2001), полидоканол оказывает местное анестезирующее действие, аналогичное лидокаину, но реже вызывает аллергические реакции.
Тромбоз геморроидальных узлов часто осложняется их воспалением с переходом на подкожную клетчатку и перианальную область. В этих случаях дополнительно назначают водорастворимые мази, обладающие противовоспалительным свойством (левосин, левомеколь).
Для рассасывания тромба назначают сидячие теплые (34—35°С) ванночки с перманганатом калия продолжительностью 10—15 минут.
При отсутствии эффекта рекомендуется хирургическое лечение.
Наружный геморрой, не вызывающий мацерации, зуда, мокнутия и не сопровождающийся воспалением и тромбозом, не требует специального лечения. Для предотвращения осложнений рекомендуют проводить тщательный туалет после стула и регулярно делать ванночки с перманганатом калия.
В случае, когда узлы достигают большого размера, часто воспаляются или вызывают зуд и мацерацию, показано их иссечение. Хирургическое лечение также показано, если геморрой осложняется трещиной заднего прохода.
ПРОГНОЗ
Прогноз заболевания зависит от своевременности проведения хирургического лечения. После перевязки узлов и геморроидэктомии у некоторых больных наблюдается временное, постепенно исчезающее после лечения анальное недержание.
ПРОФИЛАКТИКА
Во избежание развития геморроя необходимо проводить профилактические мероприятия. Нередко родители приучают ребенка часами сидеть на горшке, что приводит к усиленному кровенаполнению прямой кишки и создает предпосылки к образованию геморроидальных узлов. Поэтому еще с детства необходимо воспитывать у ребенка рефлекс на стул в одни и те же часы и добиваться, чтобы акт дефекации осуществлялся как можно быстрее.
Для профилактики геморроя и его осложнений большое значение имеет диета. Пациента необходимо предупредить о вреде даже незначительных злоупотреблений алкогольными напитками и острой пищей. Иногда бывает достаточно исключить из рациона питания даже самые легкие алкогольные напитки и острые блюда, чтобы практически излечить заболевание. Если больной не будет следовать этим рекомендациям, то геморрой будет прогрессировать, несмотря на проводимое лечение.
Важным компонентом профилактики геморроя является предупреждение запора с помощью потребления гидрофильных коллоидов (пищевых волокон) и достаточного количества жидкости. Для этого применяют пшеничные отруби, морскую капусту и льняное семя в их природном виде или в форме лекарственных средств, обладающих высокой водоудерживающей способностью. Регуляция консистенции кишечного содержимого и его транзита по толстой кишке является непременным условием не только профилактики, но и успешного лечения геморроя.
При работе, связанной с длительным сидением, рекомендуется 2—3 раза в сутки делать гимнастику в течение 5—7 минут. Для профилактики геморроя существует следующий комплекс эффективных гимнастических упражнений: 1) ходьба с высоким подъемом ног, согнутых в коленях; 2) маховые движения попеременно правой и левой ногой вперед, назад и в сторону; 3) наклоны в стороны (ноги на ширине плеч, руки вдоль туловища); 4) напряжение ягодиц с одновременным втягиванием заднего прохода (руки на поясе, пятки и носки вместе); 5) приседание на носках с широко разведенными коленями.
Заканчивают комплекс повторением первого упражнения.
