Анализ эффективности стационарозамещающих форм помощи в структуре психоневрологического диспансера
СтатьиПрытова Е.Б., Костенко Р.В., Правдина Н.В.
ГБОУЗ «Психиатрическая клиническая больница № 4 им. П.Б. Ганнушкина» Департамента здравоохранения г. Москвы. Психоневрологический диспансер № 4, Москва, Россия
Обоснование: в настоящее время активно проводится в жизнь реформа психиатрической службы Москвы, основной акцент которой сделан на стационарозамещение. Несмотря на большое количество исследований, посвященных этой теме, недостаточно работ, оценивающих результаты реформы на примере психоневрологического диспансера (ПНД).
Цель: оценить эффективность стационарозамещающих технологий (СЗТ). Выявить наиболее эффективные подходы к психофармакотерапии пациентов с частыми госпитализациями и выяснить, оправдано ли направление таких больных в полустационары.
Материал и методы: проводился статистический и клинический анализ амбулаторных карт взрослых пациентов, состоящих на диспансерном наблюдении и показателей психиатрического стационара ПКБ № 4 им. П.Б. Ганнушкина о количестве госпитализированных и длительности лечения пациентов, наблюдающихся в диспансерной группе контингента больных ПНД № 4 г. Москвы.
Полученные результаты: в данной статье рассматривается эффективность лечебно-реабилитационной помощи, оказываемой в дневном стационаре (ДС) и отделении интенсивного оказания психиатрической помощи (ОИОПП) на базе ПНД № 4 г. Москвы. Показаны различия в нозологическом профиле отделений — в отделении интенсивного оказания психиатрической помощи преобладают пациенты, страдающие шизофренией (F20.001/2/3) и органическим поражением головного мозга (F00-09), в ДС значительно больше больных с невротическими (F40—F48), неврозоподобными (F21.3) и аффективными (F30—F39) расстройствами, а также с шизоаффективным расстройством (F25). Психофармакотерапия в исследуемых отделениях также отличалась. Особенно большой была разница в частоте назначения антидементных препаратов, которые в ОИОПП назначались в 3 раза чаще, чем в ДС. Результатом комплекса мер (медикаментозных и психосоциальных), стало снижение числа госпитализаций в круглосуточный стационар и средней длительности лечения. Так же внимание при проведении исследования было уделено группе особо часто госпитализируемых пациентов (ОЧГП), среди которых 74% больных страдали параноидной шизофренией. Выявлены основные причины повторных госпитализаций, среди которых отсутствие комплайенса (37%), лекарственная резистентность (30%), прием алкоголя и наркотиков (22%). Выявлено, что пациенты, которые нуждались в назначении пролонгированных нейролептиков, чаще госпитализировались и больше времени проводили в круглосуточном стационаре. Получавшие нормотимики проводили в стационаре меньше времени, по сравнению с теми, кто не получал данный вид терапии. Показано, что лечение в условиях полустационара снижает частоту и длительность лечения в круглосуточном стационаре.
Ключевые слова: внебольничная психиатрическая помощь; стационарозамещающие технологии; дневной стационар, отделение интенсивного оказания психиатрической помощи, очень часто госпитализируемые пациенты.
Для цитирования: Прытова Е.Б., Костенко Р.В., Правдина Н.В. Анализ эффективности стационарозамещающих форм помощи в структуре психоневрологического диспансера // Психиатрия. 2018. № 79 (3). С.
Конфликт интересов отсутствует.
Analisis of effectivity of out-patient unit based in psychoneurological dispensary
Prytova E.B., Kostenko R.V., Pravdina N.V.
Ambulatory Psychiatry Center № 4 of Gannushkins clinic, Moscow, Russia
Introduction: reorganization of a Moscow psychiatric service is under way. The main object of this renovation is switching from inpatient to outpatient service. Despite the fact, that many researches were made concerning this process, articles focused on an ambulatory psychiatry center are rare.
Objective: to evaluate the efficiency of outpatient departments. To find out the most effective pharmacological ways to deal with patients who often hospitalize to psychiatric hospitals and see whether it is affective to treat them in the outpatient departments.
Material and methods: a statistical and clinical analysis of medical documents of adult patients who received psychiatric help in an outpatient psychiatry clinic and statistic data of the Gannushkins clinic.
Results: the efficiency of an outpatient hospital department and assertive care department was measured. Nosological differences were shown: Patients with schizophrenia (F20.001/2/3) and personality change due to known physiological condition (F00-09) prevailed in the assertive care department. Significantly more patients with neurotic (F40-F48), neurosis-like (F21.3), schizoaffective disorder (F25) and affective (F30—F39) disorders were treated in the outpatient hospital department. Dissimilarities in psychopharmacotherapy were also found, especially significant was the fact, that anti-dementia medications were used 3 times more often in the assertive care department.
Result of complex work (medical and psychosocial) were shown. Reduction in the number of hospitalizations in the inpatient hospital hospital and the average duration of treatment there were proved. Also, attention was paid to the group of especially often hospitalized patients, among which 74% suffered from paranoid schizophrenia. The main causes of repeated hospitalizations have been identified: lack of compliance (37%), treatment resistance (30%), alcohol and drug use (22%). It was revealed that patients who used long-acting injectable antipsychotics were hospitalized more often and spent more time in the inpatient department. Those who received mood stabilizers spent less time in the hospital, compared with those who did not receive this type of therapy. It is shown that treatment in the outpatient hospital department and assertive care department reduces the frequency and duration of treatment in the inpatient department.
Keywords: Community psychiatric care; inpatient department substitution technologies; outpatient hospital department; assertive care department; often hospitalized patients.
For citation: Prytova E.B., Kostenko R.V., Pravdina N.V. Analisis of effectivity of out-patient unit based in psychoneurological dispensary // Psychiatry. 2018. № 79 (3). P.
There is no conflict of interest.
Список сокращений
ПНД — психоневрологический диспансер
ДС — дневной стационар
ОИОПП — отделение интенсивного оказания психиатрической помощи.
КС — круглосуточный стационар
к/д — койко-день
СЗТ — стационарозамещающие технологии
ПС — полустационар
ОЧГП — особо часто госпитализируемые пациенты (госпитализированные чаще двух раз в год)
ТКСН — тренинг коммуникативных и социальных навыков
ТБН -тренинг бытовых навыков.
ПТ — поддерживающая терапия
Актуальность
На протяжении последних нескольких лет идет активная реформа психиатрической службы Москвы. Большое количество работ [1-4] посвящено анализу реформы на примере крупных медицинских объединений или города в целом, в то время как работ по оценке стационарозамещающих отделений на примере ПНД как основы внебольничной психиатрической помощи недостаточно.
Цель исследования
Выявить, обосновать и показать эффективность стационарозамещающих технологий, входящих в структуру ПНД.
Задачи исследования
1. Выяснить различия в нозологическом составе, путях поступления, психофармакологических и реабилитационных подходах, длительности лечения в ОИОПП, ДС и КС.
2. Оценить результативность СЗТ на примере динамики госпитализации, средней длительности лечения среди пациентов состоящих в «Д» группе по сравнению в круглосуточным стационаром (КС).
3. Выяснить гендерный, нозологический, синдромальный состав группы особо часто госпитализируемых пациентов (условное обозначение когорты пациентов, проходивших лечение в КС чаще двух раз в год).
4. Показать влияние на частоту госпитализаций в КС среди ОЧГП различных фармакологических подходов и лечения таких больных в условиях ПС.
Материал и методы исследования
Исследование проводилось в ПНД № 4 — филиале ГБУЗ ПКБ № 4 им. П.Б. Ганнушкина Департамента здравоохранения г. Москвы. В диспансере развернуты: дневной стационар (ДС), который действует с 04.07.16 (рассчитан на 50 пациенто-мест). С 28.08.16 начало работать отделения интенсивного оказания психиатрической помощи (ОИОПП) на 30 пациенто-мест (с 01.09.17 — 45 пациенто-мест). С 01.08.17 ОИОПП работает в две смены, оказывает помощь как в ПНД, так и на дому. В обоих подразделениях помощь оказывается в рамках полипрофессионального взаимодействия врачей-психиатров, психотерапевтов, психологов, специалистов по социальной работе и социальных работников. Проводятся групповые тренинги, индивидуальные занятия, клубная работа, а также оказывается помощь пациентам в решении социальных вопросов. Обеспеченность местами в полустационарах на 100 тыс. прикрепленного населения 19,7.
Были проанализированы сведения из амбулаторных карт всех пациентов, получавших лечение и иные виды помощи в полустационарах диспансера с сентября 2016 г. по сентябрь 2017-го. Всего были изучены сведения из амбулаторных карт 420 пациентов (мужчины — 154 или 37%; женщины — 266 или 63%), в возрасте от 18 до 93 лет (средний возраст 52 ± 7 лет). Данные лица составили 738 случаев лечения: в ДС 438 или 59%, в ОИОПП 300 или 41%. Были проанализированы: нозологический состав, пути поступления, средняя длительность лечения, реабилитационная работа, количество госпитализаций и длительность пребывания в КС до и после открытия полустационаров в течение года.
Рассмотрены данные об особо часто госпитализируемым пациентам, т.е. тех, кто госпитализировался в КС чаще двух раз в год. Представлены сведения по 59 пациентам, которые были отнесены к этой категории в интервале с 01.01.17 по 31.08.17 г. Представлен их гендерный и нозологический состав, синдромы, приведшие к госпитализации. Оценено влияние различных фармакологических подходов на частоту и длительность лечения этой группы пациентов.
Анализ полученного материала осуществлялся следующими статистическими методами: описательная статистика для характеристики группы; связи показателей между собой оценивались при помощи оценки коэффициента корреляции Пирсона (р) и значимых различий (z-test). Статистический анализ данных проводился при помощи программы Microsoft Excel.
Рис. 1. Распределение больных (в %) полустационаров ПНД по нозологической принадлежности
Результаты и их обсуждение
Сравнительный анализ исследуемых характеристик по ОИПП и ДС выявил следующие особенности (рис. 1).
Диаграмма отражает, что в обоих подразделениях преобладали больные шизофрений (F20), в ДС и ОИ-ОПП было примерно равное их соотношение (в ДС 54% или 236 пациентов, в ОИОПП 61% или 183 пациента). Относительно остальных нозологических групп выявляется значительная разница. Пациентов, страдавших шизотипическим расстройством (F21), было в 2,5 раза больше в ДС (13 и 5% соответственно). Так же в ДС было значительно больше пациентов с шизоаффективным расстройством (F25) 4%, в ОИОПП 1%. Невротические расстройства значительно шире представлены в ДС 6% против 1% в ОИОПП. Пациенты с умственной отсталостью наблюдались только в ДС (1% — 4 пациента). Больные с органическим поражением головного мозга (F00—07) по большей части лечились в ОИОПП, доля таких пациентов составила 28%, по сравнению с 9% в ДС. Данные свидетельствуют о более тяжелом контингенте больных в ОИОПП по сравнению с ДС.
На рис. 2 представлены данные по путям поступления больных в полустационары.
Рис. 2. Количество больных (в %) с учетом путей их поступления в полустационары ПНД
Выявлены различия по путям поступления больных на лечение в ДС и ОИОПП. Так, в ДС направляются больные преимущественно участковыми психиатрами и в меньшей степени выбывшие из КС. В отделение ОИОПП преимущество при поступлении оказалось за выбывшими из КС, в меньшей степени — с участков диспансера. Здесь следует учитывать тот факт, что пациенты, нуждающиеся в долечивании после КС в условиях ДС, посещают, как правило, ДС при стационаре.
На рис. 3 представлено сравнение фармакологических подходов к пациентам в ДС и ОИОПП.
Рис. 3. Количество больных (в %), получавших различные виды психофармакотерапии в полустационарах ПНД
Различия в численности больных, получающих разные виды психофармакотерапии в ОИОПП и ДС, обусловлены отличиями нозологической принадлежностью случаев и синдромальными особенностями состояния больных. Так, в ДС большее число пациентов принимают антидепрессанты (различия статистически значимы) и транквилизаторы (различия статистически незначимы). Аналогичным образом большинство больных ДС получают пероральные антипсихотики (различия значимы). Что касается лечения в ОИОПП, то нужно отметить, что на первом месте по применению находятся короткодействующие нейролептики, но они назначаются в гораздо меньших дозировках для купирования психотических расстройств у больных деменцией. Значительную долю в терапии больных ОИОПП составляют нормотимики и пролонгированные нейролептики, применяемые для лечения эндогенной патологии. Ожидаемо чаще в ОИОПП используются антидементные препараты (различия значимы).
В обоих подразделениях активно использовался препарат агомелатин (вальдоксан), который показал высокую эффективность пари лечении депрессий в рамках рекуррентного депрессивного расстройства, расстройства адаптации. Вальдоксан оказался эффективным и в комплексной терапии депрессивного синдрома в рамках биполярного аффективного расстройства и шизофрении. Стоит отдельно отметить, что среди больных, получавших вальдоксан, не было отмечено инверсии аффекта и обострения психопродуктивной симптоматики. Подтверждены имеющиеся в литературе [5-8] данные о положительном эффекте и относительной безопасности приема агомелатина (вальдоксана). Показано, что данный препарат один из немногих среди психотропных лекарств, который нормализует сон, не вызывая последующей дневной сонливости. Отсутствие случаев инверсии аффекта и обострения продуктивной симптоматики возможно объяснить тем, что препарат не оказывает непосредственного влияния на дофаминергические и норадреналинергические нейроны [9].
Средняя длительность лечения представлена в табл. 1. В ДС она составляет 34 дня, в ОИОПП 43. Средняя длительность лечения значимо выше (z-test 90%) в ОИОПП.
Таблица 1
Распределение пациентов, участвовавших в реабилитационной работе по видам психосоциальных вмешательств (в %)
Реабилитационная работа
Помимо медикаментозной терапии оба подразделения проводят реабилитационную работу. В табл. 1 показано процентное соотношение пациентов, прошедших различные виды реабилитационных занятий в период с 1 сентября 2016 г. по 1 сентября 2017 г. (от общего числа пациентов, получивших помощь в ДС и ОИОПП).
Как видно, большая часть пациентов ДС проходили групповые занятия (психиатрическое образование, тренинг коммуникативных и социальных навыков, мотивационный тренинг), в то время как в ОИОПП наиболее часто применялась индивидуальная психотерапия на дому и когнитивный тренинг. В ОИОПП пациенты получали помощь специалиста по социальной работе и социальных работников. Данный вид помощи заключается в оформлении социального патронажа, восстановлении документов и тренинге бытовых навыков. В результате проведенных мероприятий многие пациенты ДС выходили на работу, восстанавливали семейные отношения, пациенты ОИОПП становились более самостоятельными в решении бытовых вопросов, несколько расширяли круг общения.
С учетом литературных данных [2-4] и в соответствии с опытом других аналогичных подразделений потоки пациентов, фармакологические и психолого-социальные подходы к их лечению в ОИОПП и ДС разделены довольно четко. Наши данные показали, что благодаря четкому следованию рекомендациям Департамента здравоохранения г. Москвы [1], достигнуто значительное снижение длительности и частоты госпитализаций больных в КС, что можно объяснить следующими причинами: снижением числа обострений и декомпенсаций, уменьшением выраженности госпитализма у части пациентов, появлением у участковых психиатров возможности направлять больных с обострением состояния, но с относительно упорядоченным поведением и хотя бы с частичной установкой на лечение в полустационары, вместо КС. Были определены такие показатели как количество госпитализаций и общая длительность стационарного лечения, а также средняя длительность стационарного лечения среди пациентов, состоящих в группе диспансерного наблюдения в ПНД № 4. На рис. 4, 5 и 6 в сравнительном аспекте представлены основные результаты работы за период с 01.09.15 по 31.08.16 (при отсутствии полустационаров) в сопоставлении с период 01.09.16 по 31.08.17 (с появлением в структуре ПНД полустационаров).
Рис. 4. Количество госпитализаций пациентов в КС, состоящих на диспансерном наблюдении, за периоды с 01.09.15 по 31.08.16 (до открытия ОИОПП и ДС) и с 01.09.16 по 31.08.17 (после открытия ОИОПП и ДС)
Рис. 5. Количество койко-дней в КС среди состоящих на «Д» наблюдении за периоды с 01.09.15 по 31.08.16 (до открытия ОИОПП и ДС) и с 01.09.16 по 31.08.17 (после открытия ОИОПП и ДС)
Рис. 6. Средняя длительность стационарного лечения среди состоящих на «Д» наблюдении за периоды с 01.09.15 по 31.08.16 (до открытия ОИОПП и ДС) и с 01.09.16 по 31.08.17 (после открытия ОИОПП и ДС)
Как видно на представленных рисунках, по всем показателям отмечается положительная динамика. Одним из самых важных положительных моментов можно считать снижение на 32% абсолютного количества поступивших в КС. Еще более значительным является снижение общего количества к/д в КС, которое составило 33% по сравнению с периодом времени без стационарозамещающих подразделений. Средняя длительность лечения также снизилась на 16%. Все различия статистически значимы (z-тест). Таким образом, налицо улучшение показателей терапии в амбулаторных условиях, в том числе и за счет ее активизации.
Большую проблему для психиатрической службы представляют особо часто госпитализируемые пациенты, так как несмотря на их относительную немногочисленность на них тратится значительные ресурсы. Проведен анализ 59 случаев, отнесенных к этой категории в период с 01.01.17 по 31.08.17.
Соотношение мужчин и женщин в этой группы пациентов представило 51:49%. Средний возраст 47 лет. Но при этом следует отметить, что среди пациентов мужчин преобладали лица молодого и среднего возраста, а среди пациентов женщин наибольшую долю составили лица старше 40 лет. На рис. 7 показано распределение пациентов по нозологическим категориям.
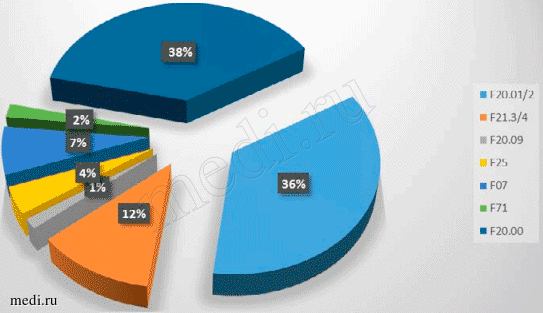 Рис. 7. Распределение пациентов группы ОЧГП (в %) по нозологическому составу
Рис. 7. Распределение пациентов группы ОЧГП (в %) по нозологическому составу
Выявлено, что подавляющие большинство страдали шизофренией (75% или 44 пациенты). Так же велико число пациентов, страдающих шизотипическим расстройством (12% — 7). Остальные категории представлены: шизоаффективным расстройством — 4%, органическим расстройством личности — 7%, умственной отсталостью — 2%.
На рис. 8 рассмотрены важнейшие причины, которые приводили к повторным госпитализациям.
Рис. 8. Распределение пациентов группы ОЧГП (в %) по причине госпитализации
Как видно, основной причиной госпитализации послужило отсутствие комплайенса (37%). Большое число больных (30%) госпитализировано несмотря на проводимую терапию. У значительного числа пациентов обострение заболевания, приведшее к госпитализации, произошло из-за приема алкоголя (19%) и наркотиков (3,5%). Госпитализм стал причиной 7% случаев помещения в больницу. Плохое материальное положение послужило поводом к поступлению в КС в 3,5% случаев.
На рис. 9 показана доля (в %) особо часто госпитализируемых больных с различными психопатологическими синдромами при поступлении в КС.
Рис. 9. Ведущие психопатологические синдромы, с которыми ОЧГП поступали в КС (в %)
Из диаграммы видно, что наряду с ожидаемыми, учитывая нозологический состав, причинами госпитализаций, такими, как параноидный (18%) и галлюцинаторно-параноидный (16%) синдромы, большое число (16%) пациентов госпитализированы в связи с их психопатоподобным поведением.
Были проанализированы характеристики длительности (в койко-днях) и частоты госпитализаций в КС с учетом используемого вида психофармакотерапии (рис. 10).
Рис. 10. Влияние фармакотерапии на длительность и частоту госпитализаций в группе ОЧГП
Обнаружено, что пациенты, получавшие нейролептики пролонгированного действия, проводили в стационаре на 16% больше времени, чем те, кто их не получал. Число госпитализаций в стационар среди получавших пролонгированные нейролептики было выше, чем у не получавших (на 17%). Стоит отметить, что большинство пациентов получавших пролонгированные нейролептики, получали «типичные пролонги» (галоперидол деканоат и зуклопентиксол деканоат), что может быть связано с тем, что данная группа препаратов изначально назначалась больным более склонным к рецидивам.
Использование нормотимика не влияло на число повторных поступлений, но снижало на 18% длительность стационарного лечения, что, говорит о положительном эффекте данной фармакологической группы, даже у больных без выраженных аффективных расстройств.
На рис. 11 рассмотрена зависимость количества к/д у больных с ОЧГП от их пребывании в круглосуточном стационаре или полустационаре (ОИОПП и ДС).
Рис. 11. Зависимость количества к/д в группе ОЧГП от их пребывания в КС или ПС
На данном графике по вертикальной оси показано количество к/д в полустационарах, по горизонтальной — в КС в период с 01.09.16 по 31.08.17. Как видно, обратно пропорциональная зависимость, хоть и слабая, между данными показателями существует (р = -0,04594), т.е. с повышением количества койко-дней в ПС, снижается количество койко-дней в КС. Неизбежно возникает вопрос, имеет ли смысл направлять ОЧГП в полустационары? Исходя из полученных данных, направление ОЧГП в полустационары оправдано.
Приведенные данные относительно лечения особо часто госпитализируемых пациентов говорят о том, что вопреки мнению некоторых авторов [13] и в подтверждение мнения других [10, 11, 13], применение типичных пролонгированных нейролептиков не всегда оказывает положительное влияние на длительность и частоту госпитализаций среди данной категории больных, что связано с тем, что одного нейролептика недостаточно для купирования обострений, а в некоторых случаях вследствие депрессогенного действия используемого препарата вызывало развитие депрессивной симптоматики, в связи с чем кажется правильным перевод некомплаентных пациентов, нуждающихся в приеме нейролептиков, преимущественно на атипичные пролонги. Данные о том, что получавшие нормотимики проводили в КС меньше времени, можно объяснить тем, что нормотимики сглаживают аффективные колебания, снижают выраженность экстрапирамидных расстройств, а также позволяют уменьшить дозировки нейролептиков и повышают комплайентность.
Выводы
1. Использование СЗТ на базе ПНД показало высокую эффективность терапии пациентов во внебольничных условиях.
2. При работе с особо часто госпитализируемыми пациентами необходимо рассматривать возможность максимально длительного лечения в условиях полустационаров.
3. Полученные данные позволяют предположить эффективность применения нормотимиков в группе особо часто госпитализируемых пациентов, что требует дальнейших более масштабных и длительных исследований.
Прытова Елена Борисовна, кандидат медицинских наук, заведующая диспансерным отделением филиала ГБУЗ ПКБ № 4 им. П.Б. Ганнушкина «ПНД № 4», Москва, Россия
Elena B. Prytova, Сand. of Sci. (Med.), Head of the dispensary department of the Ambulatory Psychiatry Center № 4 of Gannushkins clinic, Moscow, Russia
Костенко Роман Владимирович, заведующий отделением интенсивного оказания психиатрической помощи филиала ГБУЗ ПКБ № 4 им. П.Б. Ганнушкина, «ПНД № 4». Москва, Россия
Roman V. Kostenko, the head of the assertive care department of the Ambulatory Psychiatry Center № 4 of Gannushkins clinic, Moscow, Russia
Правдина Наталья Владимировна, кандидат медицинских наук, заместитель главного врача по медицинской части — заведующая филиалом ГБУЗ ПКБ № 4 им. П.Б. Ганнушкина, «ПНД № 4». Москва, Россия
Natalia V. Pravdina, Сand. of Sci. (Med.), Head of the Ambulatory Psychiatry Center № 4 of Gannushkins clinic. Moscow, Russia
Список литературы
1 Мелик Гусейнов Д.В., Костюк Г.П., Черемин Р.А. Концепция развития психиатирической службы Москвы. Экспертные комментарии НИИОЗММ. 2016.
Melik Guseynov D.V., Kostyuk G.P., Cheremin R.A. Kontseptsiya razvitiya psikhiatiricheskoy sluzhby Moskvy. Ekspertnyye kommentarii NIIOZMM. 2016.
2 Шендеров К.В и соавт. Контингент и задачи по психосоциальной терапии больных шизофренией и расстройствами шизофренического спектра, получающих помощь в условиях дневного стационара. Социальная и клиническая психиатрия. 2007;17(3):10—14.
Shenderov K.V. s soavt Kontingent i zadachi po psikhosotsialnoy terapii bolnykh shizofreniyey i rasstroystvami shizofrenicheskogo spektra. poluchayushchikh pomoshch v usloviyakh dnevnogo statsionara Sotsialnaya i klinicheskaya psikhiatriya. 2007;17(3):10-14. (In Russ.).
3 Преобразование психиатрической службы Омской области. Сборник статей и нормативных документов Омск, 2011.
Preobrazovaniye psikhiatricheskoy sluzhby Omskoy oblasti. Sbornik statey i normativnykh dokumentov. Omsk, 2011.
4 Степанова О.Н. Организация лечебной и реабилитационной работы в отделении активного лечения и наблюдения на дому В кн.: Материалы Российской конференции «Современные тенденции организации психиатрической помощи: клинические и социальные аспекты». М., 2004:111-113.
Stepanova O.N. Organizatsiya lechebnoy i reabilitatsionnoy raboty v otdelenii aktivnogo lecheniya i nablyudeniya na domu Materialy Rossiyskoy konferentsii «Sovremennyye tendentsii organizatsii psikhiatricheskoy pomoshchi: klinicheskiye i sotsialnyye aspekty». M., 2004:111-113. (In Russ.).
5 Пантелеева Г.П., Абрамова Л.И., Олейчик И.В., Омельченко М.А., Субботская Н.В., Сорокин С.А., Новоженова Т.Е., Никифорова И.Ю. Клинические и терапевтические перспективы метода лечения ангедонических эндогенных депрессий агомелатином (вальдоксаном). Журнал невропатологии и психиатрии им. С.С. Корсакова. 2015;11:47-54. DOI: 10.17116/ jnevro2015115112?-?
Panteleyeva G.P., Abramova L.I., Oleychik I.V., Omelchenko M.A., Subbotskaya N.V., Sorokin S.A., Novozhenova T.E., Nikiforova I.Yu. Klinicheskiye i terapevticheskiye perspektivy metoda lecheniya angedonicheskikh endogennykh depressiy agomelatinom (valdoksanom). Zhurnal nevropatologii i psikhatrii im. S.S. Korsakova. 2015;11:47 -54. (In Russ.). DOI: 10.17116/jnevro2015115112?-?
6 Dolder C., Nelson M., Snider M. Agomelatine treatment of major depressive disorder. Ann Pharmacother. 2008;42(12):1822-1831. DOI: 10.1345/ aph.1L296. Epub 2008 Nov 25
Dolder CR1, Nelson M, Snider M.Agomelatine treatment of major depressive disorder. — Ann Pharmacother. 2008;42(12):1822-1831. DOI: 10.1345/aph.1L296. Epub 2008 Nov 25
7 Englisch S., Jung H.S., Lewien A., Becker A., Nowak U., Braun H., Thiem J., Eisenacher S., Meyer-Lindenberg A., Zink M. Agomelatine for the Treatment of Major Depressive Episodes in Schizophrenia-Spectrum Disorders: An Open Prospective Proof-of-Concept Study.
Englisch S., Jung H.S., Lewien A., Becker A., Nowak U., Braun H., Thiem J., Eisenacher S., Meyer-Lindenberg A., Zink M. Agomelatine for the Treatment of Major Depressive Episodes in Schizophrenia-Spectrum Disorders: An Open Prospective Proof-of-Concept Study. J. Clin. Psychopharmacol. 2016;36(6):597-607. DOI: 10.1097/JCP.0000000000000587 J. Clin. Psychopharmacol. 2016;36(6):597-607. DOI: 10.1097/JCP.0000000000000587
8 Bruno A., Zoccali R.A., Abenavoli E., Pandolfo G., Scimeca G., Spina E., Muscatello M.R. Augmentation of clozapine with agomelatine in partial-responder schizophrenia: a 16-week, open-label, uncontrolled pilot study. J. Clin. Psychopharmacol. 2014;34(4):491-494. DOI: 10.1097/ JCP.0000000000000157
9 Stahl's Essential Psychopharmacology. 4th ed. Cambridge University Press, 2013.
Stahl's Essential Psychopharmacology. 4th ed. Cambridge University Press, 2013.
10 De Risio A., Lang A.P. History and therapeutic rationale of long acting antipsychotics. Curr. Clin. Pharmacol. 2014;9(1):39-52.
De Risio A., Lang A.P. History and therapeutic rationale oflong acting antipsychotics. Curr. Clin. Pharmacol. 2014;9(1):39-52.
11 Miyamoto S., Fleischhacker W.W. The Use of Long-Acting Injectable Antipsychotics in Schizophrenia. Curr. Treat Options Psychiatry. 2017;4(2):117-126. Published online 2017 Apr 19. doi: 10.1007/s40501-017-0115-z
Miyamoto S., Fleischhacker W.W. The Use of Long-Acting Injectable Antipsychotics in Schizophrenia. Curr. Treat Options Psychiatry. 2017;4(2):117-126. Published online 2017 Apr 19. doi: 10.1007/s40501-017-0115-z
12 Kishimoto T., Robenzadeh A., Leucht C., Leucht S., Watanabe K. , Mimura M., Borenstein M., Kane J.M., Correll C.U. Long-acting injectable vs oral antipsychotics for relapse prevention in schizophrenia: a meta-analysis of randomized trials. Schizophr. Bull. 2014;40(1):192-213. doi: 10.1093/ schbul/sbs150
Kishimoto T., Robenzadeh A., Leucht C., Leucht S., Watanabe K., Mimura M., Borenstein M., Kane J.M., Correll C.U. Long-acting injectable vs oral antipsychotics for relapse prevention in schizophrenia: a meta-analysis of randomized trials. Schizophr. Bull. 2014;40(1):192-213. doi: 10.1093/schbul/sbs150
13 Kishimoto T., Nitta M., Borenstein M., Kane J.M., Correll C.U.J. Long-acting injectable versus oral antipsychotics in schizophrenia: a systematic review and meta-analysis of mirror-image studies Clin Psychiatry. 2013;74(10):957-9 65. DOI: 10.4088/JCP.13r08440
Kishimoto T., Nitta M., Borenstein M., Kane J.M., Correll C.U.J. Long-acting injectable versus oral antipsychotics in schizophrenia: a systematic review and meta-analysis of mirror-image studies Clin Psychiatry. 2013;74(10):957-965. DOI: 10.4088/JCP.13r08440
Комментарии
ПРАКТИКА ПЕДИАТРА
