Новые возможности в лечении хронической сердечной недостаточности с сохраненной фракцией выброса
Статьи Опубликовано в журнале:« Кардиоваскулярная терапия и профилактика » 14(4), 2015г.
Душина А. Г., Либис Р. А.
ГБОУ ВПО Оренбургский государственный медицинский университет Минздрава России. Оренбург, Россия
Материал и методы. В исследование были включены 67 пациентов с ХСН-СФВ (ФВ>50%), I-ИА стадии, I-III функционального класса (ФК), развившейся на фоне артериальной гипертонии или артериальной гипертонии в сочетании с ишемической болезнью сердца. В зависимости от особенностей лечения пациенты были разделены на 2 группы: основная (n=37), получающих комбинацию БРА II (валсартан, средняя доза 130,8±38,8 мг/сут.) и АКК (S(-) амлодипин, средняя доза 3,2±1,1 мг/сут.) дополнительно к стандартной терапии ХСН, и контрольная (n=30), получающих только стандартное лечение. Обследование всех пациентов происходило до начала лечения и через 12 нед. и включало сбор анамнеза, физикальный осмотр, электрокардиографию, ее суточное мониторирование, эхокардиографию, проведение теста с 6-минутной ходьбой (ТШХ), оценку тяжести ХСН по шкале оценки клинического состояния (ШОКС), оценку качества жизни с помощью Миннесотского опросника качества жизни при сердечной недостаточности (MLHFQ).
Результаты. Межгрупповой сравнительный анализ показал, что улучшение клинического состояния по данным ШОКС в основной группе составило -50,0 [-50,0; -31,0]%, в группе контроля -33,3 [-33,3; 0,0]% (р<0,05), переносимости физической нагрузки по данным ТШХ - 11,6±8,4 и 6,6±10,6% (р<0,05), качества жизни -26,0 [-44,0; 0,0] и -26,8 [-33,3; -18,2]% (р>0,05), соответственно. Среди эхокардиографических показателей только уменьшение толщины межжелудочковой перегородки отмечено в основной и контрольной группах -4,0±1,2 и -2,9±1,5%, соответственно, (р<0,05).
Заключение. Использование комбинации БРА II валсартана и АКК S(-) амлодипина у пациентов с ранними стадиями ХСН-СФВ приводит к более значимому регрессу гипертрофии миокарда левого желудочка, уменьшению выраженности клинической симптоматики, улучшению переносимости физической нагрузки.
Ключевые слова: хроническая сердечная недостаточность с сохраненной фракцией выброса, антагонисты кальциевых каналов, блокаторы рецепторов к ангиотензину II.
Кардиоваскулярная терапия и профилактика, 2015; 14(4): dx.doi.org/10.15829/1728-8800-2015-4-
Поступила 11/08-2015
Принята к публикации 17/08-2015
New opportunities in treatment of chronic heart failure with normal ejection fraction
Dushina A. G., Libis R. A.
SBEI HPE Orenburg State Medical University of the Healthcare Ministry. Orenburg, Russia
Aim. To evaluate aim worthiness and efficacy of the application of angiotensin type II receptor blockers (ARB) and calcium channel antagonists (CCA) in patients with early stages of chronic heart failure with normal ejection fraction (CHF-NEF) developed on the background of arterial hypertension and arterial hypertension with ischemic heart disease.
Material and methods. Totally 67 patients included with CHF-NEF (EF>50%), of I-IIA stage, I-III functional class (FC), developed over arterial hypertension and arterial hypertension with ischemic heart disease. Depending on the specifics of treatment patients were selected into 2 groups: main (n=37) group-taking ARBs (valsartan, average dosage 130,8±38,8 mg/ day) and CCA (S(-) amlodipine, average dosage 3,2±1,1 mg/day) with the standard therapy of CHF, and control group (n=30) taking only standard treatment. Investigation in all patients took place before the beginning of treatment and in 12 weeks and included anamnesis, examination, electrocardiography and Holter monitoring, echocardiography, 6-minute test (SMT), evaluation of CHF severity by the score of clinical condition (SCC), evaluation of life quality with Minnesota Questionnaire for Heart failure.
Results. Intergroup analysis showed that the improvement of clinical condition by the SCC in the main group was -50,0 [-50,0; -31,0]%, in control group--33,3 [-33,3; 0,0]% (р<0,05), SMT exercise tolerance - 11,6±8,4 and 6,6±10,6% (р<0,05), life quality -26,0 [-44,0; 0,0] and -26,8 [-33,3; -18,2]% (р>0,05), respectively. Among echocardiographic parameters only decrease of interventricular septum thickness was marked in both groups -4,0±1,2 and -2,9±1,5%, resp., (р<0,05).
Conclusion. Usage of ARB valsartan and CCA (S-) amlodipine in patients with earlier stages of CHF-NEF leads to more serious regression of myocardial hypertrophy of the left ventricle, the decrease of clinical symptomatic severity, improvement of exercise tolerance.
Keywords: : chronic heart failure with normal ejection fraction, calcium channel antagonists, angiotensin II receptor blockers.
Cardiovascular therapy and prevention, 2015; 14(4):
dx.doi.org/10.15829/1728-8800-2015-4-
Хроническая сердечная недостаточность (ХСН) в XXI веке остается одной из актуальных проблем не только кардиологии, но и здравоохранения в целом. Осложняя течение большинства сердечнососудистых заболеваний, СН наиболее часто приводит к госпитализации, снижению трудоспособности и смерти больных. В настоящее время ~1-2% взрослого населения в развитых странах страдают ХСН, с преобладанием риска >10% среди пациентов в возрасте >70 лет [1], и в ближайшие 20 лет ожидается увеличение ее распространенности на 25% [2].
В течение долгого времени развитие СН связывали только со снижением сократительной способности сердца, и только в 80-е годы внимание кардиологического сообщества обратилось к диастолической дисфункции левого желудочка (ЛЖ) как причине ХСН у больных с нормальной систолической функцией [3].
В настоящее время распространенность ХСН с сохраненной фракцией выброса (ХСН-СФВ) увеличивается с тревожной скоростью, ~1% в год [4]. За последние 15 лет она повысилась с 38% до 54% [5], а по существующим прогнозам к 2020г уже ~80% пациентов с ХСН будут иметь сохраненную систолическую функцию ЛЖ [6]. При этом прогноз при ХСН-СФВ остается крайне серьезным. И если в случае ХСН с низкой ФВ существует тенденция к его улучшению на фоне лечения, то у пациентов с ХСН-СФВ прогноз в ответ на современную терапию за последние два десятилетия почти не изменился [7]. Все это позволяет говорить о ХСН-СФВ, как о неинфекционной эпидемии XXI века.
Четких рекомендаций и схем медикаментозной терапии больных с ХСН-СФВ нет. Согласно существующим Национальным рекомендациям (четвертый пересмотр, 2013), лечение пациентов с ХСН-СФВ носит предположительный характер и направлено на коррекцию всех факторов и заболеваний, способствующих развитию диастолических расстройств, появлению и прогрессированию СН. Препаратов для лечения с эффективностью, доказанной в крупных, рандомизированных, клинических исследованиях, нет. Имеются лишь единичные данные по отдельным классам лекарственных препаратов, которые указывают, что, несмотря на обоснованность своего применения, представители этих классов не оказывают существенного влияния на клинические проявления, внутрисердечную гемодинамику, а также прогноз пациентов с ХСН-СФВ. Назрела необходимость разработки специальных лечебно-диагностических схем для таких пациентов [9].
Так как в большинстве случаев в основе ХСН-СФВ лежит диастолическая дисфункция, идеальными для длительного лечения представляются средства, способные улучшать активное расслабление и растяжимость миокарда [10]. Наиболее перспективными в этом отношении видятся блокаторы рецепторов к ангиотензину II (БРА II), подавляющие активность ренин-ангиотензин-альдостероновой системы, и, следовательно, улучшающие механические свойства миокарда, и антагонисты кальциевых каналов (АКК), улучшающие его активное расслабление и диастолическое наполнение желудочков, которые при комбинированном применении обладают комплементарным механизмом действия на диастолическую функцию. БРА II, валсартан, доказал свою эффективность, как в профилактике развития ХСН у больных артериальной гипертонией (АГ), так и в улучшении прогноза жизни больных ХСН со сниженной систолической функцией сердца: VALUE (Valsartan Antihypertensive Long-term Use Evaluation), Val-HeFT (Valsartan Heart Failure Trial). АКК S(-) амлодипин отличается минимальной частотой развития основного побочного эффекта АКК - периферических отеков.
Таким образом, при доказанной диастолической дисфункции представляется оправданным применение комбинации БРА II и АКК, однако информации, позволяющей судить об эффективности этой комбинации у пациентов с ХСН-СФВ, недостаточно.
Цель исследования - оценить возможность и эффективность применения комбинации БРА II и АКК у пациентов с ранними стадиями ХСН-СФВ, развившейся на фоне АГ или АГ в сочетании с ишемической болезнью сердца (ИБС) (АГ ± ИБС).
Материал и методы
В исследование были включены 67 пациентов с ХСН-СФВ (ФВ>50%), I-ИА стадии, I-III функционального класса (ФК). В зависимости от особенностей лечения пациенты были разделены на 2 группы: основная (n=37) и контрольная (n=30). Основная группа получала комбинацию БРА II (валсартан (Валз, Актавис, Исландия) и АКК (S(-) амлодипин (ЭсКорди Кор, Актавис, Исландия) дополнительно к стандартной терапии ХСН. Подбор доз препаратов осуществлялся индивидуально. Начальная доза для валсартана составляла 40 мг 2 раза в сут., для S (-) амлодипина - 2,5 мг 1 раз в сут. В последующем проводилась титрация доз до достижения терапевтического эффекта, в результате средняя суточная доза для валсартана составила 130,8±38,8 мг/сут, для S (-) амлодипина - 3,2±1,1 мг/сут. Контрольная группа получала только стандартное лечение в соответствии с Национальными рекомендациями (четвертый пересмотр, 2013). Все пациенты контрольной группы принимали ингибиторы ангиотензин-превращающего фермента, 72,7% пациентов основной группы и 76,7% группы контроля получали ß-адреноблокаторы, 24,2% и 25,8%, соответственно, - диуретики. Исходная клинико-демографическая характеристика пациентов представлена в таблице 1.
Таблица 1. Исходная клинико-демографическая характеристика пациентов, включенных в исследование, по группам
| Показатель | Основная группа (n=37) | Контроль (n=30) |
| Возраст (годы), М±SD | 61,2±8,2 | 61,5±6,2 |
| Пол (мужчины/женщины), n (%) | 15 (40,5)/22 (49,5) | 7 (23,3)/23 (76,7) |
| Этиология ХСН-СФВ, n (%): | ||
| • АГ | 21 (56,8) | 9 (30,0) |
| • АГ+ИБС | 16 (43,2) | 21 (70,0) |
| ФК ХСН, n (%): | ||
| • I | 12 (32,4) | 10 (33,3) |
| • II | 20 (54,1) | 18 (60,0) |
| • III | 5 (13,5) | 2 (6,7) |
| Степень АГ, n (%): | ||
| • 1 | 1 (2,7) | 3 (10,0) |
| • 2 | 10 (27,0) | 11 (36,7) |
| • 3 | 26 (70,3) | 16 (53,3) |
| ПИКС, n (%) | 5 (13,5) | 4 (13,3) |
| Сахарный диабет, n (%) | 9 (24,3) | 5 (16,7) |
Обязательными условиями при включении в исследование были: информированное согласие на участие, возраст пациентов 40-80 лет, наличие ХСН-СФВ (ФВ >50%), I-ПА стадии, I-III ФК, развившейся на фоне АГ или АГ + ИБС. Критериями исключения из исследования были: прием изучаемой комбинации на момент начала исследования; гиперчувствительность к препаратам; исходная артериальная гипотензия (артериальное давление <100 мм рт.ст.); перенесенный инфаркт миокарда или нестабильная стенокардия продолжительностью <3 мес.; гемодинамически значимый врожденный или приобретенный порок сердца; гемодинамически значимые нарушения ритма; воспалительное поражение сердца любого генеза (эндокардит, миокардит, перикардит); симптоматическая АГ; ХСН IV ФК; тяжелая легочная, почечная или печеночная патология с выраженным нарушением функции; любое состояние с предполагаемой продолжительностью жизни <3 лет; беременность; кормление грудью; психические расстройства.
Диагноз ХСН-СФВ устанавливали на основе существующих национальных рекомендаций ОССН (Общество специалистов по сердечной недостаточности), РКО (Российское кардиологическое общество) и РНМОТ (Российское научное медицинское общество терапевтов) по диагностике и лечению ХСН (четвертый пересмотр, 2013).
С целью оценки эффективности и безопасности лечения обследование всех пациентов происходило при включении в исследование (первичное обследование) и через 12 нед. (итоговое обследование). Обследование включало сбор анамнеза, а также клинический осмотр с оценкой тяжести ХСН по шкале оценки клинического состояния (ШОКС) больных ХСН (R. Cody, 1993 в модификации В. Ю. Мареева, 2000). Для определения толерантности к физической нагрузке выполнялся тест с 6-минутной ходьбой (ТШХ). Качество жизни (КЖ) оценивалось с помощью Миннесотского опросника КЖ при СН. Всем пациентам выполнялась ЭКГ в 12-ти стандартных отведениях. Для оценки структурно-функционального состояния миокарда использовали стандартное эхокардиографическое исследование в одномерном (М), двухмерном (В) и доплеровском (Д) режимах на аппаратах SonoScape 8000 и Vivid 3.
Рис. 1 Динамика клинических проявлений ХСН-СФВ в основной и контрольной группах.
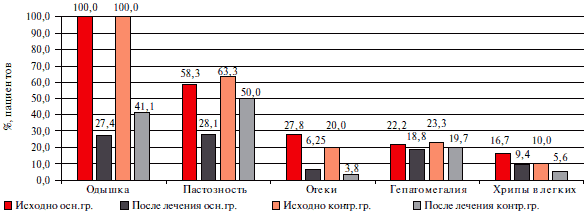
Таблица 2. Динамика баллов по ШОКС на фоне проводимого лечения, Ме [Q25; Q75]
| ШОКС, баллы | Группа | |
| Основная | Контрольная | |
| Исходно | 4,0 [3,0; 4,0] | 3,0 [3,0; 4,0] |
| После лечения | 2,0 [1,5; 3,0]* | 2,0 [2,0; 3,0]* |
| А, % | -50,0 [31,0; 50,0] | -33,3 [0,0; 33,3]** |
** - р<0,05 по сравнению с основной группой.
Таблица 3. Динамика результатов ТШХ на фоне лечения, М±SD
| ТШХ, м | Группа | |
| Основная | Контрольная | |
| Исходно | 388,9±87,8 | 384,1±66,4 |
| После лечения | 439,5±98,4* | 407,0±70,3* |
| А, % | 11,6±8,4 | 6,6±10,6** |
** - р<0,05 по сравнению с основной группой.
Статистическая обработка результатов проводилась с помощью компьютерной программы Statistica 6.1. Качественные признаки представлены в виде абсолютных и относительных частот (n, %), количественные нормально распределенные признаки - в виде среднего значения и стандартного отклонения M±SD), количественные признаки, имеющие распределение отличное от нормального - в виде медианы, верхнего и нижнего квартиля (Me[LQ;UQ]). Вид распределения определялся с помощью графической визуализации и критерия Шапиро-Уилка. Для сравнения количественных, нормально распределенных признаков, имеющих равенство дисперсий, использовались параметрические методы (t-критерий для зависимых и независимых выборок). В остальных случаях для оценки достоверности различия данных применяли непараметрические методы (критерий Вилкоксона в зависимых группах, критерий Манна-Уитни в независимых группах). Различия считались статистически значимыми при р<0,05.
Результаты и обсуждение
Комплексный анализ клинико-демографических характеристик пациентов с ХСН-СФВ, включенных в исследование, показал, что основной контингент - женщины старшей возрастной группы, что соответствует результатам многочисленных клинических исследований, в которых также показано, что вероятность развития ХСН-СФВ выше у женщин и увеличивается с возрастом [12-14]. В настоящем исследовании, как и в большинстве других [14], наиболее частым субстратом для развития ХСН-СФВ была АГ или АГ + ИБС без инфаркта миокарда в анамнезе (86,6% случаев). Комбинация АГ + ИБС встречается у пациентов с ХСН в ~50% случаев [15]. Среди пациентов, участвующих в исследовании, ее распространенность составила 55,2%.
В рамках исследования сравнивалась эффективность двух стратегий лечения - стандартной: ингибиторы ангиотензин-превращающего фермента/БРА II, ß-адреноблокаторы, диуретики, и с дополнительным включением комбинации БРА II и АКК. Средняя продолжительность курса лечения в основной группе составила 13,35±1,1 нед., в группе контроля - 12,8±0,9 нед. На фоне лечения двое пациентов из основной группы выбыли в связи с развитием отека стоп и лодыжек, связанного с приемом амлодипина, что привело к его отмене.
Структура предъявляемых жалоб, а также объективных признаков ХСН и их распространенность до начала лечения в основной группе и в группе контроля не отличались: ведущей жалобой была одышка при физической нагрузке, реже отмечалась пастозность стоп и голеней, отеки, гепатомегалия, хрипы в легких. Однако на фоне проводимого лечения динамика клинических проявлений ХСН в группах была различной. Уменьшение одышки, исчезновение пастозности стоп и голеней, хрипов в легких через 12 нед. лечения чаще встречались у пациентов, принимающих комбинацию БРА II и АКК. Тенденция к уменьшению гепатомегалии не достигла статистической значимости, вероятно, вследствие короткого периода наблюдения. Графически данные представлены на рисунке 1.
Общее состояние больных, степень выраженности клинических проявлений ХСН-СФВ и, как следствие, эффективность проводимого лечения для большей объективности оценивались с помощью ШОКС. Динамика баллов, набранных по ШОКС, исходно и после лечения представлена в таблице 2.
На фоне лечения в основной группе и в группе контроля наблюдалось достоверное улучшение клинического состояния пациентов, что проявлялось в уменьшении количества баллов, набранных по ШОКС. Однако при межгрупповом сравнении положительная динамика была достоверно более значимой в основной группе (р<0,01).
С целью объективной оценки толерантности к физической нагрузке в ходе лечения проводили ТШХ. Этот тест, предложенный еще в 1985г, отличается физиологичностью, простотой выполнения, относительной безопасностью и информативностью, при этом высоко коррелирует с результатами стандартных стресс-тестов - велоэргометрии и тредмила. Улучшение переносимости физической нагрузки по данным ТШХ наблюдалось в обеих группах, но межгрупповой анализ показал, что оно было более значимым у пациентов, принимающих изучаемую комбинацию (таблица 3).
КЖ - важный интегральный показатель, оценка которого может быть использована как для характеристики тяжести патологического процесса, так и для анализа эффективности лечения. Учитывая, что в настоящее время отсутствует тенденция к улучшению прогноза для пациентов с ХСН-СФВ, улучшение КЖ у этих больных приобретает не меньшее значение, чем предупреждение смертности.
На фоне лечения по данным Миннесотского опросника общий суммарный балл, характеризующий КЖ в целом, уменьшался в основной группе и группе контроля, что свидетельствует об улучшении КЖ. При этом оценивалась не только динамика КЖ в целом, но и его компонентов - физического, социально-экономического и психоэмоционального, для которых также отмечалась достоверная положительная динамика.
Для уточнения степени выраженности полученных изменений в каждой из групп и их сравнения проведен межгрупповой анализ, данные которого представлены в таблице 4.
Таблица 4. Результаты межгруппового анализа показателей КЖ в основной и контрольной группах, Ме [Q25; Q75]
| Показатель | Группа | |||||
| Основная | Контрольная | |||||
| Исходно | После лечения | Δ, % | Исходно | После лечения | Δ, % | |
| КЖ в целом, балл | 39,5 | 30,0 | -26,0 | 39,5 | 28,0 | -26,8 |
| [19,0; 57,5] | [15,0; 46,5]* | [-44,0; 0,0] | [27,0; 58,0] | [15,0; 40,0]* | [-33,3;-18,2] | |
| Физический компонент, балл |
22,0 | 14,0 | -20,1 | 18,5 | 14,0 | -17,0 |
| [7,5; 30,0] | [6,0; 23,5]* | [-50,0; 0,0] | [10,0;28,0] | [7,0; 21,0]* | [-25,0; 0,0] | |
| Социально-экономический компонент, балл |
12,0 | 7,0 | -29,3 | 12,0 | 7,5 | -43,1 |
| [7,0; 16,5] | [3,0; 13,0]* | [-41,7; 0,0] | [8,0; 17,0] | [5,0; 12,0]* | [-46,7;-16,7] | |
| Психоэмоциональный компонент, балл |
7,5 | 6,5 | -23,4 | 10,0 | 5,0 | -33,3 |
| [3,0; 14,0] | [1,0; 11,0]* | [-50,0; 0,0] | [5,0; 15,0] | [3,0; 8,0]* | [-50,0; 0,0] | |
И в основной группе и в группе контроля проводимое лечение оказывало наибольшее влияние на социально-экономический статус пациентов, в меньшей степени на психоэмоциональный и физический. Для физического компонента более выраженная положительная динамика была отмечена в основной группе, для социально-экономического и психоэмоционального - в контрольной, однако эти межгрупповые различия не достигли уровня статистической значимости. Достоверные различия в динамике суммарных баллов, характеризующих КЖ в целом, отсутствовали.
И в основной группе, и в группе контроля оценивались структурно-функциональные показатели миокарда на момент включения в исследование и при его завершении (таблица 5, 6).
Таблица 5. Динамика структурно-функциональных показателей миокарда в основной группе, М±SD
| Признак | Исходно | После лечения | Достоверность, р |
| ФВ, % | 65,4±8,3 | 63,8±6,9 | 0,55 |
| ПЖ, мм | 31,0±3,5 | 31,9±3,0 | 0,28 |
| ПП, мм | 50,1±5,9 | 52,0±6,1 | 0,08 |
| ЛП, мм | 51,3±7,9 | 54,1±6,0 | 0,07 |
| КДР, мм | 52,8±4,3 | 53,2±4,7 | 0,59 |
| КСР, мм | 33,9±5,3 | 34,4±5,0 | 0,96 |
| МЖП, мм | 13,7±1,5 | 13,2±1,1 | <0,01 |
| ЗС, мм | 12,3±1,3 | 11,9±1,0 | 0,01 |
| ОТС | 0,50±0,06 | 0,47±0,05 | 0,02 |
| ММ ЛЖ, г | 293,4±63,7 | 283,3±59,9 | 0,03 |
| ИММ ЛЖ, г/м2 | 151,3±25,2 | 144,9±22,8 | 0,03 |
| Е, см/сек | 0,53±0,16 | 0,58±0,30 | 0,32 |
| А, см/сек | 0,76±0,18 | 0,74±0,26 | 1,0 |
| Е/А | 0,73±0,28 | 0,83±0,44 | 0,18 |
| IVRT, мс | 115,1±20,9 | 122,2±46,4 | 0,77 |
| DX мс | 238,7±57,5 | 236,1±76,7 | 0,91 |
Таблица 6. Динамика структурно-функциональных показателей миокарда в группе контроля, М±SD
| Признак | Исходно | После лечения | Достоверность, р |
| ФВ, % | 67,0±6,6 | 69,0±6,4 | 0,22 |
| ПЖ, мм | 32,0±2,3 | 30,8±3,0 | <0,01 |
| ПП, мм | 50,0±3,9 | 48,3±4,8 | 0,05 |
| ЛП, мм | 51,3±5,3 | 52,0±4,1 | 0,59 |
| КДР, мм | 51,2±5,0 | 51,2±4,8 | 0,52 |
| КСР, мм | 32,4±5,0 | 31,5±4,9 | 0,65 |
| МЖП, мм | 13,0±1,2 | 12,6±1,0 | 0,04 |
| ЗС, мм | 11,4±1,3 | 11,2±1,1 | 0,17 |
| ОТС | 0,48±0,05 | 0,47±0,05 | 0,05 |
| ММ ЛЖ, г | 256,3±58,2 | 247,3±49,4 | 0,21 |
| ИММ ЛЖ, г/м2 | 134,1±25,7 | 131,8±24,3 | 0,25 |
| Е, см/сек | 0,57±0,13 | 0,59±0,11 | 0,04 |
| А, см/сек | 0,72±0,18 | 0,70±0,14 | 0,88 |
| Е/А | 0,86±0,37 | 0,88±0,23 | 0,20 |
| IVRT, мс | 124,0±27,0 | 111,1±20,9 | 0,06 |
| DT мс | 276,8±60,7 | 281,7±65,3 | 0,85 |
При анализе динамики морфофункциональных показателей миокарда установлено, что в основной группе, в отличие от контрольной, происходило достоверное снижение степени гипертрофии миокарда ЛЖ, проявляющееся в уменьшении толщины межжелудочковой перегородки (МЖП), задней стенки, относительной толщины стенок, массы миокарда и индекса массы миокарда ЛЖ, показатели диастолической и систолической функции значимо не менялись. В группе контроля отмечено лишь уменьшение продольного размера правого желудочка, толщины МЖП, увеличение максимальной скорости раннего диастолического наполнения. Показатели систолической функции при стандартном лечении также значимо не менялись.
И в основной и в контрольной группах значимо менялась толщина МЖП, причем уменьшение толщины МЖП в основной группе было более выраженным, чем в контрольной, и составило -4,0±1,2% vs -2,9±1,5%, соответственно, (р<0,05).
В ходе исследования в основной группе контролировали частоту сердечных сокращений (ЧСС), наджелудочковой и желудочковой эктопической активности. Средняя ЧСС днем до начала лечения составила 76,2±9,2 уд/мин, после - 74,5±9,1 уд/мин (р=0,38), ночью - 61,8±9,1 и 61,3±9,1 уд/мин (р=0,74), соответственно. При оценке циркадной динамики ЧСС также не было выявлено значительных различий: циркадный индекс до и после лечения составил 124,9±10,6 и 122,1±8,7% (р=0,61), соответственно. Значимых изменений в количестве желудочковых и наджелудочковых экстрасистол в ходе лечения не было. Обращает на себя внимание факт, что до начала лечения только у 4 пациентов основной группы были зафиксированы единичные пароксизмы фибрилляции предсердий неустойчивой формы, после - у 9, и их частота составила от 1 до 4 в сут. (р=0,051). Заключение
На фоне лечения и в основной группе и в группе контроля наблюдалось достоверное улучшение клинического состояния пациентов, переносимости физической нагрузки, КЖ, в т.ч. его физического, социально-экономического и психоэмоционального компонентов, а также структурно-функциональных показателей миокарда. Однако использование комбинации БРА II валсартана и АКК S(-) амлодипина у пациентов с ранними стадиями ХСН-СФВ приводило к более значимому регрессу гипертрофии миокарда ЛЖ, уменьшению степени выраженности клинической симптоматики, улучшению переносимости физической нагрузки, что при длительном применении может быть залогом улучшения прогноза жизни больных ХСН.
Литература
