Современные перспективы применения статинов
СтатьиОпубликовано в журнале:
Международный Медицинский Журнал »» 6 / 2000 Дейвид Дж. Майрон, Сергио Фазио, МакРаэ Ф. Линтон
Отдел терапии, отделение сердечно-сосудистых заболеваний, Университет Вандербилт, Школа медицины, Нашвилл, Теннесси, США
Статины (ингибиторы редуктазы HMG-CoA) широко применяются для лечения гиперхолестеринемии. Их ингибиторное действие основывается на агонизме по отношению к редуктазе HMG-CoA, тем самым они уменьшают концентрации ЛНП в большей степени, чем другие препараты, снижающие уровень холестерина. Кроме того, они нормализуют концентрацию триглицеридов у больных с гипертриглицеридемией. Статины хорошо переносятся, и их применение характеризуется достоверными показателями безопасности. Клинические исследования у больных с ишемической болезнью сердца (ИБС) и без нее, с высоким и с нормальным уровнем холестерина неизменно демонстрировали, что статины уменьшают относительный риск тяжелых осложнений ИБС приблизительно на 30%, при этом абсолютный положительный эффект сильнее выражен в группе больных с повышенным исходным риском. Такой результат объясняют положительным действием на липопротеины плазмы, на функцию эндотелия, на строение и стабильность бляшек, а также подавлением тромбоза и воспаления. Механизмы, не зависящие от снижения ЛНП, могут играть важную роль в достижении положительного клинического эффекта при использовании статинов, поэтому, возможно, врачи станут рассматривать их не только как лекарственные средства, предназначенные для уменьшения уровня липидов, но и как антиатерогенные средства.
Появление ингибиторов редуктазы 3-гидрокси-3-метилглютарил-кофермента А (HMG-CoA), или статинов, совершило переворот в лечении гиперхолестеринемии. Статины стали препаратами, наиболее часто назначаемыми для лечения этого состояния, что обусловлено их эффективностью в снижении ЛНП, а также хорошей толерантностью и безопасностью применения. Настоящий обзор посвящен фармакологическим свойствам, результатам клинических испытаний и предполагаемым механизмам клинической эффективности статинов.
Механизм действия
Статины полностью подавляют редуктазу HMG-CoA - фермент, который катализирует этап, ограничивающий скорость биосинтеза холестерина [1]. В результате снижается концентрация холестерина в гепатоцитах, что повышает экспрессию рецепторов к ЛНП в печени, которые удаляют ЛНП и его предшественники из циркулирующей крови [2]. Статины могут подавлять в печени синтез аполипопротеина В-100, а также синтез и секрецию липоротеинов, богатых триглицеридами [3, 4]. Первичный-механизм снижения ЛНП - это удаление его из крови посредством рецепторов к нему; тем не менее, уменьшение выработки липопротеинов в печени и их секреции может объяснить тот факт, что аторвастин и симвастатин способны понижать ЛНП у тех больных, у которых наблюдается гомозиготная семейная гиперхолестеринемия, и которые не имеют функционирующих рецепторов к ЛНП [5, 6].
Фармакологические свойства
Ловастатин (Lovastatin), правастатин (Pravastatin) и симвастатин (Simvastatin) получаются посредством грибной ферментации. Флювастатин (Fluvastatin), аторвастатин (Atorvastatin) и церивастатин (Cerivastatin) - полностью синтетические препараты. Метаболизм, или биотрансформация, ловастатина, симвастатина, аторвастатина и церивастатина идет по пути цитохрома Р 450 (CYP) 3А4 [7]. Метаболизм флювастатина идет по CYP2C9, а в трансформацию правастатина этот механизм практически не входит [8]. Правастатин чрезвычайно гидрофилен по сравнению с другими статинами, за исключением флювастатина, занимающего промежуточное положение по физико-химическим свойствам. Показано, что эти различия в гидрофильности не имеют клинического значения.
Влияние на липиды и липопротеины плазмы
Статины значительно снижают уровень липопротеинов низкой плотности (ЛНП) и умеренно повышают концентрацию липопротеинов высокой плотности (ЛВП). Степень уменьшения количества триглицеридов прямо пропорционально зависит от их исходного уровня, а также от способности данного препарата снижать ЛНП [9, 10].
В табл. 1 показана сравнительная эффективность действия статинов на липиды и липопротеины у больных без гипертриглицеридемии. В целом, удвоение дозы приводит к снижению ЛНП на 7% [11]. Статины не уменьшают концентрации липоротеина (а) (Лпа) [16]. Они также не оказывают влияния на размер и плотность молекул ЛНП [17].
Неблагоприятные эффекты
Как правило, лечение статинами переносится хорошо, причем между отдельным препаратами различий по безопасности не отмечается. Наиболее значимым побочным действием является влияние на печень и мышцы. Приблизительно у 1% больных уровень трансаминаз повышается более, чем в 3 раза, причем этот эффект зависит от дозы [18-22]. Если наблюдается такая реакция, то применение препарата должно быть прекращено; после этого обычно концентрация трансаминаз нормализуется через 2-3 мес [19].
Таблица 1. Сравнительная эффективность шести применяемых в настоящее время статинов в отношении уменьшения концентрации липидов и липоротеинов у больных без гипертриглицеридемии.
| Статин, доза в мг | Изменения в уровне липидов или липопротеинов | ||||||||
| Аторвастатин | Симвастатин | Ловастатин | Правастатин | Флювастатин | Церивастатин | Всего | ЛНП | ЛВП | Триглицериды |
| ... | 10 | 20 | 20 | 40 | 0,2 | -22% | -27% | 4-8% | -10-15% |
| 10 | 20 | 40 | 40 | 80 | 0,4 | -27% | -34% | 4-8% | -10-20% |
| 20 | 40 | 80 | ... | ... | ... | -32% | -41% | 4-8% | -15-25% |
| 40 | 80 | ... | ... | ... | ... | -37% | -48% | 4-8% | -20-30% |
| 80 | ... | ... | ... | ... | ... | -42% | -55% | 4-8%* | -25-35% |
*В исследовании [13] лечение аторвастатином в дозе 80 мг было связано со слабым уменьшением концентрации ЛВП.
Один из главных неблагоприятных эффектов статинов - это миопатия: боли или слабость в мышцах в сочетании с повышением креатинкиназы более, чем в 10 раз по сравнению с верхней границей нормы. Миопатия при монотерапии статинами встречается приблизительно у 1 из 1000 больных, и также связана с дозой. При этом иногда наблюдаются такие симптомы, как лихорадка и общее недомогание; эти проявления больше выражены при повышенных уровнях данного препарата в сыворотке. Если больной с нераспознанной миопатией будет продолжать принимать препарат, то могут развиться лизис поперечно-полосатой мышечной ткани и острая почечная недостаточность [23]. Если же миопатия диагностируется вовремя и препарат отменяется, то патология мышечной ткани носит обратимый характер, и возникновение острой почечной недостаточности маловероятно.
Сочетание статинов с препаратами, которые являются ингибиторами или субстратами CYP3A4, повышает риск миопатии, возможно, за счет подавления метаболизма статинов и повышения их концентрации в крови. Такими препаратами являются: циклоспорин [24], эритромицин [7], кларитромицин [7], нефазодон [7], азол антифугалс [7], ингибиторы протеиназы и мибефрадил (при применении ловастатина и симвастатина) [25]. Фибраты и ниацин также увеличивают вероятность миопатии, индуцируемой статинами, при этом концентрация статинов в плазме не повышается [26]. Случаи миопатии описаны и при использовании правастатина, хотя он практически не метаболизируется по пути CYP [27]. Статины, которые метаболизируются или не метаболизируются по CYP, применяются безопасно в комбинации с циклоспорином у больных после трансплантации сердца [28, 29]. Среди прочих факторов риска развития миопатии, связанной со статинами, можно назвать дисфункцию печени, почечную недостаточность, гипотиреоз, старческий возраст и тяжелые инфекции.
Мониторинг побочных действий на печень и мышцы
Рекомендуется проводить анализы на трансаминазы печени как до начала лечения, так и периодически во время него. Целесообразно также исходно определять концентрацию креатинкиназы (КК). При использовании всех статинов часто наблюдаются небольшие, клинически несущественные повышения трансаминаз и КК [12]. Рутинные контрольные анализы на КК в процессе лечения, как правило, нe имеют смысла, поскольку тяжелая миопатия обычно возникает внезапно, и ей не предшествует длительное повышение этого фермента [4]. Больных следует предупреждать, что им необходимо обращаться к врачу при возникновении болей или слабости в мышцах, сильного недомогания или симптомов, напоминающих проявления гриппа. При таких жалобах терапия статинами должна прекращаться, и следует незамедлительно определить уровень КК. После того, как концентрация КК возвращается к норме, можно, по мнению многих экспертов, попытаться продолжить лечение другим статином, начиная с малых доз и тщательнее наблюдая за симптоматикой и уровнем КК.
Сочетание с другими препаратами, снижающими уровень липидов
Иногда для достижения рекомендуемых концентраций липопротеинов приходится сочетать статины с другими препаратами, снижающими уровень липидов. Совместное применение статина со смолой, связывающей желчные кислоты (bile acid-binding resin), значительно понижает концентрацию ЛНП, так как эти препараты разными путями стимулируют соответствующие рецепторы, которые очищают кровь от ЛНП [2]. В некоторых случаях для достижения удовлетворительного контроля над ЛНП требуется тройная терапия: статином, смолой и ниацином (niacin). Добавление статина к гемфиброзилу (gemfibrozil) или ниацину повышает риск миопатии, однако небольшие дозы статинов вполне безопасны в сочетании с фибратами (fibrates) [30] или с ниацином [31]. Одновременное применение нескольких лекарственных препаратов, связанное с повышенным риском миопатии, можно осуществлять только при настоятельной необходимости (ишемическая болезнь сердца (ИБС) или другое состояние повышенного риска). При этом необходимо убедиться, что больной правильно понял объяснение о возможных побочных действиях препаратов и будет строго следовать рекомендациям врача. Пока не ясно, влияет ли сочетание статин + фибрат или статин + ниацин на частоту тяжелых последствий гиперлипидемии.
Клинические исследования
Исследования по вторичной профилактике
Исследования по вторичной профилактике приведены в табл. 2. Скандинавское исследование влияния симвастатина на выживание (Scandinavian Simvastatin Survival Study - "4S") показало убедительное снижение смертности среди лиц, получавших этот препарат [15]. В 4S отмечено уменьшение частоты осложнений ИБС как у мужчин, так и у женщин в возрасте до и после 60 лет, в том числе, при таких факторах риска, как курение, артериальная гипертензия и сахарный диабет [32]. Кроме того, в 4S выявлено снижение частоты случаев нарушения мозгового кровообращения на 30%. В работе "Холестерин и повторные инфаркты миокарда" (Cholesterol and Recurrent Events - CARE) было подтверждено, что выводы 4S верны и для людей со средними значениями холестерина [21]. Анализ, проведенный после окончания этого исследования, не выявил уменьшения частоты осложнений ИБС среди тех получавших статины больных, у которых исходные концентрации ЛНП составляли менее 125 мг/дл. Это привело авторов к выводу, что вероятно, не имеет смысла лечение статинами у пациентов с низкими значениями ЛНП. У больных с диабетом, получавших правастатин (n=282), отмечено уменьшение тяжелых осложнений ИБС на 25% по сравнению с диабетиками, принимавшими плацебо [21].
Исследование по длительному применению правастатина при ИБС (Long-term imtervention with Pravastatin in Ischemic Disease - LIPID) показало, что выводы CARE можно распространить и на пациентов с нестабильной стенокардией. При этом смертность от ИБС, которая рассматривалась авторами как самый главный конечный критерий, в результате лечения правастатином уменьшилась на 24% [33]. Исследования по первичной профилактике
Работы по первичной профилактике также перечислены в табл. 2. В исследовании по профилактике ИБС в Западной Шотландии (West Scotland Coronary Prevention Study - WOSCOPS) было выявлено значительное снижение смертности от ИБС и частоты несмертельного инфаркта миокарда через 5 лет [20]. Из-за более низкого исходного риска у больных в WOSCOPS, число их, которое надо было пролечить (number needed to treat - NNT) для предотвращения 1 тяжелого осложнения ИБС (NNT=100/aбcoлютноe снижение риска), было выше (NNT=42), чем в 4S (NNT=15), в CARE (NNT=33) или в LIPID (NNT=28). При анализе подгрупп было выяснено, что высокий риск (частота осложнений >2% в год) отмечался у пациентов в возрасте до, 55 лет, имеющих патологические изменения сосудов, небольшие нарушения на ЭКГ или курящих, а также в более старшей возрастной группе при наличии гиперхолестеринемии и любого другого фактора риска [34]. Если бы в этой работе исследовалось влияние терапии статинами только у таких больных с высоким риском, то NNT снизилось бы с 42 до 17.
Таблица 2. Исследования, в которых изучалось влияние статинов на клинические исходы.
| Исследование, число больных (% женщин) | Лечение | Исходный уровень ЛНП, мг/дл | % снижения ЛНП | ЛНП во время исследования*, мг/дл | % снижения общей смертности | % снижения тяжелых проявлений ИБС | % уменьшения частоты CABG и PTCA | NNT |
| Исследования по вторичной профилактике 4S, 154444 (19) CARE, 214159 (14) LIPID, 339014 (17) |
Симвастатин 20-40 мг/сут Правастатин 40 мг/сут Правастатин 40 мг/сут |
188 139 150 |
35 32 25 |
120 95 113 |
30 (p=0,003) 9 22 (p=0,0001) |
34 (p=0,0001) 24 (p=0,003) 24 (p=0,0001) |
37 (p<0,0001) 27 (p<0,001) 22** (p=0,001) |
15 33 28 |
| Исследования по первичной профилактике WOSCOPS, 206595 (0) AFCAPS/TexCAPS, 226605 (15) |
Правастатин 40 мг/сут Ловастатин 20-40 мг/сут |
192 150 |
26 25 |
142 113 |
22 (p=0,051) 0 |
31 (p<0,001) 37 (p<0,001) |
37 (p=0,009) 33 (p=0,001) |
42 24 |
** Результаты для CABG, потребность в РТСА уменьшилась на 19% (Р=0,024).
CABG - трансплантация для обходного шунтирования коронарных артерий.
РТСА - чрескожная транслюминальная коронарная ангиопластика.
NNT - показатель "число пациентов, которое следует пролечить для предотвращения одного заболевания или приступа"
В исследовании по профилактике коронарного атеросклероза у служащих в военно-воздушных силах и у жителей Техаса (Air Force/Texas Coronary Atherosclerosis Prevention Study - AFCAPS/TexCAPS) было установлено, что ловастатин предотвращает первые тяжелые проявления ИБС у мужчин и у женщин со средними уровнями ЛНП и низкими концентрациями ЛВП [22]. Наибольшим был эффект у лиц, составлявших 2 самые низкие тертили по ЛВП (ЛВП<40 мг/дл). Эти результаты дают основание для рассмотрения изменений в Национальной антихолестериновой образовательной программе (National Cholesterol Education Program - NCEP), которые бы позволили рекомендовать применение статинов у пациентов с таким фактором риска, как ЛВП<40 мг/дл.
Влияние статинов на патологию церебральных и периферических сосудов
Наблюдение за 45 последовательными когортами позволило выявить 13397 инсультов у 450000 человек. При этом не было обнаружено независимой связи между исходным общим холестерином и риском инсульта; такая связь, была, пожалуй, установлена только у лиц моложе 45 лет [35]. В двух мета-анализах научных клинических работ продемонстрировано, что вторичная профилактика с помощью статинов существенно снижает частоту нарушений мозгового кровообращения, в то время как первичная профилактика этот показатель уменьшает лишь незначительно [36, 37]. В работах, в которых проводили серийные ультразвуковые исследования сонных артерий в В-режиме у больных с ИБС и без нее, доказано, что статины замедляют прогрессирование атеросклероза и индуцируют его регрессию в этих сосудах [38, 39]. Правастатин не влияет на атеросклероз бедренных артерий при первичной профилактике [39], однако он существенно уменьшает толщину интимы и медии общей бедренной артерии у лиц с ИБС [39а]. Показано, что статин также эффективен при перемежающейся хромоте [40].
Исследования по данным ангиографии
Статины замедляют прогрессирование и индуцируют регрессию атеросклероза коронарных сосудов, подавляют образование новых бляшек и снижают частоту осложнений ИБС [41]. Абсолютные значения диаметров сосудов при этом изменяются относительно мало, но в большинстве работ показано, что эти препараты существенно уменьшают частоту тяжелых проявлений сердечно-сосудистых заболеваний. Это очевидное расхождение между слабо выраженными изменениями при ангиографии и относительно большим клиническим эффектом позволило полагать, что статины стабилизируют бляшки. Тем самым, значительно изменились наши представления о биологии атеросклеротических поражений [42].
Механизмы положительного клинического эффекта
Влияние на функцию эндотелия
Гиперхолестеринемия уменьшает образование в эндотелии оксида азота (NO) и усиливает его распад [43]. Снижение концентраций холестерина под действием статинов значительно улучшает функцию эндотелия. По данным 48-часового Холтеровского (Holter) мониторирования, как правастатин, так и ловастатин существенно уменьшают частоту и тяжесть приступов ИБС уже после 4 месяцев лечения [46, 47]. Влияние статинов на функцию эндотелия, возможно, отчасти не связано со снижением холестерина. И симвастатин, и ловастатин вызывают транскрипционную активацию гена синтазы NO в эндотелиоцитах человека in vitro [48]. Функция эндотелия улучшается у приматов, получающих такие дозы правастатина, которые не уменьшают концентрации ЛНП [49]. Более того, как симвастатии, так и ловастатин оказывают зависящий от дозы защитный эффект при экспериментальной модели инсульта, что обусловлено усиленной выработкой в эндотелии синтазы NO, а не снижением холестерина [50].
С указанными результатами согласуются наблюдения в исследованиях 4S и CARE, в которых симвастатин и правастатин в разной степени уменьшали ЛНП (на 35 и 28%, соответственно) и частоту приступов ИБС (на 32 и 23%, соответственно), однако влияние на частоту инсультов и преходящего нарушения мозгового кровообращения у них было практически одинаковым (снижение на 28 и 31%, соответственно) [15, 21]. Эти наблюдения свидетельствуют в пользу прямого, не связанного с ЛНП, влияния статинов на функцию эндотелия.
Влияние на клеточные компоненты атеросклеротической бляшки
В лечебных дозах статины способны подавлять рост гладкомышечных клеток in vitro [51]. Кроме того, как симвастатин, так и правастатин угнетают пролиферацию макрофагов, которая индуцируется окисленными ЛНП in vitro, а также уменьшают накопление холестерильных эфиров в макрофагах, находящихся в среде окисленных ЛНП [52, 53]. Хорошо известно, что статины подавляют рост лимфоцитов и других мононуклеарных клеток посредством многочисленных механизмов, не связанных с метаболизмом холестерина [53, 54]. В настоящее время терапевтическое значение этого эффекта исследуется у больных лейкозом [56].
Влияние на тромбообразование и воспаление
Статины влияют на формирование тромба, на способность эритроцитов к деформации, на уровень ингибитора-1 активатора плазминогена и на концентрацию фибриногена, при этом возможны значительные различия в свойствах между молекулами разных препаратов [57]. При недавнем дополнительном анализе результатов исследования CARE [58] показано, что правастатин уменьшает уровень С-реактивного белка и устраняет повышенный риск тяжелых проявлений сердечно-сосудистых заболеваний, связанный с этим маркером воспаления. Правастатин также уменьшает частоту отторжения органов и цитотоксичность естественных клеток-"убийц" у лиц с пересаженным сердцем [28] и почкой [59].
Нерешенные вопросы
Корреляция между степенью снижения холестерина и клиническим положительным эффектом
Существенный положительный эффект в крупных клинических исследованиях по применению статинов можно было бы полностью объяснить уменьшением уровня ЛНП. Это положение подтверждают несколько фактов. Во-первых, клинический эффект лечения в работе 4S (симвастатин понизил ЛНП на 35%) был гораздо более выраженным, чем в CARE (правастатин уменьшил уровень ЛНП на 28%) [15, 21]. Во-вторых, в исследовании по изучению состояния больных после обходного шунтирования коронарных артерий (Post Coronary Artery Bypass Graft - Post CABG) показано, что активное снижение ЛНП ловастатином (приблизительно до 95 мг/дл) приводит к лучшему ангиографическому результату и снижает частоту вмешательств по реваскуляризации в сравнении с более умеренным уменьшением ЛНП (до ~135 мг/дл) [60]. Кроме того, степень положительного клинического эффекта, полученного в этих крупных исследованиях, сравнима с результатами работы "Программа хирургического лечения гиперлипидемий" (Program On Surgical Control of Hyperlipidemia -POSCH). С помощью обходного шунта подвздошной артерии ее авторам удалось снизить концентрацию ЛНП на 37% [61].
Однако, объяснение различий в клинических результатах между 4S и CARE просто различной степенью снижения ЛНП может ввести в заблуждение. Действительно, в CARE исходные уровни ЛНП были гораздо ниже, и следовательно, у больных в 4S был существенно выше исходный риск рецидивов ИБС и смертей от нее. Фактически, когда из пациентов CARE было отобрано >500 человек согласно критериям 4S (с более высокими концентрациями ЛНП и с бульшим риском), то эффект правастатина на клинические исходы оказался таким же, как и у симвастатина, несмотря на то, что в CARE было достигнуто почти на 10% меньшее снижение ЛНП, чем в 4S [21]. Кроме того, лучшие ангиографические результаты при очень активном снижении ЛНП в исследовании Post CABG не воплотились в уменьшение частоты приступов ИБС или смертности от нее. Наконец, в первые 4 года POSCH не было отмечено существенного влияния на частоту тяжелых проявлений ИБС - то есть, возможно, анатомические изменения, вызванные в бляшках за счет значительного уменьшения уровня холестерина, начинают положительно сказываться на клинической картине только через 5 и более лет.
Пока не нашла общепринятого объяснения природа корреляции между степенью уменьшения уровня холестерина под действием статинов и степенью клинического положительного эффекта. Анализ по завершении WOSCOPS, CARE и 4S привел к противоречивым выводам. В WOSCOPS снижение частоты несмертельных и смертельных приступов ИБС зависело от уменьшения ЛНП, пока этот показатель не уменьшался на 24%, но при дальнейшем его уменьшении (даже до 39%) дополнительного положительного эффекта не наблюдалось [61а]. Аналогично, относительный риск тяжелых проявлений ИБС в CARE прогрессивно снижался по мере уменьшения уровня ЛНП с 140 до 120 мг/дл, но дальнейшее падение ЛНП не привело к дополнительному снижению риска [62]. С другой стороны, зависимость между падением уровня холестерина и уменьшением риска тяжелых проявлений ИБС в работе 4S выражалась в виде кривой линии и никогда не достигала плато [63].
При своей очевидной противоречивости, эти результаты, возможно, обусловлены степенью общего риска у исследованных больных и исходными уровнями ЛНП (см. рис. 1). Можно предположить, что положительный эффект снижения ЛНП ограничен риском, который обусловлен другими, не связанными с ЛНП факторами. Таким образом, форма корреляционной кривой, вероятно, обусловлена, главным образом, исходным риском в изученных популяциях. Если такое объяснение верно, то можно постулировать, что умеренное снижение ЛНП (на ~25%) приведет к максимальному эффекту в популяциях с умеренным риском, а дальнейшее снижение ЛНП до уровней, рекомендуемых в NCEP, или даже менее - приведут к дополнительному положительному эффекту в популяции высокого риска, в которой наблюдается гиперхолестеринемия.
Рис. 1. Уменьшение ЛНП на фоне лечения, %
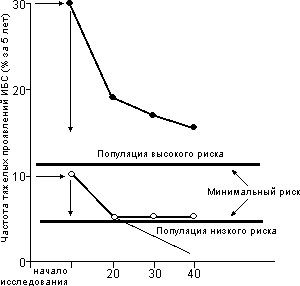
Корреляция между уменьшением концентрации ЛНП и частотой тяжелых проявлений ИБС по данным анализа подгрупп больных в крупнейших исследованиях по статинам. Горизонтальные стрелки показывают 5-летний риск ИБС в популяциях высокого риска (частота приступов 30%) и относительно более низкого риска (частота приступов 10%). Вертикальные стрелки отражают максимальное снижение риска, вызванное уменьшением концентрации ЛНП. Толстые горизонтальные линии показывают риск, на который не влияет снижение ЛНП (минимальный риск). Пунктирная линия представляет ожидаемое снижение частоты тяжелых проявлений ИБС в популяции относительно низкого риска на основании наблюдаемого снижения этого показателя в группе повышенного риска. ИБС - ишемическая болезнь сердца.
Клинические рекомендации
Пациенты с атеросклерозом
В настоящее время у таких больных за стандарт лечения принято снижение ЛНП до <100 мг/дл. Столь низкие концентрации ЛНП без лечения отмечаются у очень малого числа пациентов. Кроме того, врачи плохо соблюдают предписания NCEP. Наконец, эффекты статинов, не связанные с ЛНП, способны принести дополнительный положительный эффект. Учитывая все это, можно считать целесообразным применение статинов у всех пациентов с атеросклерозом. Лечение таких больных следует начинать как можно раньше, например, сразу после постановки диагноза острого приступа ИБС или нарушения мозгового кровообращения.
Больные диабетом
У больных диабетом без признаков ИБС риск последующих тяжелых приступов ИБС столь же высок, как и у не страдающих диабетом лиц, выживших после инфаркта миокарда [65]. Результаты и CARE, и 4S показывают, что, благодаря применению статинов, снижение абсолютного риска выражено больше у диабетиков, чем у недиабетиков [21, 32]. По этой причине в настоящее время главной задачей борьбы с диабетической дислипидемией признается уменьшение значений ЛНП [66], и терапию статинами следует проводить у большинства пациентов с диабетом 2 типа, у которых ЛНП >100 мг/дл.
Тактика ведения пациентов с множественными факторами риска при отсутствии симптомов сосудистой патологии
В терапии статинами нуждаются, в первую очередь, больные с повышенным общим риском. Если уровень абсолютного риска, при котором необходимо самое активное лечение, составляет >2% в год [67], и ожидаемое снижение риска благодаря терапии статинами ~30%, то прогнозируемый показатель NNT на практике будет 33 за 5 лет. Следуя этой логике, можно рассматривать статины как антиатеро-склеротические препараты, которые снизят общий риск ИБС даже в тех случаях, когда уровень ЛНП не является самой большой проблемой среди других неблагоприятных факторов.
Пациенты с умеренной гипертриглицеридемией или с комбинированной гиперлипидемией
Недавно между специалистами было достигнуто соглашение, по которому рекомендуется применение статинов в качестве терапии первой линии у больных высокого риска с концентрациями триглицеридов <500 мг/дл [4]. Сочетание статина в низкой дозе с никотиновой кислотой или фибратами для лечения комбинированной гиперлипидемии является безопасной методикой при условии тщательного наблюдения за больным и разъяснения для него особенностей такой терапии [68]. Статины не следует рассматривать в качестве средства первой линии у пациентов с тяжелой гипертриглицеридемией.
Больные с низкими значениями ЛВП
Результаты 4S [691, CARE [21] и AFCAPS/TexCAPS [22] демонстрируют впечатляющую клиническую эффективность статинов у больных с низкими уровнями ЛВП. Эти результаты говорят о том, что лечение статинами помогает пациентам с низкими ЛВП не только за счет уменьшения уровня ЛНП и прямого влияния на стенки артерий, но и посредством повышения ЛВП. Учитывая сочетанное действие статинов на ЛНП и ЛВП, целесообразно использовать показатель соотношения общего холестерина к ЛВП, как рекомендуется в Канадском руководстве [70]. При этом следует стремиться к значению этого показателя <5 у больных с высоким риском и <4 у пациентов с очень высоким риском.
Направления дальнейших исследований
Через несколько лет, благодаря научным исследованиям, мы узнаем, эффективны ли статины при острых коронарных синдромах: сами по себе или как главный компонент лекарственной терапии. Кроме того, у больных со стабильной ИБС будут сопоставлены результаты такой терапии и реваскуляризации. В самом деле, недавнее исследование [71] показало, что у больных со стабильной ИБС аторваcтатин в высоких дозах, по крайней мере, столь же эффективен в уменьшении частоты тяжелых проявлений данного заболевания, как и ангиопластика в сочетании с обычным уходом. Другое важное направление исследований состоит в оценке значения терапии статинами для предотвращения инсульта у больных с высоким риском цереброваскулярной патологии.
Статины имеют хорошие показатели "стоимость-эффективность" при применении у больных высокого риска [72], однако при ИБС эти препараты используются неоправданно редко [73]. Необходимо организовать работу врачей так, чтобы они систематически выявляли и лечили пациентов высокого риска. Оценка риска важна и для выделения лиц с малой вероятностью приступов ИБС, так как у них затраты на терапию статинами неоправданны.
Все укрепляется представление о том, что фармакологические эффекты статинов заключаются не просто в снижении концентрации холестерина. Так, антигипертензивное действие ингибиторов ангиотензин-превращающего фермента и настоящее время "затмевается" их влиянием на функцию сердца и почек. Подобным же образом, выяснено, что положительное действие статинов обусловлено не только снижением концентрации холестерина, но и механизмами, не связанными с липидами. Есть веские основания полагать, что статины станут незаменимыми средствами профилактики и лечения ИБС.
Полная библиография к статье находится в редакции журнала
Комментарии
ПРАКТИКА ПЕДИАТРА
