Антиагрегантная терапия: настоящее и будущее
Статьи"Эффективная фармакотерапия, кардиология и ангиология 3-2011"
XVIII Российский национальный конгресс "Человек и лекарство" Материал подготовила А. Лозовская
Вопрос соотношения доступности и эффективности лекарственных препаратов является весьма значимым в кардиологии, так как терапия хронических сердечно-сосудистых заболеваний предполагает, что пациент будет принимать лекарства длительное время, а значит, подбор экономически выгодного препарата в определенной степени станет гарантией того, что пациент не откажется от лечения из-за финансовых проблем. В то же время, когда речь идет о заболеваниях сердца и сосудов, и врач, и пациент понимают, что эффективность терапии является в буквальном смысле слова вопросом жизни и смерти: сократив расходы на лекарства, к сожалению, можно заодно сократить и продолжительность жизни. Возможен ли разумный компромисс? Какие препараты для лечения сердечно-сосудистых заболеваний являются одновременно качественными и доступными? Ответы на эти и многие другие вопросы получили участники симпозиума "Антиагрегантная терапия - настоящее и будущее", организованного при поддержке компании Actavis 13 апреля 2011 года в рамках научной программы XVIII Российского национального конгресса "Человек и лекарство".
Антиагрегантная терапия относится к важным компонентам первичной и в особенности вторичной профилактики сердечно-сосудистых заболеваний и их осложнений. Безусловно оправдано назначение антиагрегантов, например, при остром коронарном синдроме (ОКС), так как в основе ОКС лежит нарушение целостности атеросклеротической бляшки, и у пациентов, страдающих данным заболеванием, всегда наблюдается тромбоцитоз той или иной степени выраженности. Очевидно, что без применения препаратов-антиагрегантов невозможно эффективное лечение таких больных. А как быть с пациентами, у которых отсутствуют клинические проявления ишемической болезни сердца? Следует ли назначать таким больным антиагреганты в качестве средства первичной профилактики ИБС? Обратимся к данным, полученным в ходе выполнения мета-анализа, которые свидетельствуют о том, что применение аспирина у мужчин существенно снижало риск развития инфаркта миокарда, но одновременно повышало вероятность возникновения инсульта (рис. 1).
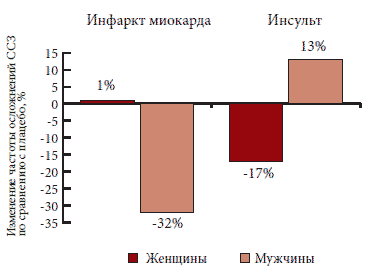
У женщин, напротив, риск развития инфаркта миокарда не изменялся за счет приема аспирина, но статистически значимо снижался риск развития инсульта. С чем связано различие в эффектах применения аспирина с целью первичной профилактики у мужчин и женщин? Возможно, по крайней мере отчасти, это обусловлено тем, что у мужчин в патогенезе инфаркта миокарда основную роль играет разрыв атеросклеротической бляшки, у женщин, особенно относительно молодого возраста, развитие инфаркта миокарда обусловлено эрозией эндотелия с постепенным нарастанием тромбоза. Этот факт подтверждается еще одним исследованием состояния коронарных сосудов у мужчин и женщин, умерших от инфаркта миокарда. Ученые установили, что почти у 40% женщин, причиной смерти которых стал инфаркт миокарда, не выявлялось стенозирующего атеросклероза коронарных артерий, в то время как у большинства мужчин смерть от инфаркта миокарда наступала на фоне гемодинамически значимого стеноза одной, двух или трех коронарных артерий.
Имеются также данные исследований, подтверждающие тот факт, что назначение небольших доз аспирина мужчинам, страдающим сахарным диабетом, приводило к снижению риска развития инфаркта миокарда на 61%. В целом аспирин считается эффективным средством первичной профилактики тяжелых осложнений сердечнососудистых заболеваний, но только в том случае, если риск развития осложнения сердечно-сосудистого заболевания выше, чем риск развития кровотечения, связанного с применением аспирина. В течение многих лет считалось, что высокая эффективность приема аспирина для первичной профилактики уравновешивает риск развития кровотечений, обусловленных приемом аспирина, но в ходе выполнения исследования POPADAD не подтвердилась эффективность применения аспирина по сравнению с плацебо у больных сахарным диабетом и бессимптомным атеросклерозом сосудов нижних конечностей. Дело в том, что одновременно с аспирином в обеих группах применяли антигипертензивные препараты, статины и другие лекарственные средства, прием которых снижает риск развития осложнений. Сработал так называемый эффект насыщения - добавление аспирина к оптимальной базовой терапии уже не влияло на риск развития неблагоприятных исходов. В настоящее время прием аспирина с целью первичной профилактики считается обоснованным при высоком риске развития осложнений сердечно-сосудистых заболеваний, в частности при риске развития инфаркта миокарда более 10-20% в течение 10 лет.
Узнать "в лицо" такого пациента достаточно просто: это курящий мужчина 45 лет с АД 140/80, липидный профиль его выглядит следующим образом - ХС ЛПНП 3,5 ммоль/л, ХС ЛПВП 1,0 ммоль/л. Если такой мужчина откажется от курения и начнет принимать статины, риск развития инфаркта миокарда у него будет менее 10%. Трудно сказать, надо ли в таком случае применять аспирин. В любом случае вопрос о назначении антиагрегантной терапии с целью первичной профилактики должен решаться каждый раз индивидуально в зависимости от рассчитанного риска развития инфаркта миокарда и других осложнений сосудистого заболевания. Применение другого антиагреганта - клопидогрела - по сравнению с аспирином было изучено только в ходе исследования по оценке эффективности его использования с целью вторичной профилактики. В ходе этого исследования частота развития кровотечений из желудочно-кишечного тракта была меньше при приеме клопидогрела по сравнению с аспирином. Однако насколько эффективен прием клопидогрела с целью первичной профилактики, остается неизвестным. В течение длительного периода времени выбор между аспирином и клопидогрелом врач делал, основываясь прежде всего на фармакоэкономических соображениях: клопидогрел был намного дороже аспирина. Ситуация изменилась с появлением и распространением генериков. На сегодняшний день широко распространено мнение, что использование генерических препаратов - удел стран с низким доходом и неразвитой экономикой; в действительности же доля препаратов на рынке США за период, например, с 2005 по 2008 год существенно увеличилась. Эксперты связывают такой феномен с увеличением объема лекарственной терапии, и лечение исключительно оригинальными препаратами в некоторых случаях оказывается неоправданно дорогостоящим. Широкий ассортимент генериков расширяет возможности как первичной, так и вторичной профилактики, делая раннее начало лечения не только эффективным, но и экономически выгодным.
Прошло уже несколько десятилетий с того момента, когда кардиологи всего мира пришли к единому мнению относительно целесообразности назначения аспирина пациентам, страдающим хронической ИБС. Согласно всем действующим рекомендациям - отечественным, американским, европейским - применение аспирина в качестве средства вторичной профилактики существенно снижает риск развития сердечно-сосудистых осложнений. Но не следует забывать, что мы живем в 2011 году, и, возможно, уже пришло время найти адекватную замену аспирину. Сможет ли клопидогрел стать альтернативой препарату, проверенному десятилетиями практики? Поискам ответа на этот вопрос было посвящено выступление старшего научного сотрудника НИИ кардиологии им. А.Л. Мясникова, д.м.н. М.В. Ежова. Еще в 1996 году были опубликованы результаты исследования CAPRIE, наглядно продемонстрировавшие преимущества клопидогрела перед аспирином в лечении больных с доказанным атеросклерозом. В этом исследовании была доказана эффективность и безопасность клопидогрела по сравнению с препаратами ацетилсалициловой кислоты. В группе пациентов, принимавших клопидогрел, риск развития сердечно-сосудистых осложнений оказался на 9% меньше, чем у больных, которым была назначена монотерапия аспирином. Данный эффект оказался статистически достоверным, и с 1998 года клопидогрел начал использоваться в клинической практике. Чуть позже, в 2001-2002 гг., была доказана эффективность применения клопидогрела в сочетании с аспирином для профилактики осложнений у пациентов с ОКС, перенесших чрескожные коронарные вмешательства: комбинированная терапия клопидогрелом и аспирином приводила к снижению риска развития инфаркта миокарда и других тромботических осложнений (включая тромбоз стента). Эффективность применения клопидогрела не вызывает сомнений у кардиологов как в нашей стране, так и за рубежом, например, в США данное средство устойчиво занимает - в своей фармакологической группе -второе место по продажам. Что касается клинических рекомендаций, которыми должны руководствоваться в своей работе практикующие врачи, то клопидогел в них упоминается в качестве альтернативы аспирину, являющемуся препаратом первого выбора для профилактики сердечно-сосудистых осложнений. Клопидогрел может назначаться при всех формах ИБС как в период стабильного течения заболевания, так и при обострениях. В прошлом году были опубликованы данные широкомасштабного регистра REACH, в ходе которого ученые в течение четырех лет наблюдали за 65 тысячами различных категорий пациентов, у которых была проанализирована частота возникновения таких сердечно-сосудистых осложнений, как ин фаркт миокарда, инсульт и кардиальная смерть. Согласно данным регистра REACH, риск повторения ишемического события в течение 1 года составляет 21%, затем он снижается до 17%. У пациентов со спокойным течением ИБС риск развития сердечно-сосудистых осложнений - около 12%, а у пациентов, обладающих большим количеством факторов риска, нуждающихся в первичной профилактике, он составляет 9%. В принципе эти данные не являются чем-то новым для кардиологов, они лишь подтверждают достоверность уже имеющейся информации.
Существуют также данные исследования CAPRIE, демонстрирующие частоту сердечно-сосудистых событий у пациентов, получающих аспирин, по сравнению с больными, принимающими клопидогрел. Добавив к этим сведениям результаты метаанализа ATC, мы получим следующую картину: у каждого пятого пациента с высоким сердечно-сосудистым риском, не получающего антитромбоцитарной терапии, в течение трех лет разовьется либо инфаркт миокарда, либо инсульт, либо кардиальная смерть (рис. 2).
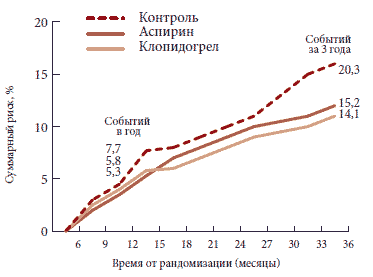
Применение аспирина снижало риск развития осложнений до 5,8 случаев в год, а клопидогрела - до 5,3. Также в рамках исследования CAPRIE был проведен анализ эффективности приема клопидогрела в зависимости от особенностей течения заболевания. Выяснилось, что значимую пользу от монотерапии клопидогрелом получают больные, страдающие периферическим атеросклерозом, а также пациенты с сахарным диабетом. Но наиболее эффективным оказалось применение клопидогрела у больных, имеющих в анамнезе аортокоронарное шунтирование. Это неудивительно, ведь данный препарат существенно снижает риск развития тромбоза, а у пациентов, перенесших коронарное вмешательство, шунты являются еще более уязвимым с точки зрения тромбообразования местом, нежели коронарные артерии. Частота сердечно-сосудистой смерти у таких больных на фоне приема клопидогрела снижалась на 43%. Еще одним важным аспектом применения клопидогрела в клинической практике, на котором остановился в своем выступлении М.В. Ежов, стала безопасность данного препарата. По данным того же исследования CAPRIE, прием клопидогрела в два раза реже сопровождался развитием таких осложнений, как гастрит, язвенное поражение ЖКТ или желудочно-кишечное кровотечение. Итак, существуют научные данные, подтверждающие, что при длительном применении клопидогрел не уступает аспирину ни в безопасности, ни в эффективности и даже превосходит его по этим показателям. В применении же к реалиям повседневной клинической практики это означает как минимум, что клопидогрел является единственной альтернативой для больных с непереносимостью аспирина. Пациентам, которые были выделены в рамках исследования CAPRIE в отдельные группы (например, больным сахарным диабетом или лицам, перенесшим аортокоронарное шунтирование), определенно предпочтительно назначать клопидогрел. Не следует забывать и о такой проблеме, как резистентность к аспирину. По данным различных авторов, она составляет от 10 до 45%, в то время как для клопидогрела данный показатель не превышает 8-10%. Кроме того, клопидогрел в меньшей степени, нежели аспирин, взаимодействует с другими препаратами, а также с алкоголем. И наконец, в отличие от аспирина, клопидогрел не оказывает прямого раздражающего воздействия на слизистую желудка и на функцию тромбоцитов. При наличии неблагоприятного в отношении риска развития желудочно-кишечных кровотечений анамнеза пациентам, принимающим клопидогрел, могут быть назначены любые ингибиторы протонной помпы, за исключением омепразола - данный препарат снижает эффективность клопидогрела. Итак, существует лекарственное средство, сравнимое по эффективности с аспирином (который, в свою очередь, является препаратом первого выбора для профилактики сердечно-сосудистых осложнений) и даже в некоторой степени превосходящее его по эффективности и в значительной мере - по безопасности. Что же мешает кардиологам перевести всех или почти всех своих пациентов, нуждающихся в антиагрегантной терапии, с аспирина на клопидогрел? К сожалению, в случае с клопидогрелом, как и со всеми препаратами, предназначенными для постоянного приема, вопрос стоимости препарата зачастую оказывается ключевым моментом, определяющим приверженность пациента к терапии. При этом не следует забывать, что клопидогрел защищает пациента от серьезнейших сердечно-сосудистых осложнений. Имеются данные исследования, проведенного в США, согласно которым у пациентов с установленными стентами, по каким-либо причинам прерывавших прием клопидогрела, на 31% чаще отмечали повторные инфаркты и кардиальную смерть.
Очевидно, что в стране с такой неоднозначной экономической ситуацией, как Россия, вопрос комплаенса при приеме дорогостоящих лекарственных средств напрямую зависит от той суммы, в которую обходится пациенту каждый месяц лечения. Возможно, единственным выходом в этом случае является замена оригинальных препаратов генерическими. К сожалению, далеко не все воспроизведенные лекарственные средства могут похвастаться химической, биологической и терапевтической эквивалентностью оригинальному препарату. Так, согласно утвержденным FDA весьма лояльным требованиям к генерикам, наличие биоэквивалентности избавляет производителей воспроизведенного препарата от необходимости проводить клинические испытания. С одной стороны, это позволяет фармкомпаниям держать низкую отпускную цену, с другой - приводит к тому, что значительная часть имеющихся на рынке генерических препаратов не соответствует действующим международным стандартам. Однако существуют и качественные генерики клопидогрела, например, средство Лопирел производства компании "Актавис". Пациент, остановивший свой выбор именно на этом средстве, получает европейское (Лопирел производится на Мальте) качество по вполне приемлемой цене - упаковка данного генерика в московских аптеках стоит около 600 рублей. При этом очень важно, что Лопирел соответствует оригинальному препарату на трех уровнях: он обладает фармацевтической, биологической и терапевтической эквивалентностью. В состав препарата Лопирел входит преимущественно левовращающий изомер, что соответствует требованиям американской фармакопеи, кроме того, немаловажно, что этот генерик полностью эквивалентен оригинальному препарату - не только активные действующие вещества, но и наполнители Лопирела полностью совпадают с составом оригинального препарата (таблица).
Таблица. Фармацевтическая эквивалентность генерического препарата Лопирел и оригинального клопидогрела
| Компания-производитель | "Актавис" | "Санофи-Авентис" |
| Препарат | Лопирел | Оригинальный клопидогрел |
| Клопидогрела гидросульфат (эквивалент 75 мг клопидогрела основания) | + | + |
| Лактоза | + | + |
| Макрогол | + | + |
| Целлюлоза микрокристаллическая | + | + |
| Диоксид титана | + | + |
| Оксид железа красный | + | + |
| Порошок для покрывающей суспензии типа Opadry | + | + |
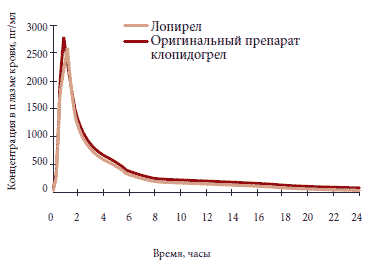
Лопирел совпадает с оригинальным клопидогрелом и по фармакокинетическим показателям (рис. 3).
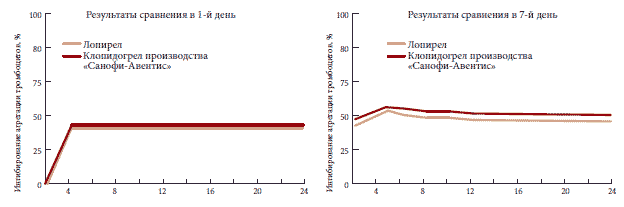
Еще одним важным отличием Лопирела от многих других воспроизведенных препаратов является собственная доказательная база: было проведено исследование, доказавшее, что Лопирел сопоставим с оригинальным препаратом в отношении подавления агрегации тромбоцитов (рис. 4).
Что касается показаний к применению, то они у оригинального клопидогрела и у Лопирела также полностью совпадают, среди них и хроническая ИБС, и острый коронарный синдром с подъемом сегмента ST и без такового, и профилактика тромбозов. Кроме того, Лопирел может использоваться в так называемой нагрузочной дозировке, составляющей 300 мг. Завершая свое выступление, М.В. Ежов еще раз подчеркнул, что применение клопидогрела может стать хорошей альтернативой аспирину у различных категорий кардиологических больных, а применение вместо оригинального клопидогрела воспроизведенного препарата Лопирел является оправданным как с фармакоэкономической, так и с терапевтической точки зрения.
