Применение азитромицина (Сумамеда) для лечения хламидийной инфекции в гинекологической практике
СтатьиВопросы гинекологии, акушерства и перинатологии, 2003, т. 2, №3, с. 81—84
Д.Д.Белоцерковцева1, П.В.Буданов2
1 Сургутский Государственный университет;
2 Московская медицинская академия им. И.М.Сеченова
Одной из актуальнейших проблем современной клинической медицины являются инфекции с внутриклеточной персистенцией возбудителя. Несмотря на широкое изучение хламидийной инфекции, высокая частота осложнений, рецидивирования и неэффективности терапии, диктует необходимость разработки новых подходов к лечению данной патологии.
Предложены многочисленные варианты эмпирических схем лечения хламидиоза, основанные на чувствительности микроорганизма. Для выбора оптимального варианта терапии необходимо учитывать патогенез урогенитальной хламидийной инфекции. Хламидии - мелкие грамотрицательные облигатно паразитирующие бактерии, не обладающие подвижностью. В современной таксономии бактериальных агентов выделен порядок Chlamydiales, включающий хламидии и подобные им по циклу развития микроорганизмы. Выделение четырех семейств, родов и видов хламидии основано на гомологичности состава нуклеотидной последовательности генов 16S и 23S рРНК.
Представители рода Chlamydia, к которому относится единственный патогенный для человека вид - Chlamydia trachomatis, содержат сходные по ультраструктуре экстрахромосомные элементы. Элементарные тельца представителей этого рода, внедрившись в живую клетку, обладают тенденцией к слиянию в одно общее включение, что приводит к обмену генетической информацией и обусловливает большую генетическую вариабельность возбудителя.
Как и для N. gonorrhoeae для С. trachomatis характерен тропизм к цилиндрическому эпителию.
Элементарные тельца (ЭТ) хламидии имеют овальную форму при размерах 250-500 нм. Они обладают инфекционными, антигенными свойствами, способны проникать в чувствительную клетку. Уникальный цикл развития хламидии происходит только внутри связанных с мембраной клетки вакуолей цитоплазмы, где элементарные тельца превращаются в более крупные ретикулярные тельца, претерпевающие деление.
Ретикулярные тельца (РТ) обладают полиморфизмом (округлой, овальной, полулунной, коккобациллярной формы), не имеют постоянного размера и структуры, а величина их колеблется от 300 до 1000 нм. Ретикулярные тельца не обладают инфекционными свойствами, не имеют нуклеотида, относятся к вегетативным («незрелым») формам возбудителя.
Первым этапом инфекционного процесса является адсорбция ЭТ хламидии на клеточной мембране чувствительной клетки организма хозяина под действием электростатических сил. С. trachomatis имеет тропизм к поражению цилиндрического эпителия (редко, в особых условиях - мезотелия брюшины и многослойного плоского неороговевающего эпителия). Зная локализацию цилиндрического эпителия в органах мочеполовой системы можно предполагать наиболее частые топические локализации хламидиоза: цервицит, уретрит, цистит, эндометрит, сальпингит, бартолинит, поражение аноректальной области.
Затем происходит внедрение хламидии в клетку путем инвагинации участков плазмалеммы и образования фагоцитарных вакуолей (эндоцитоз). Данный этап продолжается от 7 до 10 ч.
Трансформация вирулентных ЭТ в метаболически активные вегетирующие внутриклеточные формы - РТ происходит в течение 6-8 ч. В процессе роста и деления РТ образуют микроколонии, которые называют хламидийными включениями - «тельцами Гальберштадтера-Провачека». В микроколониях может содержаться от 100 до 500 хламидии.
Процесс трансформации РТ в ЭТ занимает 36-42 ч. На данном этапе обнаруживаются переходные (промежуточные) тельца хламидий.
Заканчивается жизненный цикл хламидий выходом ЭТ из эндосомы и разрушением инфицированной клетки. Однако возможно сохранение жизнеспособности инфицированной клетки при выходе ЭТ путем экзоцитоза. Это наблюдается при бессимптомном течении хламидийной инфекции. Через 48-72 ч освободившиеся ЭТ проникают в новые клетки-мишени.
Наиболее важным моментом является то, что при первичной инвазии возбудителя полный цикл развития хламидий занимает около 100 ч (4 сут). Однако при возникновении неблагоприятных биохимических условий(например, в условиях проводимой антибиотикотерапии) продолжительность жизненного цикла развития хламидий может значительно увеличиваться, достигая нескольких недель. При этом существует форма латентной инфекции с периодическим реци-дивированием и хронический хламидиоз.
Вторым важным аспектом патогенеза хламидийной инфекции является влияние хламидий на процессы иммунитета. Ведущая роль в защите от хламидийной инфекции принадлежит Т-хелперам, активирующих фагоцитарную активность макрофагов. В то же время поликлональная активация В-лимфоцитов приводит к повышению выработки иммуноглобулинов классов М, А и G.
Поглощение хламидий моноцитами периферической крови ведет к их диссеминации по всему организму. Моноциты, оседая в тканях суставов, сосудов, сердца, превращаются в тканевые макрофаги, которые сохраняют жизнеспособность в течение нескольких месяцев. Локальная антигенная стимуляция приводит к формированию фиброзных гранулем в здоровой ткани. Высвобождение хламидий приводит к образованию специфических антител, даже при отсутствии хламидийного антигена в области входных ворот инфекции.
При урогенитальном хламидиозе отсутствуют патогномоничные клинические проявления и выраженная симптоматика заболевания. У 50-70% женщин инфекция протекает бессимптомно. Отсутствие клинических симптомов заболевания лишь указывает на временное равновесие между паразитом и хозяином в условиях ограничивающих, но не препятствующих размножению патогенного внутриклеточного микроорганизма. Хламидийная инфекция с клинически бессимптомным течением является не менее опасной, чем ее манифестные формы, требует проведения лечебных и профилактических мероприятий, воздействующих на возбудитель и повышающих защитные силы организма.
По клиническому течению выделяют свежий урогенитальный хламидиоз (давность заболевания менее 2 мес) и хронический (более 2 мес). Свежий урогенитальный хламидиоз подразделяется на острую, подострую и торпидную стадии.
Первичное инфицирование Chlamydia trachomatis выявить практически не удается. В связи с этим деление хламидийной инфекции на острую, хроническую и торпидную формы весьма условно.
Клиническая манифестация заболевания, как правило, имеется при наличии смешанной инфекции или на фоне снижения местной или общей реактивности организма. При этом именно ассоциированные возбудители обусловливают клинические проявления заболевания.
Формирование клинического диагноза может основываться только на результатах комплексного клинического и лабораторного обследования. Обязательным является выделение возбудителей (этиология), определение топики поражения и ассоциированных осложнений.
Таким образом, особенности инфекционного процесса, малосимптомность клинических проявлений, возможность персистенции хламидий в жизнеспособных клетках, сложности контроля за излеченностью инфекции, диктуют необходимость подбора схем этиотропного лечения заболевания, обладающих высокой микробиологической эффективностью, удовлетворительным комплаенсом и высокой биодоступностью.
Одним из препаратов выбора для лечения хламидийной урогенитальной инфекции у женщин является азитромицин (Сумамед). В то же время, возникающие на фоне хламидиоза дефекты иммунного ответа, требуют комбинации антибиотика с иммунокорригирующими препаратами.
Имеющиеся в настоящее время иммунокорректоры не обладают специфическим действием на активацию локального иммунитета. Их необоснованное применение (отсутствие клинических признаков иммунодефицита, персистенции инфекции) может спровоцировать гипериммунную реакцию, что приведет к углублению уже имеющихся нарушений, так как сосудистое русло и ткани органов репродукции обладают повышенной чувствительностью к иммунным комплексам, продуктам воспаления.
Избыточная стимуляция T-лимфоцитов провоцирует аутоиммунные процессы. Гиперактивация В-лимфоцитов стимулирует повышенную выработку иммуноглобулинов, повышение концентрации комплексов антиген-антитело, что приводит к блокированию фагоцитов, повреждению микрокапилляров. Чрезмерная стимуляция макрофагов и нейтрофилов может реализоваться в повышении выделения интерлейкинов, моноаминов, фактора некроза опухоли, что инициирует повреждение клеток и снижает возможности фагоцитов в инактивации иммунных комплексов.
В этом случае активированное состояние иммунной системы может быть опасным для организма, а применение высокоактивных иммуномодулирующих препаратов нанесет вред.
Таким образом, активная иммуностимулирующая терапия показана только больным с клиническими проявлениями иммунодефицита и длительно персистирующей генитальной инфекцией.
Вместе с тем в последние годы широко применяются препараты рекомбинантного интерферона а-2b (виферон, кипферон, реальдирон, интрон-А). Следует отметить, что отечественный препарат Виферон предназначен для ректального введения (или местного использования). Интерфероны обладают неспецифическим действием, препятствующим внутриклеточной сборке чужеродных белков.
В настоящем исследовании принимали участие 143 женщины со свежим неосложненным хламидиозом и 189 пациенток с давностью заболевания более 4 мес. У всех женщин были исключены другие инфекции, передаваемые половым путем.
Применение азитромицина (Сумамеда) для лечения хламидийной инфекции в гинекологической практике
Обнаружение абсолютно патогенных микроорганизмов хламидий во всех случаях требует проведения специфической терапии. В связи с этим, даже при так называемой персистенции инфекции и отсутствии клинических проявлений заболевания, лечение необходимо. Каждая группа обследованных была разделена на две подгруппы в зависимости от варианта проводимого лечения.
При свежем неосложненном урогенитальном хламидиозе 92 женщины получали 1,0 г азитромицина (Сумамеда) перорально однократно (2 табл по 500 мг). 51 пациентке назначали Сумамед по 500 мг (1 табл) в день на протяжении 3 дней. Одновременно с антибиотикотерапией проводили интерферонотерапию в виде ректальных свечей, содержащих 150 000 ME интерферона-a по 3 раза в течение суток на протяжении 10 дней.
При наличии хронического хламидиоза (персистенции инфекции) проводили сравнение непрерывного приема (46 пациенток) и «пульс-терапии» (143 пациентки) азитромицином (Сумамедом) в сочетании с препаратом интерферона (по 500 000 ME 2 раза в сут per rectum в течение 5 дней - 3 курса с интервалом 5 дней). Курс лечения включал прием 1,0 г (2 табл по 500 мг) азитромицина (Сумамеда) перорально на 1-7-14-й день лечения или 500 мг (1 табл) препарата 1 раз в день на протяжении 3 дней трижды с интервалом 5 дней.
Аналогичное лечение проводилось половым партнерам женщин, входивших в исследование.
Ни один из современных методов диагностики хламидиоза не обеспечивает 100% надежности. Поэтому лабораторная диагностика должна основываться на сочетании минимум двух методов, одним из которых должен являться культуральный. Диагностику хламидийной инфекции проводили с помощью выделения возбудителя на культуре клеток McCoy, амплификации гомологичных участков ДНК с помощью полимеразной цепной реакции на аппарате «Терцик», для реакции прямой иммунофлюоресценции применяли набор ХлаМоноСкрин (Ниармедик, Россия).
Полимеразная цепная реакция (ПЦР) обладает преимуществами по сравнению с иммунологическими методами:
- высокая специфичность - 95%;
- максимальная чувствительность;
- быстрота проведения (4-5 часов).
Недостатком ПЦР-диагностики хламидиоза является возможное получение ложноположительных результатов при проведении исследования ранее, чем через месяц после окончания курса лечения. Это связано с тем, что метод амплификации ДНК/РНК не позволяет оценить жизнеспособность клетки, дает положительные результаты при малых количествах возбудителя и наличии отдельных фрагментов его генома. Несмотря на это первичным способом оценки элиминации хламидий должна являться ПЦР. При получении положительного результата показано проведение микробиологического исследования, а при невозможности последнего - повторная ПЦР через 5-6 нед.
Таким образом, в данной работе было принято, что наиболее достоверным методом диагностики хламидиоза является сочетание культурального исследования и полимеразной цепной реакции. Материалом для исследования служили отделяемое цервикального канала, моча, содержимое брюшной полости и полостей внутренних половых органов.
Рис. 1.
Схема проведения контроля за эффективностью терапии урогенитального хламидиоза.
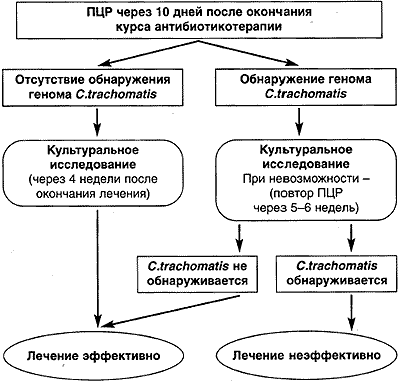
Топическую диагностику различных форм хламидиоза осуществляли на основании клинического обследования, расширенной кольпоскопии, ультразвукового исследования, лапароскопии.
С целью контроля за эффективностью терапии применяли следующую схему (рис. 1).
После получения данных о микробиологической эффективности проведенного лечения (71,1%) 236 всех пациенток остались под нашим наблюдением в течение 18 мес. Им с интервалом в 6 мес проводилось контрольное лабораторное обследование, включавшее сочетание культурального метода идентификации хламидий и полимеразной цепной реакции.
В результате проведенного исследования было установлено, что в группе женщин с неосложненным свежим хламидиозом максимальная эффективность терапии достигала 93%. При этом показатели микробиологической и клинической эффективности проведенной терапии достоверно не отличались на протяжении всего времени наблюдения (18 мес).
Отмечено, что из 92 пациенток, первой подгруппы только одна не выполнила условий приема Сумамеда, приняв препарат во время еды. Среди 56,9% женщин второй подгруппы, получавших антибиотик в течение 3 дней, наблюдались колебания между временем приема препарата до 3,2 ± 0,6 часа. Не выполнили условий применения антибиотика, самостоятельно прекратив прием сумамеда 8 больных (15,7%).
Эрадикация возбудителя наблюдалась у 81,1% больных к моменту первого лабораторного контроля после лечения, а исчезновение клинической симптоматики у 85,3% женщин было достигнуто к 14 дню после окончания терапии.
Среди побочных эффектов на фоне приема Сумамеда у одной женщины возникла аллергическая реакция по типу крапивницы (в группе с однократным приемом антибиотика), а у 4 (7,8%) больных из 51, принимавших Сумамед на протяжении 3 дней, в течение недели была отмечена диарея.
Рис. 2.
Клиническая и микробиологическая эффективность Су-мамеда для лечения урогенитального хламидиоза.
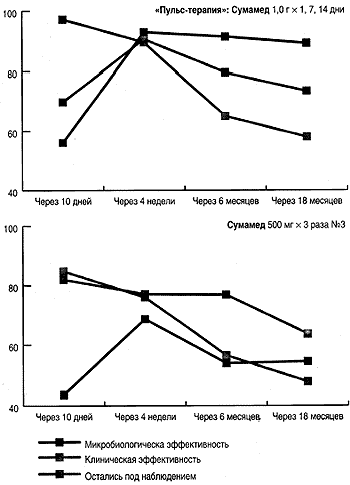
Наиболее существенные различия в эффективности терапии и соблюдении пациентами правил, режима и длительности приема препаратов были отмечены при лечении пер-систирующей хламидийной инфекции.
Так, микробиологическая и клиническая эффективность различных вариантов терапии урогенитального хламидиоза представлена на рис. 2.
Как видно на рис. 2, показатели микробиологической и клинической эффективности лечения персистирующего хламидиоза достигали максимальных значений к 4 неделям после окончания лечения. Только при проведении первого контроля клиническая эффективность превалировала над микробиологической. За 1,5 года показатели эффективности терапии урогенитальной хламидийной инфекции после использования «пульс-терапии» Сумамедом снижаются незначительно.
В то же время, при применении других схем приема антибиотика частота элиминации возбудителя встречается реже, чем клиническое излечение, а эффективность терапии не превышает 82%.
Следует также отметить, что наибольшая комплаентность сопутствует трехразовой схеме применения Сумамеда. За все время лечения только 4 пациентки (2,8%) были исключены из исследования: 3 - из-за несоблюдения правил приема препарата и 1 - из-за возникновения аллергической реакции.
На фоне пролонгированных схем приема Сумамеда общая частота побочных явлений не превышала 3,7%, при этом до 3/4 из них отмечены среди женщин, использовавших непрерывный режим приема препарата.
Таким образом, азитромицин (Сумамед) обладает высокой эффективностью для лечения свежего неосложненного хламидиоза вне зависимости от схемы приема. Схему с однократным приемом препарата характеризует высокий комплаенс, низкая частота побочных реакций.
При лечении персистирующей хламидийной инфекции наибольшей клинической и микробиологической эффективности, удлинения времени безрецидивного промежутка, позволяет добиться «пульс-терапия» азитромицином (Сумамедом), включающая прием 1,0 г препарата на 1-7-14-й дни лечения. Создание терапевтических концентраций азитромицина (Сумамеда) в инфицированных тканях в течение 5-7 дней после однократного перорального его приема позволяет добиться эрадикации возбудителя и длительного сохранения антибактериального эффекта. При необходимости длительного приема препарата подобные его свойства определяют возможность дискретного назначения Сумамеда, что приводит к уменьшению побочных эффектов и повышению комплаентности проводимого лечения.
Литература
1. Гомберг М.А., Соловьев A.M. Иммунологические подходы к лечению больных хронической персистирующей хламидийной инфекцией. Заболевания передающиеся половым путем, 1996; 4.
2. Кудрявцева Л.В., Мисюрина О.Ю., Генезоров Э.В. и соавт. Клиника, диагностика и лечение хламидийной инфекции. Пособие для врачей. М.: РМАПО 2001; 61.
3. Кунгуров Н.В., Герасимова Н.М., Скидан Н.И. и соавт. Эффективность новой схемы применения Сумамеда для лечения больных с урогенитальной хламидийной инфекцией. Инфекции, передающиеся половым путем 2002; 1: 20-4.
4. Медицинская микробиология. М.: ГЭОТАР Медицина; 1998.
5. Федеральное руководство для врачей по использованию лекарственных средств (формулярная система) 2000; 1: 496-7.
6. Чеботарев В.В. Дискуссионные вопросы урогенитальных инфекций. Российский журнал кожных и венерологических болезней 2002; 1: 53-9.
7. Чеботарев В.В., Гомберг М.А. Сравнительная эффективность различных схем лечения осложненных форм урогенитального хламидиоза у мужчин. Инфекции, передающиеся половым путем 2001; 3:18-21.
8. Paul T.R., Knight ST., Raulstoun J.E., et al. Delivery of azythromycin to Chlamydia trachomatis-infected polarized human endometrial epithelial cells by polymorphonuclear leukocytes. J Antimicrobial Chemotherapy 1997; 39: 623-30.
9. Rubinstein E. Comparative safety of the different macrolides. Int. J. of Antimicrobial Agents, 2001,18. S71-76.
10. Ridgway G.L. Azythromycin in the management of Chlamydia trachomatis infections. Int. J STD AIDS 1996; 7(Suppl. 1): 5-8.
11. Whittington W.L.H., Kent Ch., Kissinger P., et al. Determinants of persistent and recurrent Chlamydia trachomatis infection in young women. Results of multicenter control study. STD, Feb. 2001; 117-23.
Комментарии
ПРАКТИКА ПЕДИАТРА
