Российский национальный педиатрический формуляр и рациональное использование лекарственных средств у детей
СтатьиОпубликовано в журнале:
Практика педиатра
Сентябрь, 2007
А.А. Баранов1, Л.С. Намазова1, К.И. Сайткулов2, Е.И. Алексеева1, О.И. Маслова1
1 ГУ Научный центр здоровья детей РАМН
2 ИГ «ГЭОТАР-Медиа», Ассоциация медицинских обществ по качеству
Многие годы рациональный подход к фармакологическому лечению воспринимался только как часть медицинской практики и обучения медицинских работников, в основном фармацевтов и провизоров. При этом обучение населения (пациентов и лиц, ухаживающих за ними) рациональному использованию лекарств оставалось «за кадром» клинической фармакологии и фармакотерапии.
Современные инструкции по медицинскому применению, вкладываемые в упаковки лекарственных средств, зачастую формальны, малопонятны, передаются пациенту пассивно и потому не выполняют своей главной функции – обучения рациональному использованию лекарств. К тому же образование пациентов никак не оплачивается российским врачам, в том числе педиатрам, что делает проблему еще более сложной для реализации. Между тем в современных схемах лечения большинства болезней образование пациентов (и/или членов их семей) стоит на первом месте.
Итак, рациональное использование лекарственных средств в педиатрической практике может быть обеспечено, с одной стороны, своевременной и полноценной подготовкой педиатров, а с другой – образованием пациентов и/или членов их семей.
Наиболее правильная форма обучения педиатров – непрерывное медицинское образование по вопросам клинической фармакологии и фармакотерапии, осуществляемое в ходе регулярного проведения мероприятий профессиональной ассоциации детских врачей страны с использованием достоверной медицинской информации, размещаемой на сайтах и в официальных печатных изданиях Союза педиатров России (книгах, монографиях, руководствах, учебниках и журналах). Самая популярная форма информирования и педиатров, и пациентов о лекарственных средствах – печатные материалы, разработанные в соответствии с современными требованиями: достоверность, независимость и ясность изложения.
Наверное, многие помнят те времена, когда выбора препаратов для лечения у детей того или иного заболевания практически не было.
При приступе бронхиальной астмы назначали аминофиллин, ребенку с дискинезией кишечника – дротаверин, а температуру снижали литической смесью, в состав которой входили хлорпромазин, метамизол натрия и антигистаминный препарат. Причем принцип инвазивности был характерен для большинства используемых методов лечения. В настоящее время медицина располагает огромным арсеналом лекарственных средств, которые вводятся внутривенно, внутримышечно, эндотрахеально, интраназально, подкожно, внутрисуставно и т.д.
Многообразие лекарств – две стороны одной медали
Достаточно бросить взгляд на витрины аптек, чтобы оценить количество лекарственных препаратов. Оно огромно. Однако мудрые педиатры знают, что изобилие в любом деле грозит лишь дополнительными подводными камнями, о которых надо знать, чтобы спокойно их обойти. Итак, что сегодня беспокоит Исполком Союза педиатров России в вопросах фармакотерапии в педиатрии? Во-первых, проблема качества и адекватной сертификации-регистрации всего многообразия лекарственных средств. Приведем пример. Недавно НЦЗД готовил для педиатров брошюру о витаминотерапии детей. При подготовке материалов наши сотрудники посетили московские аптеки, чтобы выяснить, с одной стороны, ассортимент витаминов, а с другой – частоту их назначений педиатрами и интерес к представленным средствам со стороны детей и их родителей. И что оказалось? Две трети красочных коробочек, стоявших в витрине «Витамины» (причем именно тех, которые пользовались максимальным спросом у населения), вообще не были зарегистрированы в нашей стране как лекарственные средства и даже как биологически активные добавки к пище (БАДы). Большинство из них были сертифицированы как биологически активные вещества (БАДы). А такого раздела нет ни в одном справочнике лекарственных средств!
Нужно ли знать педиатрам, какие из продаваемых и подчас широко рекламируемых в средствах массовой информации лекарств являются безопасными, зарегистрированными продуктами и могут быть рекомендованы к применению у детей? С нашей точки зрения – обязательно. Поэтому педиатров необходимо обеспечить достоверной информацией о фармакологических препаратах.
Достоверные источники о лекарственных средствах
Известно, что объем медицинской информации удваивается каждые 5 лет. Ежегодно на медицинские темы издается 40 000 медицинских журналов и публикуется 2 млн статей. Для того чтобы свободно ориентироваться в новостях клинической медицины, современному практикующему врачу, по мнению наших западных коллег, необходимо ежедневно прочитывать 19 статей. А реальное время, которым он для этого располагает, – час в неделю (понятно, что для российских педиатров и этот час в неделю выкроить почти невозможно). Таким образом, сегодня, в эпоху переизбытка лекарственных средств в аптечной сети и практически бесконтрольного издания всевозможных уровней литературы на медицинскую тематику, особенно актуальным становится вопрос об обеспеченности педиатров достоверными источниками информации. О чем идет речь? Современные практикующие врачи должны правильно понимать, какую литературу следует выбирать для изучения и в какой степени информация, содержащаяся в ней, является доказанной, а следовательно, убедительной. Неслучайно сегодня в медицине так часто упоминается термин «доказательная медицина» – научное направление, осуществляющее не только сбор, анализ и обобщение результатов клинических исследований, проведенных по строгой методологии, но и внедрение полученных результатов в клиническую практику. То есть все публикации должны оцениваться именно с позиций доказательности. И только информация самого высокого уровня достоверности (А) представляет для практических врачей наибольший интерес.
Для того чтобы педиатры нашей страны могли правильно сориентироваться в любой клинической ситуации, адекватно выбрать не только лекарственное средство для лечения пациента, но и верно определить все вмешательства, Союзом педиатров России в 2005–2007 годах уже изданы «настольные книги» для детских врачей: «Педиатрия. Клинические рекомендации, основанные на доказательной медицине», «Руководство по амбулаторно-поликлинической педиатрии», а в настоящее время готовится «Национальный педиатрический формуляр», который увидит свет одновременно с номером этого журнала – в сентябре–октябре 2007 года.
Клинические исследования лекарств в педиатрии
Эта проблема касается мировой педиатрии вообще и отечественной в частности. Надо сказать, что в последнее время наша страна стала активным участником клинических исследований мирового уровня. Например, по данным компаний, проводящих многоцентровые клинические исследования, в 2004 году Россия вошла в первую десятку стран, традиционно участвующих в них большим количеством пациентов (наряду с США, Канадой, Германией, Францией и др.). За последние два года наша страна стала участником не только самых интересных проектов изучения клинической эффективности различных фармакологических препаратов, но даже (впервые в своей истории) участником широкомасштабного мирового исследования по оценке протективного действия вакцинации населения, в том числе детского, на дальнейшее развитие онкологических заболеваний. Однако лишь 4,5% всех проводимых медицинских клинических исследований проходят с участием детей, а 60–80% лекарственных средств, применяемых в педиатрии, вообще никогда таким исследованиям не подвергались!
Еще один серьезный аспект этой проблемы – невозможность выполнения клинических исследований у детей первого года жизни. Все современные педиатры слышали о протективном эффекте грудного вскармливания (особенно в отношении аллергии). Однако вряд ли большинство из них задумывалось над тем, что данный факт выявлен лишь в ходе длительного наблюдения за детьми. Ведь рандомизировать новорожденных на 2 группы – получающих грудное вскармливание или искусственное, невозможно по этическим соображениям. Как объяснить матери, да и просто взять на себя ответственность перевести грудного ребенка на искусственную смесь при наличии у его матери молока только потому, что он так «рандомизировался»? Поэтому в неонатологии сложилась особенно тяжелая ситуация – до 90% лекарств не проходили клинических исследований.
Клиническая фармакология
В последние десятилетия в связи с увеличением наукоемкости медицины все большее внимание уделяется клинической фармакологии – науке, изучающей действие лекарств на организм человека. Клиническая фармакология, фактически являющаяся продолжением классической фармакологии, – это сложная дисциплина, включающая в себя множество разделов. Она занимается изучением движения лекарств в организме (кинетика), изучением реакции организма на введение лекарств (динамика), отслеживает взаимодействие лекарственных средств друг с другом и их побочное действие, оценивает клиническую эффективность препаратов; кроме того, клинические фармакологи стоят у истоков изучения новых лекарственных средств.
Вопрос о необходимости деятельности клинического фармаколога в стенах лечебно-профилактических учреждений в том или ином виде поднимался неоднократно. Надо сказать, что понятие службы клинической фармакологии в учреждениях здравоохранения достаточно широкое. Такая служба давно существует во всем цивилизованном мире. Сегодня в лечебных учреждениях развитых стран просто не станут применять многие препараты без постоянного мониторинга их концентрации в плазме крови, особенно это касается тех лекарственных средств, терапевтическая и токсикологическая концентрации которых очень близки. Например, врач не имеет права назначать более чем на 3–5 дней аминогликозиды, если нет постоянного контроля за их содержанием в плазме крови. Такое же положение с антиритмиками, теофиллином, антиконвульсантами. В таком же постоянном мониторинге нуждаются пациенты, получающие, казалось бы, такие обыденные вещи, как витаминно-минеральные комплексы. Да-да, именно у многих минералов необычайно близки границы терапевтической и токсической концентраций. Легко представить, что в условиях отсутствия контроля за концентрацией в крови того или иного минерала можно навредить пациенту. Наши врачи знают об этом, но к постоянному мониторингу за концентрацией препарата в большинстве учреждений педиатрического профиля еще попросту не готовы. Следовательно, фактически создаются условия для нарушения основной врачебной заповеди – «Не навреди!».
Сегодня, для того чтобы назначить рациональную терапию, необходимо учитывать целый ряд критериев. Нельзя действовать примитивным образом, обращаясь к самым дешевым или, наоборот, самым дорогим и модным препаратам. Выбирать необходимо самое оптимальное в конкретной ситуации лекарство, естественно, с учетом его стоимости. То есть вопросами оценки лекарственного препарата с точки зрения соотношения «эффективность/стоимость» и «эффективность/безопасность» и должны заниматься в лечебном учреждении клинические фармакологи. На них же ложится и проведение так называемого ABC- и VEN-анализа, когда оценивается правильность использования учреждением лекарственных средств и соответствие назначаемых и закупаемых препаратов лечебному профилю учреждения.
Кстати, отечественные ученые («Компайл-груп») разработали и внедрили такую систему автоматизированного учета лекарств.
Очень актуальным остается сегодня вопрос стандартов лечения. Однако реально соответствовать им в полной мере может лишь узко ограниченное число обеспеченных лечебных учреждений. Остальные должны работать на уровне алгоритмов, когда врач из нескольких подходящих препаратов сам может выбрать оптимальный для данного пациента. Но обязательно доказано эффективный! И в этом практикующим педиатрам, несомненно, поможет наш педиатрический формуляр. Кстати, применение алгоритмов лечения, алгоритмов выбора препаратов рекомендовано ВОЗ, что еще раз указывает на целесообразность этого пути.
Клинические фармакологи, безусловно, не должны работать в одиночку, а только в тесном контакте с врачами других специальностей – педиатрами, хирургами, анестезиологами, узкими специалистами, терапевтами. Кроме уже перечисленных функций, клинические фармакологи должны подтверждать правильность назначений, принимать участие в сборе данных о побочных действиях лекарств, решать вопросы лечения тяжелых больных, не поддающихся терапии, и многое другое. Хочется привести еще один пример. В современных руководствах по антибактериальной терапии приводятся следующие препараты выбора при лечении острого тонзиллита (ангины) – макролиды и амоксициллин. Как известно, в педиатрии особенно широко распространены в связи с высокими показателями коэффициента «эффективность/стоимость» амоксициллины, защищенные клавулановой кислотой. Как свидетельствуют результаты нашего недавнего пилотного исследования, именно амоксициллин/клавуланаты чаще всего назначаются в городских стационарах при поступлении детей с острым тонзиллитом. Но известно, что единственным противопоказанием для применения амоксициллина/клавуланата является вирус Эпштейн-Барра, вызывающий у детей инфекционный мононуклеоз. А ведь это заболевание манифестирует именно ангиной. Легко представить, какого количества токсико-аллергических реакций, являющихся следствием применения этого антибиотика при инфекционном мононуклеозе, можно было бы избежать, если бы во всех лечебных учреждениях работали клинические фармакологи, которые непременно подсказали бы лечащим врачам последствия назначения больным этого препарата.
Фармакоэкономика
Этот раздел педиатрии, наверное, для многих практикующих врачей является не до конца осознанным и прочувствованным. А между тем в настоящее время как никогда актуален вопрос стоимости лечения, правильного выбора лекарственного средства для ребенка по принципу оптимального соотношения стоимость эффективность и эффективность-безопасность. С государственной точки зрения, грамотное распределение денежных ресурсов может принести колоссальный экономический эффект. Рассмотрим это на примере такой широко распространенной проблемы, как грипп и ОРВИ у детей.
В масштабах страны медицинские и социально-экономические последствия гриппа и ОРВИ для населения впечатляющи. По данным МЗ РФ, в 2003 году было зафиксировано 28 709 726 случаев острых инфекций верхних дыхательных путей и 3 468 857 случаев гриппа. Вероятно, реальные уровни заболеваемости ОРВИ еще выше, поскольку часть пациентов официально не обращаются за медицинской помощью. Есть еще один аспект проблемы. Очень часто ситуация, когда ребенок заболел гриппом или ОРВИ, выходит за рамки банальной: гипертермия, интоксикация, плохое самочувствие, навязчивый кашель, затруднение дыхания заставляют родителей обращаться за неотложной помощью. Действительно, в 2001 году каждый третий «детский» вызов «03» в Москве был к ребенку с гриппом или ОРВИ. Подобная ситуация наблюдается и в США. Как написано в вышедшей в 2002 году книге по неотложной медицине (Acute medical Emergency Nursing guide), ОРВИ – частая общая причина обращений за неотложной помощью, особенно в случае существовавшего у пациентов ранее заболевания органов дыхания [5].
Существенны социально-экономические аспекты острых респираторных инфекций. Так, по данным Ю.Б. Белоусова и соавторов, общественные потери из-за недополучения общественного продукта вследствие одного случая ОРВИ составляют в среднем $50, а суммарные потери достигают 1,3%, что означает: в течение почти 5 дней в году Россия не производит валовой внутренний продукт [2].
А ведь есть способы эффективной профилактики! В научно-практической программе Союза педиатров России «Острые респираторные заболевания у детей: лечение и профилактика» [2002, 4] подчеркивается, что изменение тактики ведения часто болеющих ОРВИ детей, а именно применение превентивной неспецифической иммунотерапии, ведет к снижению как общей стоимости лечения (за счет снижения частоты обращений за медицинской помощью; уменьшения необходимости назначения лекарственных средств других фармакологических групп: антибиотиков, муколитиков и отхаркивающих препаратов, антипиретиков; уменьшения использования физиопроцедур), так и к непрямой экономии (предупреждение производственных потерь, связанных с уходом родителей за больными детьми). Об этом же свидетельствуют и данные И.Н. Лыткиной и соавторов, оценивших экономическую пользу от профилактического применения местных бактериальных иммуномодуляторов (ИРС19) в детских домах в 19,2 тыс. руб. [3]. А также исследование Ю.Б. Белоусова и соавторов, показавших на примере ИРС19, что на каждый вложенный в осуществление профилактики ОРВИ у детей рубль следует ожидать экономического эффекта 26,2 руб., а с учетом косвенных расходов – 42 руб.; что затраты на иммунизацию в 6,4 раза меньше, чем возможные выплаты по листкам нетрудоспособности, и что на один рубль, затраченный на профилактику ОРВИ у детей, получен эффект в размере 1,5 руб., а у детей с бронхиальной астмой – 85,5 руб. [2]. Аналогичные результаты демонстрируют в своих исследованиях и наши зарубежные коллеги. Так, Grove et al. [1996], проведя большое фармакоэкономическое исследование эффективности системных бактериальных иммуномодуляторов (Бронхо-Ваксом, Бронхо-Мунал) в Швейцарии, сделали заключение о том, что превентивная терапия, особенно у больных хроническим бронхитом, позволяет значительно снизить расходы здравоохранения по ведению таких пациентов [7]. K. Banz et al. [1994] на основании анализа ряда клинических исследований установили, что сбережения на одного пациента с рецидивирующими заболеваниями ЛОР-органов в результате профилактического лечения Рибомунилом составили от $49,5 до $310 [6].
Таким образом, заниматься профилактикой гриппа и ОРВИ все-таки и клинически обоснованнее, и дешевле, чем потом лечить развившееся ОРВИ или обострение хронического заболевания. Вот это яркий пример эффективности фармакоэкономики в педиатрии!
Хотелось бы обратить внимание еще на одну сторону вопроса. В медицине все взаимосвязано, внедрение в повседневную клиническую практику принципиально новых высокоинформативных лабораторных и инструментальных методов исследования изменяет наши представления об этиологии, патогенезе и лечении болезней детского возраста.
Как наглядно видно из рисунка 1, клинико-экономическая эффективность новых подходов к диагностике и лечению язвенной болезни и гастродуоденитов приводит к:
- уменьшению числа рецидивов заболевания с 2–3 раз в год до 0 (!);
- сокращению числа осложнений язвенной болезни в 10 раз;
- отказу от хирургического лечения язвенной болезни;
- осуществлению лечения более 80% пациентов в амбулаторных условиях.
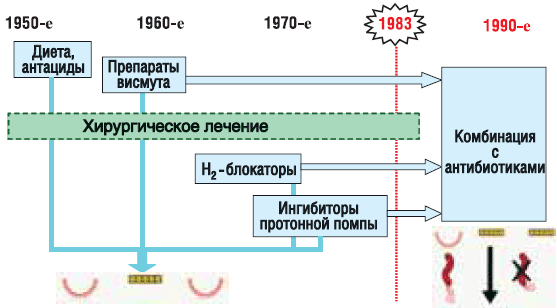
Рисунок 1. Эволюция терапии хронических воспалительных заболеваний верхних отделов пищеварительного тракта
Экономия средств при изменении подходов к лечению язвенной болезни и гастродуоденитов в масштабах страны составляет более 1,3 млрд руб. в год. Как видите, правильный выбор терапевтической тактики, несмотря на кажущуюся дороговизну лекарственных средств, в конечном итоге экономит деньги отрасли.
Фармакогенетика
По мнению академика РАМН А.И. Арчакова, все болезни можно разделить на 2 группы:
- Наследственные заболевания, связанные с дефектами генетического материала – гена или хромосом (рис. 2).
- Все остальные – ненаследуемые болезни, связанные не с дефектами генетического материала, а с нарушением его функционирования [1].
Рисунок 2. Доля генетической обусловленности показателей медицинской статистики и здравоохранения*
| Показатели | Доля вклада (%) |
|---|---|
| Младенческая смертность | 20–30 |
| Спонтанные аборты и выкидыши | 40–50 |
| Врожденная глухота | 50 |
| Врожденная слепота | 70 |
| Умственная отсталость | 80 |
| Причины болезней госпитализированных детей | 20–40 |
| Причины болезней госпитализированных взрослых | 20–50 |
Вероятно, каждого из врачей хотя бы раз в жизни посещал вопрос: «Почему больной А с таким-то диагнозом прекрасно стал себя чувствовать и объективно «улучшился» после первого введения препарата Б, а пациент В (того же возраста, пола, с тем же диагнозом и той же клинической картиной) на введение препарата Б стал реагировать только к концу вторых суток, и далеко не так активно?» Ответ на этот вопрос кроется в генетически обусловленных реакциях организма обоих пациентов на введение лекарственных средств. То есть речь идет о том, что по большому счету для каждого больного сегодня должны определяться фармакогенетические особенности его организма, и в соответствии с ними должна строиться назначаемая ему терапия.
Как видите, фармакогенетика – это чрезвычайно перспективное направление педиатрии. Все эти аспекты применения лекарственных средств у детей будут изложены и учтены в выходящем педиатрическом формуляре.
Обучение населения рациональному использованию лекарств
Как было описано выше, сегодня в нашей стране существует множество проблем, связанных с доступностью лекарственных средств, лекарственным обеспечением и обучением врачей рациональным подходам к фармакологическому лечению. С учетом этих проблем возникает вопрос, является ли обучение пациентов таким же необходимым элементом повышения качества медицинской помощи, как и обучение и информирование врачей?
Несмотря на прогресс современной фармакологии, в опубликованной литературе содержится чрезвычайно мало сведений об обучении пациентов рациональному использованию лекарств. Литература в этой области охватывает в основном вопросы приверженности (комплайентности) пациентов лечению, а также описательные исследования применения врачами и пациентами лекарств.
По данным многочисленных исследований, фармакологическое лечение сопровождается множеством ошибок, которые могут возникнуть на различных уровнях: на уровне врачей (выписывающих рецепт); фармацевтических работников (осуществляющих отпуск лекарств в аптеке), пациентов и ухаживающих за ними лиц. Несмотря на то что понимание действия большинства лекарств основано на научных исследованиях, при их распространении, назначении и использовании возникают ошибки, т.е. имеет место нерациональный подход к фармакологическому лечению [12]. Современный фармацевтический маркетинг – агрессивное продвижение лекарств на фармацевтическом рынке – усугубляет проблемы нерационального использования лекарств [13].
Наиболее распространенная реакция пациентов и лиц, осуществляющих уход за ними, на симптомы заболеваний – самолечение, в том числе самостоятельное использование лекарственных средств. По некоторым данным, до 80% эпизодов заболеваний лечится пациентами самостоятельно при помощи лекарств [13]. Безрецептурные лекарственные средства занимают около 20% мирового рынка лекарств в денежном выражении. Однако в связи с тем что безрецептурные лекарства, как правило, дешевле по сравнению с рецептурными, эти цифры не отражают полной картины. Реальный объем потребления безрецептурных лекарственных средств превышает 20% от общего объема потребления [13].
Другой важнейшей проблемой является то, что в России многие рецептурные лекарства (например, антибиотики) реально доступны потребителям в обычных лицензированных аптеках и аптечных пунктах [14].
Таким образом, значительный объем лекарственного потребления не связан с визитами к врачу и соответственно выпиской рецептов. В этих ситуациях важную информирующую функцию и обучение пациентов рациональному использованию лекарств могут выполнять фармацевтические работники.
Даже если пациенты посещают врача и получают рецепт, они сами принимают решение: покупать выписанное лекарство или нет; покупать все выписанные врачом лекарства или только некоторые из них. Принимая эти решения, пациенты руководствуются соображениями о том, насколько важно для них то или иное лекарство. На решение пациента о покупке лекарства влияет его цена (за исключением систем возмещения стоимости лекарств, как, например, в федеральной программе дополнительного лекарственного обеспечения, в которой пациенты получают лекарственные средства бесплатно). Даже купив лекарство, пациент решает, когда его принимать и принимать ли вообще, продолжать ли прием при появлении побочных эффектов и при исчезновении симптомов заболевания. Все эти решения могут приниматься с учетом мнения членов семьи, родственников, друзей. На решения пациентов и лиц, осуществляющих уход за ними, влияние оказывают рекламные материалы, распространяемые фармацевтическими компаниями.
Таким образом, для обеспечения рационального подхода к фармакологическому лечению недостаточно обучения медицинских работников – необходимы систематические усилия по обучению пациентов и лиц, осуществляющих уход за ними.
Потребителям медицинских услуг необходимо иметь доступ к обучающей информации о лекарствах, поскольку:
- лекарственные средства играют важную роль в оказании медицинской помощи;
- пациенты должны нести ответственность за свое здоровье, включая решения (совместные с врачом) об использовании лекарств;
- пациенты должны иметь информацию, необходимую для рационального и безопасного применения лекарств (в этом случае, как потребители, они смогут критически интерпретировать информацию, получаемую в результате коммерческого продвижения лекарств).
Наиболее важный фактор, препятствующий развитию обучения пациентов рациональному использованию лекарственных средств, – отсутствие и спорадический характер финансирования подобных программ. Таким образом, создается парадоксальная ситуация: при огромном (и растущем) рынке лекарственных средств в России современные общепризнанные подходы к обучению пациентов рациональной фармакотерапии практически не используются.
Причины отсутствия внимания к проблемам обучения пациентов:
- сомнения относительно ценности обучения пациентов как такового;
- заблуждение, что все решения о выборе и применении лекарственных средств принимаются врачом, а не пациентом;
- заблуждение, что коммерческая информация о лекарственных средствах полностью отвечает запросам потребителя (хотя такая информация чаще направлена на стимулирование, а не на рационализацию использования лекарственных средств);
- отсутствие инновационных подходов в области информирования пациентов;
- конкурирующие приоритеты (включая необходимость обучения медицинских работников);
- противодействие со стороны некоторых участников рынка, заинтересованных в простом увеличении потребления лекарств без должных усилий по обучению пациентов.
В какой информации нуждаются пациенты?
Потребители лекарственных средств нуждаются в современной, достоверной, независимой и ясной для понимания информации о потенциальной пользе (эффективности) лекарственных средств и рисках, связанных с их применением. Пациентам необходимо предоставить информацию, как лекарство действует в организме, каковы его побочные эффекты и ограничения фармакотерапии, а также о других возможностях лечения.
Существует множество источников информации о лекарствах для пациентов. В развитых странах наиболее популярная форма обучения жителей рациональному использованию лекарств – специальные публикации, предназначенные для потребителей. Разработаны проекты медико-санитарного просвещения, например распространение листовок по лекарственным средствам в аптеках, обучение родителей вопросам дозирования лекарств у детей, рассылка брошюр по правильному применению безрецептурных лекарственных средств и т.д.
В 2006 году несколькими профессиональными ассоциациями нашей страны подготовлен информационно-образовательный проект обучения населения здоровому образу жизни и медико-санитарного просвещения – «Кодекс здоровья и долголетия», который включает следующие материалы:
- Информационные брошюры для различных групп населения, в том числе для родителей детей (до 14 лет) и для детей в возрасте 14–18 лет. Брошюры содержат современные рекомендации по обучению здоровому образу жизни, борьбе с факторами риска предотвратимых заболеваний.
- Информационные листы-вкладыши (2–4 страницы), в которых приведены сведения по отдельным заболеваниям и рекомендации по использованию лекарств. Набор информационных листов-вкладышей для конкретного пациента формирует врач и вкладывает их в специальный карман основной брошюры.
- Сайт «Кодекс здоровья и долголетия» в сети Интернет: www.kzid.ru
Информационные брошюры «Детский возраст» и «Подростковый возраст» разработаны Союзом педиатров России. Кроме этого, подготовлены и выходят в свет образовательные брошюры для родителей новорожденных детей, содержащие необходимые сведения по правильному уходу и кормлению детей первых двух лет жизни, в т.ч. необходимые сведения по рациональному использованию лекарственных средств у малышей.
Следует отметить, что подготовленные Союзом педиатров России образовательные материалы для родителей должны не заменять, а дополнять рекомендации лечащего врача. Они облегчают работу врача по обучению пациента.
Необходимость обучения пациентов и лиц, осуществляющих уход за ними, рациональному использованию лекарственных средств, не вызывает сомнения. В этой работе должны принимать активное участие профессиональные общественные организации, группы потребителей (пациентов), медицинские вузы, фармацевтические производители, средства массовой информации.
Таким образом, Союз педиатров России наряду с подготовкой Российского национального педиатрического формуляра (основная цель которого – обучение рациональному использованию лекарственных средств детских врачей) активно разрабатывает и образовательные программы для пациентов и/или членов их семей.
Список использованной литературы находится в редакции.
Сведения об авторах:
Александр Александрович Баранов, директор ГУ Научного центра здоровья детей РАМН, академик РАМН, председатель Исполкома Союза педиатров России (СПР) и Европейского общества педиатров, главный специалист-эксперт педиатр Минздравсоцразвития РФ, главный редактор журнала СПР «Вопросы современной педиатрии»
Лейла Сеймуровна Намазова, директор НИИ профилактической педиатрии и восстановительного лечения ГУ Научного центра здоровья детей РАМН, заведующая кафедрой аллергологии и клинической иммунологии ФППО педиатров ГОУ ВПО «Московская медицинская академия им. И.М. Сеченова» Росздрава, член Исполкома Союза педиатров России и Европейского общества педиатров, профессор, д-р мед. наук, главный редактор журнала СПР «Педиатрическая фармакология»
Камиль Ильясович Сайткулов, директор по развитию издательской группы «ГЭОТАР-Медиа»
Екатерина Иосифовна Алексеева, декан факультета послевузовского профессионального образования (ФППО) педиатров ГОУ ВПО «Московская медицинская академия им. И.М. Сеченова» Росздрава, заведующая курсом детской ревматологии кафедры педиатрии, заведующая ревматологическим отделением ГУ Научного центра здоровья детей РАМН, член Исполкома Союза педиатров России, профессор, д-р мед. наук, заместитель главного редактора журнала СПР «Вопросы современной педиатрии»
Ольга Ивановна Маслова, председатель Этического комитета ГУ Научного центра здоровья детей РАМН, член Исполкома Союза педиатров России, профессор, д-р мед. наук

