Роль полусинтетического Таксола (паклитаксел) для инъекций в неоадъювантном лечении рака молочной железы
СтатьиАман У. Буздар
Неоадъювантная
химиотерапия в лечении рака молочной железы
Полусинтетический
Таксол (паклитаксел) для инъекций в неоадъювантной химиотерапии
Исследования Онкологического центра (MDACC)
Схема испытания
Эффективность
Выживание без признаков заболевания
Токсичность
Выводы
Опыт, полученный во Франции
Эффективность
Токсичность
Выводы
Комментарии д-ра А.У. Буздара
Определение роли полусинтетического Таксола
(паклитаксел) для инъекций при неоадъювантной терапии
Оптимальная доза и график применения Таксола
Следствия в отношении лечения операбельной
формы рака молочной железы
Перспективы
Литература
НЕОАДЪЮВАНТНАЯ ХИМИОТЕРАПИЯ В ЛЕЧЕНИИ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
Неоадъювантная химиотерапия стала стандартной процедурой в лечении местнораспространенной формы рака молочной железы, и в настоящее время исследуются ее показания в отношении ранних форм операбельного заболевания [1-3]. Главные задачи неоадъювантной химиотерапии заключаются в улучшении местного контроля заболевания за счет подавления первичной опухоли (до более низкой стадии), в обеспечении возможности хирургической операции, сберегающей молочную железу, и теоретически в уничтожении отдаленных микрометастазов (Таблица 1) [2-4]. В исследованиях по неоадъювантной химиотерапии сообщалось о высоком общем проценте ремиссий, включая полные ремиссии, подтвержденные данными патологического исследования, а также об эффективном снижении стадии первичной опухоли: после неоадъювантной химиотерапии у 60-80% больных с операбельной формой рака молочной железы можно проводить орган-сберегающую хирургическую операцию [2].
Таблица 1. Преимущества неоадъювантной химиотерапии при лечении рака молочной железы [2-4]
| Раннее начало системного лечения |
|
Доставка химиотерапевтических агентов через интактную сосудистую систему опухоли |
|
Подавление послеоперационного ускорения опухолевого роста |
|
Оценка ремиссии in vivo |
|
Хорошая биологическая модель для оценки действия химиотерапии на опухоль |
|
Снижение распространенности (стадии) первичной опухоли и метастазов в лимфатические узлы |
|
Меньшая потребность в радикальной локорегиональной терапии |
|
Возможно сохранение молочной железы |
|
Уничтожение отдаленных микрометастазов |
Важным клиническим преимуществом неоадъювантной химиотерапии является то, что она позволяет оценить реакцию первичной опухоли и лимфатических узлов с метастазами на лечение in vivo [3, 4]. В нескольких исследованиях было показано, что полная ремиссия первичной опухоли после неоадъювантной химиотерапии, подтвержденная данными патологического исследования, является надежным предиктором отсутствия опухолевого процесса в лимфатических узлах [5-7]. Далее, полная ремиссия в ответ на неоадъювантную химиотерапию является достоверным предиктором улучшения общей выживаемости и удлиннения периода, свободного от признаков заболевания [5, 7, 8].
Эти результаты говорят о ценности неоадъювантной химиотерапии в плане идентификации подгрупп больных, у которых лечение дает ориентир для прогноза [5]. Более консервативное лечение может оказаться возможным у больных с полной ремиссией в первичной опухоли, подтвержденной данными патологического исследования, и с негативным статусом в отношении поражения лимфатических узлов по данным клинической оценки [6]. Оценка ответа на неоадъювантную химиотерапию может помочь выявить больных, которым требуется более агрессивная форма лечения, а также больных с устойчивым к лечению заболеванием, для которых адъювантная химиотерапия может оказаться неэффективной [5]. Для определения оптимальной стратегии лечения в разных подгруппах больных требуются дополнительные исследования.
В настоящее время имеются лишь немногочисленные данные, посвященные сравнению положительных результатов по выживаемости за счет неоадъювантной терапии по сравнению с адъювантной химиотерапией. Для выяснения роли неоадъювантной терапии в лечении рака молочной железы необходимы результаты долгосрочных рандомизированных испытаний.
ПОЛУСИНТЕТИЧЕСКИЙ ТАКСОЛ (ПАКЛИТАКСЕЛ) ДЛЯ ИНЪЕКЦИЙ В КОНТЕКСТЕ НЕОАДЪЮВАНТНОЙ ХИМИОТЕРАПИИ
Активность Таксола при лечении метастатической формы рака молочной железы хорошо доказана [9]. В исходных испытаниях применение Таксола у больных метастатической формой рака молочной железы, которым ранее не проводилась интенсивная химиотерапия (один курс или менее), было показано, что общие проценты ремиссий составляют от 56 до 62%, включая полные ремиссии [10, 11]. Было также показано, что у таких больных активна также комбинация Таксола и доксорубицина [12]. В нескольких испытаниях по Фазе II и III была продемонстрирована активность и профиль токсичности комбинации доксорубицин/Таксол при метастатической форме рака молочной железы [13-15]. Недавние исследования сосредоточили внимание на том, чтобы попытаться использовать эффективность Таксола в контексте неоадъювантной химиотерапии рака молочной железы, когда Таксол применяется как в форме монотерапии, так и в комбинации с доксорубицином [16, 17]. В настоящей монографии описываются многообещающие результаты двух недавно опубликованных исследований применения Таксола в контексте неоадъювантной химиотерапии.
ИССЛЕДОВАНИЯ ОНКОЛОГИЧЕСКОГО ЦЕНТРА им. М. Д. АНДЕРСОНА ТЕХАССКОГО УНИВЕРСИТЕТА (MDACC): РАНДОМИЗИРОВАННОЕ ИСПЫТАНИЕ ПОЛУСИНТЕТИЧЕСКОГО ТАКСОЛА (ПАКЛИТАКСЕЛ) ДЛЯ ИНЪЕКЦИЙ В ФОРМЕ МОНОТЕРАПИИ ПО СРАВНЕНИЮ СО СХЕМОЙ FAC В КАЧЕСТВЕ ИНДУКЦИОННОЙ ТЕРАПИИ У БОЛЬНЫХ С ОПЕРАБЕЛЬНОЙ ФОРМОЙ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
В MDACC проведено рандомизированное испытание по сравнению Таксола, применявшегося в форме монотерапии, с комбинацией 5-фтороурацила, доксорубицина и циклофосфамида (FAC) для неоадъювантной химиотерапии у шести больных с операбельной формой рака молочной железы. Основой этого испытания были данные о высоком проценте ремиссий, полученные ранее в MDACC при использовании Таксола у больных с метастатической формой рака молочной железы, а также отсутствие перекрестной резистентности между Таксолом и антрациклинами, продемонстрированное ранее [9]. Было высказано предположение, что использование для индукционной терапии не того же самого режима, который применяется позже в ходе лечения, а агента, не дающего с ним перекрестной резистентности, понизит риск рецидивирования [18]. Главным критерием для оценки испытания была выживаемость без признаков заболевания; вторичные критерии включали клинические ремиссии, остаточное заболевание по данным патологического исследования (молочная железа и лимфатические узлы), а также общая выживаемость больных [18, 19].
Схема испытания
С июня 1994 г. по июль 1998 г. 174 больных было рандомизировано на лечение Таксолом или схемой FAC в течение четырех курсов, после чего проводилась хирургическая операция и четыре дополнительных курса FAC (Рисунок 1) [16, 17].
Рис. 1. Схема испытания неоадъювантной терапии в MDACC [16,18].
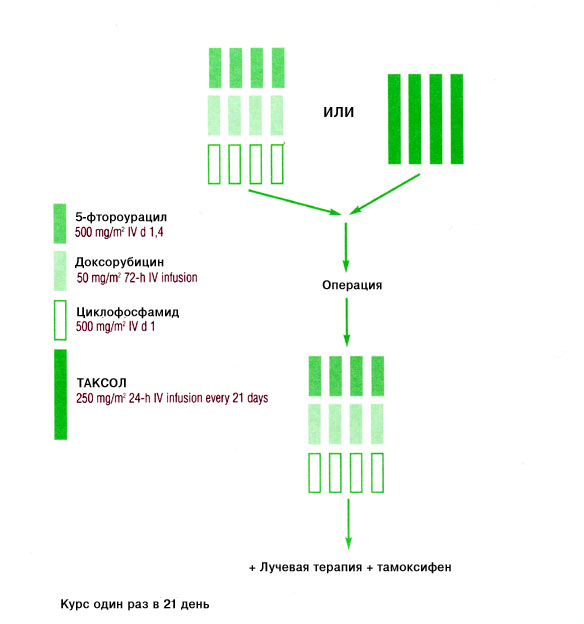 Больным, получавшим лечение Таксолом, проводилась премедикация с помощью дексаметазона в дозе 20 мг перорально (за 12 и 6 часов до введения Таксола), ранитидина (50 мг внутривенно) и дифенгидрамина (50 мг внутривенно). Больным в обеих группах лечения, у которых развивалась нейтропеническая лихорадка в ходе последующих курсов лечения, вводили гранулоцитный колониестимулирующий фактор G-CSF [18]. Группы больных были хорошо сбалансированы с точки зрения стадии опухоли, вовлеченности лимфатических узлов и наличия метастазов (классификация TNM), а также по возрасту. Характеристики больных приведены в Таблице 2.
Больным, получавшим лечение Таксолом, проводилась премедикация с помощью дексаметазона в дозе 20 мг перорально (за 12 и 6 часов до введения Таксола), ранитидина (50 мг внутривенно) и дифенгидрамина (50 мг внутривенно). Больным в обеих группах лечения, у которых развивалась нейтропеническая лихорадка в ходе последующих курсов лечения, вводили гранулоцитный колониестимулирующий фактор G-CSF [18]. Группы больных были хорошо сбалансированы с точки зрения стадии опухоли, вовлеченности лимфатических узлов и наличия метастазов (классификация TNM), а также по возрасту. Характеристики больных приведены в Таблице 2.
После завершения первых четырех курсов химиотерапии больных оценивали в многопрофильной клинике, занимавшейся вопросами дальнейшего планирования лечения, для определения возможности сохранения молочной железы и степени пораженности лимфатических узлов. Всем больным с персистирующим, определяемым путем пальпации поражением подмышечных лимфатических узлов, проводили иссечение подмышечных лимфатических узлов. После химиотерапии определяемая стадия опухоли уменьшалась до стадии N0-2, N0, и такие больные были кандидатами на сохранение молочной железы и дальнейшее лечение, проводившееся путем иссечения подмышечных лимфатических узлов или облучения после второй рандомизации в рамках отдельного протокола. После химиотерапии все больные с положительным статусом опухоли по эстрогеновым рецепторам в возрасте старше 50 лет получали тамоксифен в течение 5 лет [18].
Таблица 2. Характеристики больных до лечения
|
Характеристика |
FAC No. (%) |
Полусинтетический Таксол (паклитаксел) для инъекций No. (%) |
|
Число больных |
87 |
87 |
|
Состояние опухоли |
||
|
Т1 |
5 (6) |
9 (10) |
|
Т2 |
56 (64) |
56 (64) |
|
Т3 |
26 (30) |
22 (26) |
|
Клиническое состояние лимфоузлов |
||
|
N0 |
31 (36) |
35 (40) |
|
N1 |
56 (64) |
51 (59) |
|
N2 |
-- |
1 (1) |
|
Стадия |
||
|
IIA |
27 (31) |
32 (37) |
|
IIB |
44 (51) |
42 (48) |
|
IIIA |
16 (18) |
13 915) |
|
Возраст, лет |
||
|
до 50 |
49 (56) |
50 (57) |
|
50 и старше |
38 (44) |
37 (43) |
|
Медиана (интервал) |
47 (25-68) |
48 (22-68) |
|
Раса |
||
|
Белые |
69 (79) |
57 (66) |
|
Афроамериканцы |
6 (7) |
13 (15) |
|
Латиноамериканцы |
8 (9) |
12 (14) |
|
Другие |
4 (5) |
5 (5) |
|
Статус по эстрогеновым рецепторам |
||
|
Положительный |
48 (55) |
53 (61) |
|
Отрицательный |
31 (36) |
28 (32) |
|
Неизвестный |
8 (9) |
6 (7) |
Эффективность
Клинический ответ на лечение был сходным в двух леченых группах после четырех курсов химиотерапии (Таблица 3). Общий процент ремиссий в группе, получавшей схему FAC, составлял 79% (24% полный ремиссий) по сравнению с 80% (27% полных ремиссий) в группе, получавшей полусинтетический Таксол (паклитаксел) для инъекций. У трех больных, получавших лечение схемой FAC, и одного больного в группе Таксола отмечалась прогрессия заболевания во время индукционной фазы терапии. Между двумя группами не наблюдалось статистически достоверных различий в отношении остаточного заболевания в молочной железе и подмышечных лимфатических узлах по данным патологического обследования на момент хирургической операции (Таблица 4). Несколько более высокий процент больных в группе FAC не имел остаточного заболевания или заболевания in situ; однако большее число больных в группе, получавшей Таксол, дало уменьшение размеров опухоли до величины менее 1 см. Орган-сберегающая хирургическая операция выполнялась у несколько большего процента больных, получавших лечение Таксолом (Таблица 5) [18].
Таблица 3. Клинический ответ
|
FAC (n=87) (%) |
Таксол (n=87) (%) |
Значение P |
|
|
Всего ремиссий |
79 |
80 |
0,85 |
|
Полные ремиссии |
24 |
27 |
|
|
Частичные ремиссии |
55 |
53 |
|
|
Незначительные ремиссии |
13 |
14 |
|
|
Без изменений |
5 |
5 |
|
|
Прогрессия заболевания |
3 |
1 |
Выживание без признаков заболевания
При среднем (медиана) сроке наблюдения, составлявшем 23 месяца (интервал от 3 до 52 месяцев), рецидив заболевания отмечался у 100 больных в группе FAC и 7 больных в группе Таксола. По проведенным оценкам, выживание в течение 2 лет без признаков заболевания наблюдалось у 89% больных в группе FAC и у 94% больных в группе Таксола (Р=0,44) [18]. Данные по общему проценту выживания пока отсутствуют.
Таблица 4. Остаточное заболевание по данным оценки патолога
|
FAC (n=87) (%) |
Таксол (n=87) (%) |
P |
|
| Заболевание в молочной железе | |||
|
Отсутствует |
18 |
6 |
0,17 |
|
Только in situ |
5 |
8 |
|
|
Минимальное (<1 см) |
12 |
27 |
|
|
Среднее |
63 |
55 |
|
|
Распространенное |
2 |
5 |
|
|
Поражение лимфоузлов на момент хирургической операции |
|||
|
0 |
44 |
37 |
0,34 |
|
1-3 |
38 |
44 |
|
|
4-10 |
15 |
11 |
|
|
>10 |
3 |
8 |
|
| Стадия после неоадъювантной терапии | |||
|
0 |
12 |
1 |
0,11 |
|
In situ |
5 |
7 |
|
|
I |
21 |
22 |
|
|
II |
60 |
66 |
|
|
III |
2 |
3 |
|
*Двум больным хирургическая операция не проводилась, 9 больным не проводилось иссечение подмышечных лимфатических узлов, и 1 больная, относительно которой неизвестно, проводилось ли облучение.
**Одна больная потеряна для последующего наблюдения. В одном случае тип хирургической операции неизвестен. У восьми больных иссечения подмышечных лимфатических узлов не проводилось и 3 больных, относительно которых неизвестно, проводилось ли облучение.
Таблица 5. Местное лечение в зависимости от варианта
|
Тип хирургической операции |
FAC (n=87) (%) |
Таксол (n=87) (%) |
P |
|
Модифицированная радикальная |
65 |
53 |
0.30 |
|
Сегментная+иссечение подмышечных лимфатических узлов |
27 |
38 |
|
|
Только сегментная |
8 |
8 |
*Двум больным хирургическая операция не проводилась, 9 больным не проводилось иссечение подмышечных лимфатических узлов, и 1 больная, относительно которой неизвестно, проводилось ли облучение.
**Одна больная потеряна для последующего наблюдения. В одном случае тип хирургической операции неизвестен. У восьми больных иссечения подмышечных лимфатических узлов не проводилось и 3 больных, относительно которых неизвестно, проводилось ли облучение.
Токсичность
Токсические эффекты, описанные для обоих вариантов лечения, представлены в Таблице 6. Средняя кумулятивная полученная доза составляла 100% для схемы FAC (интервал 50-100%) и 100% для полусинтетического Таксола (паклитаксел) для инъекций (интервал 0-100%). Токсические эффекты, которые наблюдались в группе, получавщей Таксол, соответствовали тем, которые обычно описываются для схемы с вливанием Таксола на протяжении 24 часов. Частота нейтропенической лихорадки была более высокой в группе Таксола; однако профилактическое применение G-CSF или антибиотиков снижало частоту этого осложнения в ходе последующих циклов химиотерапии. Летальных исходов, связанных с лечением, не наблюдалось, и отсутствовали эпизоды клинически регистрируемых нарушений сердечной деятельности в обоих вариантах исследования. У небольшого процента больных в обеих группах лечения наблюдались транзиторные аритмии, однако они не требовали каких-либо вмешательств или изменения характера лечения [18].
Таблица 6. Токсичность
|
FAC (n=87) (%) |
Таксол (n=87) (%) |
|
|
Нейтропеническая лихорадка |
21 |
53 |
|
Использование G-CSF |
25 |
56 |
|
Инфекции 3-й степени |
5 |
9 |
|
Миалгии 3-й степени |
5 |
25 |
|
Парестезии 3-й степени |
1 |
5 |
|
Тяжелые аллергические реакции |
0 |
0 |
|
Застойная сердечная недостаточность |
0 |
0 |
|
Аритмии |
6 |
2 |
|
Стоматит 3-й степени |
16 |
13 |
|
Тошнота 3-й степени |
21 |
10 |
|
Рвота 3-й степени |
7 |
2 |
|
Понос 3-й степени |
16 |
3 |
*Приведены токсические эффекты только 3-й степени.
Выводы
Предварительные данные этого рандомизированного испытания показывают, что полусинтетический Таксол (паклитаксел) для инъекций, применяемый в форме монотерапии, и комбинированная терапия с использованием схемы FAC обладают сходным противоопухолевым действием при применении в качестве неоадъювантной химиотерапии у больных с операбельной формой рака молочной железы [18]. Степень циторедукции по данным объема остаточного заболевания в молочной железе и лимфатических узлах была сходной для обоих вариантов индукционного лечения [19]. Важно отметить, что ни один из вариантов лечения не приводил к кардиотоксическому эффекту, а главные побочные эффекты носили транзиторный характер и с ними можно было легко справиться. Для определения того, приведет ли использование данной схемы "неперекрестной в плане устойчивости" химиотерапии к дальнейшему снижению риска рецидивирования, требуются длительные сроки наблюдения за больными [18].
ОПЫТ, ПОЛУЧЕННЫЙ ВО ФРАНЦИИ: РАНДОМИЗИРОВАННОЕ ИСПЫТАНИЕ ПО СРАВНЕНИЮ КОМБИНАЦИИ ДОКСОРУБИЦИН/ ТАКСОЛ (ПАКЛИТАКСЕЛ) ДЛЯ ИНЪЕКЦИЙ (ПО ФАЗЕ II) ДЛЯ НЕОАДЪЮВАНТНОЙ ТЕРАПИИ ЛОКОРЕГИОНАЛЬНОЙ ФОРМЫ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
Многоцентровое рандомизированное испытание, проведенное во Франции, было посвящено сравнению неоадъювантного применения комбинации доксорубицин/циклофосфамид (АС) с комбинацией доксорубицин/Таксол (АТ) у 247 больных с ранее не леченым локорегиональным раком молочной железы. Соображения, на которых было основано настоящее испытание, относятся к трем категориям [17]. Во-первых, результаты национального хирургического адъювантного проекта по раку молочной железы (NSABP) по протоколу В-18 показали, что предоперационное использование схемы АС уменьшает размер опухоли в большинстве случаев и снижает частоту позитивных лимфатических узлов, что позволяет выполнять более консервативные хирургические процедуры [20]. Во-вторых, при использовании схемы АТ при метастатической форме заболевания отмечена высокая активность, включая полные ремиссии [13-15]. Наконец, отсутствие перекрестной устойчивости между Таксолом и антрациклинами говорит в пользу целесообразности их использования в комбинации в таком контексте [21]. Главным конечным критерием в данном испытании были полные ремиссии с подтверждением, полученным патологом; вторичные критерии включали общий процент ремиссий, выживание без признаков заболевания и общую выживаемость [17]. Схема испытания приведена на Рисунке 2.
Рис. 2.
Схема испытания [17].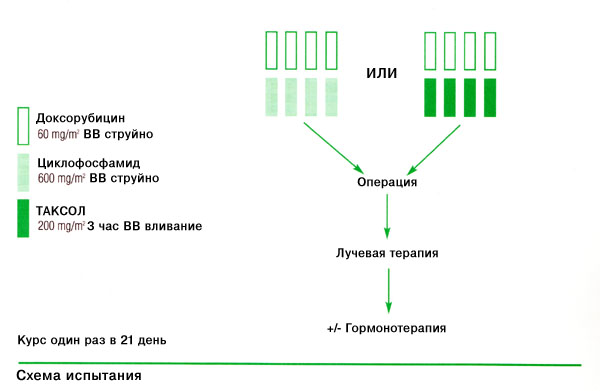
В марте 1998 г. независимая группа выполнила заранее запланированный промежуточный анализ первых 120 пригодных для оценки больных (40 больных в группе АС и 80 больных в группе АТ). Правила раннего прекращения использования той или иной схемы лечения требовали, чтобы при наличии трех или менее подтвержденных патологически полных ремиссий (7,5% или менее) в группе АС и семи или менее (9% и менее) в группе АТ набор больных в соответствующую группу был прекращен. На указанный момент в группе АС наблюдалось две полные ремиссии, подтвержденные данными патологического исследования, а в группе больных, получавших схему АТ, таких ремиссий было 11. Соответственно, дальнейшее включение больных в группу АС было прекращено, а в группу АТ продолжено. Всего в испытание было включено 247 больных; 67 из них были рандомизированы на получение схемы АС, а 180 на получение схемы АТ. Группы были хорошо сбалансированы по таким критериям, как возраст, распространенность заболевания, статус в отношении менопаузы и статус в отношении гормонорецепторов [17].
Эффективность
Полные ремиссии, подтвержденные данными гистологического исследования, отмечались у 10% больных в группе АС, по сравнению с 16% в группе АТ (Таблица 7) [17]. Общий процент ремиссий составлял 66% для группы АС и 83% для группы АТ, причем процент клинически полных ремиссий составлял 9% и 14%, соответственно. Проведение неоадъювантной химиотерапии позволило ограничиться орган-сберегающей хирургической операцией у 45% больных, получавших лечение схемой АС, и у 56% больных из группы, получавшей лечение схемой АТ.
Таблица 7. Эффективность схемы АС по сравнению со схемой АТ при локорегиональной форме рака молочной железы
|
AC (n=67) % |
AT (n=180) % |
|
|
Полная ремиссия, подтвержденная гистологически |
10 |
16 |
|
Клиническая полная ремиссия |
9 |
14 |
|
Общие ремиссии |
66 |
83 |
|
Проведено консервативное хирургическое лечение |
45 |
56 |
Токсичность
Проводилось тщательное мониторирование кардиотоксичности. Фракция выброса левого желудочка (ФВЛЖ) определялась исходно, после второго курса химиотерапии, а также на момент завершения испытания. Аномальные значения были отмечены у 5 и 8% больных в группах АС и АТ, соответственно. У одной больной в группе АС развилась застойная сердечная недостаточность [17].
Выводы
В соответствии с данными, полученными исследователями, комбинированная химиотерапия на схеме полусинтетический Таксол (паклитаксел) для инъекций/доксорубицин является высокоэффективной формой лечения в предоперационном периоде при раке молочной железы. Общий процент ремиссий на этой схеме составил 83%, включая подтвержденные патологически полные ремиссии у 16% больных. Эти результаты являются показанием для дальнейших исследований этого комбинированного режима в контексте неоадъювантной химиотерапии, и авторы заявляют, что схема АТ будет стандартным вариантом лечения в их будущем испытании [22].
Комментарии д-ра А.У. Буздара
Определение роли полусинтетического Таксола (паклитаксел) для инъекций при неоадъювантной терапии
Результаты двух описанных выше испытаний говорят об активности Таксола при неоадъювантном лечении рака молочной железы. В исследованнии, проведенном Pouillart и соавт., комбинация доксорубицина и Таксола продемонстрировала более высокую активность по сравнению с комбинацией доксорубицин/циклофосфамид с точки зрения процента клинических ремиссий, ремиссий, подтвержденных данными патологического исследования, и возможности орган-сберегающего хирургического лечения [17]. Исследование MDACC показало, что Таксол, применяемый в форме монотерапии, обладает клинической активностью, сходной с активностью схемы FAC, которая является золотым стандартом в нашем центре [23]. Эти исследования позволяют предположить, что схема попеременного лечения препаратами, не дающими перекрестной резистентности, может улучшить конечный результат по сравнению с непрерывным использованием одной формы лечения [10]. Анализ ранних испытаний по раку молочной железы показал, что непрерывное использование одной и той же терапевтической схемы после выполнения нескольких циклов лечения не дает дальнейшего снижения риска рецидивирования и не улучшает выживаемость больных [24].
В крупномасштабном исследовании Интергруппы проводилась оценка преимуществ схем лечения препаратами, не дающими перекрестной резистентности, за счет сравнения эффективности применения схемы АС в адъювантном режиме с последовательным применением Таксола в дозе 175 мг/м2 или без Таксола. Предварительный анализ указывает на значительные преимущества в группе, получавшей лечение схемой АС+Таксол, по сравнению с группой, получавшей лечение только схемой АС, в отношении таких критериев, как выживание без признаков заболевания и общая выживаемость (P=0,0077 и P=0,039, соответственно). Обычные токсические явления (степени 3 и выше) у больных, получавших лечение Таксолом, включали транзиторную миелосупрессию у 21% больных, нейропатию у 5%, болевые эффекты у 5% и гипергликемию у 5% больных. Кардиотоксические явления в период после химиотерапии отмечались у 6% больных, однако не давали достоверной корреляции с дозами доксорубицина и применением (или отсутствием применения) Таксола [25]. Было высказано предположение, что преимущества в группе, получавшей лечение Таксолом в рамках данного испытания, были связаны с более длительным курсом лечения, а не обусловлены специфически самой схемой лечения. Однако, в испытании MDACC обе группы лечения получили восемь циклов химиотерапии с аналогичной эффективностью, что четко демонстрирует активность Таксола в данных условиях [23].
Оптимальная доза и график применения Таксола
Таксол применялся в различных дозах и по различным графикам введения при лечении рака молочной железы. Наш выбор дозы, составлявшей 250 мг/м2, вводившейся путем 3-часового внутривенного вливания, основан на результатах испытания по Фазе II в MDACC, когда было показано, что Таксол, применяемый в форме монотерапии и вводимый таким образом, обеспечивает высокий процент ремиссий. Для практических целей Таксол в дозе 175 мг/м2 может быть удобным вариантом [23]. Доза, составлявшая 175 мг/м2, применявшаяся в исследовании Интергруппы, дала впечатляющие результаты, а данные, полученные в рамках недавнего испытания у больных с метастатической формой рака молочной железы в группе CALGB (исследование CALGB 9342), показывают, что более высокие дозы полусинтетического Таксола (паклитаксел) для инъекций не обязательно улучшают ответ на лечение или выживаемость при метастатической форме рака молочной железы [26].
Следствия в отношении лечения операбельной формы рака молочной железы
В прошлом высказывалось опасение, что неоадъювантная химиотерапия может задерживать заживление раны после хирургической операции, увеличивать время восстановления или вызывать какие-то другие послеоперационные осложнения. Эти вопросы были подвергнуты анализу MDACC, однако не было обнаружено ни какого-либо повышения частоты болезненных эффектов, ни каких-либо нарушающих воздействий на последующую терапию. Главное преимущество неоадъювантной формы лечения связано с возможностью оценить эффект терапии на интактную опухоль. Ответ на неоадъювантную терапию дает важную прогностическую информацию уже на ранних стадиях курса лечения. Если, например, стадия опухоли у больной уменьшается со стадии III до стадии I, то более вероятен благоприятный конечный результат. Однако, больные, которые не реагируют на неоадъювантную химиотерапию, могут выиграть за счет применения переменных схем лечения или экспериментальных подходов [23].
Исследование MDACC и убедительные результаты, полученные в испытании Интергруппы, показывают, что добавление более активных агентов, например Таксола, к стандартным схемам лечения, может заметно снизить риск рецидива заболевания. На основании этих результатов MDACC принял схему FAC+Таксол в качестве нового стандарта для адъювантной и неоадъювантной терапии при лечении операбельных форм рака молочной железы. Я полагаю, что более длительные сроки наблюдения продемонстрируют лучшие результаты с использованием данного терапевтического подхода, а именно, речь идет о последовательном лечении, когда за применением Таксола следует схема FAC или после применения схемы АС следует применение Таксола [23].
Перспективы
В следующем испытании, проводимом в MDACC, будет сравниваться эффективность четырех циклов применения Таксола (контроль) с последующим применением схемы FAC и применение Таксола раз в неделю с последующим применением схемы FAC [23]. Более ранние данные указывают на то, что быстрое еженедельное вливание Таксола лучше переносится и дает больший противоопухолевый эффект, чем схема лечения, когда данный препарат применяют с интервалом в три недели. В контрольной группе ведущегося в настоящее время исследования мы снизили дозу Таксола до 225 мг/м2. Результаты этого испытания дополнительно определят роль Таксола при неоадъювантном лечении рака молочной железы и предоставят новую информацию в отношении преимуществ плотнодозовой терапии.
ЛИТЕРАТУРА
1. Carlson RW, Anderson BO, Bensinger W, et al. Update: NCCN practice guidelines for the treatment of breast cancer. Oncology. 1999; 13:41-66.2. Wang НС, Lo SS. Future prospects of neoadjuvant chemotherapy in treatment of primary breast cancer. Semin Surg Oncol. 1996; 12:59-66.
3. Kuerer HM, Newman LA, Buzdar AU, et al. Residual metastatic axillary lymph nodes following neoadjuvant chemotherapy predict disease-free survival in patients with locally advanced breast cancer. ArnJ Surg. 1998; 176:502-509.
4, Hortobagyi GN, Singietary SE, McNeese MD. Treatment of locally advanced and inflammatory breast cancer. In: Harris JR, Lippman ME, Morrow M, Hellman S, eds. Diseases of the Breast. Philadelphia, PA: Lippincott-Raven Publishers; 1996:585-599.
5. Machiavelli MR, Romero АО, Perez JE, et al. Prognostic significance of pathological response of primary tumor and metastatic axillary lymph nodes after neoadjuvant chemotherapy for locally advanced breast carcinoma. Cancer J SciAm. 1998;4:125-131. 6. Kuerer HM, Newman LA, Buzdar AU, et al. Pathologic tumor response in the breast following neoadjuvant chemotherapy predicts axillary lymph node status. Cancer J SciAm. 1998:4:230-236.
7. Kuerer HM, Newman LA, Smith TL, et al. Clinical course of breast cancer patients with complete pathologic primary tumor and axillary lymph node response to doxorubicin-based neoadjuvant chemotherapy. J Clin Oncol. 1999; 17:460-469.
8. Eitahir A, Heys SD, Hutcheon AW, et al. Treatment of large and locally advanced breast cancers using neoadjuvant chemotherapy. Am J Surg. 1998; 175:127-132.
9. Hortobagyi GN, Holmes FA, Ibrahim N, et al. The University of Texas M.D. Anderson Cancer Center experience with paclitaxel in breast cancer. Semin Oncol. 1997;24(suppl 3):S3-30-S3-33.
10. Hortobagyi GN, Holmes FA. Single-agent paclitaxel for the treatment of breast cancer; an overview. Semin Oncol. 1996;23(suppl 1):4-9.
11. Davidson NG. Single-agent paclitaxel as first-line treatment of metastatic breast cancer: the British experience. Semin Oncol. 1996;23(suppl 11):6-10.
12. Bonadonna G. Future developments for paclitaxel in the treatment of breast cancer. Semin Oncol. 1996:23(suppi 1):65-68.
13. Dombernowsky P, Gehl J, Boesgaard M, et al. Doxorubicin and paclitaxel, a highly active combination in the treatment of metastatic breast cancer. Semin Oncol. 1996;23(suppi 11):23-27.
14. Schwartsmann G, Mans DR, Menke CH, et al. A phase 11 study of doxorubicin/paclitaxel plus G-CSF for metastatic breast cancer. Oncology, 1997:11(suppl 3):24-29.
15. Sledge GW Jr, Neuberg D, Ingle J, et al. Phase III trial of doxorubicin (A) vs. paclitaxel (T) vs. doxorubicin + paclitaxel (A+T) as first-line therapy for metastatic breast cancer (MBC): an intergroup trial. Proc Am Soc Clin Oncol. 1997; 16: la. Abstract 2.
16 . Buzdar AU, Hortobagyi GN, Theriault RL, et al. Prospective randomized trial of Taxol (Tax) alone versus fluorouracil, doxorubicin, cyclophosphamide (FAC) as an induction therapy in patients with operable breast cancer (Br Ca). Proc Am Soc Clin Oncol. 1999;18:73a. Abstract 273.
17. Pouiliart P, Fumoleau P, Romieu G, et al. Final resuits of a phase II randomized, parallel study of doxorubicin/cyclophosphamide (AC) and doxorubicin/Taxol® (paclitaxel) (AT) as neoadjuvant treatment of local-regional breast cancer. Proc Am Soc Clin Oncol. 1999;18:73a. Abstract 275.
18. Buzdar AU, Singietary SE, Theriault RL, et at. Prospective evaluation of paclitaxel versus combination chemotherapy with fluorouracil, doxorubicin, cyclophosphamide (FAC) as neoadjuvant therapy in patients with operable breast cancer. J Clin Oncol. 1999; 17:3412-3417.
19. Buzdar AU. Prospective randomized trial of Taxol alone versus fluorouracil, doxorubicin, cyclophosphamide (FAC) as an induction therapy in patients with operable breast cancer. Poster presented at the Thirty-Fifth Annual Meeting of the American Society of Clinical Oncology, Atlanta, GA, May 15-18,1999.
20. Fisher В, Brown A, Mamounas E, et al. Effect of preoperative chemotherapy on local-regional disease in women with operable breast cancer: findings from National Surgical Adjuvant Breast and Bowel Project B-18. J Clin Oncol. 1997; 15:2483-2493.
21. O'Leary J, Volm M, Wasserheit C, et al. Taxanes in adjuvant and neoadjuvant therapies for breast cancer. Oncology, 1998;12(suppl 1):23-27.
22. Fumoleau P, Dieras V, Romieu G, et al. Neoadjuvant chemotherapy for breast cancer (ВС): Is doxorubicin-cyclophosphamide (AC) combination still a standard regimen? Eur J Cancer. 1999:35:S229-S230. Abstract 900.
23. Buzdar AU. Personal communication, September 1999.
24. Early Breast Cancer Trialists' Collaborative Group. Systemic treatment of early breast cancer by hormonal, cytotoxic, or immune therapy: 133 randomized trials involving 31,000 recurrences and 24,000 deaths among 75,000 women. Lancet. 1992:339:71-85.
25. Henderson 1С, Berry D, Demetri G, et ai. Improved disease-free (DFS) and overall survival,(OS) from the addition of sequential paclitaxel (T) but not from the escalation of doxorubicin (A) dose level in the adjuvant chemotherapy of patients (PTS) with node-positive primary breast cancer (ВС). Proc Am Soc Clin Oncol. 1998; 17:101 a. Abstract 390A.
26. Winer E, Berry D, Duggan D, et al. Failure of higher dose paclitaxel to improve outcome in patients with metastatic breast cancer-results from CALGB 9342. Proc Am Soc Clin Oncol. 1998; 17:10.1 a. Abstract 388.
