Алкогольная кардиомиопатия: основные аспекты эпидемиологии, патогенеза и лекарственной терапии
Статьи Опубликовано в журнале:
« Рациональная Фармакотерапия в Кардиологии » 2014;10(6) А.О. Юсупова
Первый Московский медицинский университет им. И.М. Сеченова 119991, Москва, ул. Трубецкая, 8, стр. 2
В статье представлены данные по эпидемиологии, современные аспекты патогенеза алкогольной кардиомиопатии (АКМП), особенности клинических проявлений, а также проблема ведения таких пациентов. Отдельно рассматриваются аспекты психотропной терапии пациентов с АКМП, направленной на снижении мотивации к употреблению алкоголя.
Ключевые слова: Алкогольная кардиомиопатия, этанол, алкогольная зависимость, налмефен.
Введение
Злоупотребление алкоголем является серьезной медицинской и социально-экономической проблемой. По данным Всемирной организации здравоохранения количество больных алкоголизмом в 2000-е годы достигло 140 млн. [1]. В настоящее время потребление алкоголя в США снизилось, а в странах бывшего СССР и Японии возросло.
В США стандартная доза спиртного напитка содержит около 12 г алкоголя, что соответствует 340 мл 5% пива или 142,2 мл 12,5% вина, или 42,6 мл крепкого алкоголя (40%). Национальный институт Алкоголизма и Алкогольной Зависимости (National Institute on Alcoholism and Alcohol Abuse) рекомендует мужчинам употреблять не более 14 доз спиртного в нед или не более 4 доз за один прием, тогда как женщинам следует ограничиться 7 и 3 дозами, соответственно [2]. Однако умеренным в США считается употребление не более одной стандартной дозы алкоголя в день для женщин и двух доз для мужчин [3]. Аналогичных рекомендаций придерживается и Американская Ассоциация кардиологов [4]. Что касается стран Западной Европы, то там эпизодически употребляют алкоголь около 2/3 мужчин и 1/2 женщин [5], однако лишь от 10% до 18% из них становятся алкоголь-зависимыми [6].
Если сравнивать потребление чистого алкоголя на душу населения в странах Европы, то самый высокий уровень (14-25 л) был зафиксирован в Молдове, Литве, Латвии, Словакии, Венгрии, Российской Федерации (РФ), Украине и Румынии. Среди стран Западной Европы лидером была Ирландия. Доля злоупотребляющих алкоголем мужчин (более 40 г в день) была выше всего в Чехии (59,4%) и РФ (53,2%) [7].
В Европе по данным Института изучения алкоголя (The Institute of Alcohol Studies) ежегодно около 115000 человек в возрасте до 70 лет умирают из-за злоупотребления алкоголем. Алкоголизм является одной из лидирующих причин смертности молодых мужчин (25% летальности) [8].
В странах, входивших в состав Советского Союза, было зафиксировано повышение употребления крепких спиртных напитков, прежде всего, водки после Великой Отечественной войны. В 80-е годы был период, когда производство алкоголя снизилось, что, в свою очередь, сопровождалось снижением заболеваемости [9, 10]. На конец 2009 г. в России численность пациентов, состоящих на учете в лечебно-профилактических организациях по поводу алкоголизма, составила 1523,3 на 100 тыс. населения [11]. По данным Федеральной службы государственной статистики в 2012 г. были взяты под диспансерное наблюдение 122800 больных с впервые установленным диагнозом «алкоголизм». Всего же на учете в лечебно-профилактических организациях на конец 2012 г. состояли 1807936 лиц, страдающих алкоголизмом [12], а суммарное число больных алкогольными расстройствами в 2012 г. составило 2358 453 человек [13]. Общий показатель распространенности алкогольных расстройств остается высоким — 1648,6 на 100 тыс. населения, или 1,6% населения страны [13].
Развитие алкогольной кардиомиопатии
Регулярное злоупотребление алкоголем приводит к развитию алкогольной кардиомиопатии (АКМП), причем данная патология является причиной развития фатального осложнения, вызывая 1/5 всех случаев внезапной сердечной смерти [14]. К сожалению точных данных о распространенности АКМП в РФ нет. Отчасти это было обусловлено тем, что до середины 2000-х годов эта причина смерти не кодировалась отдельно органами ЗАГС, ответственными за регистрацию и сертификацию смерти в России. По данным разных авторов распространенность заболевания колеблется в пределах от 3,8% до 40% всех кардиомиопатий [15-18].
Большинство больных АКМП составляют мужчины, тогда как на долю женщин приходится лишь 14%, причем летальность от данного заболевания также выше у мужчин. Как и у мужчин, длительное злоупотребление алкоголем приводит к развитию АКМП у женщин в относительно молодом возрасте (45-50 лет) [15, 19].
Риск развития возникновения АКМП зависит от длительности злоупотребления и количества ежедневной дозы спиртного. Известно, что при превышении ежедневной дозы чистого алкоголя более 60 г возрастает риск развития цирроза печени, некоторых форм злокачественных новообразований и сердечнососудистых заболеваний (ССЗ) [20]. Если пациент не может полностью отказаться от употребления алкоголя, то в течение 4-х лет летальность от АКМП составляет 50% [21].
По данным Л.И. Павловой было установлено, что лица, часто употребляющие алкоголь, имели самый высокий показатель не только общей смертности, по сравнению с умеренно и редко употребляющими (10,7; 7,2; 6,5 случая на 1000 человеко-лет, соответственно), но и смертности от сердечно-сосудистых заболеваний (4,8; 2,6; 2,3 случая на 1000 человеко-лет, соответственно) [22].
Пациенты, не предъявлявшие каких-либо жалоб, у которых были выявлены нарушения структуры и функции миокарда (доклиническая стадия АКМП), употребляли более 90 г алкоголя в день (в некоторых исследованиях – более 200 г в день) на протяжении 5 лет и более. В среднем длительность употребления алкоголя по данным большинства авторов была 15 лет [16, 17, 23-26].
Имеется небольшое количество публикаций, в которых содержатся сведения о длительности употребления спиртных напитков и их количестве, вызывающих развитие сердечной недостаточности (СН) у больных АКМП. Например, MathewsE.C. с соавт. установил, что у пациентов с АКМП, осложнившейся развитием хронической сердечной недостаточности (ХСН), ежедневное количество употребляемого алкоголя было практически таким же, как и у больных АКМП без признаков ХСН, тогда как длительность существенно различалась между группами и составила 10 и 6 лет, соответственно [27]. В другом исследовании было показано, что у больных, страдающих АКМП и ХСН, не только длительность вредной привычки была значительно дольше (24,8 и 16,2 лет, соответственно), но и количество алкоголя, выпиваемого за один день (286 и 243 г), было больше, чем у пациентов с алкогольной зависимостью без ХСН [28].
Употребление алкоголя ассоциируется с нарушением сократительной функции миокарда и развитием апоптоза, хотя механизмы этих процессов до конца не изучены. К возможным механизмам поражения сердца при алкоголизме относятся: прямое токсическое действие этанола и его метаболита ацетальдегида на миокард, развитие электролитных нарушений и недостаточности тиамина, влияние различных веществ, добавляемых в алкоголь, активация симпато-адреналовой системы. С действием метаболита алкоголя ацетальдегида связывают нарушения синтеза сократительных белков, нарушения метаболизма липидов и функции митохондрий, транспорта и связывания кальция. Кроме того, существенную роль могут играть и влияние ренин-ангиотензин-альдостероновой системы, цитокинов и натрий-уретического пептида [29]. Mee-han J. с соавт. показал, что даже кратковременный прием алкоголя приводит к изменению изоформ миозина и снижению активности аденозин-трифосфотазы [30].
Фиброз миокарда вносит несомненный вклад в ремоделирование миокарда при АКМП. В последнее время проводятся работы, посвященные изучению вопросов фиброобразования, апоптоза, регулирующих их механизмов. По экспериментальным данным при культивировании фибробластов, выделенных из сердца крыс, в растворе, содержащем 100 мг/дл этанола, уже через 24 час наблюдалась активация фибробластов, повышалась экспрессия мышечного актина-α, коллагена I типа и трансформирующего фактора роста β (TGF-β – цитокин, индуцирующий апоптоз) [31].
В другом эксперименте на мышах прием 4% раствора этанола в течение 6 нед способствовал развитию сократительной дисфункции, кардиального фиброза и апоптозакардиомиоцитов, причем эти процессы сопровождались повышением фосфорилирования c-Jun-NH(2)-терминальной протеинкиназы (JNK) и регулирующей апоптотические сигналы киназы 1 (ASK-1).
Авторы исследования пришли к выводу, что этанол стимулирует продукцию цитохрома Р450 2E1 (CYP2E1) способствует развитию оксидативного стресса), вызывает повреждение миокарда и формирование АКМП [32].
Chen D.B. с соавт. оценивал действие различных концентраций алкоголя (500 и 1000 мг/дл) на культуру кардиомиоцитов. Обе концентрации алкоголя потенцировали апоптоз клеток, при этом отмечалось повышение активности фермента каспазы-3 (относится к семейству внутриклеточных протеаз, активирующихся при апоптозе). Кроме того, оказалось, что инсулиноподобный фактор роста (IGF-1) ослаблял влияние этанола на процессы апоптоза [33].
В работе Hu C. с соавт. описано исследование C57BL/6J на мышах, которые в течение 3 мес употребляли питьевую воду или вместе с ней 10%, 14% или 18% раствор этанола. Во всех группах, получавших этанол, отмечалось умеренное снижение веса, повышение массы миокарда, дозо-зависимое повышение уровня триглицеридов и, в значительной степени, этаноловых эфиров жирных кислот. При ЭХОКГ было выявлено снижение фракции выброса левого желудочка (ЛЖ), которое отрицательно коррелировало с уровнем триглицеридов. Снижение экспрессии коактиватора гамма-рецепторов, активируемых пролифераторами пе-роксисом (PGC-1α) и его таргетных генов, привело к снижению уровня сердечной АТФ, что, в свою очередь, вызывает нарушение сократительной функции миокарда, вызванной хроническим употреблением алкоголя [34].
Все эти процессы в клетках миокарда, возникающие при злоупотреблении алкоголем, приводят к ремоделированию ЛЖ. Подобно другим дилатационным КМП, алкогольная характеризуется дилатацией (расширением) ЛЖ, истончением стенок миокарда, нарушением его сократительной функции, при этом отсутствуют заболевания коронарных артерий либо дефицит питательных веществ [34, 35].
Отсутствуют какие-либо специфичные иммуногистохимические, иммунологические или другие диагностические критерии АКМП. Н.В. Власовой было проведено гистологическое исследование внутренних органов и тканей лиц, умерших вследствие ишемиче-ской болезни сердца и АКМП (39 и 38 случаев, соответственно). При АКМП были выявлены атрофия и распространённая фрагментация мышечных волокон, жировая инфильтрация миокарда, а также – признаки длительной экзогенной интоксикации (жировой гепатоз, хронический персистирующий и активный гепатит, липоматоз и фиброз поджелудочной железы) [36].
Выделяют несколько стадий АКМП: доклиническая или бессимптомная стадия, затем процесс прогрессирует и возникает стадия клинических проявлений, и, в конечном итоге, развивается ХСН. У женщин бессимптомная стадия заболевания развивается быстрее. Возможно, женский пол является фактором риска развития АКМП, т.к. у них отмечаются более быстрые темпы развития заболевания при употреблении меньших доз алкоголя [37].
Одним из ранних признаков развития АКМП является дилатация ЛЖ, что характеризуется увеличением конечно-диастолического и систолического размеров, повышением массы миокарда ЛЖ (ММЛЖ) и умеренным истончением межжелудочковой перегородки и задней стенки ЛЖ [23, 24, 27].
Некоторые авторы считают, что самыми ранними ЭХО-КГ признаками бессимптомной АКМП являются не дилатация ЛЖ, а гипертрофия его стенок и повышение ММЛЖ [25, 38, 39].
Клиническая картина, так же как и возраст больных первичной ДКМП и АКМП, не имеют существенных различий [40].На стадии клинических проявлений АКМП наряду с явной дилатацией ЛЖ, истончением его стенок, нарушением сократительной функции, повышением ММЛЖ, появляются симптомы ХСН. Чаще всего у больных АКМП встречается III-IV ФК сердечной недостаточности (по NYHA). Наряду с этим обращает внимание наличие дилатации камер сердца, нарушений ритма (фибрилляция предсердий, пароксизмальная тахикардия) и проводимости, тромбоэмболических осложнений. Критерии, позволяющие установить диагноз АКМП, отсутствуют. Следовательно, врачу необходимо провести дифференциально-диагностический поиск для установления заболевания, приведшего к развитию дилатационного поражения миокарда и сердечной недостаточности [41]
При расспросе больного пристальное внимание должно быть обращено на имеющиеся вредные привычки, данные семейного анамнеза (злоупотребление алкоголем среди родственников). Использование специальных опросников и тестов (например, тест AUDIT, опросник CAGE, короткий Мичиганский скрининг-тест на алкоголизм) поможет подтвердить гипотезу о наличии хронического злоупотребления алкоголем [42]. У некоторых больных удается установить взаимосвязь между пароксизмами наджелудочковых нарушений ритма и употреблением значительного количества алкоголя (так называемый синдром «воскресного сердца») [41].
При объективном исследовании следует пристальным образом сосредоточиться не только на признаках ХСН, но и на выявлении таких клинических маркеров алкоголизма, как телеангиоэктазии, контрактура Дюпюитрена, гинекомастия, ринофима, увеличение околоушных желез. Если имеются симптомы, характерные для цирроза печени (пальмарная эритема, желтуха, асцит, периферические отеки, развитые венозные коллатерали), то, верификация диагноза не представляет значительных сложностей [43].
К непрямым биологическим маркерам злоупотребления алкоголем относятся гамма-глутамилтрансфераза (ГГТ), аспартат- и аланинаминотрансферазы (АСТ и АЛТ), средний объем эритроцита (MCV), кар-богидрат-дефицитный трансферрин (CDT) [44,45].
Уровень ГГТ, печеночного фермента повышен у 60-80% лиц, страдающих хроническим алкоголизмом. Уровень CDT обладает такой же чувствительностью, однако, специфичность его выше и достигает 90-95%. Необходимо отметить, что в США оценка уровня CDT одобрена FDA в качестве теста для определения злоупотребления алкоголем [46]. Результаты определения уровня CDT зависят от метода, который применяется в лаборатории. Кроме того, значения ГГТ и CDT зависят от пола, возраста, массы тела и курения. Наиболее перспективными представляются такие методы определения CDT, как жидкостная хроматография и изоэлек-трофокусировка, однако, необходимо провести исследования, прежде чем рекомендовать их для внедрения в широкую клиническую практику [47].
В настоящее время имеется возможность определения не только CDT, но и его изоформ в процентном отношении с помощью капиллярного электрофореза. При алкогольном поражении печени образуются дефектные изоформы трансферрина, чего не происходит у здоровых лиц. Вышеуказанные методы являются наиболее специфичными и чувствительными, приближаясь к 100% [48].
Этиловые эфиры жирных кислот могут быть обнаружены в эритроцитах и сыворотке спустя 24 час после приема алкоголя. Эти соединения нестойки, достаточно быстро разрушаются в сыворотке под действием ферментов, но накапливаются в волосах, сохраняясь в них в течение нескольких мес. Определение суммарной концентрации 4 эфиров (этил миристат, этил паль-митат, этил олеат и этил стеарат), по данным Friedrich-MartinWurst, обладает 100% чувствительностью и 90% специфичностью. Не выявлено значимой корреляции между суммарной концентрацией эфиров и количеством алкоголя, выпитого в течение последнего мес, концентрацией алкоголя в крови, CDT, MCV или ГГТ. Данный тест является потенциально значимым маркером для выявления лиц, употребляющих значительное количество спиртных напитков [49].
В 2013 г опубликованы результаты небольшого исследования, в котором оценивался уровень фракций ГГТ у лиц с алкогольной зависимостью и лиц в стадии абстиненции. У страдающих хроническим алкоголизмом были значительно повышены все четыре фракции ГГТ (b-, m-, s- и f-ГГT), причем в большей степени s-ГГT, тогда как у прекративших злоупотребление алкоголем был зафиксирован подъем только m- и s-ГГT по сравнению с контрольной группой. Соотношение фракций b/s было достоверно ниже как у алкоголь-зависимых лиц, так и в абстинентной группе по сравнению со здоровыми лицами. Анализ фракций ГГТ может повысить специфичность ГГТ как биомаркера злоупотребления алкоголем, особенно при проведении дифференциального диагноза между алкоголизмом и неалкогольными болезнями печени [50].
Лечение больных АКМП на первых стадиях должно заключаться в обязательном отказе от алкоголя. Такие пациенты должны получать фармакотерапию, рекомендованную для лечения ХСН [51].
Считается, что прогноз, в частности, выживаемость, у больных АКМП лучше по сравнению с другими вариантами КМП [52]. Недавно Gavazzi A. и Fauchier L. провели проспективные исследования (срок наблюдения составил 59±35 и 47±40 мес, соответственно) [16, 18]. Всех участников разделили на 2 группы: лица, прекратившие прием алкоголя, и продолжавшие его употреблять. В обоих исследованиях прогноз (выживаемость без трансплантации сердца) у пациентов с идиопатической КМП и АКМП был одинаковым. Но выживаемость была значительно ниже у пациентов, продолжавших принимать алкоголь, при сравнении с другими группами больных (ИКМП и отказавшимися от употребления алкоголя). Приведенные данные наглядно демонстрируют необходимость отказа от приема спиртных напитков.
В настоящее время отсутствуют исследования, посвященные проблеме специфической фармакотерапии АКМП. Следовательно, когда у больных АКМП имеется выраженное нарушение сократительной функции миокарда со снижением фракции выброса менее 40%, необходимо опираться на рекомендации по лечению ХСН. При выборе лекарственных препаратов рекомендуется использовать средства, ингибирующие процессы ре-моделирования ЛЖ, улучшающие прогноз пациента, а также – препараты для симптоматической терапии.
В работе Fauchier L. практически равные доли больных идиопатической КМП и АКМП получали ингибиторы АПФ (76% и 78%, соответственно), диуретики (71% и 68%) и дигоксин (64% и 56%) [16]. Улучшение сократительной функции миокарда было зафиксировано у всех больных алкоголизмом, независимо от того, прекратили они принимать алкоголь или нет. Однако необходимо подчеркнуть, что прогноз был хуже у больных, продолжавших принимать спиртные напитки.
По данным Л.И. Павловой частое употребление алкоголя приводит к смерти в более раннем возрасте. Продолжительность жизни у страдающих алкоголизмом в среднем на четыре года меньше по сравнению с лицами, редко употребляющими спиртные напитки. Важно отметить, что анализ проводился среди мужчин среднего возраста. Хотя частота возникновения новых случаев инфаркта миокарда практически не различалась между этими группами, летальный исход чаще фиксировался у лиц, злоупотребляющих алкоголем [22].
Противоположные данные были получены в исследовании, проведенном в Финляндии (1030 мужчин). Оказалось, что у тех, кто злоупотреблял алкоголем (недельная доза алкоголя составила 168 г), риск развития инфаркта миокарда был на 70% выше, чем у тех, кто употреблял спиртные напитки в умеренных дозах (12-84 г в/нед) [53].
Таким образом, приведенные выше данные наглядным образом демонстрируют необходимость отказа пациентов от употребления алкоголя и лечения алкогольной зависимости, которая представляет собой сложную проблему, и для ее решения необходимо взаимодействие наркологов и врачей общей соматической практики, и в том числе –кардиологов.
Возможности терапии алкогольной кардиомиопатии
Помимо применения кардиологических препаратов, направленных на коррекцию проявлений ХСН и нарушений ритма, лечение пациентов с АКМП должно включать методы и средства, снижающие мотивацию пациентов к употреблению алкоголя.
Достаточно давно для лечения зависимости от алкоголя используется дисульфирам (известный в нашей стране как тетурам, эспераль), эффект которого основан на блокировании фермента альдегид дегидрогеназы. Однако применение данного препарата ограничивается наличием таких побочных эффектов, как развитие тетурамового психоза, аллергических реакций, токсического гепатита. Кроме того, дисульфирам необходимо использовать с осторожностью при сахарном диабете, гипотиреозе и судорожном синдроме. По последним данным в японской популяции препарат в суточной дозе 200 мг оказался эффективным для поддержания абстиненции лишь у больных с неактивной алкоголь дегидрогеназой [54].
Баклофен (баклосан) является производным гамма-аминомасляной кислоты. Brennan JL. с соавт. проанализировал результаты четырех рандомизированных контролируемых клинических исследований по оценке эффективности баклофена для лечения алкогольной зависимости. В двух из них препарат оказывал более действенный эффект по сравнению с плацебо.
Однако в самом крупном исследовании не было выявлено значимых различий между баклофеном и плацебо. Авторы приходят к выводу, что, исходя из имеющихся на сегодняшний день данных, баклофен нельзя рекомендовать как препарат первой линии для лечения алкогольной зависимости, и в последующем необходимо проведение крупных клинических испытаний. Тем не менее, можно предположить, что баклофен в дозе 30-60 мг может быть безопасным и эффективным средством для лечения больных алкоголизмом, не имеющих психических заболеваний, судорог и нарушений функции почек [55].
Налтрексон – антагонист опиоидных рецепторов, который, связываясь с ними, блокирует эффекты эндорфинов. В настоящее время наряду с пероральной формой имеется налтрексон для инъекций пролонгированного действия. В многоцентровом плацебо-контролируемом исследовании была доказана эффективность препарата длительного действия в дозе 380 мг (вводится внутримышечно один раз в 4 нед) при лечении пациентов с выраженной алкогольной зависимостью [56]. Необходимо отметить, что налтрексон противопоказан при наличии острого гепатита, печеночной недостаточности, выраженной зависимости от опиатов [57].
В исследовании COMBINE (n=1383) оценивали влияние курения на эффективность терапии алкоголизма лекарственными препаратами и психотерапией. Все участники исследования были разделены на 9 групп, 8 из которых в течение 16 нед получали налтрексон (100 мг/сут), акампросат (3 г/сут), комбинацию этих препаратов и/или плацебо, без или в сочетании с психотерапией.
Девятая группа не принимала лекарственные препараты, с этими пациентами проводилась только психотерапия. У курильщиков, которые составляли 55% всех участников исследования, исходно отмечалась более выраженная зависимость от алкоголя. Те, кто получал налтрексон, продемонстрировали лучшие результаты лечения от алкогольной зависимости по сравнению с некурящими, причем эффект терапии не зависел от наличия или отсутствия сопутствующей психотерапии. Хотя ни налтрексон, ни акампросат не оказали существенного влияния на тягу к курению, интересным представляется тот факт, что во время исследования 9% бросили курить, а 10% сократили количество выкуриваемых сигарет [58].
В августе 2013 г. опубликованы результаты первого клинического двойного слепого плацебо-контроли-руемого исследования по изучению эффективности и безопасности варениклина при лечении алкогольной зависимости. Необходимо подчеркнуть, что этот препарат изначально был одобрен FDA в качестве средства против табакокурения. Варениклин является частичным агонистом α4β2 никотиновых ацетилхолиновых рецепторов. По сравнению с плацебо он продемонстрировал значительное снижение количества употребляемых спиртных напитков за один день, также снизилась тяга к алкоголю и уменьшилось количество дней злоупотребления алкоголем в течение нед [59].
Недавно были опубликованы результаты клинического исследования о возможности применения габапентина (антиконвульсант, по строению схожий с ГАМК) для лечения алкогольной зависимости. Оказалось, что данное лекарственное средство в дозе 1800 мг является безопасным и эффективным для терапии зависимости от алкоголя и связанных с ней симптомов (бессонница, дисфория) [60].
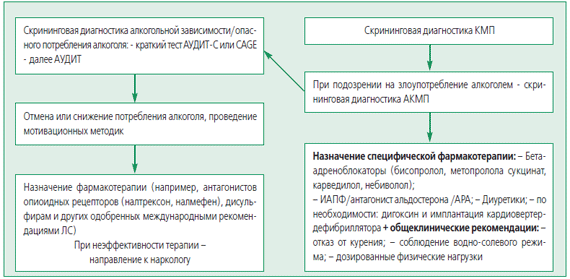
Рисунок 1. Алгоритм ведения пациента с АКМП и алкогольной зависимостью
Европейское агентство по оценке лекарственных препаратов (EMEA) 25 февраля 2013 г. подтвердило возможность использования препарата «Селинкро» (налмефен) в странах Евросоюза [61]. Налмефен - это антагонист опиоидных рецепторов, которые задействованы в процессе развития алкогольной зависимости. Он блокирует их, вследствие чего употребление спиртного не приносит желаемого эффекта. Эффективность лекарственного средства была доказана в двух идентичных Европейских клинических исследованиях ESENSE 1 и 2 (продолжительность 24 нед, III фаза) и в исследовании SENSE, длившемся 52 нед. В клинических испытаниях участвовали около 2 тысяч пациентов с алкогольной зависимостью [62-64].
До 2013 г. доказательная медикаментозная терапия пациентов с алкогольной зависимостью и злоупотреблением алкоголем была представлена только тремя препаратами. В связи с этим появление в Европе нового препарата налмефен (Селинкро®), снижающего потребление алкоголя, представляет особый интерес.
Препарат модулирует опиоидную систему и обладает выраженным сродством к μ-, δ- и κ-рецепторам. Селинкро® является блокатором в отношении μ-, и δ- рецепторов и частичным агонистом в отношении к-рецепторов. Эффективность налмефена (Селинкро®) была доказана в нескольких крупных плацебо-контролируемых исследованиях.
В исследовании ESENSE 1 был показан достоверно более значимый эффект налмефена по сравнению с плацебо в отношении количества дней тяжелого пьянства (heavy drinking days) и общего потребления алкоголя. Так, при 6-месячном лечении налмефеном число дней тяжелого пьянства снизилось на 11,6±1,0 дней в мес (59,6%) с высоко значимой разницей в сравнении с плацебо (р=0,001)1, а уменьшение общего среднего объема потребления чистого алкоголя в день состави-ло58,3±4,1 г1 (61,2%),также со статистически значимой разницей с плацебо в пользу Селинкро® (рПохожие данные были получены и в исследовании ESENSE 2. Так, число дней тяжелого пьянства в результате 6-месячного применения налмефена снизилось на 12,9±0,9 дней (60%) в мес1 с достоверной разницей в сравнении с плацебо (р=0,0253)1, а уменьшение общего среднего объема потребления чистого алкоголя в день уменьшилось на 70,0±4,0 г (61,4%) в день1 (статистически достоверная разница с плацебо также в пользу налмефена (р=0,04)1) [62, 64]. В обоих исследованиях преимущество Селинкро®наблюдалось уже через 1 мес и сохранялось в течение всего периода исследования. Важно, что побочные эффекты налмефе-на носили преходящий характер (продолжались 3-7 дней) и были умеренными, в группах сравнения наблюдались минимальные серьезные побочные эффекты (приводящие к прекращению терапии и выходу из исследований), они были без статистически значимых различий между двумя группами, также не было зарегистрировано клинически значимых изменений жизненно важных показателей [62-64]. В 2015 г. планируется регистрация препарата в России.
Таким образом, АКМП и алкогольная зависимость часто сочетаются, но не достаточно диагностируются, и пациенты не всегда получают специфическое лечение, несмотря на высокую клиническую значимость. Обследование пациентов с КМП в обязательном порядке должно включать скрининг на злоупотребление алкоголем и зависимость (рис. 1). Ведение пациентов с сочетанием алкогольной зависимости и АКМП должно быть длительным, включать психологическую поддержку и специфическую фармакотерапию.
Несмотря на наличие достаточного арсенала лекарственных средств для лечения алкогольной зависимости ни один из них не может гарантировать достижения стойкой и длительной ремиссии у большинства пациентов. Актуальным представляется развитие персонифицированного подхода к таким больным в будущем, для чего необходимо продолжить проведение фармакогенетических исследований. По предварительным данным вариация гена, кодирующего μ-опиодный рецептор, ограничивает ответ на терапию налтрексоном [65]. Следовательно, выбор препарата для лечения алкогольной зависимости в перспективе может осуществляться на основании генетического исследования полиморфизма генов, определяющих эффективность терапии.
Заключение
На сегодняшний день борьба с хроническим алкоголизмом и его последствиями является одной из актуальных задач нашего общества. Лечение алкогольного поражения внутренних органов (в том числе, и АКМП) должно начинаться, прежде всего, с преодоления алкогольной зависимости. Решение данного вопроса будет в значительной степени определять эффективность проводимой терапии и прогноз пациента в будущем. Необходима дальнейшая разработка оптимальных методов лечения и персонифицированный подход к больным алкоголизмом.
Конфликт интересов. Автор заявляет об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
1 Среднее изменение от базового уровня по методике статистического анализа: Смешанная Модель Повторных Измерений (MMRM – Mixed Model Repeated Measures)
Сведения об авторе:
Юсупова Альфия Оскаровна – к.м.н., доцент кафедры госпитальной терапии №1 лечебного факультета Первого МГМУ им. И.М. Сеченова
Литература
1. WHO to meet beverage company representatives to discuss health-related alcohol issues.
2. The physician’s guide to helping patients with alcohol problems. National Institutes of Health publication no. 95-3769. Washington DC: U.S. Department of Health and Human Services; 1995.
3. Nutrition and your health: dietary guidelines for Americans. 4th ed. Home and Garden Bulletin. Washington DC: U.S. Department of Health and Human Services, Department of Agriculture (USDA); 1995.
4. Saremi A, Arora R. The cardiovascular implications of alcohol and red wine. Am J Ther 2008; 15(3):265-77.
5. Schukit MA. ed. Drug and alcohol abuse: a clinical guide to diagnosis and treatment. NewYork, NY: Plenum Medical Book Company; 1995.
6. Schorling JB, Buchsbaum DG. Screening for alcohol and drug abuse. Med Clin North Am 1997;81:845-65.
7. Popova S, Rehm J, Patra J. Comparing alcohol consumption in central and eastern Europe to other European countries. Alcohol and Alcoholism 2007;42 (5):465-73.
8. Anderson P, Baumberg B, eds. Alcohol in Europe: a public health persepctive. A report for the European Commission. Luxembourg: European Communities; 2006.
9. Leon DA, Chenet L, Shkolnikov VM, et al. Huge variation in Russian mortality rates 1984-94: artefact, alcohol, or what? Lancet 1997; 350(9075): 383-8.
10. Zatonski WA, Jha P. The Health Transformation in Eastern Europe After 1990: A Second Look. Warsaw: Marie Sklodowska-Curie Memorial Cancer Center and Institute of Oncology; 2000.
11. Iluk RD, RybakovaKV, Kiselev AS et al. Epidemiology and medico-social characteristics depending on beer and spirits. Zhurnal Nevrologii i Psikhiatrii 2011; (11): 3-13. Russian (Илюк Р. Д.,Рыбакова К. В., Киселёв А. С. И др. Эпидемиология и медико-социальные особенности зависимости от пива и крепких алкогольных напитков. Журнал Неврологии и Психиатрии 2011;(11): 3-13).
12. Healthcare in Russia, in 2013. Statistical collection. Moscow: Rosstat; 2013. Russian (Здравоохранение в России, 2013. Статистический сборник. Москва: Росстат; 2013).
13. Koshkina EA, Kirzhanova VV, Guseva OI, et al. Providing drug treatment population of the Russian Federation in 2012. Voprosy Narkologii 2013; (4): 3-18. Russian (Кошкина Е.А., Киржанова В.В., Гусева О.И. и др. Оказание наркологической помощи населению российской федерации в 2012 г. Вопросы Наркологии 2013; (4): 3-18).
14. Hookana E, Junttila MJ, Puurunen V P, et al. Causes of nonischemic sudden cardiac death in the current era. Heart rhythm: the official journal of the Heart Rhythm Society 2011;8:1570-5.
15. Vital and Health Statistics, October 1995; 13 (122). Hyattsville, MD: U.S. Department of Health and Human Services. Centers for Disease Control and Prevention; 1995.
16. Fauchier L, Babuty D, Poret P. et al. Comparison of long-term outcome of alcoholic and idiopathic dilated cardiomyopathy. Eur Heart J 2000;21:306-14.
17. McKenna CJ, Codd MB, McCann HA et al. Alcohol consumption idiopathic dilated cardiomyopathy: a case control study. Am Heart J 1998; 135: 833-7.
18. Gavazzi A, De Maria R, Parolini M et al. Alcohol abuse and dilated cardiomyopathy in men. Am J Car-diol2000;85: 1114-8.
19. Fernandez-Sola J, Estruch R, Nicolas J-M et al. Comparison of alcoholic cardiomyopathy in women versus men. Am J Cardiol 1997; 80: 481-5.
20. Rehm J, Sempos C, Trevisan M. Average volume of alcohol consumption, patterns of drinking and risk of coronary heart disease–a review. Journal of Cardiovascular Risk 2003; 10: 15-20.
21. Skotzko CE, Vrinceanu A, Krueger L, et al. Alcohol use and congestive heart failure: incidence, importance, and approaches to improved history taking. Heart Fail Rev 2009; 14(1): 51-5.
22. Pavlova LI. Effect of alcohol on the occurrence of coronary heart disease. Lechashchiy Vrach 1998; (5): 5-7. Russian (Павлова Л. И. Влияние алкоголя на возникновение ишемической болезни сердца. Лечащий Врач 1998;(5): 5-7).
23. Kupari M, Koskinen P, Suokas A, et al. Left ventricular filling impairment in asymptomatic chronic alcoholics. Am J Cardiol 1990; 66: 1473-7 .
24. Lazarevic AM, Nakatani S, Neskovic AN, et al. Early changes in left ventricular function in chronic asymptomatic alcoholics: relation to the duration of heavy drinking. J Am Coll Cardiol 2000; 35:1599-606.
25. Askanas A, Udoshi M, Sadjadi SA. The heart in chronic alcoholism: a noninvasive study. Am Heart J 1980;99: 9-16.
26. Silberbauer K, Juhasz M, Ohrenberger G. et al. Noninvasive assessment of left ventricular diastolic function by pulsed Doppler echocardiography in young alcoholics. Cardiology 1988; 75: 431-9.
27. Mathews EC, Gradin JM, Henry WL et al. Echocardiographic abnormalities in chronic alcoholics with and without overt congestive heart failure. Am J Cardiol 1981; 47: 570-8
28. Urbano-Marquez A, Estruch R, Navarro-Lopez F, et al. The effects of alcoholism on skeletal and cardiac muscle. N Engl J Med 1989; 320: 409-15.
29. Moiseyev VS, Shelepin AA. Alcohol and heart disease: a guide. Moscow: GEOTAR Media; 2009. Russian (Моисеев В.С., Шелепин А.А. Алкоголь и болезни сердца: руководство. М.: ГЭОТАР-Медиа; 2009).
30. Meehan, J, Piano, MR, Solaro, RJ, et al.Heavy long-term ethanol consumption induces an α- to β-myosin heavy chain isoforms transition in rat. Basic Res Cardiol 1999; 94: 481-8.
31. Law BA, Carver WE. Activation of cardiac fibroblasts by ethanol is blocked by TGF-β inhibition. Alcohol Clin Exp Res 2013;37(8):1286-94.
32. Zhang RH, Gao J Y, Guo HT. Inhibition of CYP2E1 attenuates chronic alcohol intake-induced myocardial contractile dysfunction and apoptosis. Biochim BiophysActa 2013; 1832(1): 128-41.
33. Chen DB, Wang L, Wang PH. Insulin-like growth factor I retards apoptotic signaling induced by ethanol in cardiomyocytes. Life Sci 2000; 67: 1683-93.
34. Hu C, Ge F, Hyodo E. Chronic ethanol consumption increases cardiomyocyte fatty acid uptake and decreases ventricular contractile function in C57BL/6J mice. J Mol Cell Cardiol 2013; 59: 30-40.
35. Dancy M, Leech G, Bland JM et al. Preclinical left ventricular abnormalities in alcoholic are independent of nutritional status, cirrhosis and cigarette smoking. Lancet1985;1:1122-5.
36. Astashkina OG, Vlasova NV The diagnostic method of death from coronary heart disease and alcoholic cardiomyopathy: Application № 2007136747. Inventions. Utility Models: e-newsletter 2008; (2).
Available at:
www1.fips.ru/Electronic_bulletin/Inventions_and_ut… Accessed by 12/10/2014. Russian (Асташкина
О. Г. , Власова Н. В. Способ диагностики смерти от ишемической болезни сердца и алкогольной кардиомиопатии: заявка № 2007136747. Изобретения. Полезные модели: электронный бюллетень 2008; (2). Доступно на: www1.fips.ru/Electronic_bulletin/Inventions_and_ut… Проверено 10.12.2014)
37. Smith-Warner SA, Spiegelman D, Yaun SS et al. Alcohol and breast cancer in women: a pooled analysis of cohort studies. JAMA1998;279:535-40.
38. Kino M, Imamitchi H, Morigutchi M, et al. Cardiovascular status in asymptomatic alcoholics, with reference to the level of ethanol consumption. Br Heart J 1981; 46: 545-51.
39. Kupari M, Koskinen P, Suokas A. Left ventricular size, mass and function in relation to the duration and quantity of heavy drinking in alcoholics. Am J Cardiol 1991; 67: 274-9.
40. Prazak P, Pfisterer M, Osswald S et al. Differences of disease progression in congestive heart failure due to alcoholic as compared to idiopathic cardiomyopathy. Eur Heart J1996;17:251-7.
41. George А, Figueredo VM. Alcoholic cardiomyopathy: a review. J Card Fail 2011;17(10):844-9.
42. Montalto NJ, Bean P. Use of contemporary biomarkers in the detection of chronic alcohol use. Med Sci Monit 2003; 9(12): RA285-90.
43. Sadovnikov A.I. Cirrhosis of the liver. The etiology, pathogenesis, clinical manifestations, diagnosis, treatment. Russkiy Meditsinskiy Zhurnal 2003; 5 (2): 37-42. Russian (Садовникова И.И. Циррозы печени. Вопросы этиологии, патогенеза, клиники, диагностики, лечения. Русский Медицинский Журнал 2003;5(2):37–42).
44. Enoch M.A., Goldman D. Problem Drinking and Alcoholism: Diagnosis and Treatment. Am Fam Physician 2002;65(3):441-9.
45. Hock B., Schwarz M., Domke I., et al. Validity of carbohydrate-deficient transferrin (%CDT), gam-ma-glutamyltransferase (gamma-GT) and mean corpuscular erythrocyte volume (MCV) as biomarkers for chronic alcohol abuse: a study in patients with alcohol dependence and liver disorders of non-alcoholic and alcoholic origin. Addiction 2005;100(10):1477-86.
46. Tarasova O.I., Ogurtsov P.P., Mazurchik N.V., Moiseyev V.S. Modern ofl aboratory markers of alcohol consumption. Klinicheskaya Farmakologiya i Terapiya 2007; (1): 45-50. Russian (Тарасова О.И., Огурцов П.П., Мазурчик Н.В., Моисеев В.С. Современные лабораторные маркеры употребления алкоголя. Клиническая Фармакология и Терапия 2007; (1): 45-50).
47. Proude E., Lopatko O., Lintzeris N. et al. The Treatment of Alcohol Problems. A Review of the Evidence Prepared for the Australian Government Department of Health and Ageing. Guidelines for the Treatment of Alcohol Problems. Canberra: Australian Government Department of Health and Aged Care; 2009.
48. Delanghe J.R., De Buyzere M.L. Carbohydrate deficient transferrin and forensic medicine. Clin Chim Acta 2009;406(1-2):1-7.
49. F.M., Alexson S., Wolfers-dorf M. Concentration of fatty acid ethyl esters in hair of alcoholics: comparison to other biological state markers and self reported-ethanol intake. Alcohol Alcohol 2004;39(1):33-8.
50. Franzini M., Fornaciari I., Vico T. et al. High-sensitivity ?-glutamyltransferase fraction pattern in alcohol addicts and abstainers. Drug Alcohol Depend 2013;127(1-3):239-42.
51. Mariann R P. Alcoholic Cardiomyopathy: Incidence, Clinical Characteristics, and Pathophysiology. Chest 2002; 121(5): 1638-50.
52. Kinny E.L., Wright R.J., Caldwell J.W. Risk factors in alcoholic cardiomyopathy. Angiol J Vasc Dis1989;4:270-5.
53. Ilomaki J, Hajat A, Jussi Kauhanen J. Relationship between alcohol consumption and myocardial infarction among ageing men using a marginal structural model. Eur J Public Health 2012; 22 (6): 825-30.
54. Yoshimura A, Kimura M, Nakayama H et al. Efficacy of Disulfiram for the Treatment of Alcohol Dependence Assessed with a Multicenter Randomized Controlled Trial. Alcohol Clin Exp Res 2014;38(2):572-8.
55. Brennan JL, Leung JG, Gagliardi JP et al. Clinical effectiveness of baclofen for the treatment of alcohol dependence: a review. Clin Pharmacol 2013; 5: 99-107.
56. Pettinati HM, Silverman BL, Battisti JJ et al. Efficacy of extended-release naltrexone in patients with relatively higher severity of alcohol dependence. Alcohol Clin Exp Res 2011;35(10):1804-11.
57. Johnson BA. Naltrexone long-acting formulation in the treatment of alcohol dependence. Ther Clin Risk Manag 2007;3(5):741-9.
58. Fucito L.M., Park A, Gulliver S.B. Cigarette smoking predicts differential benefit from naltrexone for alcohol dependence. Biol Psychiatry 2012;72(10):832-8.
59. Litten R.Z., Ryan M.L., Fertig J.B. A double-blind, placebo-controlled trial assessing the efficacy of vareni-cline tartrate for alcohol dependence. J Addict Med 2013;7(4):277-86.
60. Mason B.J., Quello S., Goodell V. , et al. Gabapentin Treatment for Alcohol Dependence: A Randomized Clinical Trial. JAMA Intern Med2014;174(1):70-7.
61. European Medicines Agency European Public Assessment Report (EPAR) for Selincro® EMEA/H/C/002583/0000.
Available at: Accessed by 20.01.2014.
62. van den Brink W., Aubin H.J., Bladstrom A., et al. Efficacy of as-needed nalmefene in alcohol-dependent patients with at least a high drinking risk level: results from a subgroup analysis of two randomized controlled 6-month studies. Alcohol Alcohol 2013; 48(5): 570-8.
63. Mann K., Bladstrom A., Torup L. et al. Extending the Treatment Options in Alcohol Dependence: A Randomized Controlled Study of As-Needed Nalmefene. J Biological Psychiatry 2013; 73(8): 706-13.
64. Gual A., He Y. , Torup L., van den Brink W., et al. A randomised, double-blind, placebo-controlled, efficacy study of nalmefene, as-needed use, in patients with alcohol dependence. Eur Neuropsy-chopharmacol 2013; 23(11): 1432-42.
65. Kranzler H.R., McKay J.R. Personalized treatment of alcohol dependence. Curr Psychiatry Rep 2012;14(5):486-93.
