Динамика клинико - иммунологических показателей в оценке эффективности применения Мексидола при пояснично-крестцовой радикулопатии
Статьи
Лихачева Е.Б., Шоломов И.И.
Саратовский государственный медицинский университет. Кафедра нервных болезней.
Проведен анализ эффективности применения препарата Мексидол® в комплексном лечении пояснично-крестцовых радикулопатий. Доказано превосходство данного метода по сравнением с традиционным лечением с помощью клинико-иммунологических методик. Выявлена зависимость скорости ремиелинизации нервных волокон вследствие применения цитопротекторной антигипоксической терапии.
Заболевания периферической нервной системы занимают второе место в структуре всей неврологической патологии у взрослых. При этом, пояснично-крестцовые радикулопатии (ПКР) занимают ведущее место среди всех заболеваний периферической нервной системы, и составляют 70% [8].
Патологические изменения межпозвонковых дисков в 90 % случаев являются причиной радикулопатии на уровне пояснично-крестцового отдела позвоночника. В этой группе следует особо выделить дискогенные радикулопатии, занимающие ведущее место в структуре неврологических заболеваний как по тяжести процесса, так и по их биосоциальным последствиям. При этом на долю дискогенных поясничных радикулопатий приходится от 70 до 86 % от общего количества потерь рабочего времени по нетрудоспособности из-за заболеваний нервной системы при нарастании инвалидизации.
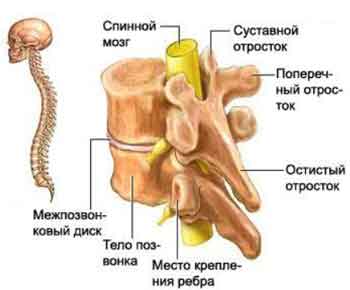
Согласно общим представлениям, основным патологическим субстратом остеохондроза является дегенеративно-дисторофический процесс в межпозвонковых дисках.
По данным Антонова И.П. остеохондроз развивается в результате врожденной или приобретенной функциональной недостаточности соединительной ткани и протекает как ее системное, хроническое поражение.
По современным представлениям, причиной ПКР могут быть вертеброгенные (чаще всего остеохондроз позвоночника (ОП)) и невертеброгенные факторы. Корешковые синдромы выявляются у 37,4% больных с дегенеративно-дистрофическими изменениями межпозвонковых дисков [11].
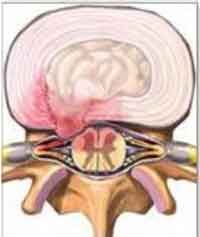
При вертеброгенном поражении корешка, связанного со сложностью взаимоотношений его с образованиями позвоночного канала, проявляется действие вегетативно-сосудистых, реактивно-воспалительных, застойных и других факторов, и клинические проявления корешковых расстройств зависят от степени вовлечения корешков в патологический процесс [1]. При повреждении волокон нервного корешка в результате механического воздействия в одной части волокон отмечается сегментарная демиелинизация, в другой части наблюдается Валлеровское перерождение клеток [20, 22].
Повреждение ультраструктуры нервных волокон корешка приводит к нарушению проведения электрических импульсов и аксонального транспорта, то есть при ПКР в условиях гипоксии и отека корешка страдает обеспечение трофическими факторами и обмен веществ между телом нейрона и его отростками. У больных ПКР отмечается активация перекисного окисления липидов, проявляющаяся в повышении уровня диеновых конъюгатов, малонового диальдегида [7, 17]. При ПКР продукты распада и токсины из мест дегенерации корешка за счет большего проксимально-дистального аксоплазменного градиента переносятся в нижние отделы сплетения, периферические нервы, вызывая там те же процессы, которые клинически проявляются дистальными парезами. С помощью ретроградного транспорта те же продукты распада попадают в тело нервной клетки, нарушая работу ее цитоплазменных структур и изменяя защитную функцию всего неврального аппарата. В результате происходит уменьшение выработки миелина, дальнейшее повреждение гемато-неврального барьера (вторичная демиелинизация), и, в итоге, хронизация заболевания [8].
Нейроиммуные механизмы играют значимую роль в формировании генераторов патологически усиленного возбуждения и формировании патологической алгической системы [5, 15]. Выявлены общие для нервных и иммунокомпетентных клеток молекулярные рецепторы, через которые осуществляется сочетанная регуляция систем контроля боли и иммунных реакций. Нарушения нейроэндокринноиммунных взаимоотношений являются типовыми механизмами патогенеза любых болевых синдромов. Циркуляция в крови больных различными формами патологии нервной системы аутоантител к разнообразным антигенам нервной ткани свидетельствует об аутоиммунном процессе, патогенетическая значимость которого в развитии указанных заболеваний остается невыясненной [13]. В настоящее время теория аутоиммунных механизмов развития ОП и ПКР является актуальной [6]. Развивающиеся в организме при ПКР иммунные реакции имеют как патогенетическую, так и саногенетическую направленность. При первом виде реакций возможны прогрессирование дистрофического процесса в МПД в результате аутоагрессивного действия антител [10], распространение дистрофии на другие структуры позвоночного сегмента вследствие перекрестной аутоагрессии к тканям, близким диску по антигенным свойствам [14]. Кроме того, развивается аутоиммунный воспалительный процесс в корешках спинномозговых нервов, прилегающих к диску, эпидуральной клетчатке, оболочках спинного мозга [12]. Саногенетические иммунные механизмы заключаются в усилении Т -супрессорной активности лимфоцитов, способствующей уменьшению образования АТ, элиминации АГ и иммунных комплексов из крови и тканей [10]; рассасывании тканей выпавшей грыжи под влиянием макрофагов и лимфоцитов; усилении регенеративных процессов в диске. Чем раньше включаются механизмы саногенеза, тем более благоприятно протекает заболевание. Длительно текущие болевые синдромы при ОП приводят к вторичным иммунодефицитным состояниям, при которых страдают и клеточная, и гуморальная системы иммунитета [16]. Ряд исследователей показывает повышение иммунологических показателей при ПКР, в частности интерлейкина -1 (ИЛ-1), фактора некроза опухоли (ФНО), антител (АТ) к основному белку миелина (ОБМ) и фактору роста нерва (ФРН) [8]. Наличие АТ к ФРН и ОБМ могут свидетельствовать об аутоиммунном воспалении в нервной ткани.
В последние годы возрастает интерес к выявлению антинейтрофильных цитоплазмагических антител (АНЦА). Основным компонентом р-АНЦА являются антитела к миелопероксидазе (МПО). МПО представляет собой гемопротеин, содержащийся в азурофильных гранулах полиморфноядерных лейкоцитов и играющий важную роль в их антибактериальной и цитотоксической активности. АТ к МПО обнаруживаются при васкулитах, гломерулонефрите, узелковом периартериите, системной красной волчанке, ревматоидном артрите, титр этих антител возрастает во время обострения болезни. АНЦА могут обнаруживаться и при других заболеваниях. Положительный тест на ANCA отмечен у 2-4% здоровых людей. В последнее время высказывается гипотеза об участии АНЦА в патогенезе микроваскулитов. Аутоантитела к коллагену наиболее часто обнаруживают при ревматоидном артрите (вследствие иммунокомплексного внутрисуставного воспаления), системной красной волчанке, системной склеродермии, болезни Бехтерева, болезни Бехчета, гранулематозе Вегенера и др. Поскольку аутоагрессия является отражением патогенетических иммунных реакций и может быть направлена не только на нервные элементы корешка и периферического нерва, но и на окружающие их образования, то есть сосуды и костно-суставную систему позвоночника, нам представилось интересным изучить уровень АТ к коллагену и миелопероксидазе в сыворотке крови больных ПКР, их динамику в результате проводимого лечения.
Лечение больных с данной патологией комплексное. Важнейшим должно быть этиологическое лечение, однако принципы его в настоящий момент недостаточно разработаны.
Основными направлениями лекарственной терапии являются:
| Средние показатели ВАШ (баллы) | ОГ, (M±m) | ГС, (M±m) | ||
| До лечения (n=110) | После лечения (n=110) | До лечения (n=95) | После лечения (n=95) | |
| 1. Ходьба по плоской поверхности | 5,2±0,4 | 2,2±0,5* | 4,9±0,7 | 4,2±0,9 |
| 2. Ходьба по лестнице | 6,4±0,6 | 3,4±0,3* | 6,7±0,2 | 6,3±0,5 |
| 3. Ночью в постели | 2,1±0,5 | 1,5±0,6* | 3,0±0,4 | 2,4±0,6* |
| 4. Положение сидя | 6,7±0,3 | 2,6±0,8* | 6,9±0,4 | 5,6±0,9* |
| 5. Положение стоя | 4,8±0,6 | 2,2±0,7* | 4,6±0,4 | 3,9±0,8 |
| 6. Уровень боли в наилучшие периоды болезни (как близко к нулю) | 2,3±0,5 | 0,5±0,1* | 2,1±0,4 | 2,0±0,5 |
| 7. Уровень боли в наихудшие периоды болезни (как близко к десяти) | 8,6±0,7 | 5,3±0,4* | 8,7±0,2 | 8,4±0,6 |
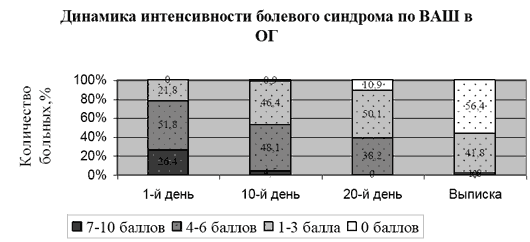 Рисунок 2.
Рисунок 2. 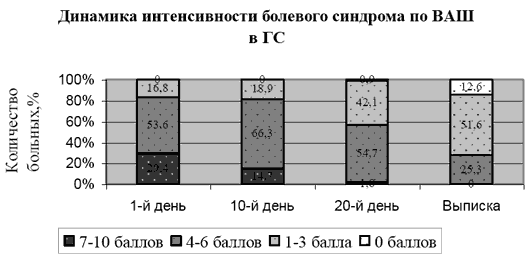 Таким образом, при проведении комплексной терапии с использованием мексидола результаты по уменьшению интенсивности болевого синдрома в ОГ значительно оптимистичнее, нежели в ГС. У больных с ПКР в сравниваемых группах до лечения выявлялась различная неврологическая симптоматика в виде анизорефлексии, симптомов натяжения (Ласега, Нери, Дежерина, Бонне, Вассермана, Сикара), изменения статики и динамики позвоночника, мышечно-тонический синдром, выпадение чувствительности в соответствующих дерматомах, вегетативно -трофические расстройства (сухость кожи, поредение волосяного покрова на нижних конечностях, гиперкератоз стоп), в ряде случаев отмечалось снижение силы в отдельных мышечных группах. Подавляющее большинство пациентов (92 (83,6%) в ОГ и 88(92,6%) в ГС) имели одностороннее поражение, 18 (16,4%) и 7 (7,4%) человек соответственно - двустороннее. Динамика клинических симптомов в обеих группах представлена в таблице 2. Из таблицы видно, что в ОГ у всех пациентов, кроме одного, претерпел обратное развитие мышечно-тонический синдром, тогда как в ГС - только у 6 из 18 (33,3%); у 72 больных ОГ (69,2%) купировались симптомы натяжения, в ГС - лишь у 11 (11,6%). Динамика в рефлекторной сфере: восстановление (полное или частичное) зарегистрировано в ОГ у 40 (42,6%) больных, в ГС - у 14 (16,3%). У остальных пациентов динамики не отмечено. Положительная динамика в восстановлении чувствительности отмечалась в ОГ у 36 (36,7%) пациентов, в ГС - у 13 (14,6%), мышечной силы - в ОГ у 5 (21,7%) пациентов, в ГС - у 1 (6,3%). Отрицательной динамики не отмечено. Таблица 2. Динамика клинических симптомов у больных ПКР в результате лечения
Таким образом, при проведении комплексной терапии с использованием мексидола результаты по уменьшению интенсивности болевого синдрома в ОГ значительно оптимистичнее, нежели в ГС. У больных с ПКР в сравниваемых группах до лечения выявлялась различная неврологическая симптоматика в виде анизорефлексии, симптомов натяжения (Ласега, Нери, Дежерина, Бонне, Вассермана, Сикара), изменения статики и динамики позвоночника, мышечно-тонический синдром, выпадение чувствительности в соответствующих дерматомах, вегетативно -трофические расстройства (сухость кожи, поредение волосяного покрова на нижних конечностях, гиперкератоз стоп), в ряде случаев отмечалось снижение силы в отдельных мышечных группах. Подавляющее большинство пациентов (92 (83,6%) в ОГ и 88(92,6%) в ГС) имели одностороннее поражение, 18 (16,4%) и 7 (7,4%) человек соответственно - двустороннее. Динамика клинических симптомов в обеих группах представлена в таблице 2. Из таблицы видно, что в ОГ у всех пациентов, кроме одного, претерпел обратное развитие мышечно-тонический синдром, тогда как в ГС - только у 6 из 18 (33,3%); у 72 больных ОГ (69,2%) купировались симптомы натяжения, в ГС - лишь у 11 (11,6%). Динамика в рефлекторной сфере: восстановление (полное или частичное) зарегистрировано в ОГ у 40 (42,6%) больных, в ГС - у 14 (16,3%). У остальных пациентов динамики не отмечено. Положительная динамика в восстановлении чувствительности отмечалась в ОГ у 36 (36,7%) пациентов, в ГС - у 13 (14,6%), мышечной силы - в ОГ у 5 (21,7%) пациентов, в ГС - у 1 (6,3%). Отрицательной динамики не отмечено. Таблица 2. Динамика клинических симптомов у больных ПКР в результате лечения| СИМПТОМЫ | ДО ЛЕЧЕНИЯ | ПОСЛЕ ЛЕЧЕНИЯ | % УЛУЧШЕН ИЯ | |||||||
| ОГ (n=110) | ГС (n=95) | ОГ (n=110) | ГС (n=95) | ОГ | ГС | |||||
| абс | % | абс | % | абс | % | абс | % | |||
| Симптомы натяжения | 104 | 94,5 | 95 | 100 | 38 | 34,5 | 84 | 88, 4 | 60 | 11,6 |
| Нарушение чувствительности | 98 | 89,1 | 89 | 93,7 | 62 | 56,4 | 76 | 80, 0 | 32,7 | 13,7 |
| Отсутствие или снижение рефлексов | 94 | 85,5 | 86 | 90,5 | 54 | 49,1 | 72 | 75, 8 | 36,4 | 14,7 |
| Парезы | 23 | 20,9 | 16 | 16,8 | 18 | 16,4 | 15 | 15, 8 | 4,5 | 1,0 |
| Мышечно-тонический синдром | 21 | 19,1 | 18 | 18,9 | 1 | 0,9 | 12 | 12, 6 | 18,2 | 6,3 |
| Вегетативно-трофические расстройства | 24 | 21,8 | 19 | 20 | 20 | 18,2 | 18 | 18, 9 | 3,6 | 1,1 |
| ЭНМГ - феномен | Точки стимуляции | ОГ, M±m | ГС, M±m | Конт роль, M±m | % восстановлени я, ОГ / ГС | ||
| До лечения | После лечения | До лечения | После лечения | ||||
| Амплитуда М-ответа, мВ | Большеберцов ый нерв | 3,75±0, 44 | 4,12± 0,25* | 3,71± 0,4 | 3,8± 0,69 | 5,78± 1,2 | 8,9/2,6 |
| Малоберцовы й нерв | 2,78± 0,65 | 3,5± 0,49* | 2,87± 0,42 | 2,99± 0,47 | 5,65± 1,05 | 20,4/3,7 5 | |
| Латентность F-волны, мс | Большеберцов ый нерв | 44,01± 3,86 | 33,65± 8,2* | 43,89± 3,54 | 42,04± 3,87 | 37,0± 3,9 | 23,5/4,2 |
| Малоберцовы й нерв | 44,14± 3,93 | 37,77± 5,2* | 44,2± 3,85 | 41,99± 3,15 | 34,8± 3,1 | 14,4/5 | |
| СПИ по двигательным | Большеберцов ый нерв | 29,3± 4,1 | 35,1± 2,2* | 29,9± 5,1 | 32,6± 4,9 | 47,8± 6,1 | 16,5/8,3 |
| Малоберцовы й нерв | 30,1± 4,8 | 36±4,1 * | 31,1± 4,6 | 33,05± 3,9 | 42,3± 5,1 | 17,1/5,9 | |
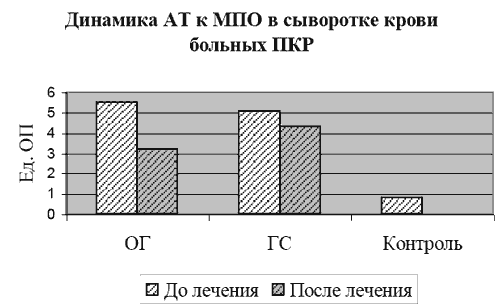 Хотя в ОГ отмечена достоверная (p<0,05) положительная динамика, ни в одной из групп показатели АТ к МПО не достигли значений контрольной группы. Это может свидетельствовать о продолжающемся, не смотря на значительное клиническое улучшение, воздействии патогенетических иммунных механизмов, недостаточности механизмов саногенеза и, как следствие, хроническое течение заболевания. Этим же больным исследовали АТ к коллагену в сыворотке крови с помощью реакции преципитации (РП). В контрольной группе данный вид АТ обнаруживался в титре 1:10 в 13,3% (2 чел.) случаев, у остальных - отрицательный результат. Значения АТ к коллагену представлены в таблице 4. Таблица 4. Распределение больных в группах по титрам обнаруженных АТ к коллагену
Хотя в ОГ отмечена достоверная (p<0,05) положительная динамика, ни в одной из групп показатели АТ к МПО не достигли значений контрольной группы. Это может свидетельствовать о продолжающемся, не смотря на значительное клиническое улучшение, воздействии патогенетических иммунных механизмов, недостаточности механизмов саногенеза и, как следствие, хроническое течение заболевания. Этим же больным исследовали АТ к коллагену в сыворотке крови с помощью реакции преципитации (РП). В контрольной группе данный вид АТ обнаруживался в титре 1:10 в 13,3% (2 чел.) случаев, у остальных - отрицательный результат. Значения АТ к коллагену представлены в таблице 4. Таблица 4. Распределение больных в группах по титрам обнаруженных АТ к коллагену| Титры АТ к коллагену | ОГ (до / после лечения), n=25 | ГС (до / после лечения), n=20 | ||
| Абсолютное кол-во, чел. | % | Абсолютное кол-во, чел. | % | |
| 1:10 | 1 / 4 | 4 / 16 | 1 / 1 | 5 / 5 |
| 1:20 | 7 / 10 | 28 / 40 | 4 / 4 | 20 / 20 |
| 1:40 | 1 / 3 | 4 / 12 | 2 / 3 | 10 / 15 |
| 1:80 | 1 / 2 | 4 / 8 | 0 / 2 | 0 / 10 |
| 1:160 | 4 / 2 | 16 / 8 | 2 / 2 | 10 / 10 |
| 1:320 | 2 / 2 | 8 / 8 | 3 / 1 | 15 / 5 |
| 1:640 | 5 / 2 | 20 / 8 | 4 / 4 | 20 / 20 |
| 1:1280 | 4 / 0 | 16 / 0 | 4 / 3 | 20 / 15 |
1. Антонов И.П. Вопросы классификации и формулировка диагноза вертеброгенных (спондилогенных) заболеваний нервной системы / И.П. Антонов // Периферическая нервная система. - Минск. - 1983.-Вып.6.- С.49-56.
2. Бадалян Л.О. Клиническая электронейромиография: Руководство для врачей / Л.О. Бадалян, И.А. Скворцов. - М.: Медицина, 1986. - 365с.
3. Байкушев С.Т. Стимуляционная электромиография и электронейрография в клинике нервных болезней / С.Т. Байкушев, З.Х. Манович, В.П. Новикова. - М.: Медицина, 1974. - 144с.
4. Белова А.Н. Шкалы, тесты и опросники в медицинской реабилитации / А.Н. Белова, О.Н. Щепетова. - М.: антидор, 2002г. - 440с.
5. Василенко А.М. Корреляции болевой чувствительности и гуморального иммунного ответа при термораздражении у мышей / А.М. Василенко, Л.А. Захарова, Е.Е. Метакса, О.Г. Яновский // Бюллетень экспериментальной биологии и медицины. - 1995. - Т.119, №4. - С. 405-409.
6. Веселовский В.П. Клиническая классификация вертеброневрологических синдромов / В.П. Веселовский, А.П. Ладыгин, О.С. Кочергина // Неврологический вестник. - 1995. - Т. XXVII, вып. 3-4. - С.45-50.
7. Воронина Т.А. Механизм действия и обоснование применения препарата мексидол в неврологии / Т.А. Воронина, Л.Д. Смирнов, И.И. Горейнова // Научно-практическая конференция по неврологии. - М., 2000. - С. 2-4.
8. Герасимова М.М. Цитомедины в комплексной терапии пояснично-крестцовых радикулопатий. В кн.: Кортексин - пятилетний опыт отечественной неврологии /Под ред. А.А. Скоромца, М.М. Дьяконова. - СПб.: Наука, 2005. - С. 156-167.
9. Гланц С. Биомедицинская статистика. Перевод с англ. / С. Гланц. -1999. - 459 с.
10.Дривотинов Б.В. Роль аутоиммунных реакций в патогенезе рецидивов и ремиссий корешкового болевого синдрома при поясничном остеохондрозе / Б.В. Дривотинов, В.М. Ходосовская // Периферическая нервная система. - Минск. - 1978. - Вып.1. - С.62-67.
11. Жулев Н.М. Остеохондроз позвоночника: Руководство для врачей / Н.М. Жулев, Ю.Д. Бадзгарадзе, С.Н. Жулев. - С-Пб.: Издательство "Лань", 2001. - 592 с.
12. Заславский Е.С. Болевые мышечно-дистрофические синдромы (этиология, патогенез, клиника, лечение): Автореф. дисс... докт. мед. наук / Е.С. Заславский. - М. - 1980. -34 с.
13. Клюшник Т.П. Аутоантитела к фактору роста нервов при нервно-психических заболеваниях и нарушениях развития нервной системы Автореф. дисс... докт. мед. наук М., 1997
14. Коган О.Г. Иммунопатологические аспекты остеохондроза позвоночника и его неврологических синдромов / О.Г. Коган // Проблемы аутоаллергии. - Таллин. - 1975. - С. 224-225.
15. Крыжановский Г.Н. Общая патофизиология нервной системы: Руководство / Г.Н. Крыжановский. - М.: Медицина, 1997 - 352 с.
16. Сороковиков В.А. Хирургическое лечение дискогенного пояснично-крестцового радикулита с иммунокоррекцией: Автореф. дисс. . канд. мед. наук / В.А. Соровиков. - Иркутск. - 1995. - 24 с.
17. Применение мексидола при дискогенных радикулопатиях / Н.В. Бабенков, В.А. Халецкая, Л.Б. Клачкова, Т.С. Ваулина // Кремлевская медицина: Клинический вестник. - 2001. - №2. - С.59-62.
18. Brunner C., Lassman H., Waehneldt T.V. Differential ultrastructural localization of myelin basic protein, myelin - oligodendroglial glicoprotein and 2,3-cyclic nucleotid 3- phosphodiesterase in the CNS of adult rats / C. Brunner, H. Lassman, T.V. Waehneldt et al.// Neurochem. - 1989. - Vol.52. - P. 296-304.
19. Giles L.G.F. Innervation of spinal structures. In: Clinical anatomy and management of low back pain / Ed. Giles L.G.F. - Oxford, Butterworth- Heinemann, 1997. - P.219-231.
20. Ochoa J. Histopathology of common mononeuropathies. In: Nerve Repair and Regeneration / Edited by D.L. Jewett, H.R. McCarroll, Jr.- St. Louis, C.V. Mosby. - 1980. - P. 36-52.
21. Ross J. S., Masaryk T. J., Schrader M. et al. MR imaging of the postoperative lumbar spine: assessment with gadopentetate dimeglumine // Amer. J. Roentgenol. - 1990. - Vol. 155. - P. 867-872.
22. Rydevik В. Effects of graded compression on intraneural blood flow - an in vivo study on rabbit tibial nerve / В. Rydevik, G. Lundborg, U. Bagge // J. Hand. Surg. - 1981. - Vol.6. - P.3-12.
23. Wilder R.L. Neuroendocrine-immune system interactions and autoimmunity / R.L. Wilder // Ann. Rev. Immunol. - 1995. - V.13. - P.307-338.


