Современные принципы диагностики и лечения гипотиреоза
Статьи Опубликовано в журнале:Земский Врач »» №2 2010
В.В. Фадеев
ФГУ Эндокринологический научный центр, Москва
Гипотиреоз – снижение функции щитовидной железы (ЩЖ) – является одним из самых частых заболеваний эндокринной системы. Поданным некоторых эпидемиологических исследований, в отдельных группах населения распространённость субклинического гипотиреоза достигает 10–12%. Основными причинами гипотиреоза является хронический аутоиммунный тиреоидит (Хашимото), а также операции на ЩЖ и терапия радиоактивным йодом. Лёгкий и умеренный йодный дефицит не приводит к развитию гипотиреоза у взрослых людей, поскольку ЩЖ за счёт интенсификации синтеза тиреоидных гормонов и зачастую за счёт формирования зоба его компенсирует. Тяжёлый, длительно существующий йодный дефицит может привести к гипотиреозу.
В последнее десятилетие появилось большое число работ, посвящённых проблеме гипотиреоза, которые преобразили наши взгляды на всю патологию щитовидной железы. В первую очередь, это связано с внедрением в клиническую практику современных препаратов тиреоидных гормонов и методов определения уровня тиреотропного гормона гипофиза (ТТГ) и самих тиреоидных гормонов.
V.V. Fadeev
Endocrinology Research Center, Moscow
Hypothyroidism is one of the most common endocrine diseases. According to some epidemiological studies the prevalence of subclinical hypothyroidism in specific populations reaches 10–12%. In the last decade, many works were devoted to the problem of hypothyroidism, which have transformed our view on the entire thyroid gland pathology. In addition to the main symptoms of the disease, the article addresses neurological, cardiac, respiratory, dermatological, hematological and other masks of hypothyroidism, which make it difficult to diagnose. Attention is focused on the need for screening of hypothyroidism. The article provides the current view on substitution therapy of hypothyroidism.
Клиническая картина и «маски» гипотиреоза
Клиническая картина гипотиреоза значительно варьирует в зависимости от выраженности и длительности дефицита тиреоидных гормонов, а также от возраста пациента и наличия у него сопутствующих заболеваний. Классические симптомы гипотиреоза хорошо известны и подробно описаны в литературе. Здесь хотелось бы остановиться на основных диагностических сложностях и типичных ошибках. Среди них можно выделить две основные группы. Первая, весьма характерная группа ошибок обусловлена доминированием при гипотиреозе какого-то одного симптома и слабой выраженностью других: например, пациенту многие годы устанавливается диагноз гипохромной анемии или хронических запоров. Второй вариант – прямо противоположен: пациенту устанавливается масса «диагнозов», при этом большинство из них патогенетически обусловлено одним только гипотиреозом. Такие диагнозы могут занимать по половине страницы в выписках из историй болезней. Одновременно у пациентов обнаруживаются анемия, хронические запоры, диффузная алопеция, депрессия, полисерозит, дислипидемия, ожирение, жёлчно-каменная и мочекаменная болезни и даже старческое слабоумие или болезнь Альцгеймера. Другими словами, гипотиреоз маскируется под очень многие заболевания и синдромы (рис. 1).
К дерматологической «маске» гипотиреоза можно отнести алопецию, гиперкератоз, онихолиз, к психиатрической – депрессию, амнезию, старческую деменцию, болезнь Альцгеймера. Со стороны сердечно-сосудистой системы для гипотиреоза скорее характерна не гипотензия, а артериальная гипертензия, преимущественно диастолическая. Иначе говоря, наличие у пациента гипертензии не должно смущать при выявлении у него повышенного ТТГ; более того, на фоне назначения заместительной терапии можно ожидать некоторого снижения давления. Однако в таких случаях чаще всего речь идёт о сочетании гипотиреоза с истинной эссенциальной артериальной гипертензией, которая требует гипотензивной терапии. Гиперхолестериемия и дислипидемия – распространённый в популяции феномен, встречающийся у большинства пациентов с гипотиреозом. Именно развитие атерогенной дислипидемии даже при субклиническом гипотиреозе рассматривается в качестве одного из аргументов необходимости назначения при нём заместительной терапии. Распространено мнение о том, что обнаружение дислипидемии, особенно у женщин, – основание для исследования уровня ТТГ.
| Рис.1. «Маски» гипотиреоза |
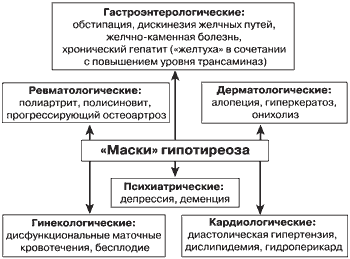 |
Ещё один вариант «кардиологической маски» гипотиреоза – перикардиальный выпот неясного генеза. Чаще всего наличие перикардиального и плеврального выпота свидетельствует о выраженном гипотиреозе; при этом, как правило, будут присутствовать многие другие симптомы.
Среди «респираторных масок» гипотиреоза можно упомянуть синдром апноэ во сне, плевральный выпот неясного генеза, «хронический ларингит», обуславливающий охриплость голоса.
«Масок» со стороны желудочно-кишечного тракта достаточно много. Это могут быть самые простые варианты, например хронические запоры и дискенезия жёлчных путей с образованием камней. Сочетание желтушности кожи с повышением уровня печёночных трансаминаз и отсутствием аппетита может маскировать острый и хронический гепатиты.
Типичная «неврологическая маска» – туннельные синдромы: синдром карпального канала, синдром канала малоберцового нерва и ряд других. Эти изменения встречаются в общей популяции достаточно часто, но их следует рассматривать одним из показаний к определению уровня ТТГ.
С «неврологическими масками» соседствуют «опорно-двигательные маски»: полиартрит, полиартралгии, полисиновиит, прогрессирующий остеоартроз.
«Гинекологические маски» можно назвать излюбленными «масками» гипотиреоза, при котором очень часто встречаются различные нарушения менструального цикла: аменорея, полименорея, гиперменорея, меноррагия, дисфункциональные маточные кровотечения. Определение уровня ТТГ входит в обязательный алгоритм исследований при женском бесплодии. Тем не менее бесплодие – не обязательное следствие гипотиреоза; последний встречается примерно у 2% случайно обследованных беременных женщин, обращающихся к гинекологам по поводу беременности.
Типичной «гематологической маской» является не поддающаяся лечению препаратами железа гипохромная анемия.
В общем и целом, основной проблемой диагностики гипотиреоза является неспецифичность его симптомов: ни один из них по отдельности не позволяет предположить диагноз даже в первом приближении. С другой стороны, по данным опроса здоровых взрослых, оказывается, что до 15 % людей без нарушения функции ЩЖ имеют три и более неспецифических симптомов, которые так или иначе можно связать с гипотиреозом. То есть симптомы могут иметь место у лиц с нормальной функцией щитовидной железы, тогда как не менее трети пациентов с гипотиреозом вообще не предъявляют никаких жалоб. Всё это позволяет сделать вывод о том, что данные клинической картины и жалобы пациента не имеют основного значения в диагностике гипотиреоза, которая преимущественно базируется на результатах гормонального исследования.
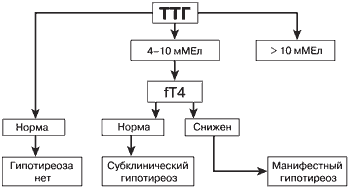
| Рис.2. Лабораторная диагностика гипотиреоза |
 |
Диагностика и скрининг гипотиреоза
Диагностика гипотиреоза, т. е. доказательство факта снижения функции ЩЖ, проста, весьма конкретна и доступна. Она подразумевает определение уровня ТТГ и Т4, при этом обнаружение изолированного повышения ТТГ свидетельствует о субклиническом гипотиреозе, а одновременное повышение уровня ТТГ и снижение уровня Т4 - о явном или манифестном гипотиреозе (рис. 2). Значительно большую проблему представляет собой определение показаний для проведения этого исследования, поскольку хорошо известно, что клиническая картина гипотиреоза крайне неспецифична: как указывалось, даже «явные симптомы» могут не найти подтверждения при гормональном исследовании, наряду с этим явный гипотиреоз, сопровождающийся значительным повышением уровня ТТГ, иногда протекает бессимптомно. Если говорить о субклиническом гипотиреозе, то он в подавляющем большинстве случаев вообще не имеет проявлений, которые бы позволили его заподозрить. Сопоставив эти факты с тем, что, по данным многих проспективных исследований, даже субклинический гипотиреоз может иметь достаточно серьёзные последствия, возникнет закономерный вопрос о целесообразности широкого использования гормонального исследования у лиц, не предъявляющих никаких жалоб, т. е. о скрининге гипотиреоза у взрослых. Эту концепцию поддерживает ряд крупных эндокринологических сообществ, хотя у неё есть и противники. Следует заметить, что на сегодняшний день, т. е. в ситуации, когда скрининг на гипотиреоз у взрослых ещё не получил распространения, определение уровня ТТГ является наиболее часто проводимым гормональным исследованием. Группы риска по развитию гипотиреоза, или показания для оценки функции ЩЖ, представлены в таблице.
| Таблица. Группы риска по развитию гипотиреоза | |
| Данные истории болезни | Показания для оценки функции ЩЖ |
| Семейный анамнез | 1. Заболевания щитовидной железы 2. Пернициозная анемия 3. Сахарный диабет 4. Первичная надпочечниковая недостаточность |
| Анамнез | 1. Нарушения функции щитовидной железы в прошлом 2. Зоб 3. Операции на щитовидной железе или терапия I-131 4. Сахарный диабет 5. Витилиго 6. Пернициозная анемия 7. Лейкотрихия (преждевременное поседение волос) 8. Лекарственные препараты (карбонат лития, препараты йода – амиодарон, контрастные агенты, йодид калия в супрафизиологических дозах, келп) |
| Лабораторные данные | 1. Гиперхолестеринемия 2. Гипонатриемия 3. Анемия 4. Повышение уровней креатинфосфокиназы и лактатдегидрогеназы 5. Гиперпролактинемия |
Заместительная терапия
До середины ХХ в. лечение гипотиреоза подразумевало назначение пациентам экстрактов ЩЖ животных. Эти препараты, в которых практически невозможно было точно дозировать содержание тиреоидных гормонов, не могли в достаточной мере обеспечивать стойкий эутиреоз, а само их назначение сопровождалось существенными трудностями.
Современные точно дозированные синтетические препараты левотироксина (например, Эутирокс) по структуре не отличаются от Т4 человека и позволяют легко и эффективно поддерживать стойкий эутиреоз на фоне их приёма всего один раз в день. В ряду других эндокринных заболеваний, требующих хронической заместительной терапии (сахарный диабет 1 типа, надпочечниковая недостаточность, дефицит гормона роста, гипопаратиреоз и др.), терапия левотироксином (L-Т4) при гипотиреозе справедливо считается «золотым стандартом». Для этого есть несколько причин:
- простота диагностики гипотиреоза (в большинстве случаев достаточно одного только определения уровня ТТГ);
- единственной жизненно важной функцией ЩЖ является продукция тиреоидных гормонов;
- суточный ритм секреции у тиреоидных гормонов практически отсутствует (вариация ото дня ко дню менее 15 %), в связи с чем ежедневный приём L-Т4 в одной и той же дозе легко моделирует их эндогенную продукцию;
- стабильность потребности организма в тиреоидных гормонах (редкими ситуациями, в которых требуется изменение подобранной дозы L-Т4, являются выраженная динамика массы тела, беременность и параллельное назначение некоторых лекарственных препаратов);
- высокая биодоступность L-Т4 при пероральном приёме;
- длительный период полужизни L-Т4 в плазме (около 7 суток);
- наличие точного критерия (уровень ТТГ), который в полной мере отражает качество компенсации гипотиреоза в течение длительного срока (около 2–3 месяцев);
- относительная дешевизна препаратов L-Т4;
- качество жизни пациентов с гипотиреозом, постоянно получающих заместительную терапию L-Т4, практически незначительно отличается от такового для лиц без гипотиреоза.
| Рис.3. Лечение гипотиреоза |
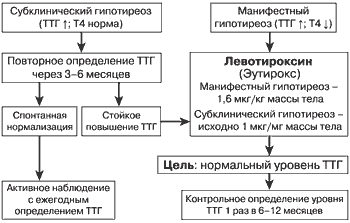 |
Последнее положение получило подтверждение как многолетней клинической практикой, так и длительными проспективными исследованиями. Принципы заместительной терапии гипотиреоза можно представить следующим образом (рис. 3):
- Для заместительной терапии гипотиреоза предпочтительны препараты L-T4.
- Эутиреоз у взрослых обычно достигается назначением L-T4 в дозе 1,6 мкг/кг массы тела в день. Потребность в L-T4 у детей значительно выше и может достигать 4 мкг/кг в день. Начальная доза препарата и время достижения полной заместительной дозы определяется индивидуально, в зависимости от возраста, веса тела и наличия сопутствующей патологии сердца.
- Потребность в L-T4 с возрастом снижается. Некоторые пожилые люди могут получать менее 1 мкг/кг L-T4 в день.
- Потребность в L-T4 увеличивается во время беременности. Оценка функции ЩЖ у беременных женщин, подразумевающая исследование уровня ТТГ и свободного Т4, целесообразна в каждом триместре беременности. Доза L-T4 должна обеспечивать поддержание нормального уровня ТТГ и свободного Т4.
- У женщин с гипотиреозом в постменопаузе, которым назначается заместительная терапия эстрогенами, для поддержания нормального уровня ТТГ может понадобиться увеличение дозы L-T4.
- Целью заместительной терапии первичного гипотиреоза является поддержание уровня ТТГ в пределах 0,5–1,5 мМЕ/л. По не вполне понятным причинам пациенты с болезнью Грейвса (токсическим зобом) в анамнезе чувствуют себя лучше при назначении им несколько больших доз L-T4, на фоне которых уровень ТТГ оказывается в интервале 0,1–0,5 мМЕ/л.
- Целью заместительной терапии вторичного гипотиреоза является поддержание уровня Т4 в крови на уровне, соответствующем верхней трети нормальных значений для этого показателя.
- Уровень ТТГ медленно меняется после изменения дозы L-T4 или назначения другого его препарата; его исследуют не ранее, чем через 6–8 недель после этого.
- Типичным вариантом постепенного достижения полной заместительной дозы L-T4 является её увеличение на 25 мкг каждые 6–8 недель; адекватной дозе соответствует стойкое поддержание уровня ТТГ в норме.
- Пациентам, получающим подобранную дозу L-T4, рекомендуется ежегодно исследовать уровень ТТГ. На уровне ТТГ не сказывается время забора крови и интервал после приёма L-T4. Если для оценки адекватности терапии помимо этого используется определение уровня свободного Т4, утром перед забором крови препарат принимать не следует, поскольку на протяжении примерно 9 часов после приёма L-T4 уровень Т4 крови оказывается значимо повышенным (на 15–20 %).
- В идеале L-T4 должен приниматься натощак, в одно и то же время суток и, как минимум, с интервалом в 4 часа до или после приёма других препаратов или витаминов.
- Приём таких препаратов и соединений, как холестирамин, железа сульфат, соевые белки, сукральфат и антациды, содержащие гидроокись алюминия и снижающие абсорбцию L-T4, может потребовать увеличения его дозы.
- Увеличение дозы L-T4 может понадобиться при приёме пациентами рифампина и антиконвульсантов, которые изменяют метаболизм гормона.
Литература
Комментарии
ПРАКТИКА ПЕДИАТРА
