Лечение эутиреоидного зоба
СтатьиОпубликовано в журнале:
Клиницист № 3’2007
В.В. Фадеев
ФГУ Эндокринологический научный центр росмедтехнологий, Москва
Контакты: Валентин Викторович Фадеев walfad@nccom.ru В статье кратко суммированы современные представления о патогенетической терапии эутиреоидного зоба. Рассматриваются преимущества, недостатки и потенциальная эффективность монотерапии препаратами йода, супрессивной терапии препаратами левотироксина и комбинированной терапии препаратами йода и левотироксина. Описываются принципы послеоперационной профилактики рецидива зоба.
Ключевые слова: эутиреоидный зоб, левотироксин, препараты йода
Treatment for euthyroid goiter
V.V. Fadeyev
Endocrinology Research Center, Russian Medical Technology Agency The paper briefly summarizes the present views of pathogenetic therapy for euthyroid goiter. It considers the advantages, disadvantages, and potential efficiency of monotherapy with iodines, suppressive therapy with levothyroxine, and combined therapy with iodines and levothyroxine. The principles of postoperative prevention of recurrent goiter are described.
Key words: euthyroid goiter, levothyroxine, iodines.
Определение зоба
Зобом обозначается увеличение щитовидной железы (ЩЖ). В соответствии с принятыми на сегодняшний день нормативами увеличенным считается объем ЩЖ, измеренный при УЗИ, более 18 мл у женщин и 25 мл у мужчин [1]. Общепринятые клинически адаптированные референтные объемы ЩЖ для детей на сегодняшний день отсутствуют, поскольку предлагаемые ВОЗ нормативы, которые учитывают площадь поверхности тела ребенка, рекомендованы только для эпидемиологических исследований, в который распространенность зоба у детей рассматривается как косвенный показатель напряженности йодного дефицита.
Наиболее частым вариантом зоба является эутиреоидный зоб, т.е. протекающий на фоне нормальной функции ЩЖ. В ряде случаев эутиреоидный зоб обозначается термином «нетоксический», но такое определение использовать менее предпочтительно.
Этиология и патогенез эутиреоидного зоба
Наиболее частой причиной эутиреоидного зоба является дефицит йода, который определяется на всей территории России [1]. В эндемичных регионах с йодным дефицитом связано около 90—95% случаев увеличения ЩЖ; у детей — до 99%. Давид Марин впервые в начале ХХ века научно обосновал связь между йодным дефицитом и гиперпластическими процессами в ЩЖ. Он впервые обнаружил зависимость между объемом ЩЖ и содержанием в ней йода, а также описал гистологические изменения, характерные для эндемического зоба.
После того как была описана регуляция ЩЖ гипоталамо-гипофизарной системой, в частности отрицательная обратная связь между продукцией ТТГ и Т4, в экспериментах на животных было показано, что искусственно смоделированный тяжелейший йодный дефицит приводит к повышению уровня ТТГ и образованию зоба. В соответствии с этим была выдвинута теория, согласно которой ТТГ оказывает не только специфическое стимулирующее воздействие на ЩЖ, но и обусловливает ее увеличение, а сам ТТГ стал расцениваться как основной трофический стимулятор ЩЖ. Тем не менее по данным многих работ, у лиц, проживающих в регионах с нормальным йодным обеспечением, а также умеренным и легким дефицитом йода, уровень ТТГ существенно не отличается; он повышается лишь при тяжелейшем йодном дефиците, который встречается относительно редко. В связи с этим формирование зоба стали объяснять повышением чувствительности ЩЖ к эффектам ТТГ в условиях йодного дефицита. Вплоть до последних 20 лет эта концепция абсолютно доминировала и определяла основной подход к лечению зоба — супрессивную терапию препаратами левотироксина (L-Т4), направленную на подавление эндогенной продукции ТТГ. Уже первые проспективные и рандомизированные исследования показали, что использование для лечения йододефицитного зоба препаратов йода оказалось сопоставимо по эффективности, а с другой стороны, по сравнению с супрессивной терапией L-Т4, назначение препаратов йода приводило к значительно более стойкой стабилизации объем ЩЖ [2] (см. таблицу).
Таблица
Результаты клинических исследований, оценивающих различные схемы лечения эутиреоидного йододефицитного зоба
| Автор (год) | Пациенты | Дозы, мкг/сут | Уменьшение объема ЩЖ, % | |||||
|---|---|---|---|---|---|---|---|---|
| n | Возраст | L-T4 | KJ | L-T4 + KJ | L-T4 | KJ | L-T4 + KJ | |
| P. Schumm (1983) | 53 | 14—35 | 100 | 130 | 100 + 130 | 20 | 30 | |
| T. Olbricht (1985) | 39 | 18—63 | 100 | 500 | 28 | 22 | ||
| B. Leisner (1985) | 55 | 5—17 | 100 | 37 | ||||
| P. Pfannenstiel (1988) | 74 | 28,1±7,5 | 150 | 100 + 100 | 25 | 30 | ||
| G. Hintze (1989) | 166 | 30—60 | 150 | 400 | 75 + 200 | 32 | 38 | 38 |
| A. Hotze (1989) | 82 | 18—31 | 100 | 100 + 100 | 24 | 40 | ||
| D. Einenkel (1992) | 30 | 13—15 | 100 | 150 | 50 + 100 | 42 | 52 | 51 |
Кроме того, эту концепцию подтвердили результаты ряда исследований in vitro и in vivo, в которых были получены новые данные об ауторегуляции ЩЖ йодом и аутокринными ростовыми факторами (АРФ) [3]. По современным представлениям, повышение продукции ТТГ или повышение чувствительности к нему тироцитов не имеет первостепенного значения в патогенезе йододефицитного зоба (рис. 1). Основную роль в этом плане отводят АРФ, в частности, инсулиноподобному ростовому фактору 1-го типа (ИРФ-1), эпидермальному ростовому фактору (ЭРФ) и фактору роста фибробластов (ФРФ), которые в условиях снижения содержания йода в ЩЖ оказывают мощное стимулирующее воздействие на тироциты. Основным физиологическим блокатором продукции АРФ является йод, связанный с непредельными жирными кислотами (йодлактоны). В экспериментальных работах было показано, что аутокринная продукция тироцитами ИРФ-1 может быть полностью блокирована йодом [3]. Более того, рост изолированных интактных фолликулов ЩЖ, содержащих достаточное количество йода, не удается простимулировать введением ТТГ, а при блокаде рецепторов ИРФ-1 специфическими антителами ТТГ не способен оказать трофические эффекты на тироциты.
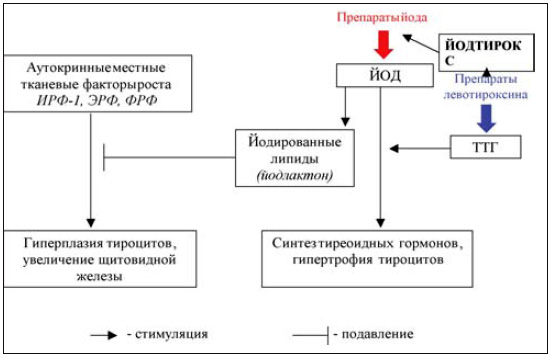
Рис. 1. Патогенез и лечение эутиреоидного зоба
Естественное течение йододефицитного зоба
Диффузный эутиреоидный зоб — самое частое, но при этом самое безобидное и легко излечимое заболевание ЩЖ. Сам по себе небольшой эутиреоидный зоб на момент постановки диагноза не несет никакой опасности. Опасность для здоровья человека диффузного эутиреоидного зоба определяется риском дальнейшего прогрессирования йододефицитной патологии ЩЖ. Первым этапом прогрессирования является диффузное увеличение ЩЖ без нарушения ее функции. В зависимости от выраженности йодного дефицита диффузный зоб может формироваться у 10—80% населения. Отдельные клетки ЩЖ оказываются более чувствительными к стимуляции АРФ, в результате чего получают преимущественный рост. Так формируется узловой и многоузловой эутиреоидный зоб. На очередном этапе описанные компенсаторные процессы приобретают патологическое значение. В отдельных активно делящихся тироцитах начинают запаздывать репаративные процессы, в результате чего накапливаются мутации, среди которых наибольшее клиническое значение имеют так называемые активирующие; в результате этих мутаций дочерние клетки приобретают способность автономно, т.е. вне регулирующих эффектов ТТГ, продуцировать тиреоидные гормоны. Конечным этапом естественного морфогенеза йододефицитного зоба является узловой и многоузловой токсический зоб [4]. Этот процесс занимает многие десятилетия, вследствие этого узловой и многоузловой эутиреоидный и токсический зоб наиболее часто встречается у лиц пожилого возраста. По данным многих эпидемиологических исследований, одной из наиболее серьезных проблем легкого и умеренного йодного дефицита является высокая заболеваемость многоузловым и узловым токсическим зобом в старшей возрастной группе.
Консервативное лечение йододефицитного зоба
Супрессивная монотерапия препаратами L-Т4, по современным патогенетическим представлениям, не является лечением выбора при диффузном эутиреоидном зобе. На первом этапе лечения в большинстве случаев целесообразно назначение йодида калия в дозе 100-200 мкг в день (например, «Йодбаланс-100» и «Йодбаланс-200»). В контролируемых клинических исследованиях (см. таблицу) было показано, что на фоне терапии йодидом за первые 6 мес объем ЩЖ в среднем уменьшается на 30% (рис. 2). Основными преимуществами монотерапии препаратами йода являются ее этиотропный характер, безопасность, отсутствие необходимости в подборе дозы и в проведении частых гормональных исследований [5]. Супрессивная монотерапия препаратами L-Т4 («Эутирокс»), направленная на подавление продукции ТТГ (в пределах 0,1—0,4 мМЕ/л, что у взрослых, как правило, требует назначения около 100 мкг L-Т4), весьма эффективна и достаточно быстро обусловливает уменьшение объема ЩЖ (см. рис. 2), тем не менее после ее отмены зачастую происходит рецидив зоба (феномен рикошета; рис. 3). Это объясняется тем, что на фоне монотерапии L-T4 ЩЖ обедняется йодом, что показали исследования удаленной ткани ЩЖ у пациентов, получавших различные варианты лечения зоба (рис. 4).
На фоне терапии препаратами йода этого не происходит, в связи с чем эффект терапии остается стойким. Назначая терапию L-Т4, всегда следует помнить о том, что в организм вводится активный гормон, оказывающий воздействие на большинство органов и тканей, несмотря на то что это назначение делается с целью воздействия на одну только ЩЖ за счет подавления продукции ТТГ. В то же время йод в организме оказывает воздействие практически исключительно на ЩЖ и в физиологических дозах абсолютно безопасен.
Хорошо себя зарекомендовавшей в клинических исследованиях альтернативой монотерапии L-Т4 является комбинированное назначение йодида и L-T4. Наиболее просто ее проводить при помощи препаратов, одновременно содержащих оба компонента — и йод, и L-T4 в наиболее распространенных дозах. Например, «Йодтирокс» в одной таблетке содержит 100 мкг L-T4 и 100 мкг йодида калия. Такой препарат воздействует сразу на два основных патогенетических механизма развития зоба (см. рис. 1). Основными плюсами комбинированной терапии являются более быстрое достижение уменьшения объема ЩЖ (за счет L-Т4) и нивелировка феномена отмены L-Т4 (рецидив зоба) за счет йодида, который предотвращает снижение интратиреоидного содержания йода, возникающего при монотерапии L-Т4 (см. рис. 4).
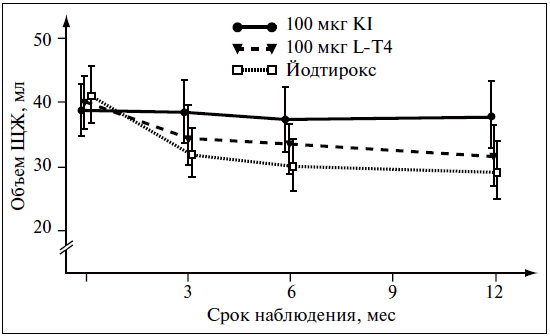
Рис. 2. Динамика объема ЩЖ на фоне лечения зоба (P.M. Schumm, 1983)
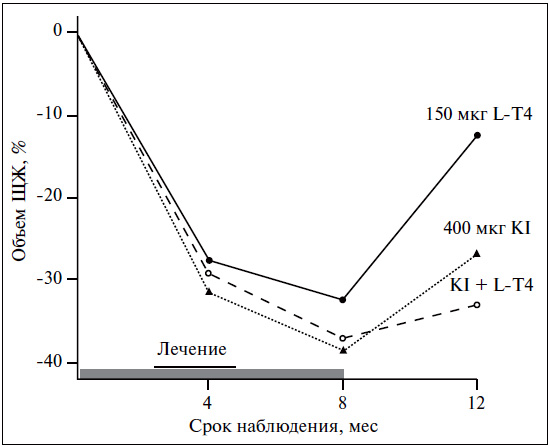
Рис. 3. Динамика объема ЩЖ на фоне лечения зоба (G. Hintze, J. K?berling, 1992)
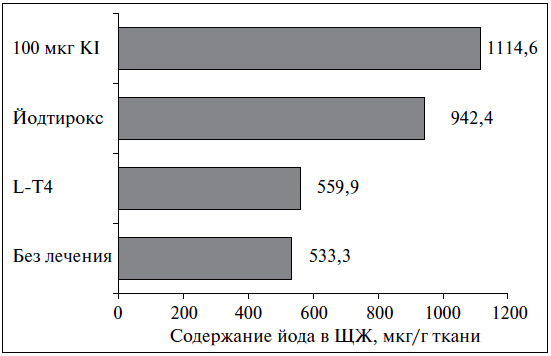
Рис. 4. Уровень интратиреоидного йода на фоне лечения зоба (H.J. R?her, 1986)
В принципе L-Т4 и йодид можно назначать и последовательно: в начале быстрое достижение регресса объема железы на фоне супрессивной терапии LТ4 с последующим добавлением 100-200 мкг йодида. Аргументом в пользу последовательного, а не одновременного назначения L-Т4 и йодида является тот факт, что супрессия ТТГ, которая развивается на фоне назначения L-Т4, подавляет транспорт вЩЖ йода (получается, что один компонент терапии как бы «мешает» другому). Тем не менее, по нашему мнению, этот феномен вряд ли имеет существенное клиническое значение, о чем свидетельствуют как экспериментальные работы, изучавшие интратиреоидное содержание йода на фоне различных вариантов терапии (см. рис. 4), так и клинические исследования, показавшие высокую и долгосрочную эффективность весьма популярных во многих странах фиксированных комбинаций L-Т4 и йодида.
Здесь хотелось бы заметить, что по данным многих клинических исследований, которые сравнивали эффективность терапии йодидом, L-Т4 и их комбинации, конечное уменьшение ЩЖ (в процентах от исходного объема) на фоне всех трех схем существенно не различалось (см. рис. 3). Как уже указывалось, отличался прогноз: с окончанием монотерапии L-Т4 очень часто развивался рецидив зоба [2, 5].
Таким образом, лечение эутиреоидного зоба может быть представлено в виде нескольких этапов. В начале большинству пациентов необходимо назначить монотерапию препаратами йода или комбинированную терапию препаратами йода и L-T4. Последняя, наряду с этим, может быть назначена при неэффективности монотерапии (рис. 5). При стойкой нормализации объема ЩЖ необходимо предпринять попытку возврата к монотерапии препаратами йода.

Рис. 5. Схема лечения эутиреоидного зоба
При обнаружении в ЩЖ одного или нескольких пальпируемых и/или превышающих 1 см в диаметре узловых образований пациенту показаны дополнительные исследования: пункционная биопсия «узла» и, в большинстве случаев (особенно, если речь идет о лицах старше 50 лет), сцинтиграфия ЩЖ с целью исключения функциональной автономии. В последнем случае назначение пациенту препаратов йода не показано, поскольку оно может вызвать декомпенсацию автономии с развитием тиреотоксикоза.
Есть ли ситуации, в которых более предпочтительно назначение монотерапии L-Т4? Вопрос, который часто обсуждается в этом контексте — безопасность назначения йодида в ситуации, когда данные обследования не позволяют исключить у пациента аутоиммунный тиреоидит (АИТ) как причину увеличения ЩЖ. Сразу хотелось бы оговориться, что в соответствии с рекомендациями практически всех без исключения эндокринологических сообществ сам по себе АИТ в фазе эутиреоза не является показанием к назначению какой-либо терапии. Вопрос о назначении супрессивной терапии может рассматриваться при АИТ в относительно редких ситуациях значительного увеличения ЩЖ (гигантский зоб Хашимото встречается весьма редко, и у большинства пациентов к этому времени уже имеется гипотиреоз, сам по себе требующий заместительной терапии). В целом нужно исходить из того, что в йододефицитных регионах случаи значительного увеличении ЩЖ без нарушения ее функции в подавляющем большинстве случаев связаны с эндемическим зобом. Последнему зачастую сопутствуют те изменения, которые описываются и при АИТ (умеренное повышение уровня антител к ЩЖ и снижение ее эхогенности), поэтому обнаружение последних, особенно порознь, не может быть основанием для постановки диагноза АИТ. Если диагноз АИТ представляется весьма вероятным (с абсолютной уверенностью об этом можно говорить только при наличии гипотиреоза) и при этом у пациента имеется небольшое увеличение ЩЖ на фоне эутиреоза, оптимальной тактикой, по нашему представлению, является динамическое наблюдение.
Особенности наблюдения пожилых пациентов
По мере увеличения возраста и длительности проживания в йододефицитном регионе возрастает объем автономно функционирующей и автономно пролиферирующей ткани ЩЖ. В связи с этим лечение зоба у пожилых пациентов, как правило, не будет столь эффективно, как у молодых. Как указывалось, среди лиц старше 50—60 лет высока распространенность узлового и многоузлового зоба и функциональной автономии ЩЖ. Это делает нецелесообразным назначение как препаратов йода, которые могу привести к декомпенсации автономии и развитию тиреотоксикоза, так и препаратов L-Т4, которые, с одной стороны, при функциональной и пролиферативной автономии малоэффективны, а с другой стороны, в тех дозах, от которых можно ожидать какого-то эффекта, небезопасны. Таким образом, у лиц старше 60 лет при зобе небольшого размера с узловыми изменениями или без них наиболее оправданной тактикой следует признать активное наблюдение, подразумевающее УЗИ и определение уровня ТТГ с интервалом в 1—2 года. Если все-таки принято решение о назначении лечения, нужно помнить о следующем:
- при наличии узловых образований необходимо надежно исключить функциональную автономию ЩЖ; для этого проводится сцинтиграфия, а в идеале супрессивная сцинтиграфия;
- назначая пожилым пациентам L-Т4, нужно понимать, что какой-либо эффект от этого лечения возможен только на фоне назначения реальных супрессивных доз препарата и этот эффект может быть достигнут со значительно меньшей вероятностью, чем у молодых людей; в связи с этим назначение пожилым пациентам потенциально неэффективных малых доз L-Т4, которое часто аргументируется возрастом и сопутствующей патологией, нецелесообразно;
- субклинический тиреотоксикоз, в том числе на фоне супрессивной терапии L-T4 у женщин в постменопаузе, является доказанным фактором риска остеопороза и фибрилляции предсердий.
Всем ли показано лечение?
В соответствии со сказанным выше очевидно, что не всем. Об этом наиболее явственно свидетельствует тот факт, что по данным аутопсий распространенность многоузлового зоба в соответствующей возрастной группе достигает 40% и более, при этом эутиреоидный зоб, за исключением казуистических случаев летального сдавления трахеи гигантским зобом, не является причиной смерти. В связи с этим влияние многоузлового эутиреоидного зоба небольшого размера на продолжительность и качество жизни весьма сомнительно, что и определяет наше отношение к его потенциально небезопасному активному лечению у пожилых людей.
При обнаружении зоба у молодых людей тактика, безусловно, должна быть более активной, что определяется потенциально большей эффективностью и безопасностью препаратов йода и супрессивной терапии L-T4. Тем не менее нужно помнить о том, что описанные выше методы лечения наиболее эффективны при общем увеличении объема ЩЖ (т.е. при диффузном и смешанном зобе), чего, к сожалению, нельзя сказать об узловом зобе. Последние рекомендации Американской тиреоидной ассоциации и Американской ассоциации клинических эндокринологов (AACE) по диагностике и лечению узлового зоба признают супрессивную терапию препаратами L-T4 неэффективной и потенциально небезопасной.
Ограничивается ли рекомендация о возможности активного наблюдения пациентов с эутиреоидным зобом без назначения каких-либо препаратов только пожилыми людьми? Конечно, нет. Если речь не идет о зобе большого размера, отсутствие нарушения функции ЩЖ позволяет динамически наблюдать и молодых пациентов. Особенно ценным такое динамическое наблюдение оказывается в ситуациях, когда нет полной уверенности в поставленном диагнозе. В любом случае, если нет нарушений функции ЩЖ, а при узловом зобе на основании тонкоигольной биопсии исключена опухоль, вопрос о назначении какой-либо терапии может быть безболезненно отложен.
Оперативное лечение и терапия радиоактивным 131I
Если речь идет о диффузном эутиреоидном зобе, операция может быть показана лишь при его гигантском размере и/или при явлениях компрессии окружающих органов. В случае многоузлового и узлового зоба, в ситуациях, когда при помощи тонкоигольной биопсии исключена опухолевая природа этих образований, показанием для операции опять же является компрессионный синдром и/или косметический дефект. Как в том, так и в другом случае, а также в целом для лечения как токсического и эутиреоидного зоба серьезной альтернативой операции является терапия радиоактивным йодом. Последний метод, как известно, является лечением выбора при функциональной автономии ЩЖ, а также в большинстве случаев болезни Грейвса (диффузного токсического зоба). Наряду с этим в последние несколько десятилетий в мире накоплен большой опыт лечения при помощи радиоактивного 131I эутиреоидного зоба. Метод позволяет неинвазивно буквально в течение нескольких месяцев достичь уменьшения объема ЩЖ на 30—50% даже после однократного введения изотопа. Появляется все больше данных об успешном лечении 131I гигантского зоба с явлениями компрессии. Остается сожалеть, что этот эффективный, безопасный и дешевый метод лечения малодоступен в России.
Послеоперационная профилактика
Общая тенденция в хирургии ЩЖ в последние десятилетия во многих западных странах заключается в том, что если хирургическая операция на ЩЖ по поводу эутиреоидного зоба (не говоря уже про болезнь Грейвса и опухоли ЩЖ) вообще предпринимается, удаляется большая часть органа (тиреоидэктомия). Наряду с этим отсутствие в нашей стране единых подходов к оперативному лечению заболеваний ЩЖ приводит к тому, что эндокринологи сталкиваются с пациентами, которым в одинаковых клинических ситуациях выполняются совершенно разные по объему операции. Наибольшие возражения вызывают операции, подразумевающие удаление (энуклеацию) отдельных узловых образований, не может не тревожить и огромное количество необоснованных оперативных вмешательств по поводу банального узлового и многоузлового коллоидного зоба.
Разбирая принципы профилактического лечения после операций по поводу различных вариантов йододефицитного зоба, прежде всего следует отметить, что такая профилактика необходима. На это указывает тот факт, что риск послеоперационного рецидива зоба достаточно высок и варьирует от 20 до 80%. Лечение будет зависеть от объема предпринятого оперативного вмешательства, а точнее от объема тиреоидного остатка, который необходимо оценить при помощи УЗИ. Наиболее прост этот алгоритм в ситуации удаления большей части ЩЖ, которое приводит к развитию гипотиреоза: после того как заместительная доза L-Т4 подобрана, как правило, необходим лишь ежегодный контроль уровня ТТГ.
Если объем оставленной доли ЩЖ или суммарный объем тиреоидного остатка достаточен для поддержания эутиреоза (больше 8—10 мл), большинству пациентов показано назначение профилактической монотерапии йодидом в дозе 200 мкг/сут («Йодбаланс-200»). Если на фоне монотерапии йодидом по мере наблюдения со временем выявляется повышение уровня ТТГ (развивается субклинический гипотиреоз), лечение дополняется L-T4. Если объем оставленной после операции ткани ЩЖ не позволяет поддерживать эутиреоидное состояние, пациенту наиболее целесообразно назначить комбинированную терапию препаратами L-T4 и йода: LT4 в этом случае будет замещать дефицит тиреоидных гормонов, а йод способствовать профилактике рецидива узлового образования в оставленной ткани ЩЖ [2]. С этой целью удобно использовать фиксированные комбинации, содержащие в одной таблетке йодид и L-T4 («Йодтирокс»).
Литература
- Герасимов Г.А., Фадеев В.В., Свириденко Н.Ю. и др. Йододефицитные заболевания в России. Простое решение сложной проблемы. М., Адамантъ; 2002.
- Feldkamp J., RЪher H., Scherbaum W. Rezidivprophylaxe und medikamentЪse Therapiestrategien nach Operationen an der SchilddrЯse. Deutsches Аrzteblatt 1998;(95):A2324—88.
- GКertner R., Dugrillon A. From iodine deficiency to goiter. Pathophysiology of iron deficiency goiter [in German]. Internist (Berl) 1998;39(6):566—73.
- Фадеев В.В. Диагностика и лечение токсического зоба. РМЖ 2002;10(11):513—6.
- Hьfner M. Thyroid hormones in the treatment of iodine deficiency goiter. Superfluous like goiter? [in German] MMW Fortschr Med 2002;144(9):26—9.
Комментарии
ПРАКТИКА ПЕДИАТРА
