Ципралекс (эсциталопрам): терапевтическая эффективность при постшизофренических (постпсихотических) депрессиях
СтатьиУДК 616.89-008.1-02:616.895.8-085.214.21
Абрамова Л.И1., Арсеньева Т.Б2, Панова Н.Л2., Шведова А.К.2
1. Научный Центр психического здоровья РАМН, Москва
2 . Московская психиатрическая больница № 14, Москва
Резюме. Целью исследования являлось изучение терапевтической эффективности ципралекса при лечении больных с постшизофреническими (постпсихотическими) депрессиями.
Материал и методы исследования. Исследование проводилось как открытое, неконтролируемое. В исследовании участвовали 30 больных в возрасте 18-65 лет c депрессивными состояниями, развившимися после психотического приступа, соответствующими определению «постшизофренические депрессии», согласно рубрике F24 МКБ-10. Исследование продолжалось 56 дней, состояние больных оценивалось в динамике с использованием клинического, клинико-психопатологического, психометрических методов (шкала Калгари, CGI, PANSS, шкала UKU для оценки побочных эффектов). Пациенты получали ципралекс в дозе 10-20 мг 1 раз в день утром в сочетании с антипсихотическими средствами, используемыми в ходе терапии практически в неизменной дозировке. Средний суммарный балл (ССБ), отражающий тяжесть депрессивного состояния по шкале Калгари, к началу терапии составлял 12 баллов, по пункту G6 (Депрессия) шкалы PANSS - 4,7 баллов, по шкале CGI-S состояние определялось уровнем 4,2 (ближе к «средней тяжести заболевания»). У 16 больных депрессивное состояние оценивалось как тревожное, у – 11 в депрессиях преобладали апатические, анэргические, астенические компоненты, у 3-х больных ведущим был аффект тоски. У 6 пациентов, наряду с депрессивной симптоматикой, имели место бредовые, резидуальные псевдогаллюцинаторные расстройства, в 10 наблюдениях – идеи самообвинения сверхценного характера, неврозоподобные образования (навязчивости).
Результаты исследования. По конечному результату положительный терапевтический эффект, заключающийся в редуцировании депрессивной симптоматики, отмечен у всех 29 больных, завершивших исследование. «Значительное улучшение» психического состояния по шкале Калгари наблюдалось у 96,3%; по шкале CGI-S - у 83,3%. К 56-ому дню терапии CCБ по шкале Калгари снизился с 12 до 1,9 баллов, редуцировался на 84,2%.; показатель G6 («Депрессия») по шкале PANSS – с 4,7 до 1,7 балла при редукции на 63,8%. Антидепрессивный эффект ципралекса развивался уже в первые две недели терапии, в наибольшей степени реализовался к 4 неделе, сохраняясь на дальнейших этапах лечения, наблюдался при всех выделенных типах депрессивных состояний. Антитревожное действие препарата с учетом динамики ССБ по пункту G2 («Тревога») шкалы PANSS проявлялось снижением его уровня с 3,4 до 1,3 баллов, при этом признаки тревоги были слабо выражены уже к 14-ому дню лечебного периода. В процессе терапии не наблюдалось обострения психотической симптоматики. Побочные эффекты препарата имели невысокую частоту, преимущественно слабую степень выраженности, не препятствовали проведению терапии.
Ключевые слова: постшизофреническая депрессия; ципралекс (эсциталопрам); терапевтическая эффективность; переносимость.
Введение. Известно, что депрессивная симптоматика является нередкой составляющей шизофренических психозов, при этом она наблюдается не только в синдромокомплексе острых психотических состояний, но и на иных этапах болезненного процесса.
Внимание исследователей издавна привлекают депрессивные состояния, развившиеся в постпсихотическом периоде.
Актуальность изучения данных состояний определятся рядом факторов: - прежде всего, частотой их наблюдения. Так, по мнению ряда исследователей, их распространенность cоставляет от 25-30% [13, 17] до 50-60% [16].
Второй важный аспект, привлекающий внимание к постпсихотическим депрессиям, обусловлен неясностью их нозологической сущности с преимущественной тенденцией рассматривать их как проявления шизофренического процесса, как самостоятельное заболевание, как результат нейролептической терапии и т.д. С учетом взглядов авторов на их происхождение и клиническую сущность, они описывались как «фармакогенная депрессия» [10], «вторичная депрессия» [11], «постпсихотические состояния регрессии» [14], «обнаруживаемая депрессия» [15], «постшизофреническая депрессия» [12], «постпсихотическая депрессия» [17] и т.д. К дальнейшем в классификации болезней в DSM-IV (1994 г.), понятие «постпсихотическая депрессия» была выделена рубрикой 311.4 в кластере расстройств настроения. В свою очередь, «постшизофреническая депрессия» в Международной классификации болезней (10-й пересмотр) – МКБ-10 определена рубрикой F.20.4 кластера F2.
К особенностям «постшизофренических депрессий» следует отнести высокую вероятность рецидива психотического эпизода в этом периоде и то дезадаптирующее влиянием, которое они оказывают на социально-трудовые функции пациента, а так же отчетливую суицидальную опасность этих состояний. Отсюда и следующий аспект, привлекающий внимание к «постшизофреническим депрессиям», - разработка терапевтического подхода к вышеуказанным состояниям, весьма важный и с учетом того, что, по данным отечественных авторов, около 30% больных с постпсихотическими депрессиями являются резистентными к традиционным методам психофармакотерапии [7].
До настоящего времени нет единого мнения в вопросах терапии постшизофренических депрессий, что обусловлено нередкой клинической сложностью состояния больных, в котором, помимо собственно депрессивной симптоматики, присутствуют психопатологические расстройства более глубоких регистров (бредового, галлюцинаторного и иных). В ходе изучения данной проблемы исследователями высказывались две основные точки зрения. Согласно одной из них – терапия постшизофренических (постпсихотических) депрессий может осуществляться лекарственными средствами антипсихотического ряда, в последние годы эта точка зрения подкрепляется выявлением у антипсихотиков нового поколения, по мнению ряда исследователей, собственно антидепрессивной активности. Согласно другой точке зрения при терапии постпсихотических депрессий необходимо использование, наряду с препаратами антипсихотической направленности, выполняющими стабилизирующую, поддерживающую роль, и антидепрессантов [1-3, 6-8]. По данным зарубежных источников, последнее сочетание применяется у 20-70% больных шизофренией [1].
Таким образом, одним из препаратов выбора при терапии постшизофренических депрессий является антидепрессант. Использование на ранних этапах терапевтического подхода к «постшизофреническим депрессиям» трициклических, четырехциклических антидепрессантов не дало ожидаемых клинических результатов. Появление антидепрессантов класса СИОЗС, СИОЗНС позволило в определенной степени оптимизировать подход к лечению постшизофренических (постпсихотических) депрессивных состояний (4 - 6, 8].
С 2004 года в России применяется ципралекс (эсциталопрам) – антидепрессант, производимый компанией Лундбек, характеризующийся мощным влиянием на обратный захват серотонина. Эсциталопраму присущ и несколько иной, чем у других серотонинергических антидепрессантов, механизм действия: он взаимодействует не только с первичным местом связывания белка-транспортера серотонина, но и с вторичным (аллостерическим) местом. Это приводит к более быстрой и стойкой блокаде обратного захвата серотонина за счет модулирующего влияния аллостерического связывания, что позволило говорить о выделении нового класса антидепрессантов – «аллостерических ингибиторов реаптейка серотонина» (АИРС).
В ходе клинического применения ципралекс (эсциталопрам) подтвердил наличие в своем действии собственно тимолептического, антитревожного, стимулирующего эффектов, терапевтическую активность в лечении депрессивных состояний разного типа и степени тяжести.
Целью настоящего исследования явилось изучение терапевтической эффективности и переносимости ципралекса (эсциталопрама) при лечении постшизофренических (постпсихотических) депрессий.
Материал и методы исследования.
Исследование проводилось в 2009 г. в отделе по изучению эндогенных психических расстройств и аффективных состояний НЦПЗ РАМН и московской психиатрической больнице № 14. Исследование было открытым несравнительным.
В исследовании включались больные приступообразной шизофренией в возрасте от 18 до 65 лет, находившиеся на стационарном или амбулаторном лечении. Депрессивные состояния развивались у больных после психотических приступов и соответствовали диагностическим критериям рубрики F20.4 по МКБ-10 «постшизофреническая депрессия». Депрессивная симптоматика, при наличии у ряда больных иных остаточных продуктивных нарушений, была ведущей в их состоянии, соответствовала описанию депрессивного эпизода рубрики F32 МКБ-10, при этом длительность депрессивного состояния составила не менее 2-х недель.
Критериями исключения из исследования служили высокий суицидальный риск, наличие ряда психических расстройств (алкоголизма, наркомании), тяжелых декомпенсирующих заболеваний внутренних органов (почечная и/или печеночная недостаточность, злокачественные новообразования, метаболические заболевания, инсулинозависимый сахарный диабет, тиреотоксикоз).
С учетом критериев включения/исключения в исследовании приняли участие 30 больных (ж. – 21; м. – 9) в возрасте: на период стационирования от 19 до 65 лет (средний возраст - 42,3 ±13,2 г.), на период манифестации болезненного процесса - от 19 до 46 лет (в среднем – 28,1±9,6 г.). Длительность заболевания от манифестных его проявлений составила от нескольких месяцев до 42 лет (в среднем 14,3 ±11 лет.). За этот период больные перенесли от 1 до 12 приступов (в среднем – 4,3 ±2,6 приступа на больного).
Развитию постпсихотической депрессии предшествовали приступы аффективно-бредовой и бредовой (острой бредовой, параноидной, парафренной) структуры. При приступах аффективно-бредовых (депрессивно-бредовых) депрессия оценивалась как постшизофреническая, если она развивалась уже в периоде ремиссионного состояния, при бредовых психозах, как в периоде ремиссии, так и в периоде редуцирования психотических проявлений.
По клиническим проявлениям постшизофренические (постпсихотические) депрессии, как это отмечалось и другими авторами [6, 8], характеризовались разнообразием, для удобства анализа они были объединены в три группы с учетом типа ведущего аффекта.
Рисунок 1. Распределение пациентов по типу постшизофренических депрессий.
Клиническая типология постшизофренических депрессий
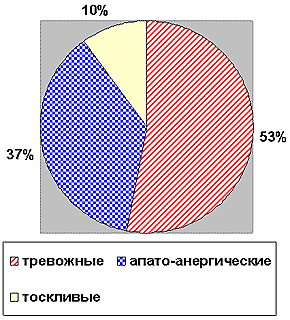
Наиболее часто наблюдались больные с тревожными депрессиями – 16 набл. (53%) (рис. 1). Пациенты данной группы жаловались на наличие тревоги в области груди, степень выраженности которой колебалась в течение дня, могла сопровождаться беспокойной моторикой. При этом у одних больных превалировало чувство неопределенной, немотивированной тревоги, у других содержание тревожных переживаний имело более конкретный характер, пациенты выражали беспокойство по поводу собственного будущего, здоровья детей, родителей, иных близких родственников, ожидали катастрофического развития каких-либо событий. В 6 наблюдениях имела место бредовая симптоматика. У 2-х больных речь шла о бредовом компоненте персекуторного содержания («слежка», идеи ущерба), у 3-х пациентов тревога сочеталась с отчетливым бредовым ипохондрическим компонентом (данная симптоматика отсутствовала или наблюдалась в психотическом состоянии, предшествующем развитию депрессии), выражающемся в сосредоточенности на функционировании внутренних органов, наличии сенестопатий, твердой убежденности в нарушении деятельности собственного организма («учащенное сердцебиение», «интоксикация организма», «зашлакованность артерий», «сосуды обросли бетоном», «кровяные сгустки в теменно-височной области» и т.д.); в 1 наблюдении имела место резидуальная псевдогаллюцинаторная симптоматика. У 2-х больных обмечались идеаторные навязчивости, например, навязчиво приходящие мысли о ремонте в квартире, в театре, ином помещении, в котором не было необходимости, о том, как это должно происходить, навязчивые воспоминания неприятных событий из прошлой жизни, навязчивое желание ступать определенным образом на пол.. Нередкими были чувство несостоятельности, идеи малоценности, самообвинения, осуждения сверхценного характера (у 8 б-ных).
Следующую большую группу составили больные с депрессиями, в которых преобладали апатический, анергический, астенический компоненты, – 11 набл. (37%). Пациенты отмечали апатию, отсутствие желаний и побуждений, утрату интересов, реже к этому присоединялась деперсонализационная симптоматика в виде «чувства бесчувствия», «собственной измененности»; при этом они формально понимали свою несостоятельность, тяготились беспомощностью состояния (9 набл). У 2-х больных среди жалоб превалировали чувство физического бессилия, утомляемость, трудности концентрации внимания, забывчивость, головные боли, головокружение, несостоятельность.
Лишь в 3 (10%) наблюдениях депрессивное состояние больных оценивалось как тоскливое с наличием аффекта тоски за грудиной, чувством несостоятельности, идей самообвинения. У этих больных была более отчетливо выражено суточное колебание аффекта, по своим клиническим проявлениям они были наиболее близки к «классическим» депрессивным состояниям.
При всех видах депрессивного состояния у большинства пациентов выявлялись нарушения сна от легких расстройств в виде незначительной трудности засыпания до нарушения всех стадий сна с ощущением его полного отсутствия. Помимо этого было обнаружено снижение аппетита и связанная с этим потеря массы тела, иногда и циркадность в проявлении аффекта с незначительным улучшением настроения в вечерние часы.
В целом для депрессивных состояний оказались характерны атипия тимического компонента, его стертость, нечеткость выраженности признаков витальности, циркадности при нередком преобладании апато-адинамических, анэргических компонентов. Отмечалась диссоциация между незначительной тяжестью (у большинства больных не превышающей умеренной степени выраженности) собственно депрессивной симптоматики и субъективным восприятием пациентами своего состояния, что приводило их к самостоятельному решению вопроса о лечении в условиях стационара.
Особенностью данных депрессивных состояний было и то, что в их структуре собственно депрессивная симптоматика сочеталась с остаточными продуктивными и негативными расстройствами, обусловленными основным заболеванием – шизофренией. Как уже отмечалось выше, речь шла о бредовых построениях персекуторного и ипохондрического содержания; псевдогаллюцинаторной симптоматике («это мой голос, но он звучит так глухо, что я вынужден ему отвечать»); выявлялись патологические образования навязчивого содержания; сверхценные идей малоценности, самообвинения, виновности.
У 5 больных депрессия развивалась в процессе редукции бредового психоза, у других 25 – в периоде ремиссии длительностью от 0,5 до 4-х мес. Продолжительность депрессивного состояния к началу настоящего исследования варьировала от 2 недель до 4 месяцев, составив в среднем 1,4 ±1,7 месяца.
Соматическая патология наблюдалась у 23 больных (76,7%). Наиболее частыми ее проявлениями были заболевания желудочно-кишечного тракта в виде хронического гастрита, язвенной болезни желудка (6 набл.), атеросклеротический кардиосклероз, в том числе с явлениями хронической коронарной недостаточности (3 набл.), артериальная гипертензия (3 набл.), сахарный диабет, вегетососудистая дистония, хронический бронхит, хронический пиелонефрит, хронический гепатит (по 2 набл.), хронический простатит, псориаз, бронхиальная астма, лимфолейкоз, анемия, дисциркуляторная энцефалопатия, хронический тиреоидит (по 1 набл.), вышеуказанные заболевания могли сочетаться у одного больного. К началу терапии ципралексом соматическое состояние всех пациентов было достаточно компенсированным. Это не исключало применения в ходе исследования сердечно-сосудистых, гипотензивных и других медикаментозных средств в дозах, которые пациенты получали до начала исследования.
Исследование выполнялось с использованием клинического, клинико-психопатологического, психометрического методов с применением оценочных шкал: шкала Калгари (Calgary depression Scale for Schizophrenia - CDSS) (шкала для оценки депрессий при шизофрении), шкала PANSS (Positive and Negative Syndrome Scale) (в наших наблюдениях для оценки динамики резидуальной психотической симптоматики, депрессии, тревожного компонента депрессивного состояния), CGI (Clinical Global Impression) – шкала общего клинического впечатления c двумя подшкалами CGI-S- для оценки тяжести заболевания и CGI-I – для оценки динамики состояния больных в сравнении с исходным уровнем (шкалы использовались для оценки тяжести и динамики депрессивных состояний), UKU (Udvalg for Kliniske Undersogelser Scale) – шкала для оценки нежелательных явлений (серьезных и несерьезных), возникающих в ходе терапии. Статистическая обработка полученных данных осуществлялась с использованием приложения MS Exсel пакета программ MS Office [ Статистическая обработка материала проведена в лаборатории доказательной медицины и биостатистики НЦПЗ РАМН (руководитель лаборатории – А.Н.Симонов). ].
К началу лечения степень тяжести депрессивного состояния по шкале Калгари составляла от 7 до 17 баллов (в среднем – 12 баллов), т.е. речь шла о депрессивных состояниях преимущественно умеренной степени тяжести, По шкале CGI-S тяжесть депрессии к началу лечения была на уровне «средней» - у 22 и «выраженной» - у 8 больных (при среднем уровне - 4,2).
Курс лечения составил 8 недель (56 дней). Тяжесть депрессивного состояния у больных, его динамика в процессе терапии, возникающие побочные эффекты оценивались по шкалам CDSS, CGI, UKU до начала терапии (день 0-ой – Д0), в дни 7-ой (Д7), 14-ый (Д14), 28-ой (Д28), 42-ой (Д42) и 56-ой (Д56).
Общая динамика состояния больных в ходе лечения ципралексом определялась по редукции среднего суммарного балла (ССБ) указанных шкал. При этом терапевтический эффект оценивался как “значительный” при снижении ССБ в сравнении с 0-м днем на 50% и более (больные «респондеры»), как “умеренный” – при редукции на 30–49% и как “незначительный” или “отсутствие эффекта” – при уменьшении среднего балла до 29%. Наличие ремиссии также определялось с помощью оценочных шкал, для этого общий балл по шкале Калгари не должен был превышать 4 баллов [9, 18].
До начала (день 0) и в ходе исследования, наряду с оценкой клинических параметров, анализировался ряд показателей соматического состояния больного: масса тела, частота сердечных сокращений, уровень артериального давления, данные электрокардиографии, а также результаты общего и биохимического анализов крови.
Ципралекс назначался однократно в день, утром, начиная с 10 мг. Двадцати девяти больным в первые 1 - 2 недели при хорошей переносимости препарата доза повышалась до 20 мг, у 1 пациента до конца исследования сохранялась терапевтически эффективная доза в 10 мг.
С учетом существующих рекомендаций о сочетанном использовании при терапии постшизофренических депрессий антидепрессивных и антипсихотических средств [5,.6,.8 ], что соответствовало и нашему мнению, антипсихотическая терапия, была сохранена в прежнем объеме.. Все больные, до назначения ципралекса, а также на фоне его применения, получали в терапевтических дозах нейролептики (инвега, рисполепт, этаперазин и др.) в качестве стабилизирующей, поддерживающей терапии. Четырнадцать из 30 пациентов принимали атипичные антипсихотики, остальные – типичные нейролептики. Следует заметить, что используемые дозировки в процессе исследования практически не менялись (за исключением 3-х набл.). При стойком расстройстве сна для его регулирования допускалось использование транквилизаторов (лоразепам, седуксен и др.), «мягких» нейролептиков, дозировки которых корректировались в ходе проводимого лечения.
Результаты исследования и их обсуждение.
Из 30 больных исследование полностью завершили 29. У 1 пациентки к 28 дню терапии, при наличии признаков существенного улучшения, психическое состояние на фоне острой психотравмирующей ситуации неожиданно обострилось с углублением тяжести депрессивного компонента с тревогой и идеями самообвинения и появлением отрывочных бредовых идей, конгруентных настроению. Учитывая необходимость изменения терапии, пациентка была выведена из исследования.
В анализ клинического действия ципралекса включались показатели всех пациентов, в том числе и больной, выбывшей из исследования.
|
|
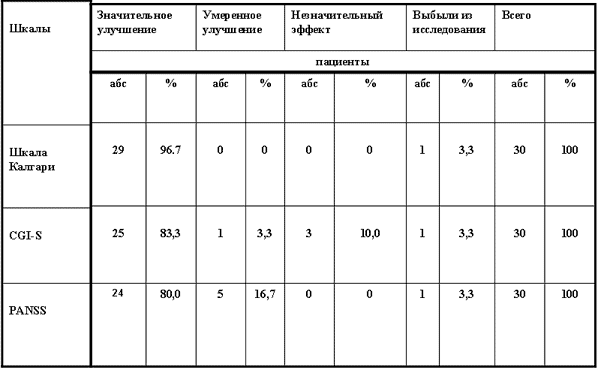
По субшкале CGI-S «значительное» улучшение наблюдалось у 25 больных (83,3%), все они расценены как «респондеры» (табл.1); «умеренное улучшение» отмечалось в 1 набл. (3,3%) и «незначительный эффект» (он соответствовал редукции депрессивной симптоматики на 25%) – в 3 набл. (10,0%). По шкале Калгари у всех 29 пациентов редукция ССБ составила 50% и более, что позволяло оценить эффект как «значительный». По шкале PANSS «значительное улучшение» психического состояния отмечалось у 24 больных (80,0%), лишь у 5 пациентов (16,7%) эффект оценен как «умеренное улучшение».
Таблица 1. Степень терапевтического эффекта ципралекса при лечении депрессий (по ССБ шкалы Калгари, PANSS и CGI-S)
К началу исследования по субшкале CGI-S тяжесть депрессивного состояния у 7 больных оценивалась на уровне 5 – как «выраженная», у 22 – на уровне 4 – как «умеренная». По группе в целом в среднем состояние больных соответствовало уровню 4,2, т.е. ближе к градации «умеренная тяжесть заболевания» (табл. 2).
Таблица 2
Динамика ССБ по шкале Калгари и уровня тяжести постшизофренических депрессий по шкале CGI- S на лечении ципралексом
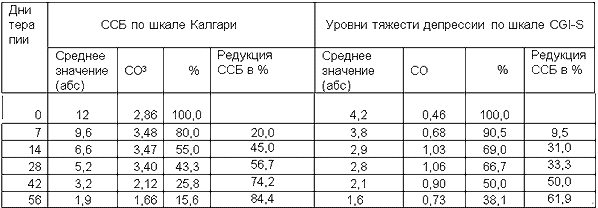
СО - стандартное отклонение
Уже к 14-му дню терапии отмечался отчетливый клинический эффект, по исследуемой группе тяжесть заболевания составляла 2,9 (при редукции с исходным состоянием на треть), и оценивалась как «легкое заболевание» (при этом уровень 4 наблюдался лишь у 10 пациентов, у других 20 - тяжесть заболевания оценивалась более низким уровнем); к 42-му дню она составила – 2,1, соответствуя оценке «пограничное состояние», и к 56-му дню достигала в среднем уровня 1,6 (при этом только в 4 наблюдениях выявлялся более высокий, а именно, 3-ий уровень тяжести), что свидетельствовало о промежуточной оценке состояния между «пограничным» и «нормой».
По субшкале CGI-I, служащей для анализа клинического впечатления об изменении состояния пациента в сравнении с исходным уровнем, по группе в целом психическое состояние больных к 14-му дню оценивалось как «минимальное улучшение (уровень 2,9), к 28-му дню как «значительное улучшение» (уровень 2,0), к завершению терапевтического периода у 37,9% из прошедших исследование больных речь шла об «очень значительном улучшении» (уровень 1).
Высокую терапевтическую эффективность ципралекса подтвердил также и анализ динамики ССБ по шкале Калгари. Если к началу терапии тяжесть депрессивного состояния у больных индивидуально оценивалась в диапазоне от 7 до 17 баллов, и ССБ был равен 12, то к завершению исследования индивидуальный средний балл у больных находился в диапазоне от 0 до 6, а ССБ составил 1,9, редуцировавшись на 84,2% (табл. 2, рис.2). К этому времени, с учетом мнения ряда исследователей, согласно которому состояние можно квалифицировать как депрессивное при наличии у пациента по шкале Калгари 4-х или 5 и более баллов, только у 4-х больных можно было говорить о признаках легкой депрессии (у 3-х пациентов по 4 балла и в единичном случае - 6), в остальных же 25 наблюдениях средний балл для больного составлял от 1 до 3-х, т.е. признаки депрессии отсутствовали, и состояние пациентов можно было квалифицировать как ремиссионное. Признаки улучшения отчетливо выявлялись уже к 14-му дню лечения, к этому периоду ССБ снизился до 6,6 баллов и редуцировался на 45,0% (при этом у 9 больных величина ССБ уже равнялась 3-м баллам и ниже); к 28-му дню ССБ составил 5,2 (снизившись, сравнительно с начальным уровнем, более чем вдвое – в 2,3 раза, при редукции на 56,7%). На дальнейших этапах лечения антидепрессивная активность препарата не истощалась, сохранялась отчетливая тенденция к улучшению состояния больных, так что к 42-му дню лечения ССБ по шкале Калгари составлял 3,2 (с редукцией на 74,2%), к 56 дню, к завершению исследования – 1,9 балла (с редукцией на 84,2%).
Рисунок 2. Динамика тяжести постшизофренических депрессий на лечении терапии Ципралексом с учетом величины ССБ шкалы Калгари
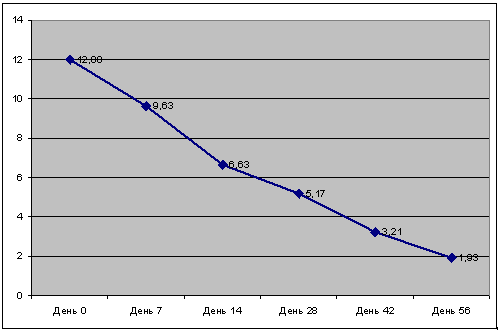
Редукция ОСБ: 7Д – 20,0%; 14Д – 45%; 28Д – 56,3%; 42Д – 74,2%; 56Д – 84,2%
Был проведен анализ тяжести и динамики депрессивного состояния по пункту G6 (Депрессия) субшкалы «Общих психопатологических синдромов» PANSS (не включались пункты G2, G3, ибо они наблюдались далеко не у каждого пациента) (рис.3, табл. 3). К началу терапии ципралексом депрессия как «тяжелая» была оценена в 1 набл., как «сильно выраженная» - в 19 набл., как «умеренно выраженная» - в 10 набл. ССБ выраженности депрессии по группе в целом составил 4,7. Уже к 14-му дню терапии ССБ снизился до 3,4, а его редукция, в сопоставлении с исходным значением, составила 27,7% (более чем на четверть), к 28-му дню – до 3 баллов (при редукции более чем на треть), к этому времени выраженность депрессивной симптоматики у 20 больных составляла 3 балла и ниже.
Таблица 3
Динамика ССБ пункта G6 «Депрессия» по шкале PANSS
|
Дни терапии
Параметры ССБ |
1 |
7 |
14 |
28 |
42 |
56 |
|
ССБ (абс. число) |
4,7 |
4,2 |
3,4 |
3,0 |
2,3 |
1,7 |
|
Стандартное отклонение |
0,53 |
0,85 |
1,04 |
1,08 |
0,97 |
0,78 |
|
Редукция ССБ в % |
10,64 |
27,7 |
36,17 |
51,1 |
63,8 |
Рис. 3 Динамика тяжести постшизофренических депрессий на лечении Ципралексом по величине ССБ пункта G6 "Депрессия" шкалы PANSS
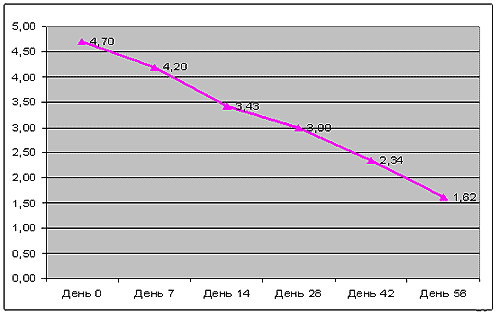
К завершению исследования ССБ был равен 1,7 балла (уменьшившись в 3 раза, по сравнению с исходным), а индивидуальный анализ показал, что у 24 больных депрессивная симптоматика либо отсутствовала (16 набл.), либо оценивалась, как «очень слабо выраженная» (2 балла по PANSS - «сомнительная патология» - 8 набл), лишь у 5 больных можно было констатировать «слабую» степень её выраженности (по 3 балла). Таким образом, с учетом показателей пункта G6, по конечному результату у 24 пациентов можно было говорить о «значительном улучшении» депрессивного состояния, у 5 – об улучшении «умеренном».
Анализ динамики тревожного компонента депрессии, который наблюдался у 16 пациентов и существенно усиливал их страдание, по пункту G2 «Тревога» шкалы PANSS, выявил отчетливо выраженные антитревожные свойства ципралекса (табл.4).
Таблица 4
Динамика ССБ пункта G2 «Тревога» по шкале PANSS
Дни терапии Параметры ССБ | 1 | 7 | 14 | 28 | 42 | 56 |
ССБ (абс. число) | 3,4 | 3,1 | 2,5 | 2,1 | 1,4 | 1,3 |
Стандартное отклонение | 0,63 | 0,68 | 0,73 | 0,72 | 0,63 | 0,60 |
Редукция ССБ в % | 8,8 | 26,5 | 38,2 | 58,8 | 61,8 |
Так, к началу терапии «выраженная степень» тревоги (5 баллов) наблюдалась у 1 пациента, «умеренная» (4 балла) - у 5 и «легкая» (3 балла) - у 10 пациентов; ССБ по группе в целом составил 3,4. Изменения в степени выраженности тревоги отмечались уже к 7-му дню лечения, более отчетливо к 14-му дню, когда ССБ по группе в целом составил 2,5 балла (при редукции на 26,5%), к этому времени у половины больных отмечалась «минимальная степень» выраженности тревоги (2 балла – 7 набл.) или ее «отсутствие» (1 балл – 1 набл.). Эта группа пациентов отрицала наличие тревоги, только активные расспросы помогали выявить отдельные ее проявления. Среди других 8 пациентов у 6 сохранялась тревожная симптоматика на уровне «легкой» выраженности (по 3 балла) и лишь в 2-х наблюдениях отмечалась ее «умеренная» (4 балла – 1 набл.) и «выраженная» степени (5 баллов – 1 набл.) К завершению исследования ССБ по группе в целом снизился до 1,3 (редуцировавшись на 61,8%), при этом только в 1-ом наблюдении выраженность тревоги сохранялась на уровне «слабой» степени выраженности (первоначально у данного больного выраженность тревожного состояния составляла 5 баллов), у других на уровне «минимальной степени» (4 набл.) или не выявлялась (11 набл.).
За весь период исследования ни у одного из пациентов не наблюдалось появления новой продуктивной симптоматики или обострения позитивной симптоматики, уже изначально существующей в синдроме. Напротив, имеющие место продуктивные нарушения в виде бредовых идей преследования, ущерба и ипохондрического содержания, уровень которых к началу терапии не превышал 3 – 5-ти баллов по шкале PANSS, и галлюцинаторной симптоматики (у единичного больного), достигающей уровня выраженности 5 баллов по шкале PANSS, редуцировались к 14 - 28-му дням лечения. В процессе лечения полностью редуцировались конгруэнтные настроению идеи самообвинения, малоценности, обвинения сверхценного характера и неврозоподобная симптоматика.
В научной литературе высказывается предположение о связи депрессивного и негативного симптомокомплексов [4], за которым следует обсуждение наличия у антидепрессантов антинегативного действия. Проведенное нами исследование не позволяет высказать какие-либо суждения по данному вопросу, для этого необходимо иной методологический подход к исследованию с формированием контрольных, сранительных групп и дополнительных методических инструментов.
Нежелательные явления.
При оценке клинической эффективности препарата особое внимание уделялось анализу нежелательных явлений (НЯ), которые возникали в ходе лечения эсциталопрамом на фоне применения антипсихотиков и регистрировались независимо от их причинно-следственной связи с препаратом исследования.
Оценка нежелательных явлений проводилась с использованием шкалы UKU с учетом их клинической характеристики, степени тяжести и длительности.
Нежелательные явления были выявлены у 16 из 30 больных (53,3%): у 6 из 9 мужчин, и у 10 из 20 женщин, участвовавших в исследовании.
Следует учитывать, что у одного и того же больного могло наблюдаться более одного нежелательного явления. Общее количество нежелательных явлений составило 34, т.е. по 1,1 на больного по группе в целом или по 2,1 на больного, среди имеющих их. Шесть больных имели по 1, 4 - по 2, 4 – по 3, 2 - по 4 вида нежелательных явлений. При этом их тяжесть не превышала легкую степень выраженности, что позволило завершить проводимое исследование у 29 пациентов.
Нежелательные явления, которые возникали в ходе комбинированной терапии ципралексом и антипсихотиками, отличались разнообразием и были представлены по UKU 14 видами симптомов (табл.5).
Наиболее частыми среди НЯ были головные боли (у 6 больных – 17,6%), нарушение сна (у 4 больных – 11,4%), тревога, тахикардия (по 3 больных – по 8,8%), нарушение концентрации внимания, сухость во рту и тремор (по 2 больных – по 5,9%). Остальные нежелательные явления наблюдались в единичных случаях.
Нежелательные явления выявлялись на разных этапах терапии. Но наиболее часто они выявлялись уже с первых дней терапии, при этом у большинства больных эти явления были транзиторными, продолжаясь не более 1,5-2- недель. Лишь у 1-го больного головная боль и седация сохранялись на протяжении всего периода терапии ципралексом при невысокой степени их выраженности.
Анализ таких параметров, как клинические и биохимические показатели крови, динамика массы тела, показатели электрокардиографии, не обнаружил клинически значимых отклонений в течение всего периода терапии.
В 6 случаях наблюдалось повышение веса от 3 до 5 кг., при этом пациенты не жаловались на повышение аппетита. Из них у 2-х пациентов речь шла о компенсации массы тела, потерянной во время предшествующего лечению периода депрессии. У других 4 пациентов вес до включения в исследование превышал нормальные показатели, что свидетельствовало о нарушении у них жирового обмена на фоне предшествующего лечения антипсихотиками.
Таблица 5
Побочные эффекты, развившиеся у больных на лечении ципралексом
Группировка побочных эффектов по UKU | Психические побочные эффекты | Слабость | 1 | 2,94% |
Тревога | 3 | 8,8% | ||
Нарушение сна | 4 | 11,8% | ||
Нарушение концентрации внимания. | 2 | 5,9% | ||
Неврологические побочные эффекты | Тремор | 2 | 5,9% | |
Автономные побочные эффекты | Сухость во рту | 2 | 5,9% | |
Тошнота/рвота | 1 | 2,94% | ||
Запоры | 1 | 2,94% | ||
Диарея | 1 | 2,94% | ||
Нарушение зрения | 1 | 2,94% | ||
Тахикардия | 3 | 8,8% | ||
Прочие побочные эффекты | Увеличение веса | 6 | 17,6% | |
Снижение веса | 1 | 2,94% | ||
Головные боли | 6 | 17,6% | ||
Всего | 34 | 100% |
Заключение.
Проведенное исследованиеубедительно показало,что ципралекс (эсциталопрам) обладает высокой терапевтической активностью при лечении больных с «постшизофреническими» («постпсихотическими») депрессиями разной степени выраженности. Несомненным достоинством препарата является сбалансированный характер его действия, включающий собственно «тимолептический», антитревожный, стимулирующий эффекты, что позволяет использовать его при «постшизофренических», имеющих типологические отличия в клинических проявлениях.
Особенностью препарата является раннее наступление терапевтического эффекта, который отчетливо проявлялся уже в первые 2 недели лечения, достигая значительной степени выраженности уже к 4-й неделе лечения и не истощаясь на дальнейших этапах его применения.
Учитывая сложность клинической структуры постшизофренических депрессий, а так же и существующие к настоящему времени тактики ведения больных шизофренией в постпсихотическом периоде с необходимостью использования в подходе к их терапии антипсихотических средств, немаловажным является успешное сочетание ципралекса с антипсихотическими препаратами, что позволяет избежать обострения психотической симптоматики, развития ранних рецидивов эндогенного заболевания.
Нежелательные явления на фоне комбинированной терапии ципралексом и антипсихотиками имели невысокую частоту развития, были минимальны по степени выраженности и в большинстве случаев транзиторны, не требовали изменения схемы терапии. Возможно, это связано с селективным действием эсциталопрама, отсутствием или слабо выраженной его способностью к связыванию с большинством известных рецепторов, в частности, с серотониновыми 5-HT1A, 5-HT2 – рецепторами, D1- и D2–допаминовыми рецепторами, a1-, a2, ?-адренергическими, гистаминовыми H1–рецепторами, холинорецепторами, бензодиазепиновыми и опиоидными рецепторами. Следует при этом отметить, что ципралекс успешно может быть применен у больных, отягощенных соматическими заболеваниями, т.к. не вызывает обострения последних.
Таким образом, особенности спектра действия ципралекса позволяют эффективно использовать его при лечении постшизофренических (постпсихотических) типологически разных депрессивных состояний. Быстрота наступления терапевтического эффекта, сохранение его на высоком уровне в ходе дальнейшей терапии, благоприятный профиль нежелательных явлений и их незначительная выраженность, нередко так же и непродолжительность существования - несомненные преимущества препарата.
Литература.
- Андрусенко М.П., Морозова М.А. Комбинированная использование антидепрессантов и нейролептиков при аффективных расстройствах и шизофрении: показания к назначению, побочные эффекты и осложнения. Психиатрия и психофармакотерапия. 2001. – Т. 3. - № 1. – С.9
- Банщиков Ф.Р., Янушко М.Г. Влияние рисполепта на аффективные нарушения при лечении обострений шизофрении. Рос. психиатр. журн. -2003.- № 5. – С.41-45.
- Белкина А.А. Эффективность и переносимость комбинированной терапии антидепрессантами и нейролептиками при шизофрении и шизоаффективных расстройствах. Ж. неврол. и психиат. им. С.С.Корсакова. – 2000. - № 11. – С. 60-65.
- Иванов М.В., Банщиков Ф.Р., Мазо Г.Э., Грицевская Т.М., Либин Л.Я., Серазетдинова Л.Г., Деревянкина В.В. Лечение Икселом постпсихотических депрессий у больных шизофренией. // Обозрение психиатрии и медицинской психологии. В помощь практическому врачу. 200. - № 4. – С.30-33.
- Кинкулькина М.А. Терапия депрессивных нарушений, развивающихся у больных шизофренией после купирования острого психоза. // Психиатрия и психофармакотерапия. - № 6. – Т. 9. – 2007. – С. 25-28.
- Кузьмичева О.Н. К проблеме постпсихотических депрессий при шизофрении. // Эндогенная депрессия. – Иркутск. – 1992. –ч. 1-2. – С.57-58.
- Цукарзи Э.Э., Мосолов С.Н. Дифференцированная терапия постпсихотических депрессивных и депрессивно-бредовых состояний у больных шизоаффективным психозом. // Аффективные и шизоаффективные психозы. Современное состояние проблемы. – М. – 1998. – С.. 395-403.
- Шумская К.Н. Постшизофренические депрессии (психопатологические особенности и вопросы типологии, клиническое значение, терапевтические подходы). // Автореф. дисс. к.м.н. – М. – 1999. – 24 с.
- Addington D., Addigton J., Maticka-Tyndale E. et al. Reliability and validity of a depression rating scale for schizophrenics. Schizophrenia Res. - 1992; 6: 201-8
- Ananth J., Chadirian A.M. Drug inducend mood disorder. // International Pharmacopsychiatry. – 1980. – V. 15. – P. 58-73.
- Barnes N.R., Curson D.A., Liddle P.F., Patel M. The nature and prevalence of depression in chronic schizophrenic in-patients. // Br.J. Psychiatry. – 1989. – V. 154. – P. 486-491.
- Fadda S., Muller C. La depression post-schizophrenique // Ann. Med. Psychol. – 11975. - V. 133 – № 1. - P. 65-67.
- Harrow M.,Yonan C.A., Sands J.R., Marengo J. Depression in schizophrenia: are neuroleptics, akinesia, or anhedonia involved? // Schizophr. Bull. – 1944. – V. 20. – P. 327 – 338.
- Kayton L., Beck J., Koh D. Postpsychoticc state convalescent environmentand therapeutic relationship in schizophrenic outcjme // Amer. J. Psychiat. – 1976. - V. 133. - № 11. – P. 1269-1274.
- Knights A., Hirsch S.R. Revealed depression and drug treatment for schizophrenia. // Arch. Gen. Psychiat. – 1981. – V. 38. – P. 806-811.
- Lindenmayer J.-P., Kay S.R. and Plutchik R. Multivantaged assessment of depression in schizophrenia. // Psychiat. Research. – 1992. – V. 42. – P. 199 – 207.
- McGlashan T.H. and Carpenter W.T. An investigation of the postpsychotic depressive syndrome. // Am. J.Psychiat. – 1976a – v.133 – P. 1144-19
- Sarro, Duenas R.M., Ramires M., Arranz B., Martinez R., Sanchez J.M., Gonzalez J.M., Salo L., Miralles L. and San L. Cross-cultural adaptation and validation of the Spanish version of the Calgary depression scale for schizophrenia. // Schizophr. Res. – 2004. – V. 68. – Pp. 349-355.
Абрамова Лилия Ивановна – ведущий научный сотрудник НЦПЗ РАМН, доктор медицинских наук;
Арсеньева Татьяна Борисовна – заместитель главного врача ПБ № 14;
Панова Наталья Львовна – врач ПБ № 14;
Шведова Алла Константиновна – заведующая отделением ПБ № 14.
