Современный взгляд на патогенез и профилактику рахита у детей
СтатьиОпубликовано в журнале:
«Практика педиатра», март 2012, с. 34-40
И.Н. Захарова, Н.А. Коровина, Ю.А. Дмитриева, ГБОУ ДПО «Российская медицинская академия последипломного образования» Минздравсоцразвития РФ
Проблеме рахита сегодня уделяется довольно скромное внимание. Большинство научных исследований, касающихся особенностей метаболизма костной ткани и минерального обмена, посвящено преимущественно проблеме остеопороза. Некоторыми педиатрами рахит продолжает расцениваться как физиологическое состояние, не требующее коррекции.
Однако по ряду причин с таким взглядом нельзя согласиться. Младенческий рахит является не только педиатрической, но и медико-социальной проблемой, так как имеет серьезные последствия, обуславливающие высокую заболеваемость детей в старшем возрасте. Перенесенный в детстве рахит и связанное с ним нарушение накопления пиковой костной массы может предрасполагать к развитию остеопороза в последующие годы жизни. Остеопения и остеомаляция, наблюдаемые при рахите, способствуют формированию нарушений осанки, множественному кариесу зубов. Последствиями нарушения абсорбции кальция, фосфора, магния могут явиться мышечная гипотония, вегетативные дисфункции, нарушения моторики желудочно-кишечного тракта. Выявляемые при рахите дисфункции иммунитета в виде снижения уровня интерлейкинов, интерферона, показателей фагоцитоза предрасполагают к частым инфекционным заболеваниям, нарушая социальную адаптацию ребенка.
По данным статистического анализа Минздравсоцразвития РФ, показатель заболеваемости детей рахитом в России за последние 5 лет превышает 50%. Высокая частота заболевания, несмотря на активную профилактику, требует пересмотра существующих взглядов на этиологию и патогенез рахита, способы его профилактики и терапии.
Этиология
Основным этиологическим фактором развития рахита у детей считается дефицит витамина D в организме. Известно, что витамин D поступает в организм человека двумя путями: с пищей и в результате синтеза в коже под влиянием ультрафиолетовых лучей. Наиболее богатыми источниками витамина D являются печень трески, тунца, рыбий жир, в меньшей степени – сливочное масло, яичный желток, молоко. В продуктах растительного происхождения содержится его аналог – эргокальциферол (витамин D2). Всасывание витамина D происходит в основном в двенадцатиперстной и тощей кишке в присутствии желчных кислот [1].
Фотосинтез витамина D в коже осуществляется путем превращения 7-дегидрохолестерола (провитамина D3) в холекальциферол (витамин D3) под влиянием солнечного излучения и температуры кожи. Скорость фотосинтеза холекальциферола в коже составляет порядка 15–18 МЕ/см2/час, что позволяет большинству людей полностью удовлетворить потребность в нем за счет эндогенного синтеза в коже при адекватной инсоляции [2]. Однако следует учитывать, что на эффективность синтеза витамина D в коже человека существенное влияние оказывают климатические условия, географическая широта местности, уровень загрязненности воздуха, а также степень пигментации кожи. В частности, показано, что в зоне около 55° северной широты, где расположены Москва, Нижний Новгород, Казань и ряд других городов России, солнечное излучение способно обеспечить образование адекватного количества витамина D в коже лишь в течение 4 месяцев в году (с середины апреля до середины августа) [3]. Таким образом, при определенных условиях важную роль в предотвращении гиповитаминоза D играет холекальциферол, получаемый с пищей или в составе витаминных препаратов.
Патогенез
Образовавшийся в коже и поступивший из кишечника холекальциферол связывается со специфическим витамин D-связывающим белком, осуществляющим его транспортировку к местам дальнейшего метаболизма. Часть витамина D транспортируется в жировую и мышечную ткани, где он фиксируется, представляя собой резервную форму. Основное же его количество переносится в печень, где происходит первый этап трансформации – гидроксилирование с образованием кальцидиола – 25(ОН)D3, являющегося основной транспортной формой витамина D и маркером, характеризующим обеспеченность им организма. Синтез 25(ОН)D3 зависит только от количества исходного субстрата, то есть витамина D, поступившего с продуктами питания или образовавшегося в коже. Образованный в печени 25-гидроксихолекальциферол переносится с помощью D-связывающего белка в почки, где в проксимальных извитых канальцах осуществляется второй этап его трансформации, приводящий к образованию гормонально активной формы витамина D – кальцитриола (1,25(ОН)2D3) или альтернативного метаболита 24,25(ОН)2D3. В условиях дефицита кальция и фосфора в организме метаболизм 25(ОН)D3 идет по пути образования 1,25(ОН)2D3, основной эффект которого направлен на повышение сывороточной концентрации кальция путем усиления его абсорбции из кишечника и реабсорбции в почках, а также посредством резорбции кальция из костей. Процесс образования кальцитриола катализируется ферментом альфа-1-гидроксилазой, присутствующей в митохондриях клеток почечных канальцев. При нормальной или повышенной концентрации кальция и фосфора в сыворотке крови нарастает активность фермента 24-гидроксилазы, под действием которой образуется альтернативный метаболит 25(ОН)D3 – 24,25(ОН)2D3, обеспечивающий фиксацию кальция и фосфора в костной ткани.
В условиях дефицита витамина D уменьшается синтез кальцитриола, следствием чего является снижение абсорбции кальция в кишечнике. Развивающаяся при этом гипокальциемия активирует синтез паратиреоидного гормона. В условиях вторичного гиперпаратиреоза усиливается резорбция костной ткани с целью поддержания нормокальциемии, а также увеличивается реабсорбция кальция в почках и экскреция фосфатов (рис.). Усиление всасывания кальция в кишечнике носит временный характер, так как этот процесс осуществляется посредством активации паратгормоном синтеза 1,25(ОН)2D3 в почках, однако в условиях дефицита исходного субстрата (25(ОН)D3) процесс образования кальцитриола будет также нарушаться [1, 4].
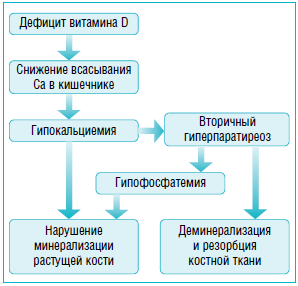
Рисунок
Патогенез витамин-D-дефицитного рахита
Дефицит кальция, фосфатов и повышенная резорбция костной ткани в условиях вторичного гиперпаратиреоидизма являются ключевыми патогенетическими моментами формирования типичных для рахита костных изменений. В дистальных отделах зон роста при рахите отмечаются значительные изменения, выражающиеся в неспособности новообразованного остеоида адекватно минерализоваться. Пролиферация и гипертрофия хрящевых клеток приводит к разрастанию метафизарных пластинок, что проявляется в виде типичных для рахита деформаций костей черепа, появления «рахитических четок». Таким образом, в условиях гиповитаминоза D в структуре костного метаболизма отмечается преобладание процессов резорбции над новообразованием костной ткани, приводящее к отложению остеоида при отсутствии его адекватной минерализации. При сохраняющемся дефиците витамина D кости скелета теряют свою прочность и подвергаются деформации за счет сокращения мышц и тяжести собственного тела.
Клинические проявления витамин-D-дефицитного рахита обычно сочетаются с характерными биохимическими изменениями в виде гипокальциемии, гипофосфатемии, повышения активности щелочной фосфатазы, а также выраженного снижения уровня 25(ОН)D3 вплоть до его полного отсутствия в крови [1].
Учитывая роль гиповитаминоза D в патогенезе рахита, детям раннего возраста рекомендовано проведение специфической профилактики заболевания препаратами витамина D в дозе 500 МЕ ежедневно на протяжении осеннее-зимне-весеннего периода [5]. При этом, несмотря на практически повсеместно проводимую профилактику, частота рахита в России остается высокой [6]. Наряду с этим, в последнее время появляются данные о том, что симптоматика рахита у детей раннего возраста не всегда коррелирует с содержанием витамина D в организме, а в ряде случаев заболевание развивается и при нормальном уровне 25(ОН)D3 в сыворотке крови [7, 8]. Это требует активного поиска дополнительных факторов, участвующих в развитии рахитического процесса с целью оптимизации профилактики и лечения заболевания у детей.
Высокая напряженность процессов остеогенеза в раннем возрасте ставит костную ткань ребенка в критическое положение по отношению к любым неблагоприятным воздействиям внешней среды и, в первую очередь, к дефициту различных макрои микронутриентов в составе рациона питания. В настоящее время в патогенезе рахита большая роль уделяется дефициту кальция. Результаты современных исследований позволяют предположить, что при дефиците кальция в рационе ребенка потребность в витaмине D существенно возрастает, что предрасполагает к развитию заболевания у детей с нормальным уровнем 25(ОН)D3 [9]. В основе патогенеза рахита при дефиците кальция в рационе питания может лежать ускорение метаболизма 25-гидроксихолекальциферола в целях повышения уровня 1,25(ОН)2D3 [10]. В данной ситуации резко возрастает потребность в витамине D, и, в случае отсутствия дополнительного поступления холекальциферола в организм, содержание 25(ОН)D3 снижается до уровня, соответствующего гиповитаминозу. Таким образом, нарушение минерализации кости в растущем организме может возникнуть как в случае дефицита витамина D при адекватном поступлении кальция, так и при дефиците кальция в условиях достаточной обеспеченности организма холекальциферолом.
Существенная роль в возникновении рахита принадлежит дефициту или несбалансированности белкового компонента питания. Имеются данные, что качественная и количественная белковая недостаточность, дефицит незаменимых аминокислот и гиповитаминоз D приводят к однонаправленным изменениям в метаболизме кальция и фосфора, а также в структуре костной ткани. На фоне данных состояний отмечается уменьшение содержания витамин-D-зависимого кальций-связывающего белка в слизистой тонкой кишки, снижение скорости всасывания макро- и микроэлементов в пищеварительном тракте и минерализации костной ткани [11].
Нарушения фосфорно-кальциевого обмена могут возникать и в условиях изменения липидного состава рациона питания, влияющего на секрецию желчи, играющей важную роль в процессе усвоения кальция, фосфора и витамина D. Более того, некоторые жирные кислоты способны образовывать с кальцием нерастворимые соли и выводить их с калом, что также может приводить к гипокальциемии и нарушению процессов минерализации при избыточном потреблении жиров [11].
Неполноценность углеводного состава пищи также существенно влияет на фосфорно-кальциевый обмен и химическую структуру скелета. В трудах отечественных исследователей ранее указывалось, что рахит легче возникает и тяжелее протекает у детей, получающих избыточное количество однообразных, богатых углеводами продуктов. Это связано с тем, что фитиновая кислота, содержащаяся в злаках, образует с кальцием нерастворимые соли, что нарушает процесс усвоения минерала [12].
Помимо гиповитаминоза D, большую роль в нарушении костного метаболизма играет дефицит ряда витаминов и микроэлементов, в частности аскорбиновой кислоты, ретинола, витаминов группы В, магния, марганца, цинка, кремния. Данные микронутриенты принимают активное участие в механизмах ремоделирования кости, образования костной матрицы, влияют на активность синтеза паратгормона, определяют структуру ядерных рецепторов к кальцитриолу [13].
Факторы риска
Большинство отечественных исследователей свидетельствуют о существовании определенных факторов риска, наличие которых может предрасполагать к развитию рахитического процесса [1, 14, 15]. Значимым компонентом в патогенезе заболевания являются неблагополучные социально-экономические условия проживания матери, недостаточное пребывание беременной женщины и ребенка на свежем воздухе, ухудшение экологических условий в крупных городах. Немаловажную роль в развитии рахита играют перенесенные ребенком частые инфекционные заболевания, способствующие возникновению пищевых дефицитов на фоне снижения аппетита и повышенных эндогенных затрат. Кроме того, возникновение метаболического ацидоза на фоне заболевания повышает растворимость фосфорно-кальциевых солей и препятствует нормальной минерализации костной ткани [15].
Неблагополучное течение беременности у матери, задержка внутриутробного развития плода, недоношенность, морфофункциональная незрелость могут явиться причинами замедления созревания ферментативных систем, что в конечном счете приведет к нарушению фосфорно-кальциевого обмена, метаболизма витамина D и развитию клиники рахита даже в условиях адекватной специфической профилактики. Способствовать развитию рахита может патология со стороны органов, участвующих в обмене холекальциферола в организме младенца (желчевыводящие пути, печень, почки, кишечник, кожа). Известно, что предрасположенность к рахиту выше у младенцев, имеющих высокие темпы роста и прибавки в массе в первые месяцы жизни. В такой ситуации высокая потребность в кальции может быть обеспечена только при адекватном уровне кальцитриола в сыворотке, повышенное образование которого требует ускорения метаболизма исходного субстрата – 25(ОН)D3, что, в свою очередь, приводит к быстрому истощению метаболита в тканевых депо и сыворотке крови [7]. Указанные факторы риска могут способствовать развитию эндогенного гиповитаминоза D даже при достаточном поступлении холекальциферола в организм ребенка.
Следует отметить, что в современных условиях те или иные особенности материнского и младенческого анамнеза можно выявить у большинства детей, однако рахит развивается не во всех случаях. В этой связи определенный интерес представляет выделение наиболее значимых факторов риска развития рахита в настоящее время с целью их своевременного выявления и коррекции при проведении профилактических и терапевтических мероприятий. В ходе анализа анамнестических данных 117 детей с рахитом и 62 здоровых младенцев, нами было установлено, что среди описанных факторов наиболее значимыми на современном этапе являются ускоренные темпы прибавки в массе и росте на первом году жизни, а также сопутствующие заболевания со стороны органов, участвующих в метаболизме витамина D. Указанные факторы были выявлены более чем у 50% детей с рахитом, при этом определялись у них достоверно чаще (p<0,05) по сравнению со здоровыми младенцами.
Таким образом, в настоящее время отношение к рахиту как к заболеванию, обусловленному исключительно или преимущественно экзогенным дефицитом витамина D, нельзя признать правильным. Рахит является многофакторным заболеванием, в патогенезе которого значение дефицита витамина D следует рассматривать не столько с позиции его недостаточного поступления в организм ребенка, сколько с учетом особенностей его метаболизма под влиянием совокупности экзо- и эндогенных факторов, способствующих развитию нарушений различных видов обмена и патологических изменений многих органов и систем.
Профилактика
Учитывая современные представления о механизмах регуляции фосфорно-кальциевого обмена и патогенезе рахита, профилактика заболевания должна предусматривать:
- обеспечение достаточного поступления витамина D в организм;
- создание условий для его адекватного метаболизма.
Основные запасы кальция и витамина D в организме плода формируются в последнем триместре беременности. Именно в этот период наиболее активным становится трансплацентарный транспорт холекальциферола и 25(ОН)D3, а скорость отложения кальция в организме ребенка составляет около 130 мг в сутки. Не вызывает сомнений, что адекватное формирование эндогенных запасов витаминов и минералов к моменту рождения младенца может происходить только в условиях достаточного их поступления в организм будущей матери. Соответственно, чрезвычайно важной задачей профилактики рахита у ребенка является организация рационального питания и режима будущей мамы.
Необходимость достаточного обеспечения беременной женщины витамином D определяется тем, что плод полностью зависит от количества холекальциферола и 25(ОН)D3, поступающего от матери. При этом только в условиях достаточного количества 25-гидроксихолекальциферола может осуществляться синтез кальцитриола плацентой и почками плода для удовлетворения потребностей растущего организма. Исследования показали, что между уровнем 25-гидроксихолекальциферола в организме матери и в пуповинной крови имеется четкая зависимость [16]. Основываясь на результатах многочисленных наблюдений, обоснованной является рекомендация беременным женщинам приема поливитаминных препаратов, содержащих в своем составе 400–500 МЕ витамина D, особенно в третьем триместре беременности, когда транспорт холекальциферола в организм плода наиболее активный. Женщинам из групп риска – при недостаточной инсоляции, наличии соматической патологии (нефропатии, сахарного диабета) – может быть рекомендован дополнительный прием витамина D в суточной дозе 1000 МЕ. Следует отметить, что корреляция между уровнем 25(ОН)D3 в организме матери и ребенка наблюдается только в течение первых 8 недель жизни младенца. В дальнейшем эндогенные запасы не удовлетворяют потребности ребенка в витамине D, что определяет необходимость его дополнительного назначения [17].
Постнатальную профилактику рахита можно разделить на неспецифическую и специфическую. Неспецифическая профилактика включает в себя правильное формирование режима дня ребенка, достаточное пребывание его на свежем воздухе, ежедневный массаж и гимнастику, широкое пеленание для обеспечения достаточной двигательной активности. Необходимо проведение адекватной коррекции функциональных нарушений желудочно-кишечного тракта, терапии синдрома мальабсорбции, патологии желчевыводящих путей и почек.
Специфическая профилактика рахита заключается в адекватном обеспечении ребенка витамином D. Основными источниками холекальциферола в постнатальном периоде для детей, находящихся на грудном вскармливании, является грудное молоко и солнечное излучение. Как было указано выше, основная часть жителей России может испытывать дефицит солнечного излучения вследствие особенностей географического положения. Кроме того, пребывание под прямыми солнечными лучами в настоящее время не рекомендуется в силу повышенного риска развития онкологических заболеваний кожи, который зависит не столько от общей продолжительности пребывания на солнце, сколько от возраста, в котором отмечалось наиболее интенсивное облучение [18]. Соответственно, детям первого полугодия жизни не рекомендуется пребывание под прямыми солнечными лучами, а следовательно, инсоляция не может расцениваться как адекватная профилактика развития гиповитаминоза D и рахита у детей раннего возраста.
Наиболее важным для профилактики рахита является правильное питание ребенка. В настоящее время продолжительное естественное вскармливание в странах Европы и Северной Америки расценивается в качестве одного из основных факторов риска развития рахита у детей. Такое положение связано с тем, что содержание витамина D в женском молоке недостаточное (не более 50–60 МЕ/л) для того, чтобы обеспечить профилактику развития заболевания у младенца, находящегося на исключительно грудном вскармливании [1, 19]. Однако следует отметить, что при довольно низком содержании витамина D в женском молоке важную роль в профилактике рахита у детей на естественном вскармливании играет сбалансированный минеральный состав женского молока. Грудное молоко содержит 300 мг/л кальция и 140 мг/л фосфора, при оптимальной усваиваемости элементов и оптимальном их соотношении (2:1), соответствующим таковому в костной ткани ребенка. Кроме того, следует учитывать важную роль оптимального белкового и жирового состава женского молока и наличие в нем определенных биологически активных веществ, в частности пептида, родственного паратгормону, повышающего всасывание кальция в кишечнике.
Современные адаптированные смеси для вскармливания младенцев содержат в среднем 400 МЕ/л. Поэтому детям, находящимся на искусственном вскармливании, получающим до 1 литра в сутки смеси, дополнительное профилактическое назначение витамина D часто не требуется. Важное значение приобретает соотношение Са и Р в составе молочных смесей, которое должно приближаться к 2:1, соответствуя таковому в грудном молоке и обеспечивая максимальное усвоение данных элементов. Особое влияние на усвоение кальция оказывает жировой состав молочных смесей. В частности, имеются данные, что включение в состав смеси бета-пальмитата (триглицеридов, содержащих пальмитиновую кислоту в средней (бета) позиции) препятствует формированию в кишечнике нерастворимых солей жирных кислот с кальцием, обеспечивая тем самым полное усвоение минерала. Так, в исследовании Litmanovitz I. et al. было продемонстрировано, что вскармливание смесью с высоким содержанием бета-пальмитата оказывает положительное влияние на скорость проведения звука в костной ткани у младенцев первых трех месяцев жизни [20]. На российском рынке примером детской смеси для искусственного вскармливания, имеющей в своем составе бета-пальмитат, является смесь Nutrilon® Комфорт. Рассматривая достоинства современных молочных смесей, следует все же отметить, что суточный объем питания, обеспечивающий физиологическую потребность ребенка в витамине D, достигается только к 5–6-месячному возрасту, а клиника рахита развивается в начале первого полугодия жизни ребенка. Таким образом, в условиях недостаточной инсоляции, низкого содержания витамина D в грудном молоке и недостаточного его поступления в организм младенца на ранних этапах искусственного вскармливания для профилактики рахита и гиповитаминоза D большое значение имеет дополнительное назначение холекальциферола.
Согласно методическим рекомендациям МЗ 1990 года, оптимальной профилактической дозой витамина D для детей раннего возраста в настоящее время является 500 МЕ, которая назначается начиная с 4–5-недельного возраста в осеннее-зимне-весенний период детям, вскармливаемым грудным молоком, в течение первого и второго года жизни. Детям из группы риска по развитию заболевания (при наличии сопутствующей патологии со стороны почек или желудочно-кишечного тракта или ускоренных темпов роста ребенка), в соответствии с данными рекомендациями, показано назначение холекальциферола в дозе 1000 МЕ в течение месяца с последующим переходом на 500 МЕ в сутки [5].
Список литературы находится в редакции.
Сведения об авторах:
Ирина Николаевна Захарова, заведующая кафедрой педиатрии ГБОУ ДПО «Российская медицинская академия последипломного образования» Минздравсоцразвития РФ, профессор, д-р мед. наук
Нина Алексеевна Коровина, профессор кафедры педиатрии ГБОУ ДПО «Российская медицинская академия последипломного образования» Минздравсоцразвития РФ, д-р мед. наук
Юлия Андреевна Дмитриева, ассистент кафедры педиатрии ГБОУ ДПО «Российская медицинская академия последипломного образования» Минздравсоцразвития РФ

