Лечение андрогензависимой дермопатии
Статьи Опубликовано в:«ЖУРИАЛЪ АКУШЕРСТВА и ЖЕНСКИХЪ БОЛҌЗНЕЙ» »» ТОМ LIX ВЫПУСК 2/2010
Е. Л. Соболева, В. В. Потин, М. А. Тарасова
ГУ НИИ акушерства и гинекологии им. Д. О. Отта СЗО РАМН
УДК: 616.5: 618.11-006.2-031.14
В обзоре представлены современные данные о биосинтезе андрогенов у женщин, освещены вопросы патогенеза и методов лечения андрогензависимой дермопатии, проявляющейся гирсутизмом, вульгарными угрями, себореей и алопецией. На основании собственных данных продемонстрирована эффективность применения комбинированного орального контрацептива, содержащего ципротерона ацетат, в лечении гирсутизма и вульгарных угрей у больных СПЯ. Полученные данные о нормализации уровня андрогенов в крови через 6 месяцев лечения в сочетании с нормализацией объема и структуры яичников у большинства больных СПЯ позволяют рекомендовать данный вид терапии для подготовки больных к индукции овуляции.
Ключевые слова: андрогены, гирсутизм, вульгарные угри, лечение, ципротерона ацетат.
Key words: androgens, hirsutism, acne vulgaris, treatment, cyproterone acetate.
Естественными источниками андрогенов у здоровых женщин являются яичники, надпочечники и периферические ткани. В надпочечниках андрогены образуются главным образом в клетках сетчатой зоны коры надпочечников. Продукция андрогенов надпочечниками находится под регулирующим влиянием адренокортикотропного гормона гипофиза. В яичниках андрогены синтезируются клетками внутренней теки и стромы. Их синтез происходит под влиянием лютеинизирующего гормона гипофиза. Около 25 % от всей продукции тестостерона синтезируется в яичниках, 25 % - в надпочечниках и 50 % тестостерона является производным периферической конверсии андростендиона и эстрадиола [13]. Источником 60 % всей продукции андростендиона являются яичники. В периферических тканях андростендион превращается в эстрон. Повышение уровня андростендиона в крови отмечается при синдроме поликистозных яичников и в постменопаузальном возрасте. Первично-надпочечниковыми андрогенами являются дегидроэпиандростерон и дегидроэпиандростерона сульфат. Надпочечники продуцируют 70 % дегидроэпиандростерона и 95 % дегидроэпиандростерона сульфата, тогда как яичники - 30 % и 5 %, соответственно. Важным фактором оценки уровня циркулирующих андрогенов является глобулин, связывающий половые стероиды (ГСПС). Все стероиды - это липофильные соединения. Они свободно проникают через билипидные мембраны и в крови в той или иной степени находятся в связанной форме с белками-переносчиками. У здоровых женщин 80 % всего тестостерона связано с ГСПС, 19 % - с альбумином и 1 % существует как свободный стероид [13]. Биологически активным является свободный тестостерон. Только свободные стероиды способны выходить из капилляров и проникать в клетки, где они могут инициировать биологический ответ или уйти из циркуляции, вовлекаясь в различные метаболические реакции. На уровень ГСПС оказывают влияние многие факторы: его продукция снижается при гиперандрогенемии, гиперинсулинемии, гипоэстрогенемии, гипотиреозе.
Повышение ГСПС происходит под воздействием эстрогенов, тиреоидных гормонов и глюкокортикоидов. Самым активным андрогеном является дигидротестостерон. Именно у него имеет место максимально высокое сродство к рецепторам андрогенов. Основным местом синтеза дигидротестостерона являются периферические ткани-мишени, в которых он и реализует свою активность, что позволяет называть его паракринным гормоном. Гормональная активность андрогенов в клетках-мишенях опосредуется двумя типами белков: рецепторами андрогенов и ферментом 5α-редуктазой. Фермент 5α-редуктаза превращает тестостерон в дигидротестостерон - гормон, который непосредственно взаимодействует с рецепторами андрогенов в органах-мишенях. В результате действия избытка андрогенов у женщин появляются различной степени выраженности симптомы андрогензависимой дермопатии: вульгарные угри, себорея, гирсутизм, алопеция. Вульгарные угри - это хроническое заболевание пилосебацейных фолликулов, находящихся под влиянием гормонов. Это приводит к возникновению на коже папул, пустул, кист, открытых и закрытых комедонов. Различают 4 звена патогенеза угрей: гиперпродукция секрета сальных желез, фолликулярный гиперкератоз, возрастание патогенности Propionibacterium acnes и воспаление [1, 6].
Вульгарные угри поражают до 80% молодых людей. Наиболее яркая клиническая картина угрей у женщин наблюдается в возрасте 17-18 лет. Около 50 % женщин с гиперандрогенемией имеют вульгарные угри, которые локализуются на лице, шее, передней поверхности грудной клетки, спине. Андрогены приводят не только к повышению продукции кожного сала, но и к десквамации клеток фолликулярного эпителия [28], что является необходимым условием для формирования комедонов. В работе Falsetti и соавт. [9] было показано, что возникновение вульгарных угрей связано с повышенными уровнями андростендиона, дегидроэпиандростерона и его сульфатной формы, но, в отличие от гирсутизма, очень мало коррелирует с уровнем дигидротестостерона в крови. Другой симптом андрогензависимой дермопатии - себорея (усиленная продукция кожного сала). Себорея проявляется на волосистой части головы, лице, на передней поверхности грудной клетки, на спине, в области плеч. Гирсутизм - это избыточный рост терминальных волос по мужскому типу у женщин, главным образом над верхней губой, на подбородке, боковых поверхностях лица, груди, животе, верхних и нижних конечностях. Рост волос на лобке также может быть по мужскому типу (Ferriman, Gallway, 1961). Андрогензависимая алопеция - это прогрессирующее выпадение волос на голове по мужскому типу. Выпадение волос начинается с височных областей и далее распространяется на теменную и затылочную области [14]. В работе Legro и соавт. [10] было показано, что среди женщин с повышенным уровнем андрогенов в крови только у трети имелась алопеция. Патогенез андрогенетической алопеции еще недостаточно изучен, однако на данный момент наиболее частой причиной алопеции считается повышение активности 5α-редуктазы. Следовательно, наличие симптомов андрогензависимой дермопатии далеко не всегда отражает наличие гиперандрогенемии, так как биологический эффект действия гормонов многоступенчат и зависит как от уровня самого гормона, так и от количества связанной и свободной формы. Большую роль также играет активность 5α-редуктазы, под воздействием которой происходит превращение тестостерона в дигидротестостерон, и количество андрогенных рецепторов в клетке. Нарушения на любом из этапов могут вызывать появление симптомов андрогензависимой дермопатии различной выраженности.
Физиология волосяного фолликула
На теле человека находится около 50 млн. волосяных фолликулов, из них около 100-150 тысяч на. волосистой части головы. Все волосяные фолликулы закладываются в эмбриогенезе и после рождения новые почти не образуются. Образование волосяных фолликулов начинается на 9-12 неделе внутриутробного развития [12]. Понимание цикла роста волос важно при оценке патофизиологии и выборе метода лечения гирсутизма. Различают следующие типы волос: первородные волосы (lanugo) - это мягкие волосы, плотно покрывают кожу плода, выпадают в течение первых 4-х месяцев жизни ребенка; пушковые малопигментированные волосы и грубые, стержневые, пигментированные волосы. Различают короткие щетинистые волосы - ресницы и брови, а также волосы в носу, ушах и длинные волосы - на волосистой части головы, лобковые, подмышечные волосы у обоих полов; у мужчин стержневые волосы растут на лице, теле, конечностях.
Превращение пушковых в стержневые волосы может происходить под стимулирующим действием гормона роста на предплечьях и голенях. Под действием андрогенов происходит превращение пушковых в стержневые волосы и наоборот на андрогенчувствительных областях (обычно по средней линии тела, включая лицо и живот). Порог локального ответа волосяного фолликула на гормональную стимуляцию может быть различным. Лобковые волосяные фолликулы имеют низкий порог, соответственно отвечая на низкий уровень андрогенов (андростендиона и тестостерона).
Подмышечные волосы имеют высокий порог и появляются позже. Типичная мужская локализация волос (борода, усы, на груди, по белой линии живота) имеет высокий порог и обычно эти волосы не становятся стержневыми при нормальном уровне андрогенов у женщин. В регуляции роста стержневых волос андрогенами решающим фактором является количество рецепторов к андрогенам.
Существуют следующие стадии роста волос: 1 фаза - активный рост, 2 фаза - остановка роста и сжатие волосяной луковицы, 3 фаза - волос выпадает и замещается новым. Видимость непрерывного роста волос у человека создается не синхронностью фаз роста. Длительность фазы активного роста различается в зависимости от места расположения волосяных фолликулов. Например, на волосистой части головы фаза активного роста длится от 2-х до 6-ти лет, на теле - от 3-х до 6-ти месяцев. 2 фаза длится 2-3 недели, независимо от места расположения волосяных фолликулов. 3 фаза длится 3-6 месяцев. Андрогены способствуют переходу волосяных фолликулов в 1-ю фазу роста и могут ускорять и усиливать 1-ю фазу роста волос на теле и укорачивать в области волосистой части головы [13]. В обоих превращениях: тонких в жесткие волосы и индуцирование 1 фазы роста большое значение имеет дигидротестостерон. Уменьшение темпа роста волос может быть связано с гиперпродукцией андрогенов и гипофункцией щитовидной железы. В эволюции роста волос большое значение имеют такие факторы, как раса, температура кожи, скорость кровотока. Когда оцениваются больные с избыточным оволосением, то очень важно различать гирсутизм и гипертрихоз. Гипертрихоз - это повышенный рост пушковых волос повсеместно, особенно на руках и ногах. Гирсутизм - это избыточный рост стержневых, темных волос у женщин по мужскому типу. Установлено, что у женщин с гирсутизмом повышена активность 5-редуктазы в их волосяных фолликулах [11]. Для оценки степени выраженности гирсутизма используется полуколичественный метод - шкала Ферримана-Галлвея. Оценивается степень выраженности оволосения в 11 областях тела по 4-х бальной шкале. Сумма баллов по всем областям называется гирсутным числом. В норме гирсутное число не превышает 12 баллов.
Симптомы андрогензависимой дермопатии могут быть проявлением следующих заболеваний - синдром поликистозных яичников (СПЯ), врожденная гиперплазия коры надпочечников, кортикотропинома, андрогенпродуцирующие опухоли яичников и надпочечников. До настоящего времени препаратами выбора для лечения андрогензависимой дермопатии являются комбинированные оральные контрацептивы (КОК). Терапия низкодозированными КОК основывается на способности этинилэстрадиола, входящего в состав всех КОК, повышать уровень ГСПС, что приводит к снижению уровня циркулирующих свободных андрогенов в крови. На фоне применения КОК происходит снижение секреции сальных желез, что ведет к уменьшению выраженности себореи и вульгарных угрей. Более выраженным эффектом на андрогензависимые кожные симптомы обладают КОК, в состав которых входят гестагены с антиандрогенным эффектом. Это ципротерона ацетат (ЦПА), дроспиренон и диеногест [27, 28, 30]. Антиандрогенное действие этих гестагенов заключается в прямой блокаде рецепторов андрогенов в органах-мишенях, ингибирующем влиянии на 5а-редуктазу [9] и снижении продукции андрогенов яичниками за счет антигонадотропного действия. В связи с тем, что антиандрогены приводят только к снижению продукции кожного сала (на 12,5-65 %), лечение вульгарных угрей должно включать в себя сочетание антиандрогенов с местным лечением, включающем в себя ретиноиды в форме наружных препаратов, местные антибиотики, бензоила пероксид, азелаиновую кислоту [1, 6, 26]. Только при комплексном лечении происходит воздействие на все звенья патогенеза вульгарных угрей. При наличии вульгарных угрей тяжелого течения (в том числе с образованием гнойников, геморрагических, сливных, склонных к рубцеванию и нарушению пигментации) и устойчивым к обычным методам терапии применяются системные ретиноиды - изотретиноин. Для лечения гирсутизма применяются КОК с антиандрогенным эффектом и чистые антиандрогены (ЦПА). Медикаментозное лечение следует сочетать с различными методами удаления волос. Все методы удаления волос делятся на депиляцию (удаление волос, не затрагивающее волосяную луковицу) и эпиляцию (удаление волос вместе с волосяной луковицей). Депиляции можно достичь с помощью бритья и химических средств (депиляториев).
Временную эпиляцию проводят с помощью специальных приборов (эпиляторов) путем выщипывания пинцетом (метод годится только для одиночных волос) и обработки кожи воском. Целесообразнее применять современные методы эпиляции (фото- и лазерную эпиляцию). При лазерной эпиляции происходит воздействие на волосяные луковицы (фолликулы). Лазерный луч проникает на определенно заданную глубину кожи до уровня фолликула. Длина световой волны и интенсивность излучения лазера избирательно вызывает разрушение луковицы. Фотоэпиляция происходит за счет кратковременных (импульсных) вспышек света. Свет поглощается волосяными луковицами, что приводит к их нагреванию. В результате этого воздействия прекращается активность луковицы, дающей рост волосу. Кроме того, при фотоэпиляции свет воздействует на мелкие кровеносные сосуды, ответственные за питание фолликулов (коагулирует их), что приводит к прекращению роста волос.
Таблица 1. Степени тяжести угревой сыпи по данным Американской академии дерматологии
| Степень | Папулы | Пустулы | Узлы | Кисты |
| I - легкая | Единичные | Нет | Нет | Нет |
| II - средняя | Есть | Мало | Нет | Нет |
| III - тяжелая | Есть | Есть | Единичные | Нет |
| IV - очень тяжелая | Есть | Есть | Есть | Есть |
С начала 70-х годов прошлого века и до настоящего времени наиболее часто применяемым КОК является диане-35, в состав которого входит 35 мкг этинилэстрадиола и 2 мг ципротерона ацетата. В многочисленных исследованиях [2, 3, 4, 8] было продемонстрировано его положительное действие на секрецию гонадотропных гормонов гипофиза и продукцию андрогенов яичниками [5, 19, 24], структуру и размеры яичников [7] и симптомы андрогензависимой дермопатии [3, 7, 18, 15, 16, 29, 30]. В настоящее время в России появился дженерик диане-35. Это препарат хлое (производитель фирма Zentiva, Чешская республика). Препарат является более доступным по цене, что делает его привлекательным для длительного применения.
Под нашим наблюдением находилось 17 больных СПЯ. Возраст больных колебался от 17 до 34 лет и в среднем составил 24,5±1,2 года. Контрольную группу составили 35 здоровых женщин репродуктивного возраста (средний возраст 25,5±0,3 года) с регулярным овуляторным менструальным циклом без симптомов андрогенизации. Всем больным проводили полное клинико-лабораторное обследование, включающее в себя оценку менструального цикла и репродуктивной функции, весо-ростовых показателей, гирсутизма, вульгарных угрей, а также лабораторное (биохимическое, гормональное) и ультразвуковое исследования. Оценку степени оволосения осуществляли с использованием шкалы Ферримана-Галлвея. Оценку степени тяжести угревой сыпи осуществляли по классификации Американской академии дерматологии (табл. 1).
Средний возраст наступления менархе у больных СПЯ составил 13,0±0,4 года и не отличался от показателей контрольной группы (13,0±0,1, р>0,1). Жалобы на нарушение менструального цикла были у всех больных, из них опсоменорея - у 10 женщин, вторичная аменорея у 6, первичная аменорея - у одной больной. Средний возраст нарушения менструального цикла составил 14,5±0,8 года. У одной больной в анамнезе была одна беременность, закончившаяся самопроизвольным выкидышем. Жалобы на бесплодие предъявляли 6 больных, из них первичное бесплодие было у пяти, вторичное у одной больной. Симптомы андрогензависимой дермопатии в виде угревой сыпи были выявлены у 8 больных, гирсутизма у 10 женщин. Средний возраст появления вульгарных угрей и гирсутизма составил 14,4±1,0 и 14,8±1,3 года, соответственно. Среднее гирсутное число по шкале Ферримана-Галлвея составило 18,7±2,3 балла. Вульгарные угри 1-й степени были у 4-х больных и 2-й степени - у 4-х. При оценке весо-ростовых показателей было обнаружено, что у двух больных был дефицит массы тела, у шести - масса тела была нормальной, у 3-х был избыток массы тела, ожирение имелось у 6 больных, из них ожирение I степени было у двух больных, ожирение II степени у 4-х больных. Нарушений углеводного обмена в исследуемой группе больных не было: у всех больных был нормальный уровень инсулина в крови (11,5±1,8 мМЕ/л) и нормальные показатели пробы на толерантность к глюкозе.
По результатам ультразвукового исследования (УЗИ) органов малого таза было выявлено существенное уменьшение объема матки по сравнению со здоровыми женщинами (30,9±0,8 см3 и 51,6±0,9 см3, соответственно, р<0,001). Объем яичников у больных СПЯ (объем правого яичника 12,8±2,1 см3, объем левого яичника 12,2±2,1 см3) был значительно больше, чем у здоровых женщин (объем правого яичника 7,1±0,2 см3, объем левого яичника 7,0±0,1 см3; р<0,001). Расположение фолликулов у большинства больных было по периферии яичников (у 14 из 17), гиперплазия стромы была выявлена у 11 из 17 больных.
Таблица 2. Содержание гонадотропинов и андрогенов в крови больных СПЯ и здоровых женщин
| Гормоны | СПЯ M±m, n=15 |
Контроль M±m, n=15 |
р для t−критерия |
р для U−критерия |
| ФСГ (МЕ/л) | 5,5±0,3 | 6,8±0,3 | <0,001 | <0,001 |
| ЛГ (МЕ/л) | 8,5±0,7 | 3,8±0,4 | <0,001 | <0,001 |
| ЛГ/ФСГ | 1,6±0,1 | 0,6±0,1 | <0,001 | <0,001 |
| Тестостерон (нмоль/л) | 2,8±0,2 | 1,4±0,1 | <0,001 | <0,001 |
| ГСПС (нмоль/л) | 45,8±13,2 | 68,8±3,9 | <0,001 | <0,001 |
| Индекс свободного тестостерона (%) | 10,9±2,1 | 2,3±0,3 | <0,001 | <0,001 |
| А4 (нмоль/л) | 11,8±1,9 | 7,0±0,8 | <0,001 | <0,001 |
| ДЭА-С (мкмоль/л) | 7,4±0,3 | 4,4±0,4 | <0,001 | <0,001 |
| Дигидротестостерон (нмоль/л) | 1,6±0,1 | 0,8±0,1 | <0,001 | <0,001 |
При сравнении с показателями в контрольной группе было обнаружено (табл. 2), что больные СПЯ имели более низкий уровень фолликулостимулирующего гормона (ФСГ) и более высокий уровень лютеинизирующего гормона (ЛГ) в крови по сравнению с показателями у здоровых женщин, что приводило к достоверному повышению соотношения ЛГ/ФСГ. Хроническая ановуляция имела место у всех больных (уровень прогестерона в крови на 21-23 день цикла составил 3,9±0,8 нмоль/л). Уровень андрогенов в крови были значительно выше у больных по сравнению с показателями у здоровых женщин.
Все больные получали лечение препаратом хлое, в состав которого входит 35 мкг этинилэстрадиола и 2 мг ципротерона ацетата. Начало лечения осуществлялось с 1-го дня менструального цикла. Больные принимали препарат по 1 таблетке ежедневно. Длительность терапии составила 6 месяцев. Больные, имеющие вульгарные угри, одновременно с применением КОК, содержащим ципротерона ацетат, получали местную противовоспалительную терапию, назначенную дерматологом. Оценка эффективности проводимой терапии осуществлялась через 3 и 6 месяцев от начала лечения. В контрольные посещения больных оценивали динамику вульгарных угрей и гирсутизма, проводили УЗИ матки и яичников, определяли содержание в крови ФСГ, ЛГ, андростендиона, тестостерона, ГСПС и дигидротестостерона 5-8 день менструального цикла, Кроме того, до начала лечения и через 6 месяцев лечения оценивали динамику показателей коагулограммы, липидного спектра и функции печени.
На фоне применения КОК, содержащего ципротерона ацетат, в первый месяц лечения у одной больной появились сильные головные боли в сочетании с опоясывающими болями в животе, что привело к отмене лечения через 7 дней и было расценено как обострение хронического панкреатита. У одной больной через 3 месяца лечения возник рецидив тиреотоксикоза, что привело к отмене КОК и назначению антитиреоидной терапии. В итоге полугодовой курс лечения был проведен 15 больным. Головную боль в первые 5 дней на первом цикле лечения отметила одна больная, жалобы на мастодинию в первые 2 месяца лечения предъявляли 3 женщины, у двоих произошло увеличение размера молочных желез. Тошнота в первый месяц лечения была у одной больной, и у двух больных были межменструальные кровоотделения в первые 2 месяца лечения. С третьего месяца лечения ни у одной больной не было жалоб на побочные эффекты.
На фоне лечения отмечено изменение гирсутного числа и степени тяжести вульгарных угрей. Положительная динамика со стороны вульгарных угрей наблюдалась уже через 3 месяца лечения. Полное очищение кожи от патологических высыпаний произошло у 6 из 8 больных с угревой сыпью, у одной больной, имевшей до лечения вульгарные угри 2 степени, произошло уменьшение количества патологических элементов (менее 10, что соответствовало 1 степени) и у одной больной положительной динамики не было. Через 6 месяцев лечения у 7 из 8 больных была чистая кожа и у одной больной динамики со стороны вульгарных угрей не было. Полученные данные продемонстрировали высокую эффективность препарата в подавлении продукции кожного сала как вследствие подавления гиперпродукции андрогенов яичниками, так и благодаря способности ципротерона ацетата блокировать рецепторы андрогенов в сальной железе. При оценке влияния проводимой терапии на динамику гирсутизма было отмечено, что через 3 месяца лечения имела место тенденция к уменьшению гирсутизма (гирсутное число до лечения:18,7±2,3 балла, через 3 месяца лечения: 17,4±2,4 балла, р>0,1), но достоверное изменение гирсутного числа (13,7±1,7 балла, р<0,001 по сравнению с исходным значением) произошло только через 6 месяцев лечения (рис. 1 и 2). Это может быть объяснено физиологическим циклом роста волос, который составляет 6 месяцев.
Таблица 3. Динамика уровней гонадотропинов и андрогенов в крови больных СПЯ на фоне применения КОК, содержащего ЦПА
| Гормоны | До лечения n=15 | Через 3 месяца n=15 | Через 6 месяцев n=15 |
| ФСГ (МЕ/л) | 5,5±0,3 | 4,1±0,7* | 4,0±0,5* |
| ЛГ (МЕ/л) | 8,5±0,7 | 2,9±0,4** | 2,9±0,4** |
| ЛГ/ФСГ | 1,6±0,1 | 0,8±0,1** | 0,8±0,1** |
| Тестостерон (нмоль/л) | 2,8±0,2 | 1,0±0,2** | 1,1±0,2** |
| ГСПС (нмоль/л) | 45,8±13,2 | 140,6±18,5** | 182,8±18,7** |
| Индекс свободного тестостерона (%) | 10,9±2,1 | 1,2±0,4** | 0,8±0,4** |
| Андростендион (нмоль/л) | 11,8±1,9 | 11,2±1,2 | 8,4±0,9* |
| Дигидротестостерон (нмоль/л) | 1,6±0,1 | 0,7±0,1** | 0,7±0,1** |
** - отличие от уровня до лечения при р<0,001
Динамика гормональных показателей на фоне лечения представлена в таблице 3. Уже через 3 месяца лечения произошло достоверное снижение уровня ЛГ в крови, которое привело к нормализации соотношения ЛГ/ФСГ. Уровень тестостерона снизился, а уровень ГСПС резко повысился, что привело к значительному уменьшению индекса свободного андрогена. Также достоверно снизился уровень дигидротестостерона в крови. При увеличении продолжительности терапии до 6 месяцев дальнейшего изменения уровня гонадотропинов и андрогенов не происходило. Достоверное уменьшение уровня андростендиона в крови произошло только через 6 месяцев лечения. Полученные данные свидетельствуют о выраженном ингибирующем влиянии ЦПА на продукцию андрогенов яичниками.
| Рис. 1. Гирсутное число до и через 3 месяца применения КОК, содержащего ЦПА |
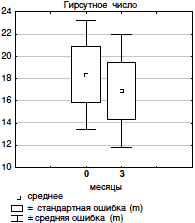 |
| Рис. 2. Гирсутное число до и через 6 месяцев применения КОК, содержащего ЦПА |
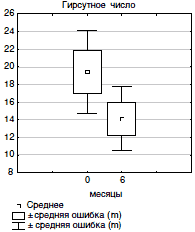 |
При оценке эхографических данных было получено достоверное уменьшение объема яичников через 3 месяца от начала терапии (рисунок 3). При этом изменялась и структура яичников: у 10 больных изменилось расположение фолликулов, они стали располагаться не по периферии, а хаотически, нормализация размеров стромы произошла у 11 больных. При увеличении продолжительности лечения до 6 месяцев структурные изменения яичников, характерные для СПЯ, сохранялись только у двоих больных. При оценке весо-ростовых показателей достоверного изменения ИМТ не было (до лечения 31,2 ± 4,4, через 6 месяцев 30,8 ± 4,7; p > 0,1). Следует отметить, что больные, имевшие ИМТ более 25, получали диетотерапию, направленную на снижение массы тела. При оценке показателей свертывающей системы крови значимых изменений на фоне проводимого лечения не было обнаружено, что согласуется с результатами других исследований, в которых было показано, что применение КОК, содержащего ЦПА, не увеличивает риск венозной тромбоэмболии [23,27]. При оценке липидного спектра крови (табл. 4) была отмечена тенденция к повышению уровней холестерина, триглицеридов и ЛПНП в крови. При этом произошло повышение уровня ЛПВП и снижение коэффициента атерогенности. Однако выявленные изменения были статистически не значимы, что не позволяет говорить о негативном влиянии препарата на жировой обмен. Данные литературы по вопросу влияния КОК, содержащего ЦПА, на метаболические параметры, достаточно противоречивы. В работах одних авторов [20,22] было обнаружено повышение уровня ЛПВ и триглицеридов и снижение ЛПНП со снижением индекса атерогенности. Другие авторы [17] показали, что ЦПА не оказывает отрицательного влияния на метаболические параметры. Нами не было обнаружено негативного влияния на функцию печени - уровни АЛТ и АСТ в крови не изменились на фоне терапии.
Таблица 4. Динамика липидного спектра и печеночных трансаминаз у больных СПЯ на фоне применения КОК, содержащего ЦПА
| Показатель | До лечения | Через 6 месяцев | р для td−критерия |
| Холестерин | 4,8±0,3 | 5,1±0,3 | >0,05 |
| Триглицериды | 1,3±0,2 | 1,3±0,2 | >0,05 |
| ЛПВП | 1,2±0,1 | 1,4±0,1 | >0,05 |
| ЛПНП | 2,9±0,3 | 3,1±0,3 | >0,05 |
| ЛПОНП | 0,6±0,1 | 0,6±0,1 | >0,05 |
| Коэффициент атерогенности | 3,1±0,4 | 2,8±0,3 | >0,05 |
| АЛТ | 16,6±1,7 | 14,8±1,3 | >0,05 |
| АСТ | 21,0±3,7 | 18,4±1,3 | >0,05 |
| Рис. 3. Динамика объема яичников на фоне применения КОК, содержащего ЦПА |
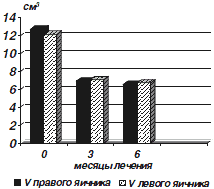 |
Таким образом, представленные данные литературы и полученные в результате проведенного исследования собственные данные позволяют считать, что применение КОК, содержащего ЦПА, является эффективным методом лечения андрогензависимой дермопатии. Кроме того, нормализация уровня андрогенов в крови через 6 месяцев лечения в сочетании с нормализацией объема и структуры яичников у большинства больных СПЯ позволяют рекомендовать данный вид терапии для подготовки больных к индукции овуляции.
Список использованной литературы
Комментарии
ПРАКТИКА ПЕДИАТРА
