Метаболически-ассоциированная жировая болезнь печени у детей. Роль эластометрии печени.
СтатьиС.Н. Борзакова1-3, канд. мед. наук, И.М. Османов1, 4, д-р мед. наук, профессор, И.Н. Захарова1, 2 3, д-р мед. наук, профессор, Н.В. Грушина1, И.Г. Коломина1, Т.Р. Лаврова1, канд. мед. наук, Е.А. Гончарова4, М.А. Хачатурян4, А.Э. Габриелян4
1 ГБУЗ «Детская городская клиническая больница им. З.А. Башляевой Департамента здравоохранения г. Москвы»/
2 ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России, г. Москва
3 ГБУ «Научно-исследовательский институт организации здравоохранения и медицинского менеджмента Департамента здравоохранения г. Москвы»
4 ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
Резюме.
Цель исследования - оценить распространенность стеатоза и фиброза печени среди детей 10-17 лет с ожирением.
Материал и методы. В исследование включены 78 детей с ожирением I-IV степени, средний возраст составил 14 лет. Проведена эластометрия печени (транзиентная эластография) на аппарате iLivTouch (Китай).
Результаты. Среди обследованных мальчики (п = 42) преобладали над девочками (п = 36). Наиболее часто - у 36 (46,2%) из 78 детей - имелось ожирение III степени. У 33 (42,3%) из 78 детей с ожирением выявлен значительный стеатоз (S3), у 19 (24,4%) - умеренный стеатоз (S2), у 18 (23,1%) - незначительный стеатоз (S1), у 8 (10%) стеатоз печени отсутствовал (S0). Доля детей с отсутствием стеатоза уменьшалась по мере нарастания степени ожирения, а доля детей со значительным стеатозом, напротив, увеличивалась. У подавляющего большинства детей с ожирением (у 50 (64,1%) из 78) при эластометрии достоверных признаков фиброза печени не выявлено, при этом у 28 (35,9%) были обнаружены признаки значимого фиброза печени, из них у 19% детей - II стадия фиброза по шкале METAVIR (F2), у 9 (11,5%) детей - II-III стадия (F2-F3), у 3 (3,8%) - III-IV стадия, у 1 ребенка с морбидным ожирением -IV стадия фиброза. С увеличением степени ожирения увеличивается доля детей с фиброзом и его выраженность.
Заключение. По мере увеличения степени ожирения возрастала доля детей со стеатозом и фиброзом печени, что при отсутствии снижения веса может приводить к циррозу печени в более старшем возрасте. Таким образом, дети с ожирением входят в группу риска по развитию фиброза, а в последующем и цирроза печени.
Ключевые слова: избыточная масса тела, ожирение, дети, жировая болезнь печени, эластометрия печени, фиброз печени, стеатоз печени
Для цитирования: Метаболически-ассоциированная жировая болезнь печени у детей. Роль эластометрии печени / С.Н. Борзакова [и др.] // Практика педиатра. 2023. № 4. С. 4-9.
Summary.
Objective: to assess the prevalence of hepatic steatosis and fibrosis among obese children aged 10-17 years.
Materials and methods. The study included 78 children with grade 1-4 obesity, aged 10-17 years (14 on average). Liver elastometry (transient elastography) on the iLivTouch device (China).
Results. The gender distribution was dominated by boys, M/F = 18/17. Larger share of children included in the study were children with obese class 3 - 36/78 (46.2%). Of obese children, 42.3% (33/78) had significant hepatic steatosis (S3), 24.4% (19/78) had moderate steatosis (S2), 23.1% (18/78) had minor steatosis (S1), and 10% (8/78) had no steatosis (S0). The proportion of children with no steatosis decreased in parallel with the increase in the obesity grade, and the proportion of children with significant steatosis increased in parallel with the increase in the obesity grade. The vast majority (50/78; 64.1%) of obese children showed no liver fibrosis according to elastometry, while 28/78 (35.9%) showed signs of liver fibrosis, of which 15/78 (15%) children had F2 fibrosis according to the METAVIR score, 9/78 (11.5%) of the children had F2-F3 stage, 3/78 (3.8%) of the children had F3-F4 stage. With the increase in obesity, the proportion of children with fibrosis and its severity increases.
Conclusion. As the degree of obesity increases, the share of children with liver steatosis and fibrosis increases, which, in the absence of weight loss, can lead to liver cirrhosis at an older age. Thus, obese children are at risk of the development of fibrosis and subsequently cirrhosis.
Keywords: overweight, obesity, children, fatty liver disease, liver elastometry, liver fibrosis, hepatic steatosis
For citation: Borzakova S.N. et al. Metabolic-associated fatty liver disease in children. The role of liver elastometry. Pediatrician's Practice. 2023;(4):4-9. (In Russ.)
Введение
Человечество столкнулось с новой пандемией XXI в. -ожирением (ВОЗ, 2017). По данным 2416 популяционных исследований с измерениями роста и веса у 128,9 млн человек в возрасте 5 лет и старше, распространенность ожирения во всем мире выросла с 0,7% (1975 г.) до 5,6% (2016 г.) среди девочек и с 0,9% (1975 г.) до 7,8% (2016 г.) среди мальчиков [1]. И это не просто эстетическая проблема, это прямой путь к полиморбидности, к целому спектру неинфекционных хронических прогрессирующих заболеваний: артериальной гипертензии, ишемической болезни сердца, сахарному диабету II типа, неалкогольной (метаболически-ассоциированной) жировой болезни печени, желчнокаменной болезни, хронической болезни почек, остеоартрозу, обструктивному апноэ сна, катаракте [2, 3].
В последние годы отмечается отчетливый рост распространенности избыточной массы тела и ожирения и среди детей г. Москвы, особенно подросткового возраста (рис. 1, 2). Мы должны понимать, что 40% детей, страдающих избыточным весом в возрасте 6-7 лет, будут страдать ожирением во взрослом возрасте, 80% подростков с избыточным весом станут взрослыми с ожирением. Многие «взрослые» болезни можно предотвратить, правильно организовав ведение детей с избыточной массой тела и ожирением [4].
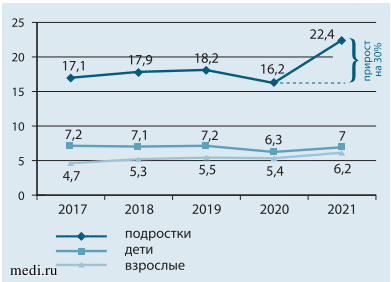 Рис. 1. Динамика заболеваемости ожирением у детей и взрослых в г. Москве (по данным Роспотребнадзора, на 1 млн человек соответствующего возраста)
Рис. 1. Динамика заболеваемости ожирением у детей и взрослых в г. Москве (по данным Роспотребнадзора, на 1 млн человек соответствующего возраста)
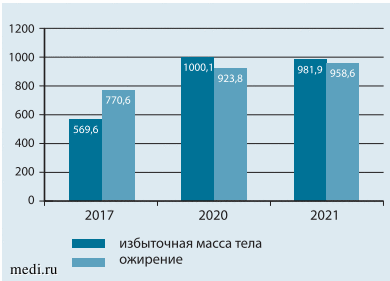 Рис. 2. Динамика распространенности ожирения и избыточной массы тела среди детей г. Москвы по данным оперативного мониторинга «Состояние здоровья» за 2020-2022 гг. в расчете на 100 тыс. человек соответствующего возраста
Рис. 2. Динамика распространенности ожирения и избыточной массы тела среди детей г. Москвы по данным оперативного мониторинга «Состояние здоровья» за 2020-2022 гг. в расчете на 100 тыс. человек соответствующего возраста
Метаболически-ассоциированная жировая болезнь печени
Около 25% взрослого населения в мире страдают неалкогольной жировой болезнью печени (НАЖБП), у пациентов с сахарным диабетом II типа частота НАЖБП увеличивается до 50%, у пациентов с ожирением - до 30-76%, у пациентов с патологическим ожирением - до 90% [3, 5]. НАЖБП может выявляться и у пациентов с нормальным индексом массы тела («тощая» НАЖБП), чаще у женщин и лиц молодого возраста без сопутствующего синдрома цитолиза. Проблеме уделяется незаслуженно мало внимания, хотя последствия этой формы болезни печени такие же серьезные, как и при ожирении -высокая вероятность прогрессирования до цирроза и рака печени [6]. В группе риска развития «тощей» НАЖБП, по-видимому, находятся люди с бессимптомными или малосимптомными нарушениями углеводного и жирового обмена (гиперхолестеринемией), часто генетически запрограммированными.
НАЖБП стала доминирующей формой хронического заболевания печени у детей и подростков. По данным официальной статистики, около 10% детей с ожирением страдают этой формой патологии печени. По результатам аутопсии НАЖБП была обнаружена у 13% детей от 2 до 19 лет, и ее частота увеличивалась с возрастом: от 0,7% в возрасте от 2 до 4 лет до 17,3% в возрасте от 15 до 19 лет. Распространенность НАЖБП у детей с ожирением составила 38% [7], что свидетельствует о недостаточной прижизненной диагностике этого хронического прогрессирующего заболевания печени с неблагоприятным прогнозом.
Жировая болезнь печени (ЖБП) характеризуется избыточным накоплением жира в печени, т. е. наличием стеатоза более чем в 5% гепатоцитов по данным гистологического анализа или по данным магнитно-резонансной томографии. ЖБП может быть первичной - на фоне избыточной массы тела, ожирения, дислипидемии. В таком случае она называется жировая болезнь печени, ассоциированная с метаболической дисфункцией - метаболически-ассоциированная жировая болезнь печени (МАЖБП, MAFLD (metabolic-dysfunction associated fatty liver disease)) [3, 8-10]. И бывает вторичная ЖБП - на фоне других заболеваний/состояний (сахарного диабета I типа, хронического вирусного гепатита С, болезни Вильсона - Коновалова, голодания, парентерального питания, приема лекарств, алкоголя и др.).
В настоящее время в патогенезе МАЖБП преобладает гипотеза множественных «ударов по печени» [9]: генетическая предрасположенность к нарушениям метаболизма жиров и углеводов, дисфункциональное взаимодействие ферментных систем печени, кишечника, поджелудочной железы, наличие дисбиотических изменений кишечника, повышенной проницаемости кишечного барьера, системное воспаление при ожирении, инсулинорезистентность приводят к накоплению триглицеридов в гепатоцитах (стеатозу), липотоксичности с развитием митохондриальной дисфункции, накоплению продуктов перекисного окисления липидов, развитию гепатоцеллюлярного воспаления, активации клеток Купфера, звездчатых клеток с развитием фиброза печени.
МАЖБП имеет четкие диагностические критерии: наличие стеатоза печени в сочетании как минимум с 1 из 3 критериев:
- избыточная масса тела/ожирение;
- наличие сахарного диабета II типа;
- метаболическая дисрегуляция (инсулинорезистентность, дислипидемия) [10].
МАЖБП представляет собой широкий спектр состояний, начиная c жировой дистрофии печени, которая обычно имеет доброкачественное непрогрессирующее клиническое течение, до неалкогольного стеатогепатита (в 20% случаев) с разной степенью фиброза печени, который может прогрессировать до цирроза (терминальной стадии заболевания печени) или карциномы печени в более старшем возрасте [9]. Распространенность стеатогепатита у детей с ожирением составляет 12-26% [2].
Методы диагностики
Учитывая, что МАЖБП чаще всего протекает бессимптомно или с неспецифическими жалобами (слабость, повышенная утомляемость), для ее диагностики необходимо применять лабораторно-инструментальные методы, позволяющие оценить структуру паренхимы печени, степень накопления жира, активность воспаления при стеатогепатите, степень фиброза печени, а также метаболический фон (инсулинорезистентность, дислипидемию), на котором развилась МАЖБП [11].
При физикальном осмотре ребенка важно проанализировать параметры физического развития: массу тела, рост, индекс массы тела (ИМТ), SDSимт (standard deviation score, Z-scores) Значения SDSимт от 1,0 до 2,0 свидетельствуют об избыточной массе тела, более 2,0 - об ожирении [12].
«Золотым стандартом» диагностики МАЖБП является биопсия печени с последующим гистологическим исследованием биоптата для оценки выраженности воспаления, степени жировой инфильтрации печени, наличия фиброза. Но этот метод является инвазивным, сопряжен с частым развитием осложнений (внутрибрюшного кровотечения со смертностью примерно в 0,03% случаев), позволяет исследовать небольшой объем исследуемой ткани (0,00002 от общего объема) и требует длительного ожидания результатов [13].
Альтернативу составляют неинвазивные методики оценки степени стеатоза и фиброза печени:
1. Биохимические расчетные методики:
- SteatoTest - оценка степени стеатоза печени;
- NashTest - количественная оценка стеатогепатита и прогноз;
- FibroTest, тест FIB-4, PNFI (Pediatric NAF LD Fibrosis Index) - количественная оценка фиброза печени.
Серологические маркеры фиброза обладают значительной чувствительностью, но малой специфичностью [14].
2. Традиционное ультразвуковое исследование печени - простой и доступный способ диагностики, однако он не способен в полной мере оценить степень стеатоза и фибротические изменения в паренхиме печени.
3. Эластометрия печени на аппаратах iLivTouch (Китай), Fibroscan (Франция) позволяет получить количественную характеристику содержания жира и степени фиброза печени [14].
Эластометрия печени
Эластометрия (транзиентная эластография) является стандартом измерения плотности ткани [15]. Метод является неинвазивным, количественным, высокоточным, быстрым. В корпусе датчика аппарата расположены два элемента: ультразвуковой сканер и электродинамический вибратор. Электродинамический вибратор генерирует сдвиговую волну, ультразвуковым сенсором измеряется скорость распространения сдвиговой волны, которая прямо пропорциональна эластичности печени. В соответствии со степенью эластичности печени определяется степень ее фиброза (по METAVIR). Одновременно аппарат может измерять степень затухания эхосигнала, то есть количественно оценивать содержание жира в печени. Принципы оценки степени фиброза и стеатоза печени отражены на рис. 3-5.
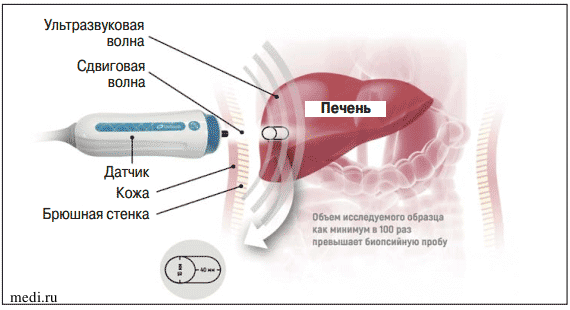 Рис. 3. Схема проведения транзиентной эластографии печени
Рис. 3. Схема проведения транзиентной эластографии печени
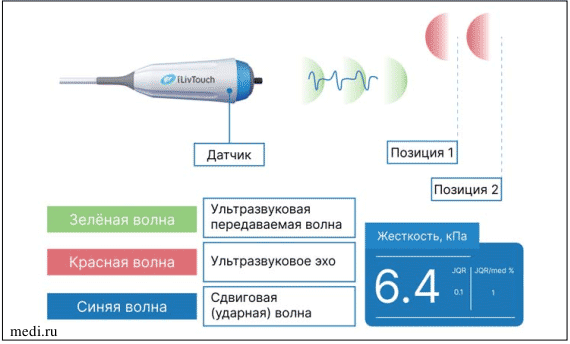 Рис. 4. Принцип проведения транзиентной эластографии -количественной оценки фиброза печени
Рис. 4. Принцип проведения транзиентной эластографии -количественной оценки фиброза печени
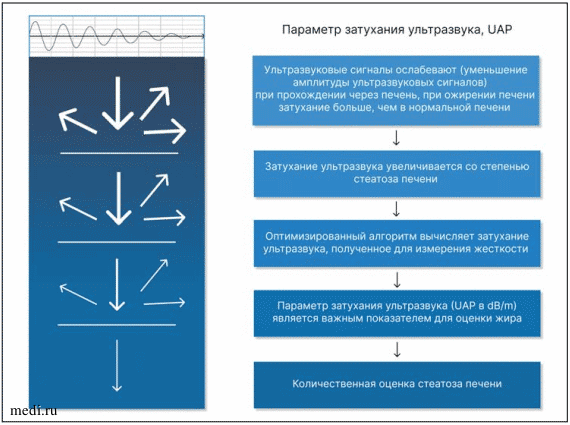 Рис. 5. Принцип количественной оценки стеатоза печени по уровню затухания ультразвукового сигнала
Рис. 5. Принцип количественной оценки стеатоза печени по уровню затухания ультразвукового сигнала
Аппарат iLivTouch производит компания Wuxi Hisky Medical Co., Ltd. (HI8KY MED), основанная в 2010 г. и специализирующаяся на разработке высокотехнологичного медицинского оборудования для неинвазивной диагностики печени. Команда основателей Hisky Medical под руководством профессора Бай Цзин из Университета Цинхуа начала проводить исследования в области теории и технологии эластографии в 1993 г. и стала одной из ведущих мировых исследовательских групп в этой области. В 2018 г. компания Hisky Medical получила сертификацию FDA (США).
Материал и методы
В Детской городской клинической больнице им. З.А. Башляевой Департамента здравоохранения г. Москвы» проводится исследование распространенности и выраженности МАЖБП у детей с ожирением с определением степени стеатоза и фиброза. Критерии включения: возраст детей 10-17 лет, ИМТ ≥2SDS. Для определения степени стеатоза и фиброза печени проводится транзиентная эластография на аппарате iLivTouch (Китай). Представляем предварительные результаты нашего исследования.
Результаты
В исследование включены 78 детей с ожирением IIV степени, средний возраст составил 14 лет (10-17 лет). Среди них мальчики (п = 42) преобладали над девочками (п = 36). Наиболее часто у детей выявлялось ожирение III степени - у 36 (46,2%) из 78 человек (рис. 6).
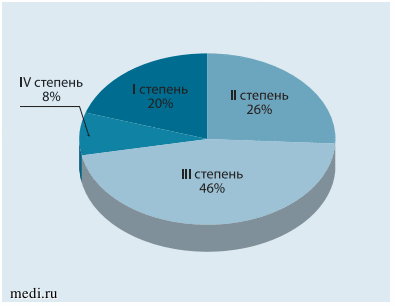 Рис. 6. Распределение детей в зависимости от степени ожирения
Рис. 6. Распределение детей в зависимости от степени ожирения
У 33 (42,3%) детей с ожирением диагностирован значительный стеатоз (S3), у 19 (24,4%) - умеренный стеатоз (S2), у 18 (23,1%) - незначительный стеатоз (S1),у8(10%) стеатоз печени отсутствовал (S0) (рис.7). Доля детей с отсутствием стеатоза уменьшалась по мере нарастания степени ожирения, а доля детей со значительным стеатозом, напротив, увеличивалась (рис. 8).
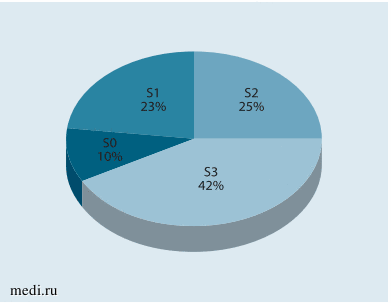 Рис. 7. Распределение детей с ожирением по выраженности стеатоза печени
Рис. 7. Распределение детей с ожирением по выраженности стеатоза печени
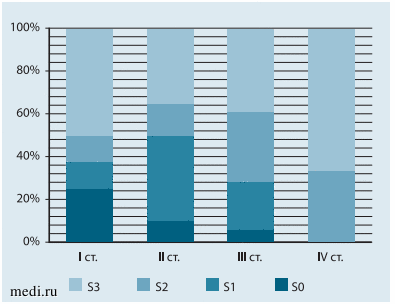 Рис. 8. Выраженность стеатоза печени в зависимости от степени ожирения
Рис. 8. Выраженность стеатоза печени в зависимости от степени ожирения
У подавляющего большинства детей с ожирением (у 50 (64,1%) из 78) при эластометрии достоверных признаков фиброза печени не выявлено, при этом у 28 (35,9%) были обнаружены признаки значимого фиброза печени, из них у 15 (19%) детей - II стадия фиброза по шкале METAVIR (F2), у 9 (11,5%) детей -II-III стадия (F2-F3), у 3 (3,8%) - III-IV стадия, у 1 ребенка с морбидным ожирением - IV стадия фиброза. (рис. 9). С увеличением степени ожирения увеличивалась доля детей с фиброзом и его выраженность (рис. 10).
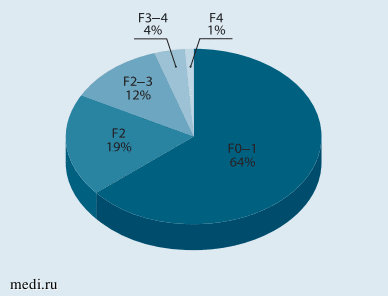 Рис. 9. Распределение детей с ожирением по выраженности фиброза печени
Рис. 9. Распределение детей с ожирением по выраженности фиброза печени
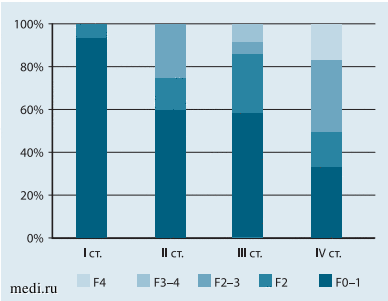 Рис. 10. Выраженность фиброза печени в зависимости от степени ожирения
Рис. 10. Выраженность фиброза печени в зависимости от степени ожирения
Обсуждение
С увеличением степени ожирения увеличивается доля детей со стеатозом и фиброзом печени, что при отсутствии снижения веса может приводить к циррозу печени в более старшем возрасте. Таким образом, дети с ожирением входят в группу риска по развитию фиброза, а в последующем и цирроза печени.
Применение метода транзиентной эластографии позволяет оценить степень фиброза и стеатоза печени у детей с ожирением. Раннее выявление и целенаправленное лечение пациентов с МАЖБП может предотвратить последствия, связанные с осложнениями (включая развитие терминальной стадии заболевания и гепатоцеллюлярной карциномы). Дальнейшие положительные эффекты могут быть связаны с уменьшением факторов риска внепеченочных осложнений, включая сердечно-сосудистые заболевания и злокачественные новообразования.
Каждый врач должен помнить слова известного гепатолога профессора Hans Popper (1903-1988): «Любой, кто может остановить или отсрочить фиброз печени, сможет вылечить большинство хронических заболеваний печени». Поэтому так важно выявлять заболевание печени на ранних стадиях и предпринимать все возможные усилия по прекращению действия повреждающего печень фактора.
Литература
1. Worldwide trends in body-mass index, underweight, overweight, and obesity from 1975 to 2016: a pooled analysis of 2416 population-based measurement studies in 128*9 million children, adolescents, and adults. NCD Risk Factor Collaboration (NCD-RisC) // Lancet. 2017. Vol. 390, No. 10113. P. 26272642.
2. Стеатогепатит у детей с ожирением / А.А. Звягин [и др.] // Вопросы современной педиатрии. 2021. Т. 20, № 3. С. 238244.
3. Pathophysiological Mechanisms in Non-Alcoholic Fatty Liver Disease: From Drivers to Targets / A. 8antos-Las [et al.] // Biomedicines. 2022. Vol. 10, No. 1. P. 46.
4. Доклад комиссии по ликвидации детского ожирения, ВОЗ, 2016.
5. Global epidemiology of nonalcoholic fatty liver disease-Meta-analytic assessment of prevalence, incidence, and outcomes / Z.M. Younossi [et al.] // Hepatology. 2016. Vol. 64. P. 73-84.
6. Adiponectin-leptin ratio for the early detection of lean non-alcoholic fatty liver disease independent of insulin resistance / C.-W. Lu [et al.] // Annals of Medicine. 2023. Vol. 55, No. 1. P. 634-642.
7. Prevalence of fatty liver in children and adolescents / J.B. Schwimmer [et al.] // Pediatrics. 2006. Vol. 118. P. 1388-1393.
8. Molecular mechanisms of lipotoxicity and glucotoxicity in nonalcoholic fatty liver disease / M. Mota [et al.] // Metabolism. 2016. Vol. 65. P. 1049-1061.
9. Liver Steatosis, Gut-Liver Axis, Microbiome and Environmental Factors. A Never-Ending Bidirectional Cross-Talk / A. Di Ciaula [et al.] // Journal of Clinical Medicine. 2020. Vol. 9, No. 8. P. 2648.
10. A new definition for metabolic dysfunction-associated fatty liver disease: An international expert consensus statement / M. Eslam [et al.] // Journal of Hepatology. 2020. Vol. 73. P. 202209.
11. Non-alcoholic fatty liver disease severity and metabolic complications in obese children: impact of omega-3 fatty acids. Controlled Clinical Trial / 8. Spahis [et al.] // Journal of Nutritional Biochemistry. 2018. Vol. 58. P. 28-36.
12. Алимова И.Л. Перспективы применения в педиатрической практике федеральных клинических рекомендаций «Диагностика и лечение ожирения у детей и подростков» // Российский вестник перинатологии и педиатрии. 2015. № 1. С. 66-70.
13. Percutaneous liver biopsy: pathologic diagnosis and complications in children / S.S. Short [et al.] // Journal of Pediatric Gastroenterology and Nutrition. 2013. Vol. 57, No. 5. P. 644-648.
14. Ивлева С.А., Дворяковский И.В., Смирнов И.Е. Современные неинвазивные методы диагностики фиброза печени у детей // Российский педиатрический журнал. 2017. Т. 20, № 5. С. 300-306.
15. EASL-ALEH Clinical Practice Guidelines: Non-invasive tests for evaluation of liver disease severity and prognosis // Journal of Hepatology. 2015. Vol. 63. P. 237-264.

