Ректовагинальные свищи у взрослых. Клинические рекомендации.
Статьи
Ректовагинальные свищи у взрослых
- Ассоциация колопроктологов России
Оглавление
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 4. Реабилитация
- 5. Профилактика и диспансерное наблюдение
- 6. Дополнительная информация, влияющая на течение и исход заболевания
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение А3. Связанные документы
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
Ключевые слова
-
ректовагинальный свищ
-
коловагинальный свищ
-
ректовагинальная перегородка
-
послеродовые осложнения
-
колостома
-
радикальное лечение
-
взрослые
-
колопроктология
Список сокращений
БК – болезнь Крона
ВЗК – воспалительные заболевания кишечника
ДИ – доверительный интервал
ЗАПК - запирательный аппарат прямой кишки
МРТ – магнитно-резонансная томография
РКИ – рандомизированное контролируемое исследование
РВС – ректовагинальный свищ
УДД – уровень достоверности доказательств
УУР – уровень убедительности рекомендаций
УЗИ – ультразвуковое исследование
Термины и определения
Ректовагинальный свищ – патологическое соустье между прямой кишкой и влагалищем.
Рецидив ректовагинального свища – повторное появление патологического сообщения между прямой кишкой и влагалищем спустя некоторое время после операции, сопровождавшейся положительным результатом, т.е. отсутствием на какой-то период времени клинических симптомов РВС (выделение кишечного содержимого через влагалище).
Сфинктеросохраняющая операция – операция при которой не происходит травмы сфинктерного аппарата прямой кишки или воздействие на сфинктерный аппарат является минимальным и не приводит к выраженному клинически значимому нарушению функции держания кишечного содержимого.
1. Краткая информация
1.1 Определение
Ректовагинальный свищ – патологическое соустье между прямой кишкой и влагалищем.
1.2 Этиология и патогенез
По данным литературы, число ректовагинальных свищей не превышает 5 процентов от всех свищей прямой кишки [1, 2, 3, 4]. Однако, учитывая полиэтилогичность заболевания, количество больных с ректовагинальными свищами значительно выше. Истинные показатели частоты заболевания неизвестны, так как эти пациентки по-прежнему остаются «многопрофильными» и получают помощь в гинекологических, проктологических, общехирургических стационарах либо не лечатся вообще.
По имеющимся в настоящее время данным, известно, что 88 % ректовагинальных свищей возникают после акушерской травмы, при этом травма промежности с последующим формированием свища отмечается в 0,1% родов через естественные родовые пути [2, 5]. Кроме того, РВС являются перианальным осложнением у пациентов с ВЗК в 0,2-2,1 % наблюдений [4, 6, 7, 8]. Частота формирования РВС после различных низких резекций прямой кишки превышает 10% [2, 5, 6, 9, 10, 11, 12, 13-18]. В последние годы количество послеоперационных РВС значительно возросло за счет использования различных степлеров при хирургическом лечении геморроя и применения синтетических имплантов при хирургической коррекции тазового пролапса [19-41]. Частота формирования РВС после такого хирургического лечения отмечается в 0,15% случаев [41].
1.3 Эпидемиология
По данным литературы, число ректовагинальных свищей не превышает 5 процентов от всех свищей прямой кишки, т.е.заболеваемость РВС составляет 0,1 случая на 10 тыс. населения в год, а распространенность заболевания составляет не более0,5 случаев на 100 тыс. населения [1, 2, 3, 4]. Однако, учитывая полиэтилогичность заболевания, количество больных с ректовагинальными свищами значительно выше. Истинные показатели частоты заболевания неизвестны, так как эти пациентки по-прежнему остаются «многопрофильными» и получают помощь в гинекологических, проктологических, общехирургических стационарах либо не лечатся вообще.
Наиболее часто заболевание развивается у молодых женщин в возрасте от 20 до 40 лет, что обуславливает социальную значимость данного заболевания.
1.4 Кодирование по МКБ-10
N82.3 – Свищ влагалищно-толстокишечный.
1.5 Классификация
1.5.1 По этиологическому фактору:
-
посттравматические;
послеродовые;
послеоперационные;
а) низкие резекции прямой кишки (с аппаратными анастомозами и без межкишечных соустий) [9, 2, 12-17, 30, 42];
б) операции по поводу геморроя (степплерные резекции и др.) [25-29];
в) операции по поводу тазового пролапса (STARR и др.) [30-41];
г) дренирование абсцессов малого таза [2, 3, 43];
-
ранения инородными предметами и половые девиации [2].
-
перианальные проявления ВЗК [2, 3, 4, 7, 8, 44, 45, 46];
-
воспалительные (парапроктиты, бартолиниты…) [2, 3, 43, 47];
-
опухолевая инвазия [2, 3, 9];
-
постлучевые [48-51];
-
ишемические (локальная ишемия, вызванная применением ректальных суппозиториев с сосудосуживающими препаратами, НПВС и др.) [2];
1.5.2 По уровню расположения свищевого отверстия в кишке выделяют [2, 3, 9]:
-
высокий (свищевое отверстие располагается выше зубчатой линии в прямой кишке);
-
низкий (свищевое отверстие располагается в анальном канале ниже и на уровне зубчатой линии).
Пояснения к формулировке диагноза:
При формулировке диагноза следует отразить этиологию заболевания, уровень расположения свищевого отверстия в кишке (указывается только при высоком расположении свищевого отверстия, при низком свище указывается отношение свищевого хода к анальному сфинктеру), а также наличие или отсутствие полостей, затеков по ходу свища и их локализацию. Если свищ является проявлением осложнений ВЗК, то в начале полностью формулируется диагноз основного заболевания.
Ниже приведены примеры формулировок диагноза:
-
«Послеродовый ректовагинальный свищ высокого уровня».
-
«Транссфинктерный ректовагинальный свищ с подкожным затеком».
-
«Болезнь Крона в форме колита с поражением восходящей, сигмовидной и прямой кишки, хроническое непрерывное течение, тяжелая форма. Перианальные проявления в виде ректовагинального свища высокого уровня. Гормональная зависимость».
1.6 Клиническая картина
К основным клиническим симптомам ректовагинального свища относятся выделение кишечных компонентов через влагалище, при низких свищах возможно наличие наружного свищевого отверстия на коже промежности либо в преддверии влагалища, дискомфорт, боли в области заднего прохода.
При наличии обострения гнойно-воспалительного процесса в ректовагинальной перегородке или параректальной клетчатке (учитывая анатомическое строение ректовагинальной перегородки, отмечается крайне редко) возможно появление общих воспалительных симптомов, таких как повышение температуры тела, лихорадка [1, 2, 3].
|
Возможные клинические проявления болезни в анамнезе |
Типичные клинические симптомы в момент осмотра |
||
|
a Боли неясного генеза в области женских половых органов, заднего прохода и прямой кишки |
aГноевидные либо сукровичные выделения их влагалища
aГноевидные выделения из заднего прохода |
aНаличие свищевого отверстия во влагалище
aКаловые, серозные, гнойные или сукровичные выделения из влагалища и/или заднего прохода |
aДискомфорт, боли в области влагалища и заднего прохода
aВоспалительный инфильтрат в ректовагинальной перегородке |
Диагноз выставляется на основании сочетания данных анамнеза, клинической картины и типичных изменений, выявляемых при ультразвуковом и/или рентгенологическом исследованиях [1, 2, 3, 6,11].
2. Диагностика
2.1 Жалобы и анамнез
При сборе анамнеза внимание акцентируется на возможных этиологических факторах возникновения заболевания: роды и особенности их течения; наличие в анамнезе оперативных вмешательств на органах малого таза; проведение лучевой терапии; оценивается кишечная симптоматика [1, 2, 3, 9, 52].
2.2 Физикальное обследование
-
Рекомендуется проведение наружного осмотра, измерения роста, массы тела, уровня физического развития.
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
-
Рекомендуется проведение наружного осмотра наружных женских половых органов, паховых и перианальной областей [1, 2, 3, 9, 52].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
-
Рекомендуется проведение пальпации паховых областей, области наружных женских половых органов, перианальной области (определение наличия или отсутствия лимфатических узлов, инфильтративных изменений мягких тканей).
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
-
Рекомендуется выполнить исследование анального рефлекса.
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
-
Рекомендуется проведение вагинального исследования для оценки наличия, уровня расположения свищевого отверстия во влагалище, наличия и выраженности рубцового процесса во влагалище, наличия гнойных затеков в полости таза [1, 2, 3, 9].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
-
Рекомендуется выполнение пальцевого исследования анального канала и прямой кишки.
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: Определяется наличие и протяженность рубцового процесса в области свищевого отверстия и в ректовагинальной перегородке. Выявляются гнойные затеки в полости таза. Оценивается состояние анального сфинктера, сохранность и состояние мышц тазового дна. Определяются также анатомические соотношения мышечных и костных структур тазового кольца. Во время исследования оцениваются тонус и волевые усилия сфинктера заднего прохода, характер его сокращений, наличие зияния заднего прохода после извлечения пальца [1-3, 9].
-
Рекомендуется проведение бимануального исследования.
Уровень убедительности рекомендаций -С (уровень достоверности доказательств – 5)
Комментарии: оценивается состояние ректовагинальной перегородки, подвижность передней стенки прямой кишки и задней стенки влагалища относительно друг друга. Определяется наличие и выраженность гнойных затеков и рубцового процесса в ректовагинальной перегородке и полости таза. Определяется характер свищевого хода: трубчатый либо губчатый [1-3, 9].
-
Рекомендуется проведение зондирования хода.
Уровень убедительности рекомендаций -С (уровень достоверности доказательств – 5)
Комментарии: оценка расположения свищевого хода по отношению к анальному каналу, прямой кишке, оценка степени вовлеченности мышечных структур сфинктера, наличия полостей затеков по ходу свища, ход свища в ректовагинальной перегородке [1-3, 9].
-
Рекомендуется только при наличии наружного свищевого отверстия выполнение пробы с красителем для выявления сообщения наружного свищевого отверстия с просветом прямой кишки, прокрашивание дополнительных свищевых ходов и полостей [1-3, 9].
Уровень убедительности рекомендаций -С (уровень достоверности доказательств – 5)
2.3 Лабораторная диагностика
-
С целью дифференциальной диагностики и определения тяжести течения заболевания рекомендуется проведение общего анализа крови с исследованием лейкоцитарной формулы, общего анализа мочи, биохимического анализа крови (общий белок, альбумин, мочевина, креатинин, глюкоза, аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), исследование электролитов крови (натрий, калий, хлор), гемокоагулограмма [1-3, 9].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
-
Рекомендуется проведение микробиологического исследования, отделяемого из влагалища и свищевого хода (при его наличии) и определения чувствительности к антибактериальным препаратам при активном гнойно-воспалительном процессе и необходимости проведения антибактериальной терапии в пред/послеоперационном периоде [1-3, 9].
Уровень убедительности рекомендаций -С (уровень достоверности доказательств – 5)
2.4 Инструментальная диагностика
-
Рекомендуется выполнение кольпоскопии для осмотра состояния стенок влагалища, шейки матки, визуализации зоны свищевого отверстия [1-3, 9].
Уровень убедительности рекомендаций -С (уровень достоверности доказательств – 5)
-
Рекомендуется выполнение аноскопии для осмотра стенок анального канала и дистального отдела прямой кишки [1-3, 9].
Уровень убедительности рекомендаций -С (уровень достоверности доказательств – 5)
Комментарии: Аноскопия может проводиться с целью точного определения локализации, визуализации и оценки диаметра внутреннего свищевого отверстия, наличия или отсутствия рубцовых изменений стенок анального канала и прямой кишки, оценки наличия сопутствующих заболеваний анального канала.
-
Рекомендуется выполнение ректороманоскопии с целью диагностики сопутствующих заболеваний прямой и сигмовидной кишки [1-3, 9].
Уровень убедительности рекомендаций -А (уровень достоверности доказательств – 1а)
-
Рекомендуется выполнение колоноскопии для осмотра всех отделов толстой кишки и терминального отдела подвздошной кишки [1-3, 9].
Уровень убедительности рекомендаций -А (уровень достоверности доказательств – 1а)
Комментарии: Исследование проводится в качестве дополнительного метода обследования с целью оценки наличия или отсутствия сопутствующих изменений толстой кишки, воспалительных изменений характерных для болезни Крона и язвенного колита.
-
Рекомендуется выполнение проктографии (иригоскопии) для выявления уровня выхода контраста из прямой кишки во влагалище, протяженности свищевого хода при его трубчатом характере, наличия и распространенности гнойных затеков. Также определяется рельеф слизистой оболочки прямой кишки, величина ректоанального угла, состояние тазового дна, наличие суженных и расширенных участков, каловых камней, аномальное расположение отделов толстой кишки и т.д. [1-3, 9].
Уровень убедительности рекомендаций -С (уровень достоверности доказательств – 5)
-
Рекомендуется выполнение трехмерной ультрасонографии ректальным датчиком. Ультразвуковое исследование позволяет определить характер свищевого хода, его протяженность, отношение к анальному сфинктеру, наличие и характер гнойных затеков. Также выявляются локальные изменения в мышечных структурах ЗАПК, наличие и протяженность его дефектов, состояние мышц тазового дна. Также доказана несомненная эффективность трансанального ультразвукового исследования в определении дефектов внутреннего и наружного сфинктера [53, 54]. Следует отметить, что при свищах прямой кишки информативность ультразвуковой диагностики не уступает магнитно-резонансной томографии [47, 55, 56];
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: Исследование является методом выбора для оценки расположения свищевого хода по отношению к анальному сфинктеру, уточнения расположения внутреннего свищевого отверстия, диагностике гнойных затеков, выявления дополнительных свищевых ходов.
-
Рекомендуется выполнение магнитно-резонансной томографии малого таза (наряду с УЗИ ректальным датчиком является методом выбора для оценки расположения свищевого хода по отношению к анальному сфинктеру, уточнения локализации внутреннего свищевого отверстия, диагностике гнойных затеков полости таза, выявления дополнительных свищевых ходов) [57, 58].
Уровень убедительности рекомендаций - А (уровень достоверности доказательств – 1а)
-
Рекомендуется выполнение исследования функционального состояния замыкательного аппарата прямой кишки (показано перед операцией у больных с изначальными нарушениями функции анального сфинктера, у больных ранее оперированных по поводу заболеваний аноректальной области, у пациенток с послеродовыми ректовагинальными свищами) [1-3, 9].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
2.5 Иная диагностика
-
Рекомендуется проведение цитологического исследования материала из свищевого хода и биопсии из зоны свищевого отверстия во влагалище или стенки свищевого хода при подозрении на наличие злокачественного процесса [1-3, 9];
Уровень убедительности рекомендаций -А (уровень достоверности доказательств – 1а)
Комментарии: Биопсия необходима для получения материала с целью проведения гистологического и иммуногистохимического исследования.
-
При подозрении на рецидив заболевания после хирургического лечения рекомендуется выполнить комплекс диагностических мероприятий (см. физикальные, лабораторные, инструментальные методы обследования в объеме, который зависит от конкретной сложившейся ситуации) [1-3, 9].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
2.6 Дифференциальная диагностика
Учитывая характерную клиническую картину, дифференциальный диагноз следует проводить лишь со свищами между другими отделами ЖКТ и женскими половыми органами (коловагинальные свищи, энтеровагинальные свищи). Наиболее важным является выявление этиологической причины формирования ректовагинального свища [1-3, 9].
3. Лечение
3.1 Консервативное лечение
В единичных исследованиях описаны случаи закрытия ректовагинального свища на фоне: ограничения пассажа кала в зоне свищевого отверстия (высокие клизмы, диета); санации прямой кишки и влагалища; воздействия на выстилку свищевого хода физическими (выскабливание), химическими (щелочные растворы), биологическими (ферментативные препараты) методами; применения аутогемотерапии в зоне свища и т.п. Исследования проведены на крайне малых группах пациенток, отдаленные результаты не описаны [2, 9, 59, 60].
-
При свищах, являющихся следствием ВЗК (ЯК, БК) пациенткам показано рекомендовано противовоспалительное лечение [7, 8, 44, 45, 46, 61].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
3.2 Хирургическое лечение
Критерии начала хирургического лечения:
-
Подписанное согласие пациента на лечение;
-
Отсутствие хронических заболеваний в стадии декомпенсации, тяжелых органных дисфункций.
Показания и противопоказания для хирургического лечения:
Показания: единственным радикальным методом лечения ректовагинальных свищей прямой кишки является хирургический [1-3, 9].
Противопоказания: тяжелые заболевания различных органов и систем в стадии декомпенсации. Если удается добиться улучшения состояния после проведенного лечения, то операция становится возможной.
Сроки выполнения радикальной операции определяются, в основном, клиническим течением болезни. Большинство больных оперируются в плановом порядке. При остром течении заболевания с формированием абсцесса, операция в неотложном порядке. Нецелесообразно откладывать радикальное лечение надолго, потому что постоянное инфицирование влагалища кишечным содержимым приводит к развитию воспалительных заболеваний мочеполовой системы, бесконтрольное выделение кала из влагалища ведет к полной социальной дезадаптации пациенток.
Наиболее распространенные виды операций при ректовагинальных свищах [1-3, 9]:
-
иссечение свища в просвет прямой кишки;
-
иссечение свища, сфинктеропластика;
-
сегментарная проктопластика (иссечение свища с перемещением слизисто-подслизистого, слизисто-мышечного или полнослойного лоскута прямой кишки в анальный канал);
-
иссечение свища с раздельным ушиванием дефектов прямой кишки и влагалища;
-
ликвидация свища расщепленным прямокишечно-влагалищным лоскутом;
-
«инвагинационный» метод ликвидации свища.
Выбор метода операции определяется с учетом следующих характеристик:
-
локализация свищевого хода по отношению к наружному сфинктеру заднего прохода;
-
уровень расположения свищевого отверстия в прямой кишке;
-
наличие гнойных полостей и инфильтратов в ректовагинальной перегородке и параректальной клетчатке.
3.2.1 Хирургическое лечение «низких» ректовагинальных свищей
-
Рассечение или иссечение свища в просвет кишки рекомендовано при вовлечении не более 1/3 анального сфинктера).
Уровень убедительности рекомендаций - В (уровень достоверности доказательств – 1b)
Комментарии: свищевой ход рассекается в просвет кишки на зонде или иссекается из окружающих тканей на зонде. Рана не ушивается или производится подшивание краев раны ко дну.
На сегодняшний день нет однозначного ответа на вопрос, какой объем мышечных структур может быть рассечен при операции по поводу свища заднего прохода или прямой кишки. Эффективность операции рассечения или иссечения свища в просвет кишки достаточно высока и колеблется от 92 до 97 % [2, 3, 62, 63].
-
Сфинктеропластика (иссечение свища) рекомендована при наличии сопутствующей недостаточности анального сфинктера, рубцовом замещении мышечной ткани анального сфинктера).
Уровень убедительности рекомендаций –В (уровень достоверности доказательств – 3)
Комментарии: выполняется иссечение свища в просвет кишки. Выделяются и мобилизуются концы сфинктера и без натяжения, ушиваются конец в конец. Хорошие результаты лечения возможны только при адекватной мобилизации обоих концов сфинктера. Излечение больных описано в 41-100% наблюдений [2, 3,21-24,62-66].
-
Сегментарная проктопластика (иссечение свища с перемещением слизисто-подслизистого, слизисто-мышечного или полнослойного лоскута прямой кишки в анальный канал) рекомендована при сохранной функции анального сфинктера, интактной стенке нижнеампулярного отдела прямой кишки).
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: выполняется иссечение свища до свищевого отверстия в кишке. Мобилизуется и низводится слизисто-подслизистый, слизисто-мышечный либо полнослойный лоскут с его фиксацией в анальном канале. Излечение больных описано в 50-70% наблюдений [2, 3, 6, 22, 45, 47, 64, 67, 68].
3.2.2 Хирургическое лечение «высоких» ректовагинальных свищей
-
Операция Мартиуса (транспозиция луковично-пещеристой мышцы в ректовагинальную перегородку между ушитыми дефектами прямой кишки и влагалища) рекомендована при рецидивном характере болезни, сложных свищах, выраженных рубцово-фиброзных изменениях ректовагинальной перегородки, стенок влагалища и прямой кишки, лучевых и «кроновских» свищах. Применение метода возможно при наличии превентивной колостомы.
Уровень убедительности рекомендаций - В (уровень достоверности доказательств – 1b)
Комментарии: Вариантами операции являются: перемещение фрагмента жировой ткани на сосудистой ножке из области большой половой губы либо паховой складки. Расщепляется ректовагинальная перегородка, иссекаются свищевые отверстия в кишке и влагалище. Дефекты стенок влагалища и прямой кишки ушиваются. Выделяется луковично-пещеристая мышца на сосудистой ножке (фрагмент жировой ткани на сосудистой ножке из области большой половой губы либо паховой складки), осуществляется ее транспозиция в ректовагинальную перегородку. Излечение больных описано в 50-94% наблюдений [2, 69, 70].
-
Транспозиция нежной мышцы бедра в ректовагинальную перегородку между ушитыми дефектами прямой кишки и влагалища рекомендовано при рецидивном характере болезни, сложных свищах, выраженных рубцово-фиброзных изменениях ректовагинальной перегородки, стенок влагалища и прямой кишки, лучевых и «кроновских» свищах.
Уровень убедительности рекомендаций -В (уровень достоверности доказательств – 1b)
Комментарии: расщепляется ректовагинальная перегородка, иссекаются свищевые отверстия в кишке и влагалище. Дефекты стенок влагалища и прямой кишки ушиваются. Выделяется нежная мышца бедра на сосудистой ножке, осуществляется ее транспозиция в ректовагинальную перегородку. Излечение больных описано в 50-92% наблюдений [2,71,72, 73].
Показания: высокие ректовагинальные свищи, рецидивные ректовагинальные свищи, ректовагинальные свищи при БК, постлучевые ректовагинальные свищи.
-
Ушивание дефекта либо резекция сегмента кишки, несущего свищевое отверстие абдоминальным (лапароскопическим) либо комбинированным доступом рекомендовано при наиболее высоком расположении свищей, рецидивном характере болезни, сложных свищах, выраженных рубцово-фиброзных изменениях ректовагинальной перегородки, стенок влагалища и прямой кишки, лучевых и «кроновских» свищах. Применение метода возможно при наличии интактного отдела прямой кишки.
Уровень убедительности рекомендаций -С (уровень достоверности доказательств – 5)
Комментарии: абдоминальным (лапароскопическим) либо комбинированным доступом мобилизуется прямая кишка (объем мобилизации проксимальных отделов толстой кишки определяется после интраоперационной ревизии) и задняя стенка влагалища дистальнее свища. Выполняется иссечение свища и патологически измененных тканей в области свищевых отверстий. Выполняется раздельное ушивание дефектов стенки влагалища и прямой кишки. При выраженных проявлениях гнойно-воспалительного процесса, больших размерах дефекта стенки кишки, выраженных рубцовых изменениях с деформацией стенки кишки выполняется резекция сегмента прямой кишки, несущего свищевое отверстие. Формируется ректоректальный (колоректальный) либо ректоанальный (колоанальный) анастомоз. Излечение больных описано в 75-100% наблюдений [1-3, 9, 68,74-77].
-
Ликвидация свища расщепленным влагалищно-прямокишечным лоскутом рекомендована при рецидивном характере болезни, сложных свищах, выраженных рубцово-фиброзных изменениях ректовагинальной перегородки, стенок влагалища и прямой кишки, лучевых и «кроновских» свищах.
Уровень убедительности рекомендаций -С (уровень достоверности доказательств – 5)
Комментарии: свищ иссекается в пределах здоровых тканей. Затем производится расщепление ректовагинальной перегородки и мобилизация задней стенки влагалища и передней стенки прямой кишки в проксимальном направлении от раны. Затем формируется «ложе» для фиксации низведенного расщепленного лоскута во влагалище и прямой кишке. Расщепленная ректовагинальная перегородка низводится в виде «рукава» и фиксируется к анальному сфинктеру, в прямой кишке и влагалище. Предварительные результаты: излечение больных отмечено в 71,9% наблюдений.
-
Ликвидация свища «инвагинационным» методом рекомендована при высоких ректовагинальных свищах не более 1,0 см в диаметре, при отсутствии воспалительных и рубцовых изменений ректовагинальной перегородки в области свищевого хода.
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: свищевой вход от свищевого отверстия во влагалище выделяется до стенки прямой кишки в виде «трубки». Затем происходит инвагинация свищевого хода в просвет кишки. Предварительные результаты: излечение больных отмечено в 78,9% наблюдений.
3.3.3 Роль кишечной стомы в лечении ректовагинальных свищей
-
Вопрос о формировании стомы рекомендовано решать строго индивидуально в каждом конкретном случае.
Уровень убедительности рекомендаций -С (уровень достоверности доказательств – 5)
Комментарии: При высоких и сложных ректовагинальных свищах, независимо от этиологии, формирование превентивной кишечной стомы позволяет существенно снизить риск развития послеоперационных осложнений, улучшить результаты лечения [1-3, 9, 78-80].
4. Реабилитация
В послеоперационном периоде пациентам, перенесшим операцию по поводу ректовагинального свища, требуется регулярное выполнение перевязок, заключающихся в санации просвета влагалища растворами антисептиков и нанесении на раневую поверхность мазевых основ на водорастворимой основе.
После пластических оперативных вмешательств по поводу ректовагинальных свищей необходимо проведение мероприятий, направленных на смягчение стула с помощью диеты и приема слабительных препаратов, ограничение физических нагрузок, связанных с повышением внутрибрюшного давления и напряжением мышц тазового дна.
После выписки из стационара, на период заживления раны пациенты должны находиться под наблюдением колопроктолога или хирурга поликлиники.
5. Профилактика и диспансерное наблюдение
5.1 Профилактика
Улучшение качества акушерских пособий, сокращение частоты послеродовых осложнений. При возникающих акушерских осложнениях показано правильное и своевременное их лечение (ушивание разрывов) и адекватное послеродовое и послеоперационное ведение.
Улучшение качества хирургической помощи больным с заболеваниями анального канала и дистальной части прямой кишки:
-
правильный выбор тактики оперативного лечения;
-
правильная техника выполнения данных вмешательств;
-
улучшение качества периоперационного ведения пациентов;
-
своевременное выявление и правильное ведение пациентов с ВЗК.
-
правильный подбор дозы лучевой терапии у пациенток со злокачественными заболеваниями органов таза [1-3, 9].
5.2 Диспансерное ведение
-
После окончания лечения и заживления ран рекомендуются контрольные обследования врачом-колопроктологом в течение первого года 1 раз в 6 месяцев.
Уровень убедительности рекомендаций -С (уровень достоверности доказательств – 5)
6. Дополнительная информация, влияющая на течение и исход заболевания
Отрицательно влияют на исход лечения:
-
Присоединение инфекционных осложнений.
-
Нарушение стула (диарея или запор).
-
Несоблюдение пациентом ограничений двигательной активности и физических нагрузок.
Критерии оценки качества медицинской помощи
Критерии оценка качества специализированной медицинской помощи
Список литературы
-
Воробьев Г.И. Основы колопроктологии М.: 2006. 432 с.
-
Проценко В.М., Додица А.Н., Мурадов Б.Т. Хирургическое лечение толстокишечно-влагалищных свищей. М.: ПК НПО «Союзмединформ». 1993. 14 с.
-
Шелыгин Ю.А., Благодарный Л.А. Справочник по колопроктологии. М.: Издательство «Литтерра». 2012. 608 с.
-
Tsang C.B., Rothenberger D.A., Rectovaginal fistulas. Therapeutic options // Surg Clin North Am. 1997. 77(1). P. 95-114.
-
Homsi R., Daikoku NH., Littlejohn J., Wheeless C.R Jr. Episiotomy: risks of dehiscence and rectovaginal fistula. // Obstet Gynecol Surv, 1994. № 49(12). Р. 803-808.
-
Saclarides T.J. Rectovaginal fistula // Surg Clin North Am. 2002. № 82(6). P. 1261-1272.
-
Andreani S.M., Dang H.H., Grondona P., Khan A.Z., Edwards D.P. Rectovaginal fistula in Crohn"s disease // Dis Colon Rectum. 2007. № 50(12). Р. 2215-2222.
-
Hannaway C.D., Hull T.L. Current considerations in the management of rectovaginal fistula from Crohn"s disease // Colorectal Dis. 2008. № 10(8). Р. 747-755.
-
Додица А.Н., Проценко В.М., Полетов Н.Н., Ефремов А.В. Результаты лечения толстокишечно-влагалищных свищей // Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 1995. № 3(5). С. 195-196.
-
Senatore P.J. Jr. Anovaginal fistulae // Surg Clin North Am. 1994. № 74(6). P. 1361-1375.
-
Bahadursingh A.M., Longo W.E. Colovaginal fistulas. Etiology and management. J Reprod Med., 2003. № 48(7). P. 489-495.
-
Kosugi C., Saito N., Kimata Y., Ono M., Sugito M., Ito M., Sato K., Koda K., Miyazaki M. Rectovaginal fistulas after rectal cancer surgery: Incidence and operative repair by gluteal-fold flap repair // Surgery. 2005. № 137(3). P. 329-336.
-
Matthiessen P., Hansson L., Sj?dahl R., Ruteg?rd J. Anastomoticvaginal fistula (AVF) after anterior resection of the rectum for cancer-occurrence and risk factors // Colorectal Dis. 2010. № 12(4). P. 351-357.
-
Yodonawa S., Ogawa I., Yoshida S., Ito H., Kobayashi K., Kubokawa R. Rectovaginal Fistula after Low Anterior Resection for Rectal Cancer Using a Double Stapling Technique // Case Rep Gastroenterol. 2010. № 4(2). P. 224-228.
-
Shin U.S., Kim C.W., Yu C.S., Kim J.C. Delayed anastomotic leakage following sphincter-preserving surgery for rectal cancer // Int J Colorectal Dis. 2010. № 25(7). Р. 843-849.
-
Kim C.W., Kim J.H., Yu C.S., Shin U.S., Park J.S., Jung K.Y., Kim T.W., Yoon S.N., Lim S.B., Kim JC. Complications after sphincter-saving resection in rectal cancer patients according to whether chemoradiotherapy is performed before or after surgery // Int J Radiat Oncol Biol Phys. 2010. № 78(1). P. 156-163.
-
Gecim I.E., Wolff B.G., Pemberton J.H., Devine R.M., Dozois R.R. Does technique of anastomosis play any role in developing late perianal abscess or fistula? // Dis Colon Rectum. 2000. № 43(9). P. 1241-1245.
-
Lolohea S., Lynch A.C., Robertson G.B., Frizelle F.A. Ileal pouch-anal anastomosis-vaginal fistula: a review // Dis Colon Rectum. 2005. № 48(9). P. 1802-1810.
-
Goldaber K.G., Wendel P.J., McIntire D.D., Wendel G.D Jr. Postpartum perineal morbidity after fourth-degree perineal repair. Am J Obstet Gynecol, 1993. № 168(2). P. 489-493.
-
Brown H.W., Wang L., Bunker C.H., Lowder J.L. Lower reproductive tract fistula repairs in inpatient US women, 1979-2006 // Int Urogynecol J. 2012. № 23(4). P. 403-410.
-
Delancey J.O., Miller N.F., Berger M.B. Surgical approaches to postobstetrical perineal body defects (rectovaginal fistula and chronic third and fourth-degree lacerations) // Clin Obstet Gyneco. 2010. № 53(1).Р. 134-144.
-
Khanduja K.S., Padmanabhan A., Kerner B.A., Wise W.E., Aguilar P.S. Reconstruction of rectovaginal fistula with sphincter disruption by combining rectal mucosal advancement flap and anal sphincteroplasty // Dis Colon Rectum. 1999. № 42(11). P. 1432-1437.
-
Khanduja K.S., Yamashita H.J., Wise W.E Jr., Aguilar P.S., Hartmann R.F. Delayed repair of obstetric injuries of the anorectum and vagina. A stratified surgical approach // Dis Colon Rectum. 1994. 37(4). P. 344-349.
-
McCall M.L. Gynecological aspects of obstetrical delivery // Can Med Assoc J. 1963. 88. P. 177-181.
-
Angelone G., Giardiello C., Prota C. Stapled hemorrhoidopexy. Complications and 2-year follow-up // Chir Ital. 2006. № 58(6). Р. 753-760.
-
Giordano P., Gravante G., Sorge R., Ovens L., Nastro P. Long-term outcomes of stapled hemorrhoidopexy vs conventional hemorrhoidectomy: a meta-analysis of randomized controlled trials // Arch Surg, 2009. № 144(3). P. 266-272.
-
Giordano P., Nastro P., Davies A., Gravante G. Prospective evaluation of stapled haemorrhoidopexy versus transanal haemorrhoidal dearterialisation for stage II and III haemorrhoids: three-year outcomes // Tech Coloproctol. 2011. № 15(1). P. 67-73.
-
Beattie G.C., Loudon M.A. Haemorrhoid surgery revised // Lancet. 2000. 355(9215). Р. 1648.
-
Giordano A., della Corte M. Non-operative management of a rectovaginal fistula complicating stapled haemorrhoidectomy // Int J Colorectal Dis. 2008. № 23(7). Р. 727-728.
-
Bassi R., Rademacher J., Savoia A. Rectovaginal fistula after STARR procedure complicated by haematoma of the posterior vaginal wall: report of a case // Tech Coloproctol. 2006. № 10(4). P. 361-363.
-
Naldini G. Serious unconventional complications of surgery with stapler for haemorrhoidal prolapse and obstructed defaecation because of rectocoele and rectal intussusceptions // Colorectal Dis. 2011. № 13(3). P. 323-327.
-
Gagliardi G., Pescatori M., Altomare D.F., Binda G.A., Bottini C., Dodi G., Filingeri V., Milito G., Rinaldi M., Romano G., Spazzafumo L., Trompetto M. Results., Outcome predictors and complications after stapled transanal rectal resection for obstructed defecation // Dis Colon Rectum. 2008. № 51(2). P. 186-195.
-
Martellucci J., Talento P., Carriero A. Early complications after stapled transanal rectal resection performed using the Contour® Transtar™ device // Colorectal Dis. 2011. № 13(12). P. 1428-1431.
-
Pescatori M., Dodi G., Salafia C., Zbar A.P. Rectovaginal fistula after double-stapled transanal rectotomy (STARR) for obstructed defaecation // Int J Colorectal Dis. 2005. № 20(1). P. 83-85.
-
Pescatori M., Zbar A.P. Reinterventions after complicated or failed STARR procedure // Int J Colorectal Dis. 2009. № 24(1). Р. 87-95.
-
Boccasanta P., Venturi M., Calabr? G., Trompetto M., Ganio E., Tessera G., Bottini C., Pulvirenti D"Urso A., Ayabaca S., Pescatori M. Which surgical approach for rectocele? A multicentric report from Italian coloproctologists // Tech Coloproctol. 2001. №5(3). Р. 149-156.
-
Devaseelan P., Fogarty P. Review The role of synthetic mesh in the treatment of pelvic organ prolapsed // The Obstetrician & Gynaecologist. 2009. № 11(3). Р. 169-176.
-
Huffaker R.K., Shull B.L., Thomas J.S. A serious complication following placement of posterior Prolift // Int Urogynecol J Pelvic Floor Dysfunct. 2009. № 20(11).Р. 1383-1385.
-
Chen H.W., Guess M.K., Connell K.A., Bercik R.S. Ischiorectal abscess and ischiorectal-vaginal fistula as delayed complications of posterior intravaginal slingplasty: a case report // J Reprod Med. 2009. № 54(10). Р.645-648.
-
Hilger W.S., Cornella J.L. Rectovaginal fistula after Posterior Intravaginal Slingplasty and polypropylene mesh augmented rectocele repair // Int Urogynecol J Pelvic Floor Dysfunct. 2006. № 17(1). Р. 89-92.
-
Caquant F., Collinet P., Debodinance P., Berrocal J., Garbin O., Rosenthal C., Clave H., Villet R., Jacquetin B., Cosson M. Safety of Trans Vaginal Mesh procedure: retrospective study of 684 patients // J Obstet Gynaecol Res. 2008. № 34(4). Р. 449-456.
-
Проценко В.М., Благодарный Л.А., Додица А.Н. Хирургическое лечение свищей низведенной ободочной кишки // Хирургия. 1994. № 10. С. 15.
-
Zoulek E., Karp D.R., Davila GW. Rectovaginal fistula as a complication to a Bartholin gland excision // Obstet Gyneco. 2011. № 118(2 Pt 2). P. 489-491.
-
Penninckx F., Moneghini D., D"Hoore A., Wyndaele J., Coremans G., Rutgeerts P. Success and failure after repair of rectovaginal fistula in Crohn"s disease: analysis of prognostic factors // Colorectal Dis. 2001. № 3(6). Р. 406-411.
-
Ruffolo C., Scarpa M., Bassi N., Angriman I. A systematic review on advancement flaps for rectovaginal fistula in Crohn"s disease: transrectal vs transvaginal approach // Colorectal Dis. 2010. № 12(12). Р. 1183-1191.
-
Zhu Y.F., Tao G.Q., Zhou N., Xiang C. Current treatment of rectovaginal fistula in Crohn"s disease // World J Gastroenterol. 2011. № 17(8). Р. 963-967.
-
Ommer A., Herold A., Berg E., F?rst A., Sailer M., Schiedeck T. Cryptoglandular anal fistulas // Dtsch Arztebl Int. 2011. № 108(42). P. 707-713.
-
Anderson J.R., Spence R.A., Parks T.G., Bond E.B., Burrows B.D. Rectovaginal fistulae following radiation treatment for cervical carcinoma // Ulster Med J. 1984. № 53(1). Р. 84-87.
-
Cooke S.A., Wellsted M.D. The radiation-damaged rectum: resection with coloanal anastomosis using the endoanal technique // World J Surg. 1986. № 10(2). Р. 220-227.
-
Narayanan P., Nobbenhuis M., Reynolds K.M., Sahdev A., Reznek R.H., Rockall A.G. Fistulas in malignant gynecologic disease: etiology, imaging, and management // Radiographics. 2009. № 29(4). Р. 1073-1083.
-
Bricker E.M., Johnston W.D., Patwardhan R.V. Repair of postirradiation damage to colorectum: a progress report // Ann Surg. 1981. № 193(5). P. 555-564.
-
Федоров В.Д., Дульцев Ю.В. Проктология. М.: Медицина. 1984. 384 с.
-
Stoker J., Rociu E., Wiersma TG., Lam?ris JS. Imaging of anorectal disease // Br J Surg. 2000. № 87(1). Р. 10-27.
-
Sudo?-Szopi?ska I., Jakubowski W., Szczepkowski M. Contrastenhanced endosonography for the diagnosis of anal and anovaginal fistulas // J Clin Ultrasound. 2002. № 30(3).Р. 145-150.
-
Орлова Л.П. Узи-диагностика заболеваний толстой кишки в книге «практическое руководство по УЗИ диагностике» под редакцией В. В. Митькова. М.: Видар-М, 2011. С. 331-342.
-
Ommer A., Herold A., Berg E., et al. S3-Leitlinie Kryptoglandul?re Analfistel // Coloproctology. 2011. № 33. Р. 295-324.
-
Guillaumin E., Jeffrey R.B Jr., Shea W.J., Asling C.W., Goldberg H.I. Perirectal inflammatory disease: CT findings // Radiology. 1986. № 161. Р. 153–157.
-
Yousem D.M., Fishman E.K., Jones B. Crohn disease: perianal and perirectal findings at CT // Radiology. № 1988. 167. Р. 331–334.
-
Кабулова Р.Х. Ближайшие и отдаленные результаты оперативного лечения ректовагинальных свищей. Сб. вопросы акушерства, гинекологии и педиатрии. Ташкент, 1975. С. 104-105.
-
Краснопольский В.И., Буянова С.Н., Ищенко А.И. Этиология, диагностика и основные хирургические принципы лечения кишечно-генитальных свищей // Акушерство и гинекология. 1986. № 9. С. 21-23.
-
Garc"a-Olmo D., Garc"a-Arranz M., Garc"a L.G., Cuellar E.S., Blanco I.F., Prianes L.A., Montes JA., Pinto FL., Marcos DH., Garc"a-Sancho L. Autologous stem cell transplantation for treatment of rectovaginal fistula in perianal Crohn"s disease: a new cell-based therapy // Int J Colorectal Dis. 2003. 18(5). Р. 451-454.
-
Russell T.R., Gallagher D.M. Low rectovaginal fistulas. Approach and treatment // Am J Surg. 1977. № 134(1). Р.13-18.
-
Baig M.K., Zhao R.H., Yuen C.H., Nogueras J.J., Singh J.J., Weiss E.G., Wexner S.D. Simple rectovaginal fistulas // Int J Colorectal Dis. 2000. № 15(5-6). Р. 323-327.
-
Lowry A.C., Thorson A.G., Rothenberger D.A., Goldberg S.M. Repair of simple rectovaginal fistulas. Influence of previous repairs // Dis Colon Rectum. 1988. № 31(9).Р. 676-678.
-
Tsang CB., Madoff RD., Wong WD., Rothenberger DA., Finne CO., Singer D., Lowry AC. Anal sphincter integrity and function influences outcome in rectovaginal fistula repair // Dis Colon Rectum. 1998. № 41(9).Р. 1141-1146.
-
El-Gazzaz G., Hull T.L., Mignanelli E., Hammel J., Gurland B., Zutshi M. Obstetric and cryptoglandular rectovaginal fistulas: long-term surgical outcome; quality of life; and sexual function // J Gastrointest Surg. 2010. № 14(11). Р. 1758-1763.
-
Zimmerman D.D., Gosselink M.P., Briel J.W., Schouten W.R. The outcome of transanal advancement flap repair of rectovaginal fistulas is not improved by an additional labial fat flap transposition // Tech Coloproctol. 2002. № 6(1). Р. 37-42.
-
Pelosi M.A., Pelosi M.A. Transvaginal repair of recurrent rectovaginal fistula with laparoscopic-assisted rectovaginal mobilization // J Laparoendosc Adv Surg Tech A. 1997. № 7(6). Р. 379-83.
-
Gosselink M.P., Oom DM., Zimmerman D.D., Schouten R.W. Martius flap: an adjunct for repair of complex, low rectovaginal fistula // Am J Surg. 2009. № 197(6). Р. 833-834.
-
Cui L., Chen D., Chen W., Jiang H. Interposition of vital bulbocavernosus graft in the treatment of both simple and recurrent rectovaginal fistulas // Int J Colorectal Dis. 2009. № 24(11). Р. 1255-1259.
-
Ruiz D., Bashankaev B., Speranza J., Wexner S.D. Graciloplasty for rectourethral, rectovaginal and rectovesical fistulas: technique overview, pitfalls and complications // Tech Coloproctol. 2008. № 12(3). Р. 277-281.
-
F?rst A., Schmidbauer C., Swol-Ben J., Iesalnieks I., Schwandner O., Agha A. Gracilis transposition for repair of recurrent anovaginal and rectovaginal fistulas in Crohn"s disease // Int J Colorectal Dis. 2008. 23(4). Р. 349-353.
-
Zmora O., Tulchinsky H., Gur E., Goldman G., Klausner J.M., Rabau M. Gracilis muscle transposition for fistulas between the rectum and urethra or vagina // Dis Colon Rectum. 2006. № 49(9).Р. 1316-1321.
-
Herbst F., Jakesz R. Method for treatment of large high rectovaginal fistula // Br J Surg. 1994. № 81(10). Р. 1534-1535.
-
Kux M., Fuchsj?ger N., Hirbawi A. Einzeitige anteriore Resektion in der Therapie hoher recto-vaginaler Fisteln [One-stage anterior resection in the therapy of high rectovaginal fistulas] // Chirurg. 1986. № 57(3).Р. 150-154.
-
van der Hagen S.J., Soeters P.B., Baeten C.G., van Gemert W.G. Laparoscopic fistula excision and omentoplasty for high rectovaginal fistulas: a prospective study of 40 patients // Int J Colorectal Dis. 2011. № 26(11). Р. 1463-1467.
-
Schwenk W., B?hm B., Gr?ndel K., M?ller J. Laparoscopic resection of high rectovaginal fistula with intracorporeal colorectal anastomosis and omentoplasty // Surg Endosc. 1997. № 11(2).Р. 147-149.
-
Ommer A., Athanasiadis S., K?hler A., Psarakis E. Die Bedeutung der Stomaanlage im Rahmen der Behandlung der komplizierten Analfisteln und der rektovaginalen Fisteln // Coloproctology. 2000. № 22. Р. 14-22.
-
Ommer A., Herold A., Berg E. S3-Leitlinie: Rektovaginale Fisteln (ohne M.Crohn) // Coloproctology. 2012. № 34. P. 211-246.
-
Genadry R.R., Creanga A.A., Roenneburg M.L., Wheeless C.R. Complex obstetric fistulas // Int J Gynaecol Obstet. 2007. № 99. Suppl 1. P. 51-56.
Приложение А1. Состав рабочей группы
|
№ |
Ф.И.О. |
Ученая степень |
Ученое звание |
Профессиональная ассоциация |
| 1 |
Бирюков Олег Михайлович |
К.м.н. |
|
Ассоциация колопроктологов России |
| 2 |
Благодарный Леонид Алексеевич |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
| 3 |
Васильев Сергей Васильевич |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
| 4 |
Велиев Тимур Идаятович |
К.м.н. |
|
Ассоциация колопроктологов России |
| 5 |
Григорьев Евгений Георгиевич |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
| 6 |
Жуков Борис Николаевич |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
| 7 |
Зароднюк Ирина Владимировна |
Д.м.н. |
|
Ассоциация колопроктологов России |
| 8 |
Зитта Дмитрий Валерьевич |
К.м.н. |
|
Ассоциация колопроктологов России |
| 9 |
Костарев Иван Васильевич |
К.м.н. |
|
Ассоциация колопроктологов России |
| 10 |
Костенко Николай Владимирович |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
| 11 |
Кузьминов Александр Михайлович |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
| 12 |
Куликовский Владимир Федорович |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
| 13 |
Куляпин Андрей Владиславович |
К.м.н. |
|
Ассоциация колопроктологов России |
| 14 |
Лахин Александр Владимирович |
|
|
Ассоциация колопроктологов России |
| 15 |
Мудров Андрей Анатольевич |
К.м.н. |
|
Ассоциация колопроктологов России |
| 16 |
Муравьев Александр Васильевич |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
| 17 |
Орлова Лариса Петровна |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
| 18 |
Плотников Валерий Васильевич |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
| 19 |
Половинкин Вадим Владимирович |
К.м.н. |
|
Ассоциация колопроктологов России |
| 20 |
Тимербулатов Виль Мамилович |
Д.м.н. |
Член корр. РАН |
Ассоциация колопроктологов России |
| 21 |
Титов Александр Юрьевич |
Д.м.н. |
|
Ассоциация колопроктологов России |
| 22 |
Фролов Сергей Алексеевич |
Д.м.н. |
|
Ассоциация колопроктологов России |
| 23 |
Хомочкин Виталий Викторович |
К.м.н. |
|
Ассоциация колопроктологов России |
| 24 |
Хубезов Дмитрий Анатольевич |
Д.м.н. |
|
Ассоциация колопроктологов России |
| 25 |
Чернов Андрей Александрович |
К.м.н. |
|
Ассоциация колопроктологов России |
| 26 |
Чибисов Геннадий Иванович |
К.м.н. |
|
Ассоциация колопроктологов России |
| 27 |
Шамаева Татьяна Евгеньевна |
К.м.н. |
|
Ассоциация колопроктологов России |
| 28 |
Шелыгин Юрий Анатольевич |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
| 29 |
Эфрон Александр Григорьевич |
|
|
Ассоциация колопроктологов России |
| 30 |
Яновой Валерий Владимирович |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
Все члены рабочей группы являются членами ассоциации колопроктологов России.
Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:
- Врачи-колопроктологи
- Врачи-хирурги
- Врачи-гастроэнтерологи
- Врачи терапевты
- Врачи общей практики (семейные врачи)
- Врачи-эндоскописты
- Медицинские работники со средним медицинским образованием
- Организаторы здравоохранения
- Врачи-эксперты медицинских страховых организаций (в том числе при проведении медико-экономической экспертизы)
- Студенты медицинских ВУЗов, ординаторы, аспиранты.
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица П1 – Уровни достоверности доказательств (Оксфордский центр доказательной медицины)
|
Уровень |
Диагностическое исследование |
Терапевтическое исследование |
|
1а |
Систематический обзор гомогенных диагностических исследований 1 уровня |
Систематический обзор гомогенных РКИ |
|
1b |
Валидизирующее когортное исследование с качественным «золотым» стандартом |
Отдельное РКИ (с узким ДИ) |
|
1с |
Специфичность или чувствительность столь высоки, что положительный или отрицательный результата позволяет исключить/установить диагноз |
Исследование «Все или ничего» |
|
2а |
Систематический обзор гомогенных диагностических исследований >2 уровня |
Систематический обзор (гомогенных) когортных исследований |
|
2b |
Разведочное когортное исследование с качественным «золотым» стандартом |
Отдельное когортное исследование (включая РКИ низкого качества; т.е. с <80% пациентов, прошедших контрольное наблюдение) |
|
2с |
нет |
Исследование «исходов»; экологические исследования |
|
3а |
Систематический обзор гомогенных исследований уровня 3b и выше |
Систематический обзор гомогенных исследований «случай-контроль» |
|
3b |
Исследование с непоследовательным набором или без проведения исследования «золотого стандарта у всех испытуемых |
Отдельное исследование «случай-контроль» |
|
4 |
Исследование случай-контроль или исследование с некачественным или не независимым «золотым» стандартом |
Серия случаев (и когортные исследования или исследования «случай-контроль» низкого качества) |
|
5 |
Мнение экспертов без тщательной критической оценки или основанное на физиологии, лабораторные исследования на животных или разработка «первых принципов» |
Мнение экспертов без тщательной критической оценки, лабораторные исследования на животных или разработка «первых принципов» |
Таблица П2 – Уровни убедительности рекомендаций (Оксфордский центр доказательной медицины)
|
А Согласующиеся между собой исследования 1 уровня В Согласующиеся между собой исследования 2 или 3 уровня или экстраполяция на основе исследований 1 уровня С Исследования 4 уровня или экстраполяция на основе уровня 2 или 3 DДоказательства 4 уровня или затруднительные для обобщения или некачественные исследования любого уровня |
Порядок обновления клинических рекомендаций
Клинические рекомендации обновляются каждые 3 года.
Приложение А3. Связанные документы
-
Статья 76 Федерального Закона Российской Федерации от 21.11.2011 N 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации", в части разработки и утверждении медицинскими профессиональными некоммерческими организациями клинических рекомендаций (протоколов лечения) по вопросам оказания медицинской помощи;
-
Приказ от 2 апреля 2010 г. N 206н "Об утверждении порядка оказания медицинской помощи населению с заболеваниями толстой кишки, анального канала и промежности колопроктологического профиля" Министерства здравоохранения и социального развития Российской Федерации;
-
Федеральный Закон Российской Федерации от 29.11.2010 N 326-ФЗ (ред. от 03.07.2016) "Об обязательном медицинском страховании в Российской Федерации";
-
Приказ Минздрава России от 7 июля 2015 г. N 422ан "Об утверждении критериев оценки качества медицинской помощи";
-
Приказ Министерства Здравоохранения и Социального развития Российской Федерации от 17 декабря 2015 г. № 1024н «О классификации и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы»;
-
Федеральный Закон от 17.07.1990 178-ФЗ (в ред. Федеральных законов от 08.12.2010 №345 ФЗ, от 345-ФЗ, от 01.07.2011 № 169ФЗ, от 28.07.2012 № 133- ФЗ, от 25.12.2012 №258-ФЗ, от 07.05.2013 №99-ФЗ, от 07.05.2013 №104-ФЗ, от 02.07.2013 №185-ФЗ, от 25.11.2013 №317-ФЗ) «О государственной социальной помощи».
Форма помощи
При ректовагинальном свище помощь носит плановый характер.
Условия оказания медицинских услуг
Проведения диагностических мероприятий на этапе постановки диагноза может осуществляться в амбулаторных условиях. Проведение хирургического лечения рекомендуется осуществлять в условиях специализированных отделений стационара.
Приложение Б. Алгоритмы ведения пациента
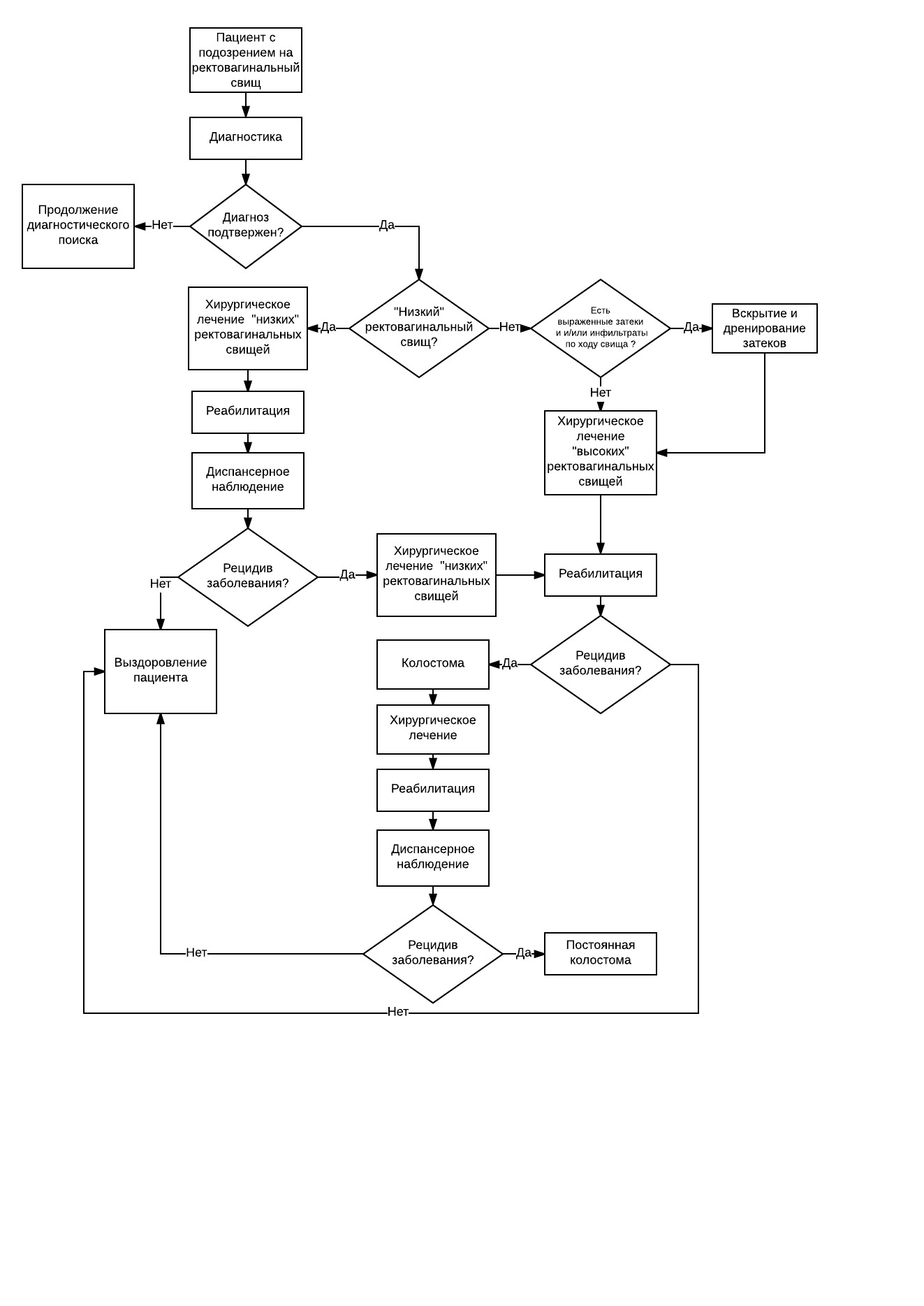
Приложение В. Информация для пациентов
Информация о заболевании.
Ректовагинальный свищ – заболевание, прежде всего, характеризующееся наличием сообщения между прямой кишкой и влагалищем, вследствие чего кишечное содержимое (газы и кал) выделяются через влагалище. Помимо социальной дезадаптации, важно помнить, что постоянное загрязнение влагалища каловыми массами может приводить к тяжелым хроническим воспалительным заболеваниям, мочевыводящих путей (циститам, пиелонефритам и т.п.).
Информация необходимая в послеоперационном периоде.
В послеоперационном периоде, на протяжении первых 1-3 месяцев после операции, важным являются гигиенические мероприятия (подмывание прохладной водой, ванночки с добавлением отвара ромашки) и регуляция частоты и консистенции стула. Необходимо добиваться регулярного ежедневного стула мягкой консистенции, не травмирующего раневые поверхности в анальном канале и перианальной области.
При развитии затруднения опорожнения прямой кишки или запора необходимо добиться нормализации стула. Лечение запора, если оно не обусловлено причинами, требующими оперативного вмешательства, должно начинаться с назначения диеты, содержащей достаточное количество растительной клетчатки, кисломолочных продуктов, растительного масла. Из диеты исключаются копчености, соления, маринады, какао, шоколад, частично ограничиваются жареные блюда, колбасные изделия, ржаной хлеб. Старайтесь, есть меньше хлеба и хлебобулочных изделий из пшеничной муки высшего сорта (особенно свежие, мягкие), макаронных изделий, блюд из манной крупы. Рекомендуется пища с большим содержанием клетчатки и балластных веществ (содержатся в продуктах растительного происхождения, прежде всего в зерновых). К продуктам, способствующим нормализации стула, относятся: свежий кефир, простокваша, ацидофилин. Положительный эффект оказывают размоченный в воде чернослив, инжир, настой из них, сливовый сок, вареная свекла, пюре из сухофруктов. Из первых блюд полезны супы, борщи, щи на крепком овощном отваре.
Диетологи рекомендуют пудинг из моркови, чернослива, яблок с добавлением лимона, свекольное пюре, винегрет с растительным маслом. По утрам натощак рекомендуется выпить стакан минеральной воды, фруктовый сок (сливовый, персиковый, абрикосовый) или горячий лимонный напиток. Послабляющее действие оказывают съеденные натощак тертая морковь, сырое яблоко, простокваша, 5-7 штук чернослива, вымытого и залитого с вечера кипятком. Кроме того, при общем удовлетворительном состоянии показаны прогулки и незначительная физическая нагрузка. Полезны утренняя гимнастика, физические упражнения с акцентом на мышцы живота, рекомендуются быстрая ходьба.
Лекарственная терапия запоров должна проводиться с большой осторожностью, кратковременными курсами, под контролем врача.
Несколько дополнительных рекомендаций при запорах:
-
Обратитесь к врачу и выясните, каким из вышеприведенных советов Вам можно воспользоваться;
-
Выпивайте 4-8 стаканов жидкости в день;
-
Ваша диета должна включать продукты, способствующие движению (перистальтике) кишечника. Рекомендуем хлеб грубого помола, хлебцы с отрубями, каши – гречневая, овсяная, пшеничная, перловая с молоком или растительным маслом, крупяные блюда. Включайте в свой рацион продукты, содержащие клетчатку (так в молочные коктейли диетологи рекомендуют добавлять сырые овощи и фрукты, орехи, проросшую пшеницу). Попробуйте овсяное печенье, кукурузные хлопья;
-
Некоторым пациентам хорошо помогают яблоки, инжир, финики, чай с лимоном;
-
Полезен отвар чернослива по утрам и на ночь;
-
Обязательно добавляйте в пищу отруби, начиная с одной чайной ложки в день. Затем это количество нужно увеличить до 4-6 ложек в сутки. Слишком быстрое увеличение дозы может вызвать жидкий стул и вздутие живота. Попробуйте добавлять отруби в каши, запеканки из риса или картофеля, в молочные продукты;
-
Во время лечения противоопухолевыми препаратами принимайте слабительные средства только в крайнем случае.
33
