Место иммуномодуляторов в педиатрической практике
СтатьиОпубликовано в журнале:
«Педиатрия, приложение consilium medicum», 2010, № 3, с. 72-76
Л.В.Лусс
ФГБУ «ГНЦ Институт иммунологии ФМБА России», Московский государственный медико-стоматологический университет
Нарушения иммунных реакций при заболеваниях разной этиологии и локализации играют решающую роль как в механизмах развития заболеваний, так и в особенностях их клинического течения, адекватности ответа на стандартную терапию, прогноз и качество жизни пациентов.
Нередко причинами более тяжелого течения заболеваний у детей и торпидности к проводимой стандартной терапии являются дисфункции иммунной системы, развивающиеся в постнатальном периоде и не связанные с генетическими дефектами (так называемая вторичная иммунная недостаточность, или вторичный иммунодефицит). В этих случаях как у детей, так и взрослых на фоне ослабленного инфекцией иммунитета формируются повышенная восприимчивость организма к разным патогенам (бактериям, вирусам, грибам) и нарушения в системе местного иммунитета, способствующие хроническому течению болезни.
Как известно, иммунная система поддерживает постоянную внутреннюю среду организма с помощью факторов врожденного и приобретенного иммунитета путем распознавания и элиминации из организма чужеродных веществ антигенной природы как экзогенного (в основном, возбудителей инфекции), так и эндогенного происхождения (клетки, измененные вирусами, ксенобиотиками, злокачественные клетки и др.) [1].
Однако существуют физиологические периоды жизни человека (ранний детский, пожилой и старческий возраст), которые характеризуются незрелостью иммунной системы или ее старением, что может сопровождаться нарушением элиминации чужеродных антигенов любого происхождения, приводить к повышению заболеваемости и торпидности к проводимой терапии.
Повышенная инфекционная заболеваемость, более тяжелое течение инфекций и торпидность к проводимой терапии чаще отмечаются в регионах с неблагоприятными экологическими и климато-географическими условиями. В иммуноэпидемиологических исследованиях, проведенных среди населения таких регионов, выявлены дисфункции иммунной системы, характеризующиеся уменьшением количества и снижением функциональной активности ее клеток, нарушением процессов их дифференцировки, пролиферации, адаптации, медиаторного взаимодействия, что клинически выражалось в повышенной инфекционной заболеваемости [2].
Сезонные колебания температуры, влажности, атмосферного давления также могут влиять на клиническое течение заболеваний. Например, сезонное похолодание (осень, зима) непосредственно связано со снижением влажности в отапливаемых помещениях, что способствует высушиванию слизистых оболочек, снижает их защитные функции в борьбе с инфекцией и способствует вспышкам в этот период острых респираторных заболеваний (ОРЗ), особенно у иммунокомпрометированных лиц.
Задачи и проблемы терапии
Основные усилия клиницистов при разных заболеваниях должны быть направлены:
- на оптимизацию этиотропной терапии, в частности на борьбу с неоправданными назначениями антибактериальных и других средств;
- на снижение тяжести клинических проявлений заболевания;
- на нормализацию сниженных реакций иммунитета;
- на профилактику осложнений.
Нередко врачи переоценивают возможную роль бактериальной инфекции при вирусных заболеваниях и назначают антибиотики чаще, чем это необходимо. До настоящего времени антибиотики назначают 70-80% пациентов с острыми респираторными вирусными инфекциями (ОРВИ), вызванными различными вирусами. Необоснованное назначение антибактериальных препаратов при вирусных ОРВИ является причиной многих серьезных побочных эффектов, таких как
- формирование лекарственной аллергии и псевдоаллергии к антибиотикам;
- развитие устойчивых штаммов пневмотропных бактерий;
- нарушение микрофлоры кишечника;
- повышение затрат на лечение и др.
Частое необоснованное назначение антибиотиков -одна из главных причин развития резистентности к ним и одна из важных проблем здравоохранения нашего времени. Микроорганизмы обладают столь мощной адаптационной способностью, что до сих пор не удалось создать ни одного антибиотика, к которому отдельные болезнетворные микроорганизмы не смогли бы выработать устойчивость. Во Франции, Италии, Греции, Португалии, Великобритании и других странах Европы уже не менее 30% всех возбудителей резистентны к антибиотикам, а в США к антибиотикам резистентны 60% всех патогенных микроорганизмов. В связи с этим, прежде чем назначать антибиотики, необходимо четко обосновать целесообразность их использования.
Нормализацию сниженных реакций иммунитета осуществляют путем использования препаратов, регулирующих иммунные реакции. Условно выделяют специфические и неспецифические методы регуляции иммунных реакций. В отличие от неспецифических, специфические методы регуляции иммунных реакций направлены на коррекцию иммунного ответа только в отношении определенного антигена и конкретных групп антигенов. К этим методам относятся вакцинация, введение специфических иммуноглобулинов и сывороток, специфическая адоптивная клеточная иммунотерапия.
Иммуномодуляторы
В настоящее время одной из актуальнейших проблем практически во всех областях клинической медицины, особенно педиатрии, является определение необходимости использования препаратов, восстанавливающих нарушенный иммунный ответ, в первую очередь иммуномодуляторов.
Иммуномодуляторы - это лекарственные средства, которые в терапевтических дозах восстанавливают нарушенную иммунную защиту организма от инфекционных агентов. Установлено, что клинический эффект иммуномодуляторов зависит от особенностей химического состава и механизмов их воздействия на различные звенья иммунного ответа. Эти свойства и послужили основанием для создания современной классификации иммуномодуляторов [3,4].
В настоящее время на мировом фармацевтическом рынке предлагается более 100 коммерческих препаратов с иммуностимулирующей активностью, содержащих более 30 активных веществ.
В клинической практике широко используют микробные (экзогенные) иммуномодуляторы, представляющие рибосомы (Рибомунил) и лизаты (Бронхо-мунал, Бронхо-ваксом, ИРС-19, Имудон и др.) бактерий, и синтетические аналоги экзогенных иммуномодуляторов микробного происхождения (например, Ликопид).
Экзогенные иммуномодуляторы микробного происхождения активируют функциональную активность фагоцитов, что приводит к усилению фагоцитоза и внутриклеточного киллинга поглощенных бактерий, повышению продукции провоспалительных цитокинов, необходимых для инициации гуморального и клеточного иммунного ответа, и др.
Не менее важное значение в защите от проникновения патогенных микроорганизмов имеет местный иммунитет. В связи с этим профилактические мероприятия, направленные на усиление защитных свойств слизистых оболочек верхних дыхательных путей, необходимо решать с помощью иммуномодуляторов местного действия.
Существует несколько типов экзогенных иммуномодуляторов местного действия: препараты на основе компонентов клеточной стенки бактерий, препараты на основе нуклеиновых кислот, бактериальные лизаты. В механизме действия бактериальных лизатов важное значение имеет стимуляция фагоцитоза, презентации антигена, усиление продукции противовоспалительных цитокинов - интерлейкинов (ИЛ) -4, -10 и др.) и адъювантный эффект. Основными эффектами их действия являются: увеличение числа антителопродуцирующих клеток в слизистой оболочке, что создает основу мощного гуморального иммунного ответа; индукция синтеза антигенспецифических секреторных антител, формирование на слизистой оболочке защитной пленки из секреторных иммуноглобулинов, повышение активности альвеолярных и перитонеальных мактрофагов.
Особенно полезны местные иммуномодуляторы у детей и пациентов пожилого и старческого возраста.
Среди местных экзогенных иммуномодуляторов в клинической практике наиболее часто используют ИРС-19 и Имудон.
Среди эндогенных иммуномодуляторов выделяют иммунорегуляторные пептиды тимусного и костномозгового происхождения (Т-активин, Тималин, Тимоптин, Тимоген, Вилон, Имунофан, Тимодепрессин, Бестим, Неоген и др.); Миелопид, Серамил, Бивален и др.; цитокины естественного происхождения (Лейкинферон, Суперлимф и др.) и рекомбинантные (Ронколейкин, Беталейкин, Лейкомакс, Нейпоген и др.), интерфероны - ИФН (Реаферон, Виферон и др.) и индукторы интерферонов (Амиксин, Циклоферон и др.).
ИФН, являясь иммунорегуляторными молекулами, оказывают действие на все клетки иммунной системы, в частности на продукцию ИФН-а и фактора некроза опухоли (ФНО), синтезируемые на первых этапах иммунного ответа. ИФН - мощные стимуляторы NK-клеток, являющихся в свою очередь главным источником продукции ИФН-у, еще задолго до начала его синтеза Т-лимфоцитами.
ИФН индуцируют синтез протеинкиназы, которая фосфорилирует один из инициирующих факторов трансляции, что приводит к активации специфической внутриклеточной рибонуклеазы, приводящей к быстрой деградации матричных РНК-вирусов. В результате не образуется инициирующий комплекс для начала трансляции, ингибируются процессы транскрипции, приводящие к прекращению репликации вирусов и торможению размножения клеток, зараженных вирусом.
Клиническая эффективность ИФН в комплексной терапии ОРВИ доказана в многочисленных исследованиях. Они активно применяются при лечении гриппа, ОРВИ, герпесвирусной инфекции (ГВИ) [5].
К наиболее перспективным и эффективным иммунотропным средствам относят иммуномодуляторы из группы химически чистых соединений, среди которых выделяют две подгруппы - низкомолекулярные и высокомолекулярные.
К иммуномодуляторам из группы низкомолекулярных соединений относятся Гепон, Галавит, Глутоксим, Аллоферон и др.
Полиоксидоний®
К высокомолекулярным химически чистым иммуномодуляторам, полученным с помощью направленного химического синтеза, относится препарат Полиоксидоний® [6].
Полиоксидоний® (Азоксимера бромид) - N-оксидированное производное полиэтиленпиперазина, по химическому строению близкое к веществам природного происхождения. Полиоксидоний является не только классическим иммуномодулятором, но и обладает выраженными антиоксидантными, детоксицирующим, мембранопротекторными и хелатирующими фармакологическими эффектами.
Выраженная иммуномодулирующая активность Полиоксидония® обусловлена его прямым воздействием на фагоцитирующие клетки, естественные киллеры и стимуляцией антителообразования.
Полиоксидоний® используют и как основу для создания новых групп высокоэффективных препаратов для лечения и профилактики различных заболеваний: как иммуноадъювант в вакцинах нового поколения (противогриппозные вакцины группы Гриппол® - Гриппол® Нео, Гриппол® Плюс, Гриппол®, аллерготропины и др.) или как носитель физиологически активных веществ, например, в препарате Лонгидаза®.
Полиоксидоний® способен повышать функциональную активность нейтрофилов, поглощать и убивать поглощенный Staphylococcus aureus, повышать естественную резистентность организма к экспериментальным бактериальным и вирусным инфекциям, препарат усиливает антителообразование к Т-зависимым и Т-независимым антигенам как животного, так и микробного происхождения. Усиливая цитотоксическую активность NK-клеток, особенно при их исходно пониженных уровнях, Полиоксидоний® активирует резидентные макрофаги ретикулоэндотелиальной системы, что ведет к более быстрой элиминации из организма чужеродных агентов.
Детоксицирующие свойства Полиоксидония® обусловлены особенностями строения молекулы - высокой молекулярной массой, большим количеством разных активных групп на его поверхности, которые интенсивно адсорбируют циркулирующие в крови растворимые токсические субстанции и микрочастицы, снижая концентрацию токсических веществ в крови.
Антиоксидантные свойства Полиоксидония® связаны с его способностью к перехвату в водной среде активных форм кислорода, супероксидного аниона, перекиси водорода, гидроксильного радикала, к уменьшению концентрации каталитически активного двухвалентного железа, ингибируя перекисное окисление липидов, к подавлению спонтанной и индуцированной люминол- и люцегенинзависимой хемилюминесценции.
Мембранопротекторные свойства препарата защищают клетки от повреждающего воздействия ряда токсических веществ.
Полиоксидоний® назначают как в острой фазе, так и в фазе ремиссии заболевания. Он клинически эффективен при любых заболеваниях, протекающих в сочетании с ВИН (затяжное, часто рецидивирующее течение болезни, отсутствие адекватного ответа на стандартное лечение, раннее присоединение осложнений).
В настоящее время накоплен большой клинический опыт применения Полиоксидония® для профилактики обострений респираторных заболеваний у детей (см. рисунок).
Профилактический эффект (количество случаев заболевания ОРВИ и гриппом) Полиоксидония у часто и длительно болеющих детей 8-10 лет.
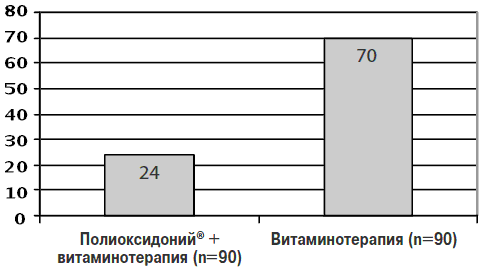
Полиоксидоний® в таблетированной форме (таблетки по 12 мг 2 раза в день в течение 10 сут) и в виде инъекций (внутримышечно по 0,15 мг/кг в течение 10 сут) достоверно снижает заболеваемость ОРВИ и гриппом у часто и длительно болеющих детей [7].
Полиоксидоний® применяют и в комплексном лечении гнойно-воспалительных заболеваний околоносовых пазух, среднего уха, носоглотки. Отечественный иммуномодулятор Полиоксидоний® при лечении детей с патологией лимфоглоточного кольца обеспечивает высокий клинический эффект, коррелирующий с нормализацией клинико-лабораторных и иммунологических показателей [8].
Результаты открытых сравнительных исследований, проведенных на базах клиник РГМУ и МГМСУ, доказали высокую эффективность и безопасность Полиоксидония® у детей в комплексной терапии хронического аденоидита, гиперплазии глоточной миндалины, при сочетании хронических аденоидита и тонзиллита.
На фоне комплексного лечения с использованием Полиоксидония® у пациентов стихают боль и местные признаки воспаления, нормализуются температура тела и гемограмма в течение 2-5 сут (при традиционном лечении - через 6-17 сут). Если пациенту выполняют операцию (например, аденотомию), скорость и качество заживления при применении Полиоксидония® значительно превосходят аналогичные показатели у больных, получающих стандартное лечение. По данным лабораторных методов исследования, у всех больных, в комплексное лечение которых вводили Полиоксидоний®, наблюдали снижение лейкоцитоза, уменьшение палочкоядерного сдвига, увеличение содержания моноцитов периферической крови и тенденцию к увеличению уровня гемоглобина. Кроме того, отмечено повышение функциональной активности нейтрофилов.
Полиоксидоний® используют не только в комплексном лечении заболеваний, протекающих в сочетании с иммунной недостаточностью, но и в виде монотерапии при проведении иммунореабилитационных мероприятий.
При монотерапии путем интраназального введения Полиоксидония® детям с хронической носоглоточной инфекцией у 85% детей отмечен отличный и хороший клинический эффект. Уже через 1 сут интраназального введения препарата уменьшаются интенсивность головной боли и выраженность симптомов интоксикации. На 4-5-е сутки введения Полиоксидония® достоверно улучшается носовое дыхание, а через 1 мес после лечения уменьшается гипертрофия глоточной миндалины, чего практически не наблюдается при использовании стандартного лечения.
При монотерапии Полиоксидонием® отмечена нормализация спонтанного фагоцитоза гранулоцитов, которая сохраняется в течение последующих 2 мес. Число эозинофилов нормализуется, достоверно и стойко увеличивается уровень лизоцима в назальном секрете и sIgA. Через 1 мес после лечения значительно изменяется микробный пейзаж слизистых оболочек носоглотки и полностью исчезают патогенные микроорганизмы.
Использование Полиоксидония® сублингвально оказывает профилактическое действие на разные инфекционные агенты, усиливает в организме детей и взрослых иммунный ответ на широкий круг патогенов, ускоряя их уничтожение и обезвреживая возможные эндотоксины микрофлоры респираторного тракта.
Применение Полиоксидония® в комплексной терапии часто болеющих детей с частыми рецидивами ОРВИ позволяет достоверно снизить частоту и длительность обострений инфекций у детей (см. таблицу) [9].
Клиническая эффективность Полиоксидония в комплексной терапии ОРВИ у часто и длительно болеющих детей [9]
| Характеристика | Полиоксидоний + стандартная терапия | Стандартная терапия | ||
| до лечения (n=15) | после лечения (n=15) | до лечения (n=15) | после лечения (n=15) | |
| Длительность ремиссии ОРВИ, мес | 1,5 | 4,5* | 2 | 2 |
| Длительность ОРВИ, сут | 17,5±2,8 | 9,5±2,3* | 17,8±2,8 | 16,6±2,8 |
| Частота госпитализаций | 20 | 2 | 2 | |
Эффективность Полиоксидония® в комплексной терапии респираторных заболеваний, протекающих на фоне дисфункций иммунной системы у взрослых и детей, позволяет рекомендовать его для включения в стандарты лечения [5, 10].
Наиболее выраженные клинические проявления вторичной иммунной недостаточности отмечаются у больных с аутоиммунными и онкологическими заболеваниями. При многих аутоиммунных заболеваниях иммуномодуляторы противопоказаны. Однако, как показали исследования, получен высокий клинический эффект Полиоксидония® в комплексной терапии аутоиммунного тиреоидита, ревматоидного артрита [11], сахарного диабета [12], псориаза [13], витилиго и др.
К настоящему времени накоплен большой опыт применения Полиоксидония® в комплексной терапии онкологических заболеваний, в том числе в педиатрической практике [14].
Применение иммуномодуляторов в онкологии способствует снижению токсического эффекта радио- и химиотерапии, уменьшению числа инфекционных осложнений, стимуляции лейкопоэза, снижению возможности рецидива заболевания. Применение Полиоксидония® во время химиотерапии у 16 детей с лимфомой Ходжкина вызывало регрессию опухолевых лимфатических узлов на 70-80% (срок наблюдения - 3 года). При приеме Полиоксидония® на фоне химиотерапии у 12 детей с гистиоцитозом наблюдалась ремиссия длительностью 45 мес [15].
Включение Полиоксидония® в комплексную терапию меланомы кожи позволяет значительно увеличить длительность и качество жизни пациентов. Так, показано, что за 3 года наблюдения из 27 больных, получавших только хирургическое лечение по поводу меланомы кожи, 11 умерли, а у 16 отмечался рецидив с метастазами. Из 5 больных, получавших хирургическое лечение и химиотерапию, за 3 года наблюдения 4 человека умерли, а у одного пациента отмечена стойкая ремиссия. В свою очередь у всех 11 больных, получавших хирургическое лечение и Полиоксидоний®, через 3 года признаков рецидива заболевания не наблюдалось [16].
Выводы
В заключение следует отметить, что к основным задачам иммунотропного лечения относятся активация сниженной иммунореактивности, подавление повышенного иммунного ответа при аутоиммунных и аллергических заболеваниях и как заместительное лечение при дефектах иммунореактивности.
Перед назначением иммуномодуляторов необходимо определить показания для применения этой группы лекарственных средств, установить возможность использования конкретного препарата у пациента, предложить дозы и схемы иммуномодулирующего лечения.
К приоритетным иммуномодуляторам следует относить только те препараты, которые соответствуют основным требованиям, предъявляемым к этой группе лекарственных средств:
- имеют высокий профиль безопасности;
- могут применяться в любом возрасте, при разных сопутствующих заболеваниях любой стадии и степени тяжести;
- не взаимодействуют с другими лекарственными средствами (антибактериальными, противовирусными, противогрибковыми, сердечно-сосудистыми и др.);
- могут использоваться у больных с аллергическими заболеваниями.
Следует обратить внимание, что показанием к назначению иммуномодуляторов является наличие клинических признаков иммунной недостаточности (повышенная инфекционная заболеваемость и отсутствие эффекта от стандартной фармакотерапии). Иммуномодуляторы назначаются вместе с этиотропной терапией. Наличие только сниженных показателей в иммунограмме без клинических проявлений иммунодефицита не требует назначения иммуномодуляторов, а является основанием для повторного исследования показателей иммунного статуса с целью уточнения природы выявленных изменений. Нередко при повторном исследовании иммунного статуса все показатели оказываются нормальными, поскольку даже у здоровых людей возможны транзиторные снижения параметров иммунной системы. Здоровым лицам иммуномодуляторы не назначают.
ЛИТЕРАТУРА
1. Хаитов Р.М. Взаимодействие клеток иммунной системы: физиологические и медицинские аспекты иммунитета. Аллерг. и клин, иммунол. 1999; 1:6-20.
2. Журавлева A.M. Клинико-иммунологическая оценка состояния здоровья персонала производства химико-металлургической переработки урана. Автореф. дис... канд. мед. наук.М, 2000.
3. Хаитов Р.М., Пинегин Б.В. Иммуномодуляторы и некоторые аспекты их клинического применения. Клин. мед. 1996; 74 (8): 7-12.
4. Хаитов Р.М., Пинегин Б.В. Механизм действия и клиническое применение иммуномодуляторов. Аллерг, астма и клин, иммунол. М., 2003; 8:43-9-
5. Караулов А.В., Ликов В.Ф. Иммунотерапия респираторных заболеваний. Руководство для врачей. М, 2004.
6. Петров Р.В., Хаитов Р.М., Некрасов А.В. и др. Полиоксидоний - иммуномодулятор последнего поколения: итоги 3-летнего клинического применения. Аллерг, астма и клин, иммунол. 1999; 3:3-6.
7. Михайленко А.А., Макаренко О.С., Самошин О. А., Сизякова Р.М. Профилактика гриппа и ОРЗ с помощью сублингвального применения Полиоксидония. Иммунология. 2005; 4: 214-7.
8.Вавилова В.П. и др. Применение отечественного иммуномодулятора Полиоксидония в практике лечения детей с патологией лимфоглоточного кольца. Иммунология. 2003; 1:43-6.
9. Дзеранова Р.Г. Особенности клинико-иммунологической характеристики детского населения Северной Осетии.Автореф. дис.... канд. мед. наук.М, 2004.
10. Калинина И.М. Применение Полиоксидония у часто и длительно болеющих детей. Signatura СПб., 2006; 2: 27-33.
11. Гришина Т.Н., Ларина В.Н. и др. Применение Полиоксидония в комплексной терапии ревматоидного артрита. Иммунология. 2002; 6:365-70.
12. Гришина Т.И.Лечение гнойно-септических осложнений у больных диабетом. Механизм действия и клиническое применение отечественного иммуномодулятора Полиоксидо-ний.М,2003;с.4б-7.
13. Кунгуров Н.В., Филимонкова Н.И., Тузанкина И.А. Иммуномодулятор Полиоксидоний в терапии больных с псориатической болезнью. Иммунология. 2003; 1:38-42.
14. Караулов А.В. Полиоксидоний в клинической практике. М.: ГЭОТАР-Медиа, 2008.
15. Киселев А.В., Гордина Г.А. и др. Опыт клинического применения иммуномодулятора Полиоксидония у детей слимфо-мой Ходжкина и гистиоцитозом из клеток Лангерганса. Иммунология. 2002; 6:3 70-2.
16. Монахов А.С., Анисимов В.В., Барчук А.С. Определение клинической и цитогенетической эффективности иммунотерапии Полиоксидонием у больных меланомой кожи. Terra Medica 2004; 3:6-9.


