Опыт применения геля Базирон АС в терапии фасциальных и экстрафасциальных проявлений акне
Статьи Опубликовано в журнале:«Дерматология»; № 2; 2008; стр. 9-12.
Н.Н.Потекаев, Т.А.Белоусова
ММА им. И.МСеченова
Почти каждый человек хотя бы раз в жизни сталкивался с проблемой угревых высыпаний. У одних они могут быть представлены единичными транзиторными высыпаниями, а у других иметь тяжелый распространенный характер. Акне (угревая болезнь -УБ) встречается у 90-95% населения земного шара. По данным ряда авторов, акне наиболее часто выявляется у юношей и девушек в возрасте от 12 до 24 лет. Далее пик заболеваемости идет на спад, и после 25 лет УБ отмечается примерно у 10% людей в популяции. В силу анатомо-физиологических особенностей лица мужского пола чаще страдают и имеют более тяжелые клинические формы УБ по сравнению с женщинами [1, 2].
Развитие и течение дерматоза во многом зависит от семейной (генетической) предрасположенности, а также типа, цвета кожи, национальных особенностей. По данным ряда авторов (В.Н.Мордовцев, I.Maria), наследственная предрасположенность выявляется в 50-90% случаев акне. Юношеские угри наследуются по аутосомно-доминантному типу, в ряде случаев имеется полигенное наследование. Считается, что если оба родителя имели проявления УБ, то вероятность пубертатного акне составляет 50-60%. В целом при сборе семейного анамнеза была выявлена закономерность, что чем чаще встречалось акне у родственников и чем тяжелее оно протекало, тем более тяжелое течение заболевания отмечено у потомства [3, 4].
Нередко тяжелые формы акне связаны эндокринологической патологией. Так, поздние гиперандрогенные акне у женщин часто встречаются при поликистозе яичников, врожденной дисфункции коры надпочечников, а также при других эндокринных синдромах. Встречаются также упорные узловато-кистозные акне у мужчин с хромосомным синдромом полисомии У (ХУУ-акне) [5].
Исследования по распределению и степени тяжести акне среди различных популяций указывают на этнические особенности заболевания. Акне реже развивается и протекает в более легкой форме у представителей азиатского региона (японцев, китайцев), в то время как у кавказских народов отмечается более тяжелое и упорное течение заболевания и высокая частота встречаемости [6, 7].
Согласно современным представлениям возникновение УБ происходит на фоне нескольких взаимосвязанных патогенетических механизмов:
Кроме того, патогенные микроорганизмы, в частности Propionbacteria acne, выделяют липазы, протеазы, гиаулуронидазу, которые расщепляют липиды с выделением большого количества свободных жирных кислот (СЖК), вследствие чего в норме слабокислый рН кожи сдвигается в щелочную сторону, что ведет к уменьшению бактереостатических свойств кожного сала. Измененное по составу кожное сало обладает также и раздражающими свойствами, поэтому в местах повышенного салоотделения кожа часто реагирует появлением воспалительных гиперемических пятен и шелушением - развитием себорейного дерматита [11].
При исследовании микробной флоры у 40 пациентов с различными формами УБ, проведенном в ММА им. И.М.Сеченова, обнаружено, что качественный состав микрофлоры в пустулезных элементах у пациентов с вульгарными угрями отличался большим разнообразием. У большинства пациентов в составе микрофлоры преобладали Propionbacterium acnes, которая идентифицирована у 31 (77,5%) больного, и Staphylococcus epidermidis - у 21 (52,5%) больного, реже высеивался Staphylococcus aureus - у 12 (30,0%). коринебактерии - у 4 (10,0%), пептострептококк - у 2 (5,0%), зеленеющий стрептококк - у 2 (5,0%), неферментирующие грамотрицательные палочки - у 3 (7,5%), дрожжеподобные грибы - у 6 (15,0%). Результаты проведенных исследований показали, что видовой состав микрофлоры в значительной степени коррелировал с особенностями клинического течения УБ. Было отмечено, что при папуло-пустулезной и индуративной формах угрей видовой состав флоры ограничивался 3-4 микробными агентами, тогда как при абсцедирующих и конглобатных их число достигало 8. Облигатным возбудителем, присутствующим при всех формах УБ, являлась Propionbacterium acnes, что подтверждает ее важную роль в развитии заболевания [12].
Среди клинических форм акне наиболее распространена папуло-пустулезная форма, которая встречается у 70-80% пациентов. Базовыми препаратами при данной форме заболевания являются антибиотики системного и наружного применения. При назначении антибиотиков необходимо учитывать весь спектр его антимикробного действия, так как у пациентов с акне P. acnes является не единственным микроорганизмом, ответственным за развитие воспалительных и иммунных реакций [1, 6].
Среди местных официнальных антибактериальных средств выделяют препараты цинк-эритромицинового комплекса, препараты клиндамицина, тетрациклина. Местные антибактериальные препараты используются при всех воспалительных формах акне, как в качестве монотерапии, так и в комбинации с топическими ретиноидами, а также системными препаратами, прежде всего переоральными антибиотиками. Важно подчеркнуть, что все современные наружные лекарственные средства при акне следует назначать на длительный срок, поэтому топический препарат должен обладать высокой эффективностью, комлаентностью и иметь минимум побочных эффектов.
Существенным недостатком антибиотиков является снижение их эффективности при длительном применении в виду формирования к ним резистентности микроорганизмов и развитие аллергии. Так, в период с 1976 по 1996 г. частота случаев резистентности P acnes к эритромицину, клиндамицину, тетрациклину возросла с 20 до 62% (рис. 1). У пациентов со сформировавшейся резистентностью к местным формам антибиотикам отмечается невосприимчивость и к системной антибиотикотерапии. В связи с этим возникает необходимость применения альтернативных местным антибиотикам топических противомикробных средств, эффективных при воспалительном характере акне [13].
Рис. 1. Рост резистентности к P. acne.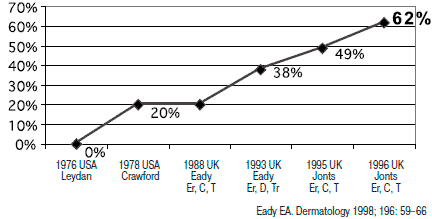
В исследовании, проведенном в городе Лидсе на базе центральной городской больницы, изучена микрофлора пациентов с акне. В результате исследования выявлено, что наиболее часто наблюдалась устойчивость к эритромицину и клиндамицину, реже -к тетациклину. Исследование также позволило установить, что число пациентов, имеющих устойчивые штаммы к одному и более антибиотикам, к 2000 г. возросло до 55,5% [14].
Последнее время все большую и большую популярность среди практических врачей приобретает наружный препарат 5% гель «Базирон АС» компании "Галдерма".
Уникальность этого препарата состоит в том, что в нем сочетаются свойства эффективного лекарства-бензоила пероксида (БПО), действующего на основные патогенетические звенья УБ, и удобного в применении косметического средства, благодаря инновационной гидрогелевой основе - глицерин-акрилатного кополимера (acrylates copolymer-АС). БПО является мощным окислителем и при контакте с клеточной мембраной бактерий оказывает выраженное бактерицидное действие. Образующаяся при разрушении БПО бензойная кислота действует бактериостатически. Бензойная кислота не накапливается в тканях, не обладает системным действием и в неизмененном виде выводится с мочой. Противовоспалительное действие БПО обусловлено разрушением СЖК и инактивацией свободнорадикальных форм кислорода в очаге воспаления. Комедонолитическое действие связано с тем, что БПО является по химической структуре перекисью (т.е. сильным окислителем), которая разрушает структуры комедона. С этим же связано отбеливающее действие препарата, что приводит к обесцвечиванию поствоспалительных гиперпигментированных пятен и рубцов [15].
Акрилатный кополимер основы активно адсорбирует кожное сало, уменьшая явления себореи и жирный блеск кожи на 40%. Постепенное высвобождение глицерина из гидрогелевой основы обеспечивает смягчение и увлажнение кожи, уравновешивая раздражающий эффект БПО (рис. 2) [15].
Рис. 2. Базирон АС гель.
Препарат эффективно воздействует на P. acnes и Staphylococcus epidermidis основную патогенную микрофлору, которая высеивается у пациентов с акне. Препарат не вызывает микробную резистентность, что позволяет использовать его длительно. Исследования in vitro показали, что БПО подавляет рост P acnes примерно в 2 раза эффективнее, чем наружные формы эритромицина и клиндамицина. В исследованиях in vivo результаты посева показали, что на 7-й день рост культуры P. acnes подавлен на 94% а на 15-й день - на 97-99% [16, 17].
По данным профессора Е.Р.Аравийской, все современные наружные препараты для лечения акне следует назначать длительно. Исследование, проведенное в СПбГМУ им. акад. И.П.Павлова, показали, что стойкий позитивный эффект при использовании бензоил пероксида (базирон) и адапалена (дифферин) возможен лишь при постоянном применении в течение 4-6 мес. Это обусловлено тем, что подобные препараты должны воздействовать на кожу в течение нескольких сроков обновления эпителиального пласта, а средняя продолжительность обновления эпителия кожи составляет 28 дней [18].
По данным М.А.Самгина и М.А.Монахова, исследовавших 20 пациентов (14 мужчин и 6 женщин) с папуло-пустулезной формой акне, полное регрессирование пустулезных элементов наблюдали к концу 6-й недели применения Базирона АС, а количество папулезных элементов на 3-й месяц снижалось почти на 80% [17].
Под нашим наблюдением находились 23 пациента (13 женщин и 10 мужчин) с легкой и среднетяжелой формой заболевания в возрасте от 15 до 26 лет. Средний возраст пациентов составил 19,3 года. Давность заболевания варьировала от 1,5 до 11 лет и в среднем составляла 4,4 года. У 8 женщин и 6 мужчин наряду с областью лица процесс затрагивал кожу спины, груди и плечевого пояса. Гель Базирон АС наносили после предварительного очищения кожи лосьоном Сетафил на все пораженные участки 1-2 раза в день. У 15 пациентов с легкой формой УБ назначена мототерапия, у 8 больных со среднетяжелой формой - комбинация с коротким курсом антибиотиков в течение 8 нед. Оценку результатов проводили каждые 2 нед в 1-й месяц лечения, в конце 2-го месяца и по окончанию терапии (4 мес).
Уже через 2 нед от начала терапии резко сокращалось количество воспалительных элементов, в большей степени пустул (на 25%) и папул (на 20%). Наблюдали значительное уменьшение жирности кожи, она становилась более матовой и ровной, исчезал ее серовато-асфальтовой оттенок. При применении на себорейные зоны туловища больные, кроме того, отмечали выраженное улучшение текстуры кожи в виде уменьшения неровности, грубости, толщины, исчезал неприятный запах кожи.
К концу 1-го месяца лечения регресс папуло-пустулезных элементов составил 50%, вновь появляющиеся акне были единичными и носили поверхностный характер. Более медленно регрессировали комедоны, особенно закрытые, их количество за 4 нед терапии уменьшилось в среднем на 30%. В течение 2 мес лечения продолжал нарастать терапевтический эффект в виде полного исчезновения жирного блеска кожи и уменьшения ее порозности. Кожа приобретала естественный розовато-телесный оттенок, становилась более гладкой и тонкой, полностью исчезал неприятный запах кожи. У всех больных с легкой формой акне отсутствовали папуло-пустулезные элементы, у больных со среднетяжелой формой отмечены лишь единичные поверхностные папулы, а количество комедонов в обеих группах уменьшилось лишь наполовину, что требовало в дальнейшем присоединения 0,1% крема Дифферин и косметологических процедур. Было отмечено, что нанесение Базирон АС на поствоспалительные гиперпигментировнные пятна и рубцы приводит к их значительному побледнению. Переносимость препарата была в целом хорошей. Лишь у 3 больных отмечено легкое жжение и покраснение кожи в начале лечения, которые регрессировали при индивидуальном подборе режима аппликаций.
В результате лечения клиническую ремиссию наблюдали у 61% больных, значительное улучшение (регресс на 70-8%) - у 22%, улучшение (регресс высыпаний более чем на 50%) - у 17% больных.
Выводы
На основании проведенных собственных исследований и данных литературы можно сделать следующие выводы:
ЛИТЕРАТУРА 1. Майорова АВ, Шаповалов В.С, Ахтямов СН. угревая болезнь в практике врача дерматокосметолога.М.: "Фирма Кавель", 2005.
2. Dreno B, Poli F. Epidemiology of acne. 20-th World Congress Dermatology 2002. Ann Dermatol Venerol. Is 132.
3. Maria I. Herane, Iwao Ando. Acne in Infancy and Acne Genetics. Dermatology 2003; 206:24-8 (DOI: 10.1159/000067819)
4. Мордовцев ВН., Новикова Н.Ф., Алчангян ЛВ. Обыкновенные угри. Медицина для всех. 2001; 2 (19): 18-9.
5. Суворова КН., Котова НВ. Тяжелые формы акне. Междун. мед. журн. 2000; 732-26.
6. Адаскевич ВЛ. Акне вульгарные и розовые. НГМА 2003.
7. Фицпатрик Т., Джонсон Р., Вульф К и др.Дерматология. Атлас-справочник. М.: Практика, 1999; 3-11.
8.Jappe U, Igham E, Henwood J, Holland KT. Propionibacterium acne and inflammation in acne: P acnes has T-ceU mitogenic activity. Br J Dermatol 2002; 146:202-9.
9. Современные возможности лечения УБ и коррекция постэруптивных изменений кожи. Косметика и мед. 2002; 4: 46.
10. Brown SK, Shalita AR. Acne vulgaris. Lancet 1998; 351 (Iss. 9119): 1881-6.
11. Полонская НА "Современные представления об этиологии и патогенезе вульгарных угрей. Обшие подходы к терапии". Materia Medica 2001; 3 (31).
12. Потекаев Н.Н., Серов Д.Н., Шугинина ЕА, и др. Опыт применения 2% крема фузидовой кислоты (фуцидина) при вульгарных угрях. Клин. дерматол. и венерол. 2007; 1:1-5.
13. Eady EA. Dermatology 1998; 196: 59-66.
14. Coates P, Vyakrnam S, Eady EA et al Dermatol 2002; 146 (5): 8408.
15. Базирон АС - новый препарат для наружного лечения акне. Весн. дерматол. и венерол. 2: 66.
16. Mills Jr. et al. Int J Dermatol 1986; 25: 664-7.
17. Самгин МА, Монахов СА Базирон АС 5% в терапии акне. Вестн. дерматол. и венерол. 2003; (4): 37-9.
18. Аравийская Е.Р. Современный взгляд на лечение акне: состояние проблемы и новые возможности. Лечащий врач. 2003; 4:4-6.
Комментарии
ПРАКТИКА ПЕДИАТРА
