Применение визуализирующих методов в диагностике расслаивающей аневризмы аорты
СтатьиОпубликовано в журнале:
Визуализация в клинике »» N13, Декабрь 1998 Ultrasound imaging in the diagnosis of aortic dissecting aneurism
О.Ю. Атьков, Д.М. Атауллаханова, В.Е. Синицын, С.К. Терновой, Т.В. Балахонова
Atkov O.Yu., Ataullakhanova D.M., Sinitsyn V.E., Ternovoy S.K., Balahonova T.V.
Институт клинической кардиологии им А.Л. Мясникова Российского кардиологического научно-производственного комплекса МЗ РФ, Москва
Cardiology Research Complex, Ministry of Health of the Russian Federation, Moscow
Анализируется случай расслаивающей аневризмы аорты. Ддя уточнения диагноза и определения начала и протяженности отслойки интимы использовался комплекс современных визуализирующих методов - трансторакальная и чреспищеводная ЭхоКГ, а также электронно-лучевая томография. Продемонстрирована высокая диагностическая значимость примененных методов.
Analyzed is the case of aortic dissecting aneurism. Improvement of the diagnosis and determination of the origin and expanse of intima detachment were performed with a set of present-day imaging techniques including transthoracic and transesophageal echocardiography and electron-beam CT. A high diagnostic virtue of these techniques was demonstrated. ("Визуализация в клинике", 1998, 13: 51-54)
Ключевые слова: ультразвуковая диагностика, расслаивающая аневризма аорты, эхокардиография, чреспищеводная ЭхоКГ, электронно-лучевая томография.
Key words: ultrasound imaging, aortic dissection, echocardiography, transesophageal echocardiography, electron-beam CT.
Расслаивание аневризмы аорты - самое частое из неотложных состояний, связанных с заболеванием аорты, которое заканчивается летальным исходом у половины больных уже в первые 48 часов. Многообразие клинических проявлений расслаивания аневризмы аорты (РАА) ведет к диагностическим ошибкам. По данным большинства исследователей, правильный диагноз ставится лишь в 50% случаев. Уменьшение летальности в последнее десятилетие связано со значительным улучшением диагностики и совершенствованием хирургических методов лечения.
Различают три типа РАА по классификации De Bakey в зависимости от места расположения отслоившейся интимы [4]:
тип I - восходящая аорта, дуга и нисходящий отдел аорты,
тип II - восходящая аорта,
тип III - нисходящая аорта.
Золотым стандартом среди диагностических методов считался и все еще считается метод контрастной аортографии. В то же время это довольно дорогой инвазивный метод, опасный своими осложнениями. Именно поэтому клиницисты не всегда используют его при подозрении на РАА, особенно при отсутствии клинических проявлений или при атипичной симптоматике.
Этим объясняется большой интерес к разработке неинвазивных методов диагностики РАА. Весьма привлекательна и удобна для этой цели эхокардиография. По имеющимся в литературе сообщениям, трансторакальная эхокардиография (ТЭхоКГ) позволяет выявлять 80% РАА со специфичностью 95% [1]. В настоящее время особую роль в диагностике РАА отводят чреспищеводной эхокардиографии (ЧПЭхоКГ), которую считают одним из наиболее информативных и точных методов [2, 3]. Так, по данным многоцентрового исследования [5], охватывающего 164 пациента с предполагаемым РАА, диагностическая чувствительность и специфичность ЧПЭхоКГ составили соответственно 94% и 98%, что не уступает аналогичным показателям компьютерной томографии (83% и 100% соответственно) и аортографии (88% и 94% соответственно). Кроме того, метод ЧПЭхоКГ является относительно недорогим, полуинвазивным, не сопровождается облучением пациента и не требует введения контраста. ЧПЭхоКГ можно проводить непосредственно у постели больного, при необходимости даже интраоперационно, или осуществлять с ее помощью мониторирование хирургических операций, причем длительно. Возможно повторное наблюдение.
В данном сообщении мы описываем случай применения ультразвуковых методов для установления диагноза PAA и точной локализации места его расположения.
12 декабря 1997 г. у больного У., 40 лет, впервые в жизни без провоцирующих факторов развился интенсивный приступ болей за грудиной. Вызванная бригада скорой помощи на основании данных ЭКГ не выявила ишемических изменений в миокарде. От госпитализации больной отказался. Боль продолжалась четверо суток, В последующем с помощью ЭхоКГ была обнаружена аневризма восходящего отдела аорты. Боль в грудной клетке больше не возникала. Со слов больного, несколько лет назад он перенес травму грудной клетки (удар).
2 марта 1998 г. больной поступил в НИИ кардиологии им А.Л. Мясникова. При поступлении состояние больного было удовлетворительным, жалоб не предъявлял. Аускультативно над всей поверхностью сердца выслушивался систолический шум, над аортой - грубый систоло-диастолический шум. Пульс на a. radialis слева хорошего наполнения, справа - резко ослаблен, ЧСС 60-70 ударов в мин. Отмечалась асимметрия артериального давления: на левой руке 120/80 мм рт. ст., на правой руке - 80/60 мм рт. ст.).
С целью уточнения диагноза больному проведено ультразвуковое исследование сердца и сосудов, ЧПЭхоКГ и электронно-лучевая томография (ЭЛТ).
При проведении трансторакальной ЭхоКГ из парастернальной позиции по длинной оси выявлено, что левый желудочек (ЛЖ) расширен: КДР - 6.6 см, КСР - 4.4 см (норма 5.5 см и 3.5 см соответственно). Сократительная способность миокарда ЛЖ удовлетворительная. Аорта в области аортального кольца не расширена, диаметр ее равен 3.5 см (норма до 3.7 см). Восходящий отдел аорты выше места прикрепления створок аортального клапана расширен до 6.0 см (аневризма). По задней стенке аорты определяется двойной контур, что позволило предположить наличие PAA (рис. 1). При допплеровском исследовании сердца из верхушечной позиции (пятикамерный срез) в выходном тракте ЛЖ зарегистрирован регургитирующий поток 2-й степени. Из-за плохого ультразвукового окна цветовое допплеровское картирование сердца затруднено.
Таким образом, по данным ТЭхоКГ, у пациента обнаружены расслаивающая аневризма восходящего отдела аорты с развитием относительной недостаточности аортального клапана 2-й ст. и расширение ЛЖ.
Для уточнения состояния аортального клапана, выявления границ отслоившейся интимы и определения объема и особенностей предстоящего оперативного вмешательства, в том числе на клапане, была проведена ЧП ЭхоКГ.
Под местной анестезией 10%-ным раствором лидокаина после внутривенного введения 2 мл раствора реланиума выполнена ЧП ЭхоКГ. Створки аортального клапана оказались неизмененными, аорта в области клапана не расширена, диаметр ее здесь равен 3.5 см. В 2 см от места прикрепления створок аортального клапана визуализируется отслоившаяся интима (рис. 2) с формированием ложной аневризмы в области задней стенки. Диаметр аорты в этой области составляет 6.2 см. При цветовом допплеровском картировании в нижней части отслоившейся интимы обнаружено отверстие размером 2.4 см (рис. 3) Отслойка интимы распространяется до дистального отдела дуги аорты, диаметр которой не превышает 3.5 см. Нисходящий отдел аорты не изменен и не расширен (2.6 см).
Таким образом, по данным ЧПЭхоКГ, диагностирована РАА в восходящем отделе с распространением и на дистальный отдел дуги.
При исследовании экстракраниального отдела брахиоцефальных артерий методом дуплексного сканирования и цветового допплеровского картирования потока выявлено расслоение брахиоцефального ствола с формированием двух каналов (рис. 4). Первый из них диаметром 10 мм переходит в правую сонную артерию, кровоток в которой не изменен. Второй канал диаметром 2.3 мм переходит в подключичную артерию, где определяется кровоток с повышенной скоростью и элементами турбулентности. Направление кровотока по правой позвоночной артерии ретроградное, что является признаком развития постоянной формы синдрома позвоночно-подключичного обкрадывания (рис. 5).
Таким образом, отслоение интимы аорты у данного больного распространялось на брахиоцефальный ствол, что, по-видимому, и привело к ослаблению пульса на a. radialis и снижению артериального давления справа.
Для уточнения данных, полученных с помощью ультразвуковых методов исследования, была проведена электронно-лучевая томография (ЭЛТ) на аппарате "Imatron", модель С-150 (США ) с синхронизацией по ЭКГ. Время выполнения одного среза составляло 100 мс. Все исследование было осуществлено в течение одной тридцатисекундной задержки дыхания. Толщина срезов и расстояние между их центрами равнялось 3 мм. ЭЛТ выполняли до и после внутривенного болюсного введения 120 мл неионного рентгеноконтрастного препарата Омнипак, содержащего 350 мг йода/мл, фирмы Никомед (Норвегия) со скоростью 3.5 мл/сек.
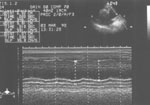
Рис. 1. Трансторакальная ЭхоКГ. Парастернальная позиция. Одномерное исследование аорты. Аорта расширена, по задней стенке определяется двойной контур (отслоившаяся интима).
Fig. 1. Transthoracic echocardiography: parasternal position, one-dimensional investigation. The enlarged aorta has a double contour along the posterior wall (detached intima).
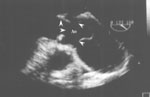
Рис. 2. Чреспищеводная ЭхоКГ. Двухмерное изображение аорты по длинной оси. Стрелками показана отслоившаяся интима.
Fig. 2. Transesophageal echocardiography: two-dimensional image of the aorta along the long axis. Arrows point at the detached intima.
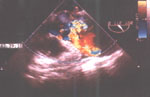
Рис. 3. Чреспищеводная ЭхоКГ. Двухмерное изображение аорты по длинной оси. Цветовое допплеровское картирование. Видно (желтый цвет) движение крови по каналу, образованному отслоившейся интимой.
Fig. 3. Transesophageal echocardiography: two-dimensional image of the aorta along the long axis. Color Doppler. Yellow is a blood flow along the channel formed by the detached intima.
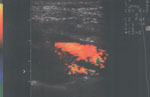
Рис. 4. Исследование брахиоцефального ствола в цветовом допплеровском режиме. Отчетливо видно существование двух потоков.
Fig. 4. Investigation of the brachycephal column. Color Doppler. Two flows are easily observable.
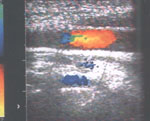
Рис. 5. Правая общая сонная и позвоночная артерии в цветовом допплеровском режиме. Кровоток в общей сонной артерии направлен к мозгу, в позвоночной артерии - от мозга.
Fig. 5. The right common carotid and vertebral arteries in color Doppler. Blood is running toward the brain in the common carotid artery and in the opposite direction in the vertebral artery.
На основании серии поперечных срезов на рабочей станции выполнялись многоплоскостные и объемные реконструкции. По данным ЭЛТ, сразу за кольцом аортального клапана, диаметр которого составлял 3.0 см, начинается аневризматическое расширение восходящей аорты, достигающее 6.3 см в диаметре на границе между проксимальной и средней ее третями. Диаметр дуги аорты 3.5 см, нисходящей аорты - 3.3 см. Начиная от уровня синусов Вальсальвы, видна отслоившаяся интима, имеющая извитой ход и формирующая ложный канал вдоль задне-левой стенки аорты (рис. 6 а, b, с). Расслоение переходит на дугу аорты и заканчивается в ее дистальной трети. В нижней части отслоившейся интимы видна фенестрация размером около 2.5 см; в дистальном отделе дуги имеется второй разрыв интимы диаметром около 2.0 см. Тромботические массы в просвете ложного канала отсутствуют. При анализе состояния сосудов, отходящих от дуги аорты, обнаружен переход расслоения на устье брахиоцефального ствола.
Таким образом, данные ЭЛТ также свидетельствуют о наличии аневризмы восходящей аорты и ее расслоении (II тип) с вовлечением устья брахиоцефального ствола.
На основании клинических и инструментальных исследований был поставлен диагноз: расслаивающая аневризма восходящего отдела аорты (II тип по De Bakey) с распространением на брахиоцефальный ствол. Недостаточность аортального клапана 2-й степени.
Особенностью представленного наблюдения является распространение расслоения интимы на брахиоцефальный ствол с образованием двух каналов. Кроме того, несмотря на столь значительные изменения, больной не только остался жив, но и пребывал в удовлетворительном состоянии в течение нескольких месяцев после возникновения расслоения аневризмы.
Заключая, можно подчеркнуть, что ультразвуковые методы исследования позволили диагностировать расслаивающую аневризму аорты, определить место начала отслойки интимы, ее распространенность, что было подтверждено ЭЛТ. Это дает возможность рекомендовать использование ультразвуковых методов для диагностики РАА.
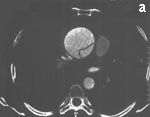
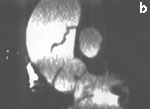
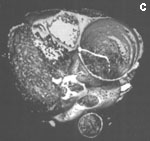
Рис. 6. Электронно-лучевая томография.
а - срез в поперечной плоскости. В просвете аорты, заполненном контрастным препаратом, видна отслоившаяся интима,
b - реконструкция в сагиттальной плоскости. Визуализируется проксимальный разрыв отслоившейся интимы,
с - трехмерная реконструкция.
Fig. 6. Electron-beam СТ.
а - cross section. The detached intima can be observed in the aortic lumen filled with a contrast agent,
b - reconstruction in the sagittal plane. Proximal rupture of the detached intima can be visualized,
с - three-dimensional reconstruction.
Литература
1. Erbel R., Engderding R., Daniel W. et al. Echocardiography in the diagnosis of aortic dissection. Lancet, 1989,1; 457-461.
2. Hust M.N., Metzier B., Bickel W. et al. Transmural rupture of a nondissecting aortic aneurysm diagnosed by transesophageal echocardiography. Am. Heart J., 1993, 125 (6): 1778-1780.
3. Mohr-Kahaly S., Erbel R., Rennolet H., et al. Ambulatory follow-up of aortic dissection by transesophageal two-dimensional and color-coded Doppler echocardiography. Circulation, 1989, 80 (1): 24-33.
4. Slater E.E., DeSanctis R.W. Diseases of the aorta. In: Braunwald E. (ed). The heart. Philadelphia, Saunders, 1980.
5. Tottle A.J., Wilde P., Hartnell G.G. Imaging aortic dissection: choice of technologies. Diagnostic Imaging International, 1992, Jan/Feb; 20-30.
Поступила 03.09.98
Комментарии
ПРАКТИКА ПЕДИАТРА
